卵巢癌、输卵管癌、腹膜癌手术分期标准-FIGO2014年
- 格式:doc
- 大小:66.00 KB
- 文档页数:2

2012 FIGO 卵巢癌,输卵管癌1.1原发病灶:卵巢癌、输卵管癌和腹膜癌本章所用分期采用2006年FIGO分期。
目前,FIGO妇科肿瘤委员会正在修订卵巢癌、输卵管癌和原发性腹膜癌分期。
新分期需要相关领域的所有国际组织达成一致意见,2012年在罗马召开的FIGO大会中公布(实际上没有公布——译者注)。
如有可能,肿瘤的原发部位将被明确指出(如卵巢、输卵管或腹膜)。
某些情况下,可能无法确定肿瘤的原发位置,这种情况将列为“不明确的”[1,2]。
以前,我们常以为输卵管癌罕见[2]。
近年来病理学、分子学以及遗传学证据显示,许多被诊断为低分化浆液性卵巢癌和腹膜癌可能来源于输卵管伞端[3–8]。
因此,可能严重低估了输卵管癌的发病率。
当无法判断肿瘤原发部位时,以往通常认为肿瘤起源于卵巢,最新的研究结果支持将低分化浆液性卵巢癌、腹膜癌和输卵管癌看做一类疾病。
有建议采用更准确的术语“盆腔浆液性癌”(定义为肿瘤病理类型为浆液性且肿瘤源于卵巢、输卵管或腹膜)[9]。
目前尚无针对腹膜癌的分期,可参照FIGO分期标准;根据该标准不存在I 期腹膜癌。
1.1.1原发位置上皮性卵巢癌可来源于子宫内膜异位症或卵巢皮质包涵囊肿。
(卵巢癌二元论)它包括高分化子宫内膜样腺癌、透明细胞癌、交界性和高分化浆液性癌以及粘液性癌。
这类肿瘤可能由低级别前驱病变缓慢发展而来(内膜异位囊肿或囊腺瘤等),它们可归类为I类肿瘤[5]。
输卵管癌来源于输卵管远端,多数为低分化浆液性癌。
它们可由更隐蔽的前驱病变迅速发展而来,可归类为II类肿瘤[5,6],这类疾病还包括低分化子宫内膜样腺癌和癌肉瘤,所有低分化恶性肿瘤都与TP53基因突变密切相关[5]。
(I型起病缓慢,II型起病迅速,侵袭能力强,高级别的卵巢浆液性癌起源于输卵管。
)1.1.2淋巴引流卵巢和输卵管的淋巴引流是通过子宫--卵巢骨盆漏斗韧带和圆韧带淋巴干和髂外的一分支引流到如下区域淋巴结:髂外、髂总、髂内、骶骨外侧和主动脉旁淋巴结,偶尔会引流入腹股沟淋巴结[1,10–12]。

卵巢癌、输卵管癌、腹膜癌诊治指南要点解读主要内容美国女性终生患卵巢癌的风险大约是1/70。
卵巢癌约占所有女性生殖道肿瘤的23%,但其死亡率却占47%。
上皮性肿瘤总发病率在(9~17)/105。
未生育女性罹患上皮性卵巢癌的风险是已生育女性的2倍。
生育年龄早、早绝经和使用口服避孕药则可降低发生卵巢癌的风险。
这些因素与输卵管癌之间的关系尚不明确。
以往常认为输卵管癌罕见,近年来病理学、分子学以及遗传学证据显示,40%~60%被诊断为高级别浆液性卵巢癌和腹膜癌可能来源于输卵管伞端。
这些证据支持将卵巢癌、输卵管癌和腹膜癌归为一类。
以往,当无法确定肿瘤的原发部位时通常将所有浆液性癌都认为原发于卵巢的做法,今后不应继续采用。
上皮性卵巢癌可来源于子宫内膜异位症或卵巢皮质包涵囊肿。
这类疾病包括低级别子宫内膜样腺癌、透明细胞癌、交界性和低级别浆液性癌以及黏液性癌。
这类肿瘤可能由低级别的前驱病变缓慢发展而来(内膜异位囊肿或囊腺瘤等),可归类为Ⅰ型肿瘤。
输卵管癌来源于输卵管远端,多数为高级别浆液性癌,它们可由较隐匿的前驱病变迅速发展而来,可归类为Ⅱ型肿瘤,这类疾病还包括高级别子宫内膜样腺癌和癌肉瘤,所有高级别恶性肿瘤都与TP53基因突变密切相关。
腹膜、大网膜和盆腔、腹腔脏器以及横膈和肝脏表面是卵巢输卵管癌常见的转移部位。
胸膜受累也可见到。
腹腔外和胸腔外转移比较少见。
经过全面病理学评估排除了输卵管或卵巢肿瘤,应考虑为原发腹膜癌,其转移方式与卵巢、输卵管恶性肿瘤相同,并常累及卵巢和输卵管。
1 组织学分类卵巢癌大多为上皮组织来源,国际妇产科联盟(FIGO)认同WHO 公布的关于卵巢肿瘤组织学分类,并推荐所有的卵巢上皮性肿瘤按照以下亚型进一步分型:浆液性肿瘤、黏液性肿瘤、子宫内膜样肿瘤、透明细胞肿瘤、Brenner肿瘤、未分化癌(肿瘤具有上皮结构,但分化太差无法确定为哪一类型)、混合性上皮肿瘤(肿瘤由5种主要类型的上皮肿瘤细胞中的2种或2种以上构成,所包含的组织类型通常应明确)。

490·指南与共识·欢迎关注本刊公众号《中国癌症杂志》2021年第31卷第6期CHINA ONCOLOGY 2021 Vol.31 No.6卵巢癌是严重威胁妇女健康的恶性肿瘤之一,发病率在女性生殖系统恶性肿瘤中位居第3位,病死率居妇科恶性肿瘤之首。
卵巢癌发病隐匿,因目前尚缺乏有效的筛查及早期诊断措施,绝大多数患者在确诊时已存在局部或远处播散,5年生存率约为46%。
据其组织病理学特征,卵巢癌主要分为上皮性卵巢癌、生殖细胞肿瘤以及性索-间质肿瘤三大类。
上皮性卵巢癌多见于绝经后女性,而恶性生殖细胞肿瘤则高发于儿童和青春期女性。
不同病理学类型的卵巢癌在其发病机制、生物学行为、组织学形态、临床表现、治疗方法以及预后等方面均有些许不同。
本指南将从卵巢恶性肿瘤的筛查、组织病理学分类、诊断、分期、治疗原则及随访等方面进行阐述。
1 筛查与遗传基因检测大部分卵巢癌是散发的,遗传性卵巢癌约占所有卵巢癌患者的15%。
目前,已发现十余种抑癌基因的胚系突变与遗传性卵巢癌发病相关,其中超过80%的遗传性卵巢癌与BRCA 1/2胚系突变有关。
流行病学资料显示,一般女性终生(至70岁时)罹患卵巢癌的累积风险为1%~2%,而携带BRCA 1基因突变的女性终生患病累积风险为59%(95% CI :43%~76%),携带BRCA 2基因突变的女性终生患病累积风险为16.5%(95% CI :7.5%~34.0%)[1]。
与卵巢癌相关的遗传性肿瘤综合征主要有遗传性乳腺癌/卵巢癌综合征(hereditary breast and ovarian cancer syndrome ,HBOC )、林奇综合征(Lynch syndrome )等。
这些综合征的共同特点包括:常染色体显性遗传,平均发病年龄较散发性患者早,患多种原发肿瘤的风险增加,可表现为一人罹患多种原发肿瘤,和(或)家族中多人罹患同种或多种原发肿卵巢恶性肿瘤诊断与治疗指南(2021年版)中国抗癌协会妇科肿瘤专业委员会[关键词] 卵巢肿瘤;诊断;治疗;指南 DOI: 10.19401/ki.1007-3639.2021.06.07中图分类号:R737.31 文献标志码:A 文章编号:1007-3639(2021)06-0490-11瘤的情况。

本文极具参考价值,如若有用请打赏支持,谢谢!
卵巢癌figo分期具体分期系统是什么(健康前行,医路护航)
1973年FIGO首次发布卵巢癌、卵管癌和腹膜癌的分期,1988年有过一次修订。
本次为第三个版本。
卵巢癌不是一种单纯的疾病,包括数种临床和病理特点迥异的肿瘤。
大约90%为恶性上皮性癌(carcinomas)。
根据组织学、免疫组化和分子遗传学分析,至少有5种主要类型:高级别浆液性癌(70%),内膜样癌(10%),透明细胞癌(10%),粘液性癌(3%)和低级别浆液性癌(不足5%)。
上述类型占据约98%的卵巢癌类型。
恶性生殖细胞肿瘤(无性细胞瘤,卵黄囊瘤,未成熟畸胎瘤)约占3%,恶性潜能的性索间质肿瘤(主要是颗粒细胞瘤)约占1-2%。
原发性卵管癌和原发性腹膜癌比较罕见,和HGSC有很多相似的临床及形态特点,且主要发生在BRCA1/2遗传变异的女性中。
大量证据发现这些肿瘤主要为卵管起源。
而散发的HGSC则有多种来源可能。
既往“苗勒氏管新生化生(mullerianneometaplasia)”的概念得到更多证据支持。
而绝大部分ECs和CCCs 则可能来源于内异症。
新的FIGO分期在2012年10月12日提交至FIGO执行委员会,2周后通过。
表1至表3是建议的具体分期系统。
准确的组织病理诊断对于卵巢癌成功分类及治疗至关重要,不同组织学类型对治疗的反应是不同的。
FIGO委员会选择的这种分类系统,将所有肿瘤类型共享的最相关的预后因素考虑在内。
但是,在诊断和分期的时候,仍应清楚说明具体卵巢癌的组织类型。
目前达成一致的组织学类型包括:。



卵巢癌是女性生殖系统常见的恶性肿瘤之一,起源于卵巢组织,包括上皮性、生殖细胞和性索间质三大类。
卵巢癌的发病率逐年上升,且早期症状不明显,容易被忽视,导致诊断时多数患者已处于晚期。
本文将对卵巢癌的分期、诊断和治疗方案进行详细介绍。
一、卵巢癌分期卵巢癌的分期主要依据国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)和美国癌症联合委员会(American Joint Committee on Cancer,AJCC)的标准。
以下为卵巢癌的分期:1. 早期卵巢癌(I期)(1)Ia期:肿瘤局限于卵巢,直径不超过2cm,无肿瘤破裂或种植。
(2)Ib期:肿瘤局限于卵巢,直径超过2cm,无肿瘤破裂或种植。
2. 晚期卵巢癌(II-IV期)(1)II期:肿瘤侵犯至少一个卵巢,以及盆腔内的其他器官。
(2)III期:肿瘤侵犯盆腔以外的器官,或伴有腹膜转移。
(3)IV期:肿瘤侵犯肝脏、肺部或伴有远处转移。
二、卵巢癌诊断卵巢癌的诊断主要包括以下几个方面:1. 症状:卵巢癌早期症状不明显,随着病情发展,患者可能出现腹部肿块、腹部疼痛、月经不调、腰痛、乏力等症状。
2. 体格检查:医生通过触诊、听诊等方式检查腹部,了解卵巢肿瘤的大小、形态、活动度等。
3. 实验室检查:包括血液检查、肿瘤标志物检查等,如CA125、HE4等。
4. 影像学检查:如超声、CT、MRI等,可了解肿瘤的大小、形态、侵犯范围等。
5. 腹腔镜检查:在腹腔镜下可直接观察肿瘤的大小、形态、侵犯范围等,并可进行活检。
6. 活检:通过手术或穿刺获取肿瘤组织,进行病理学检查,明确肿瘤类型和分化程度。
三、卵巢癌治疗方案卵巢癌的治疗方案主要包括手术、化疗、放疗和靶向治疗等。
1. 手术治疗(1)手术方式:根据肿瘤分期、侵犯范围、患者年龄、生育要求等因素选择合适的手术方式,如全子宫切除术、双侧附件切除术、卵巢癌根治术等。



卵巢癌、卵管癌和腹膜癌的FIGO分期(2014)分享|发布时间:2014年06月04日点击数:3141 次字体:小大1973年FIGO首次发布卵巢癌、卵管癌和腹膜癌的分期,1988年有过一次修订。
本次为第三个版本。
卵巢癌不是一种单纯的疾病,包括数种临床和病理特点迥异的肿瘤。
大约90%为恶性上皮性癌(carcinomas)。
根据组织学、免疫组化和分子遗传学分析,至少有5种主要类型:高级别浆液性癌(70%),内膜样癌(10%),透明细胞癌(10%),粘液性癌(3%)和低级别浆液性癌(不足5%)。
上述类型占据约98%的卵巢癌类型。
恶性生殖细胞肿瘤(无性细胞瘤,卵黄囊瘤,未成熟畸胎瘤)约占3%,恶性潜能的性索间质肿瘤(主要是颗粒细胞瘤)约占1-2%。
原发性卵管癌和原发性腹膜癌比较罕见,和HGSC有很多相似的临床及形态特点,且主要发生在BRCA1/2遗传变异的女性中。
大量证据发现这些肿瘤主要为卵管起源。
而散发的HGSC则有多种来源可能。
既往“苗勒氏管新生化生(mullerian neometaplasia)”的概念得到更多证据支持。
而绝大部分ECs和CCCs则可能来源于内异症。
新的FIGO分期在2012年10月12日提交至FIGO执行委员会,2周后通过。
表1至表3是建议的具体分期系统。
准确的组织病理诊断对于卵巢癌成功分类及治疗至关重要,不同组织学类型对治疗的反应是不同的。
FIGO委员会选择的这种分类系统,将所有肿瘤类型共享的最相关的预后因素考虑在内。
但是,在诊断和分期的时候,仍应清楚说明具体卵巢癌的组织类型。
目前达成一致的组织学类型包括:1.上皮性癌(按频率顺序排列):高级别浆液性癌(HGSC),内膜样癌(EC),透明细胞癌(CCC),粘液性癌(MC),低级别浆液性癌(LGSC)。
注:移行细胞癌目前认为是HGSC 的一种变异形态;恶性Brenner瘤则被认为是极端罕见的低级别癌。
2.恶性生殖细胞肿瘤(无性细胞瘤,卵黄囊瘤,未成熟畸胎瘤)。
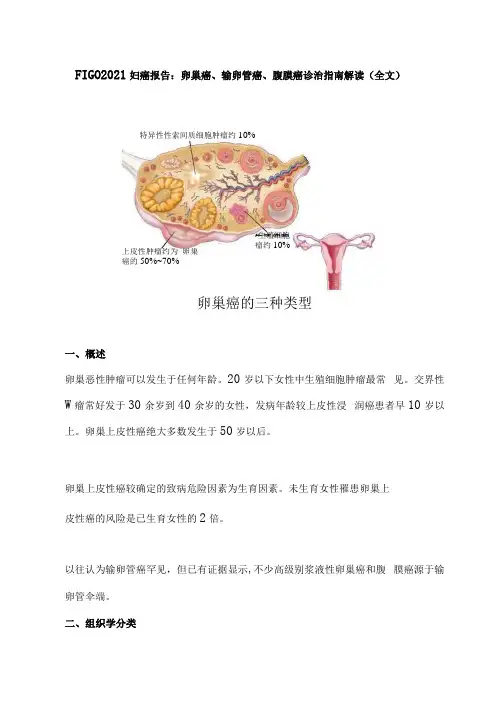
FIGO2021妇癌报告:卵巢癌、输卵管癌、腹膜癌诊治指南解读(全文)卵巢癌的三种类型一、概述卵巢恶性肿瘤可以发生于任何年龄。
20岁以下女性中生殖细胞肿瘤最常 见。
交界性W 瘤常好发于30余岁到40余岁的女性,发病年龄较上皮性浸 润癌患者早10岁以上。
卵巢上皮性癌绝大多数发生于50岁以后。
卵巢上皮性癌较确定的致病危险因素为生育因素。
未生育女性罹患卵巢上皮性癌的风险是已生育女性的2倍。
以往认为输卵管癌罕见,但已有证据显示,不少高级别浆液性卵巢癌和腹 膜癌源于输卵管伞端。
二、组织学分类特异性性索间质细胞肿瘤约10%上皮性肿瘤约为 卵巣癌的50%~70% 生殖细胞 瘤约10%大多数卵巢癌为上皮来源,国际妇产科联盟(FIGO )采用世界卫生组织(WHO )卵巢上皮性癌组织学分类方法。
分为:(1 )浆液性肿瘤。
(2 )黏液性肿瘤。
(3 )内膜样肿瘤。
(4 )透明细胞肿瘤。
(5 )伯纳勒肿瘤。
(6)未分化癌(属于恶性上皮结构肿瘤,但它们分化极差,无法分入任何一组)。
(7 )混合型上皮性«瘤(肿瘤由5种常见上皮性肿瘤中的2种或以上组成,具体种类通常会明确说明)。
(8)腹膜癌或原发部位不明确的浆液性癌:病理为高级别浆液性癌,外观上卵巢和输卵管被附带累及且它们并非原发部位。
其中浆液性癌是最常见的类型。
90%以上输卵管癌是浆液性癌或高级别子宫内膜癌。
三、遗传学约20%卵巢癌、输卵管癌和腹膜癌与遗传因素有关:(1 )多数遗传性卵巢癌是BRCA1或BRCA2发生有害突变导致的。
在非黏液性高级别卵巢癌患者中,至少15%存在胚系BRCA1/2突变,这些患者中40%没有乳腺癌/卵巢癌家族史。
推荐所有非黏液性高级别卵巢癌患者都应接受基因检测,即便她们没有乳腺癌/卵巢癌家族史。
(2 )BRCA1和BRCA2遗传性有害突变是最主要的遗传风险因素O BRCA1 突变携带者癌变的发生率为20%~50% ,而BRCA2突变携带者癌变发生率为10%~20%。
妇科肿瘤的分期与预后评估妇科肿瘤是指发生在女性生殖系统的各种恶性肿瘤,包括子宫颈癌、子宫内膜癌、卵巢癌等。
这些肿瘤的严重程度和预后取决于其分期和预后评估的结果。
本文将探讨妇科肿瘤分期和预后评估的重要性以及目前常用的方法和指标。
一、妇科肿瘤分期的意义妇科肿瘤分期是指根据肿瘤的大小、侵袭深度、淋巴结转移情况等因素将肿瘤分为不同的阶段,目的是为了更准确地评估肿瘤的严重程度和预后,从而制定最合适的治疗方案。
分期可以帮助医生判断肿瘤的扩展程度,指导手术的范围和方式,并为辅助治疗提供依据。
二、妇科肿瘤分期的常用方法及指标1. 子宫颈癌的分期与预后评估子宫颈癌是最常见的妇科恶性肿瘤之一,分期与预后评估对于制定治疗方案至关重要。
1.1 FIGO分期:国际妇产科学会(International Federation of Gynecology and Obstetrics,FIGO)制定了一套标准的子宫颈癌分期系统。
根据肿瘤大小、深度侵袭、淋巴结转移等因素,将子宫颈癌分为0至IV期。
1.2 TNM分期:TNM分期是根据肿瘤的大小(T)、淋巴结转移(N)和远处转移(M)等特征,确定子宫颈癌的分期。
T分期主要侧重于测量肿瘤的大小和侵袭深度,N分期用于评估淋巴结转移情况,M 分期用于筛查远处器官的转移。
1.3 预后评估指标:子宫颈癌的预后评估一般采用生存率、复发率、转移率等指标。
其中,5年生存率是评估治疗效果和临床预后的重要指标之一。
2. 子宫内膜癌的分期与预后评估子宫内膜癌是发生在子宫内膜上皮组织的恶性肿瘤,也需要通过分期和预后评估来确定治疗方案。
2.1 FIGO分期:子宫内膜癌的FIGO分期与子宫颈癌类似,根据肿瘤的侵袭深度、侵袭范围和淋巴结转移情况等因素,将其分为I至IV 期。
2.2 危险因素评估:子宫内膜癌预后的危险因素评估可通过判断血液学参数(如CA125)、病理学指标(如肿瘤类型和分级)以及临床指标(如年龄、体重指数等)来进行。
注:(1)肿瘤原发部位——卵巢、输卵管还是腹膜应尽可能明确。
但是在某些情况下,可能无法确定肿瘤的原发位置,这种情况将列为“原发部位不明确”。
(2)应当记录肿瘤的组织学类型。
(3)新分期对Ⅲ期进行了修改,肿瘤扩散至腹膜后淋巴结但无腹腔内转移的患者,分期被调整为ⅢA1期,这样调整的原因在于这些患者的预后显着优于发生腹腔内播散的患者。
(4)腹膜后淋巴结转移应当使用细胞学或组织学进行证实。
(5)肿瘤从大网膜扩散至脾或肝脏(ⅢC)应当与孤立性脾或肝实质转移相区别。
卵巢癌、卵管癌和腹膜癌的FIGO分期(2014)分享|发布时间:2014年06月04日点击数:3141 次字体:小大1973年FIGO首次发布卵巢癌、卵管癌和腹膜癌的分期,1988年有过一次修订。
本次为第三个版本。
卵巢癌不是一种单纯的疾病,包括数种临床和病理特点迥异的肿瘤。
大约90%为恶性上皮性癌(carcinomas)。
根据组织学、免疫组化和分子遗传学分析,至少有5种主要类型:高级别浆液性癌(70%),内膜样癌(10%),透明细胞癌(10%),粘液性癌(3%)和低级别浆液性癌(不足5%)。
上述类型占据约98%的卵巢癌类型。
恶性生殖细胞肿瘤(无性细胞瘤,卵黄囊瘤,未成熟畸胎瘤)约占3%,恶性潜能的性索间质肿瘤(主要是颗粒细胞瘤)约占1-2%。
原发性卵管癌和原发性腹膜癌比较罕见,和HGSC有很多相似的临床及形态特点,且主要发生在BRCA1/2遗传变异的女性中。
大量证据发现这些肿瘤主要为卵管起源。
而散发的HGSC则有多种来源可能。
既往“苗勒氏管新生化生(mullerian neometaplasia)”的概念得到更多证据支持。
而绝大部分ECs和CCCs则可能来源于内异症。
新的FIGO分期在2012年10月12日提交至FIGO执行委员会,2周后通过。
表1至表3是建议的具体分期系统。
准确的组织病理诊断对于卵巢癌成功分类及治疗至关重要,不同组织学类型对治疗的反应是不同的。
FIGO委员会选择的这种分类系统,将所有肿瘤类型共享的最相关的预后因素考虑在内。
但是,在诊断和分期的时候,仍应清楚说明具体卵巢癌的组织类型。
目前达成一致的组织学类型包括:1.上皮性癌(按频率顺序排列):高级别浆液性癌(HGSC),内膜样癌(EC),透明细胞癌(CCC),粘液性癌(MC),低级别浆液性癌(LGSC)。
注:移行细胞癌目前认为是HGSC 的一种变异形态;恶性Brenner瘤则被认为是极端罕见的低级别癌。
2.恶性生殖细胞肿瘤(无性细胞瘤,卵黄囊瘤,未成熟畸胎瘤)。
ClinicalCommentary2014FIGO staging for ovarian,fallopian tube and peritoneal cancerCancer staging is a core principle in understanding the severity of pa-tients'clinical condition,predicting the outcome,and planning ade-quate treatment.Staging is necessary for explaining epidemiologic changes,de fining the disease at presentation,and evaluating the overall impact of new therapies.In essence,it assigns patients to prognostic groups that require speci fic treatments.The steps of staging typically begin by establishing the histopathologic diagnosis,according to the tumor cell type,and assessing prognosis based on extent of disease and other known prognostic parameters.Recently,the presence of var-ious molecular genetic alterations has been used in the establishment of prognosis and even staging classi fication in some tumors but gyneco-logic cancers have continued to rely on physical,radiographic and surgi-cal findings.This editorial is written to make the readership aware of the recent changes that have been made by the International Federation of Gyne-cology and Obstetrics (FIGO)in the staging classi fication of ovarian can-cer and the reasoning behind those changes [1].Even if the FIGO Committee on Gynecologic Oncology utilized the best evidence current-ly available,this is always a somewhat subjective process.Furthermore,one needs to be aware that FIGO is an international organization that must take into account the needs of women with gynecologic cancers throughout the world,and not just those from countries that are re-source rich.The first FIGO ovarian cancer staging was published in 1973in Volume 15of the FIGO Annual Report.Since that time there have been two other changes including this one in 1988and 2013.Ovarian cancer is not one disease.Several distinct tumors with unique clinical and pathological features may arise in the ovary.Approx-imately 90%of ovarian cancers are carcinomas (malignant epithelial tu-mors)and,based on histopathology,immunohistochemistry,and molecular genetic analysis,at least 5main types are currently distin-guished:high-grade serous carcinoma (HGSC [70%]);endometrioid car-cinoma (EC [10%]);clear-cell carcinoma (CCC [10%]);mucinous carcinoma (MC [3%]);and low-grade serous carcinoma (LGSC [less than 5%][2]).These tumor types (which account for 98%of ovarian car-cinomas)can be reproducibly diagnosed by light microscopy and are es-sentially different diseases,as indicated by differences in epidemiologic and genetic risk factors;precursor lesions;ways of spread;and molecu-lar changes during oncogenesis,response to chemotherapy,and out-come [3]Much less frequent are malignant germ cell tumors (dysgerminomas,yolk sac tumors,and immature teratomas [3%of ovar-ian cancers])and potentially malignant sex cord-stromal tumors (1%–2%,mainly granulosa cell tumors).The biomarker expression pro file within a given histotype is consistent across stages.In short,ovarian cancers differ primarily based on histotype.Primary fallopian tube cancer and primary peritoneal cancer are rare malignancies but share many clinical and morphologic similarities with HGSC;i.e.,the most common type of ovarian cancer (in the past,re-ferred to as “papillary serous carcinoma ”)and the prototype tumor oc-curring in women with BRCA1or BRCA2germline mutations.In these patients,compelling evidence for a tubal derivation of their tumors,mainly those encountered at early stage,has accumulated over the past decade [4–6].Evidence of a tubal origin is weaker in the far more common sporadic HGSCs,and a multicentric origin of these tumors (i.e.arising from ovarian surface mesothelial invaginations or cortical inclusion cysts,implantation of tubal-type epithelium into the ovary [endosalpingiosis],or the pelvic peritoneum [the so-called secondary müllerian system ])cannot be ruled out.Recently,it has been hypothe-sized that cytokeratin7-positive embryonic/stem cells would be capable of mullerian differentiation in cortical inclusion cysts resulting from ovarian surface epithelium (mesothelium)invaginations.Thus,embry-onic progenitors would give rise to immunophenotypically distinct neo-plastic progeny [7]which would support the old concept of “mullerian neometaplasia ”.On the other hand,it has been demonstrated that the vast majority of ECs and CCCs arise in the ovary from endometriosis.Based on the putative tubal or peritoneal origin of a number of BRCA +HGSCs,and the fact that they are managed clinically in a similar manner regardless their ovarian,tubal,or peritoneal derivation,most FIGO Committee members felt that FIGO staging of ovarian,peritoneal,and fallopian tube cancers should be considered collectively [8].The pri-mary site (i.e.ovary,fallopian tube,or peritoneum)should be designat-ed where possible.In some cases,it might not be possible to delineate the primary site clearly;such cases should be listed as “undesignated.”The process of updating the staging classi fication of ovarian,fallopian tube,and primary peritoneal cancer started 4years ago with a proposal that was sent to all relevant gynecology oncology organiza-tions and societies throughout the world and input was collated,evalu-ated,and formulated into the staging that is presented below.All suggestions are based on the best available evidence.The committee ac-knowledged that there are areas that are not supported by strong evi-dence and has been careful to ensure that changes are not made without quality evidence when available.The new staging below was reached by consensus of all participating in the FIGO meeting held in Rome,Italy,on October 7th,2012,some of whom were representatives of their organizations.The new staging was presented to the FIGO Exec-utive Board on October 12,2012,and approved two weeks later.Ovarian cancer remains largely a surgically staged disease.The prog-nosis is based on histologic type,radiographic,and operative extent of the disease.The proposed staging system is noted below (Table 1).(See Tables 2and 3).Precise histopathologic diagnosis is mandatory for successful catego-rization and treatment of ovarian cancers,as different histologic types respond differently to treatment.To be practical,the FIGO committeeGynecologic Oncology 133(2014)401–404/10.1016/j.ygyno.2014.04.0130090-8258/©2014Elsevier Inc.All rightsreserved.Contents lists available at ScienceDirectGynecologic Oncologyj o u r na l h om e p a g e :w w w.e l s e v i e r.c o m /l o c a t e /y g y n ochose a staging classi fication system that takes into account the mostrelevant prognostic parameters shared by all tumor types.However,it was agreed on by all that histologic type should be designated at the time of diagnosis and staging.The five agreed upon epithelial histologic types,as well as much less common malignant germ cell and potentially malignant sex cord-stromal tumors,are listed below.Histologic types:Carcinomas (by order of frequency)High-grade serous carcinoma (HGSC)Endometrioid carcinoma (EC)Clear-cell carcinoma (CCC)Mucinous carcinoma (MC)Low-grade serous carcinoma (LGSC).Note:Transitional cell carcinoma is currently interpreted as a mor-phologic variant of HGSC;malignant Brenner tumor is considered a low-grade carcinoma which is extremely rare.Malignant germ cell tumors (dysgerminomas,yolk sac tumors,and immature teratomas)Potentially malignant sex cord-stromal tumors (mainly rare cases of granulosa cell tumors and Sertoli –Leydig cell tu-mors with heterologous sarcomatous elements).The issues discussed and concluded by the FIGO committee will be taken one stage at a time,controversial issues raised,and the available data cited as appropriate.Staging should be considered fluid.As more prognostic features be-come available these should be used to further predict outcomes and determine treatment.The world is getting smaller in the sense that staging systems must be applicable universally and including resource rich as well as resource poor regions.Toward this end,three members of FIGO will now be on the AJCC staging committee and there is repre-sentation of the UICC on the AJCC.The International Gynecologic Cancer Society and the Society of Gynecologic Oncology now have nonvoting representation on the FIGO committee as well.We need to continue to gain consensus internationally by having cross representation on ourTable 12014FIGO ovarian,fallopian tube,and peritoneal cancer staging system and corresponding TNM.I Tumor con fined to ovaries or fallopian tube(s)T1IA Tumor limited to one ovary (capsule intact)or fallopian tube,No tumor on ovarian or fallopian tube surface No malignant cells in the ascites or peritoneal washingsT1a IBTumor limited to both ovaries (capsules intact)or fallopian tubesNo tumor on ovarian or fallopian tube surfaceNo malignant cells in the ascites or peritoneal washingsT1b ICTumor limited to one or both ovaries or fallopian tubes,with any of the following:IC1Surgical spill intraoperativelyIC2Capsule ruptured before surgery or tumor on ovarian or fallopian tube surface IC3Malignant cells present in the ascites or peritoneal washingsT1c II Tumor involves one or both ovaries or fallopian tubes with pelvic extension (below pelvic brim)or peritoneal cancer (Tp)T2IIA Extension and/or implants on the uterus and/or fallopian tubes/and/or ovaries T2a IIB Extension to other pelvic intraperitoneal tissuesT2bIIITumor involves one or both ovaries,or fallopian tubes,or primary peritoneal cancer,with cytologically or histologically con firmed spread to the peritoneum outside the pelvis and/or metastasis to the retroperitoneal lymph nodesT3IIIA Metastasis to the retroperitoneal lymph nodes with or without microscopic peritoneal involvement beyond the pelvis T1,T2,T3aN1IIIA1Positive retroperitoneal lymph nodes only (cytologically or histologically proven)IIIA1(i)Metastasis ≤10mm in greatest dimension (note this is tumor dimension and not lymph node dimension)T3a/T3aN1IIIA1(ii)Metastasis N 10mm in greatest dimension IIIA 2Microscopic extrapelvic (above the pelvic brim)peritoneal involvement with or without positive retroperitoneal lymph nodes T3a/T3aN1IIIB Macroscopic peritoneal metastases beyond the pelvic brim ≤2cm in greatest dimension,with or without metastasis to the retroperitoneal lymph nodes T3b/T3bN1III C Macroscopic peritoneal metastases beyond the pelvic brim N 2cm in greatest dimension,with or without metastases to the retroperitoneal nodes (Note 1)T3c/T3cN1IVDistant metastasis excluding peritoneal metastasesStage IV A:Pleural effusion with positive cytologyStage IV B:Metastases to extra-abdominal organs (including inguinal lymph nodes and lymph nodes outside of abdominal cavity)(Note 2)Any T,Any N,M1(Note 1:includes extension of tumor to capsule of liver and spleen without parenchymal involvement of either organ)(Note 2:Parenchymal metastases are Stage IV B)T3c/T3cN1)Notes:1.Includes extension of tumor to capsule of liver and spleen without parenchymal involvement of either organ.2.Parenchymal metastases are Stage IV B.Table 2Carcinoma of the ovary –fallopian tube –peritoneum —stage grouping.FIGOUICC(Designate primary:Tov,Tft,Tp or Tx)Stage T N M IA T1a N0M0IB T1b N0M0IC T1c N0M0IIA T2a N0M0IIB T2b N0M0IIIA T3a N0M0T3a N1M0IIIB T3b N0M0T3b N1M0IIIC T3c N0–1M0T3c N1M0IV Any T Any N M1Regional nodes (N)Nx Regional lymph nodes cannot be assessed N0No regional lymph node metastasis N1Regional lymph node metastasis Distant metastasis (M)Mx Distant metastasis cannot be assessed M0No distant metastasis M1Distant metastasis (excluding peritoneal metastasis)Notes:1.The primary site –i.e.ovary,fallopian tube or peritoneum –should be designated where possible.In some cases,it may not be possible to clearly delineate the primary site,and these should be listed as ‘undesignated ’.2.The histologic type of should be recorded.3.The staging includes a revision of the stage III patients and allotment to stage IIIA1is based on spread to the retroperitoneal lymph nodes without intraperitoneal dissemina-tion,because an analysis of these patients indicates that their survival is signi ficantly bet-ter than those who have intraperitoneal dissemination.4.Involvement of retroperitoneal lymph nodes must be proven cytologically or histologically.5.Extension of tumor from omentum to spleen or liver (Stage III C)should be differentiat-ed from isolated parenchymal splenic or liver metastases (Stage IVB).402Clinical Commentaryentire representative staging committees.This will help us standardize care and staging systems throughout the world.In the future it is hoped that organizations such as UICC,AJCC,and FIGO will continue to work together to achieve this goal.Conflict of interest statementThe authors declare that there are no conflicts of interest.References[1]Prat J.Staging classification for cancer of the ovary,fallopian tube,and peritoneum.Int J Gynecol Obstet2014;124:1–5.[2]Lee KR,Tavassoli FA,Prat J,Dietel M,Gersell DJ,Karseladze AI,et al.Surface epithelialstromal tumours:tumours of the ovary and peritoneum.In:Tavassoli FA,Devilee P,ed-itors.World Health Organization Classification of Tumours:pathology and genetics of tumours of the breast and female genital organs.Lyon:IARC Press;2003.p.117–45.[3]Prat J.Ovarian carcinomas:five distinct diseases with different origins,genetic alter-ations,and clinicopathological features.Virchows Arch2012;460(3):237–49.[4]Piek JM,van Diest PJ,Zweemer RP,Jansen JW,Poort-Keesom RJ,Menko FH,et al.Dysplastic changes in prophylactically removed Fallopian tubes of women predisposed to developing ovarian cancer.J Pathol2001;195(4):451–6.[5]Callahan MJ,Crum CP,Medeiros F,Kindelberger DW,Elvin JA,Garber JE,et al.Prima-ry fallopian tube malignancies in BRCA-positive women undergoing surgery for ovarian cancer risk reduction.J Clin Oncol2007;25(25):3985–90.[6]Kindelberger DW,Lee Y,Miron A,Hirsch MS,Feltmate C,Medeiros F,et al.Intraepithelial carcinoma of thefimbria and pelvic serous carcinoma:Evidence fora causal relationship.Am J Surg Pathol2007;31(2):161–9.[7]Crum CP,Herfs M,Ning G,Bijron JG,Howitt BE,Jimenez CA,Hanamornroongruang S,McKeon FD,Xian W.Through the glass darkly:intraepithelial neoplasia,top-down differentiation,and the road to ovarian cancer.J Pathol2013;231(4):402–12. [8]Cannistra SA,Gershenson DM,Recht A.Ovarian cancer,fallopian tube carcinoma,and peritoneal carcinoma.In:De Vita VT,Lawrence TS,Rosenberg SA,editors.De Vita,Hellman,and Rosenberg's cancer:principles and practice of oncology.9th ed.Philadelphia:Lippincott,Williams,Wilkins;2011.p.1368–91.[9]Yemelyanova AV,Cosin JA,Bidus MA,Boice CR,Seidman JD.Pathology of stage I ver-sus stage III ovarian carcinoma with implications for pathogenesis and screening.Int J Gynecol Cancer2008;18(3):465–9.[10]Seidman JD,Yemelyanova AV,Khedmati F,Bidus MA,Dainty L,Boice CR,et al.Prog-nostic factors for stage I ovarian carcinoma.Int J Gynecol Pathol2010;29(1):1–7.Table3Explantation of the Staging ChangesStage IDisease confined to the ovary after comprehensive staging T1–N0–M0 Stages IA and IB are unchanged from the1988staging.T1a–N0–M0 IA remains tumor limited to one ovary(capsule intact)or fallopian tube.There can be no disease on the ovary or fallopian tube surface.There are no malignant cells inthe ascites or peritoneal washings.Primary peritoneal has no Stage IA.1B is unchanged and remains tumor limited to both ovaries with capsule intact or fallopian tubes;and there can be no malignant cells on ovarian or fallopian tubesurfaces.There are no malignant cells in the ascites or peritoneal washings.T1b–N0–M0 IC represents a change for the1988staging system.It still designates positive cytology but,if possible,must designate the reason for malignant cells being present;hence,this substage is divided into three groups.T1c–N0–M01C1represents disease confined to one or both ovaries with capsule rupture during surgery1C2represents rupture before surgery or tumor excrescences on the surface of the tube or ovary.1C3represents malignant cells in the peritoneal cavity regardless of cause.CommentsSpecific issues surrounding stage I tumors need to be considered when evaluating Stage I patients surgically and pathologically.Bilateral tumors that are large on oneside and multiple or small on the other could represent metastases up to one third of the time[9,10].The significance of positive cytology is poorly understood andis one of the reasons that the committee elected to divide it into three categories.Some studies have found that intraoperative rupture portends a worse prognosisthan if the capsule is unruptured.In one multivariate analysis,both capsule rupture and positive cytology were independent predictors of worse disease freesurvival[11].Surface involvement of the ovary or fallopian tube should be considered present only when excrescences have cancer cells in direct contact with theperitoneal cavity,breaking through the surface of the ovarian capsule.Tumors with a smooth surface usually don't show an exposed layer of neoplastic cells.Histologic grade influences survival and is given with the histotype except for endometrioid carcinoma and mucinous cancers which should be graded.Practicallyall clear cell carcinomas are high grade.Stage IIStage II ovarian cancer includes disease confined to the pelvis(below the pelvic brim).It involves one or both ovaries or fallopian tubes with pelvic extension orprimary peritoneal cancer.T2–N0–M0IIA Extension and/or implants on the uterus and/or fallopian tubes and/or ovaries T2a–N0–M0 IIB Extension to other pelvic intraperitoneal tissues/organs T2b–N0–M0 Comments:Stage II ovarian cancer remains controversial and ill defined.It comprises a small group of ovarian cancer patients that have direct extension of their tumors to otherpelvic organs without evidence of metastatic disease.However,it also includes a group of patients that has metastases to the pelvic peritoneum.In this secondgroup of patients,disease is similar to that of stage III patients.Disease invading through the bowel wall and into the mucosa increases the stage to IVB.Stage IIIStage III Cancer involves1or both ovaries,fallopian tubes,or is primarily from the peritoneum with histologically confirmed spread outside of the pelvis and/ormetastases to the retroperitoneal nodes.T1/T2–N1–MO IIIA1Positive retroperitoneal nodes only.This can be confirmed histologically or cytologically.lllA(i)Metastases up to and including10mm in greatest dimensionIIIA(ii)Metastases more than10mm in greatest dimensionStage IIIA2:Microscopic extrapelvic(above the boney pelvic brim)peritoneal involvement with or without metastases to the retroperitoneal lymph nodes T3a2–N0/N1–M0IIIB:Macroscopic peritoneal metastases beyond the pelvis up to and including2cm in greatest dimension,with or without metastases to the retroperitoneal lymph nodes.T3b–N0/N1–M0IIIC:Macroscopic peritoneal disease beyond the pelvis more than2cm in greatest diameter,with or without metastases to the retroperitoneal lymph nodes(includes tumor extension to the capsule of the liver and spleen but no parenchymal metastases).CommentsApproximately,85%of ovarian cancers present as stage III tumors and the vast majority are high-grade serous carcinomas[12].A little less than10%of patients with ovarian cancer that appear to have stage I disease will have isolated lymph node metastases.The likelihood of having nodal metastasis in other stages are:III,55% and IV,88%[13].There is some evidence that exclusive retroperitoneal disease portends a better prognosis and for this reason the new staging system addresses this issue in the IIIA category[14–19].It should be noted that the size separating the IIIA tumors applies to the tumor size and not the lymph node size.Stage IV:Distant metastases excluding peritoneal or retroperitoneal nodal disease below the diaphragm.IVA:Pleural effusion with positive cytologyIVB:Metastases to extra abdominal sites including inguinal lymph nodes and parenchymal involvement of visceral organs including liver and spleen.Transmural involvement of a visceral structure also represents stage IVB disease.403Clinical Commentary[11]Bakkum-Gamez JN,Richardson DL,Seamon LG,Aletti GD,Powless CA,Keeney GL,et al.Influence of intraoperative capsule rupture on outcomes in stage I epithelial ovarian cancer.Obstet Gynecol2009;113(1):11–7.[12]Heintz AP,Odicino F,Maisonneuve P,Quinn MA,Benedet JL,Creasman WT,et al.Carcinoma of the ovary.FIGO26th annual report on the results of treatment in gy-necologic cancer.Int J Gynecol Obstet2006(95Suppl.1):S161-92.[13]Ayhan A,Gultekin M,Dursun P,Dogan NU,Aksan G,Guven S,et al.Metastaticlymphnode number in epithelial ovarian carcinoma:does it have any clinical signif-icance?Gynecol Oncol2008;108(2):428–32.[14]Onda T,Yokishikawa H,Yasugi T,Mishima M,Nakagawa S,Yamada M,et al.Patientswith ovarian carcinoma upstaged to stage III after systemic lymphadenectomy have similar survival to Stage I/II patients and superior survival to other stage III patients.Cancer1998;83(8):1555–60.[15]Kanazawa K,Suzuki T,Tokashika M.The validity and significance of substage IIIC bynode involvement in ovarian cancer:impact of nodal metastasis on patient survival.Gynecol Oncol1999;73(2):237–41.[16]Panici PB,Maggioni A,Hacker N,Landoni F,Ackerman S,Campagnutta E,et al.Sys-tematic aortic and pelvic lymphadenectomy versus resection of bulky nodes only in optimally debulked advanced ovarian cancer:a randomized clinical trial.J Natl Can-cer Inst2005;97(8):560–6.[17]Cliby WA,Aletti GD,Wilson TO,Podratz KC.Is it justified to classify patients to stageIIIC epithelial ovarian cancer based on nodal involvement only?Gynecol Oncol 2006;103(3):797–801.[18]Ferrandina G,Scambia G,Legge F,Petrillo M,Salutari V.Ovarian cancer patients with“node positive-only”Stage IIIC disease have a more favorable outcome than Sage IIIA/B.Gynecol Oncol2007;107(1):154–6.[19]Baek SJ,Park JY,Kim DY,Kim JH,Kim YM,Kim YT,et al.Stage IIIC epithelial ovariancancer classified soley by lymph node metastasis has a more favorable prognosis than other types of stage IIIC epithelial ovarian cancer.J Gynecol Oncol 2008;19(4):223–8.David G.Mutch Department of Obstetrics and Gynecology,Washington University School of Medicine,4911Barnes Hospital Plaza,St.Louis,MO63110,United StatesJaime Prat Department of Pathology,Hospital de la Santa Creu i Sant Pau,Autonomous University of Barcelona,Sant Quinti,87-89,08041Barcelona,Spain404Clinical Commentary。
注:(1)肿瘤原发部位——卵巢、输卵管还是腹膜应尽可能明确。
但是在某些情况下,可能无法确定肿瘤的原发位置,这种情况将列为“原发部位不明确”。
(2)应当记录肿瘤的组织学类型。
(3)新分期对Ⅲ期进行了修改,肿瘤扩散至腹膜后淋巴结但无腹腔内转移的患者,分期被调整为ⅢA1期,这样调整的原因在于这些患者的预后显着优于发生腹腔内播散的患者。
(4)腹膜后淋巴结转移应当使用细胞学或组织学进行证实。
(5)肿瘤从大网膜扩散至脾或肝脏(ⅢC)应当与孤立性脾或肝实质转移相区别。