地中海贫血的诊断方法.doc
- 格式:doc
- 大小:33.61 KB
- 文档页数:6

α地中海贫血分子诊断的基本方法α地中海贫血是一种与地中海地区有关系的血色素异常疾病,它是由一种遗传缺陷引起的,这种遗传缺陷会导致红细胞内的α珠蛋白链合成异常,从而引起贫血等症状。
对于怀疑患有α地中海贫血的患者,现代医学根据血样中血红蛋白的类型,使用多种方法对其进行诊断。
一、血片染色法血片染色法是一种诊断α地中海贫血的最简单的方法之一。
在此方法中,取一份受测血样,将其制成血片,然后进行染色,以观察红细胞内的颗粒。
如果血样中不含有α地中海贫血,则这些红细胞内的颗粒将像小颗粒一样紧密排列在一起,而如果血样中含有α地中海贫血,则这些颗粒会像较大的颗粒一样分散开来。
当医护人员观察到这种颗粒分散现象时,就可以初步推断该患者可能患有α地中海贫血。
二、血红蛋白电泳法血红蛋白电泳法是一种较为准确的诊断α地中海贫血的方法。
医护人员需要从血样中提取血红蛋白,并将其降解成单个珠蛋白链。
然后,将这些单个珠蛋白链进行电泳分离,将不同类型的珠蛋白链进行区分。
如果患者患有α地中海贫血,则电泳结果中可能会显示多种珠蛋白链类型,包括正常的α珠蛋白链和β珠蛋白链以及一些异常的珠蛋白链。
三、基因分析法基因分析法是一种最准确的诊断α地中海贫血的方法,可以准确地评估患者的DNA序列以及其中的基因突变。
医护人员只需从患者的血样中提取DNA,并进行PCR扩增,然后对扩增的产物进行测序。
通过分析DNA序列中存在的基因突变,医护人员可以准确地诊断患者患有α地中海贫血。
目前诊断α地中海贫血的基本方法包括血片染色法、血红蛋白电泳法和基因分析法。
在临床上,医护人员可以根据患者症状的严重程度以及患者的病史来选择适合的诊断方法。
对于患有α地中海贫血的患者,及时进行诊断和治疗将有助于避免因严重贫血引起的并发症。
除了α地中海贫血的基本诊断方法,还有一些其他的辅助诊断方法可以供医护人员参考。
这些方法可以帮助医护人员更准确地确定患者患有α地中海贫血,以及确定病情的严重程度。


地中海贫血产前诊断
1.孕前筛查
通过血常规、血红蛋白电泳等方法发现携带者;
2. 基因检测
孕前或早孕期通过基因检测技术明确α、b珠蛋白基因的异常位点,为
产前诊断做准备;
3. 产前诊断
中孕期(17-22周)行羊水穿刺术获取胎儿细胞,通过基因检测明确胎
儿有无α或b珠蛋白基因的缺失或突变以及类型,有效防止重型地贫或
畸形患儿的出生。
遗传诊断中心从2003年起开展地中海贫血的基因检测以来,已经检出
α地贫29例,β地贫23例,其中,血红蛋白H 病6例,重型β地贫2例。
目前已对18例有α或β地贫病史或家族史、有β地贫患儿生育史、有
水肿胎生育史或引产史的夫妇进行了产前诊断,检出-SEA 缺失3例,
β地贫杂合子3例。
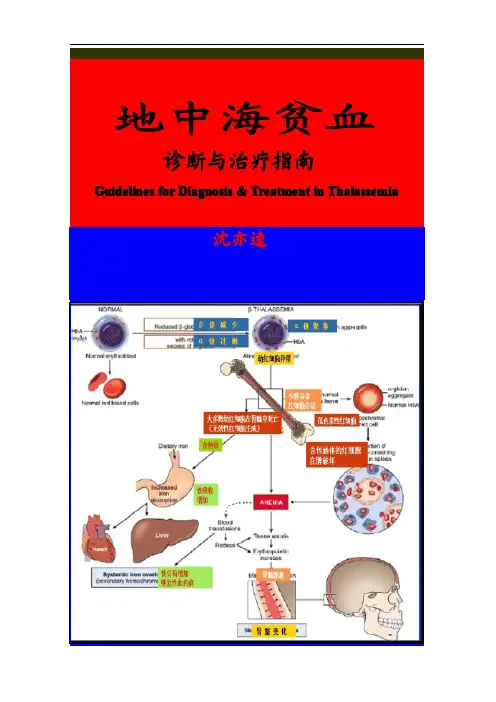
地中海贫血诊断与治疗指南G uidelines for Diagnosis&Treatment in Thalassemia沈亦逵地中海贫血诊地中海贫血诊疗指南疗指南广东省人民医院儿广东省人民医院儿童童血液血液肿瘤科肿瘤科沈亦逵1925年,在地中海地区,意大利Cooley 和Lee 首先描述,故称Cooley (库理氏)贫血,1936年,称Mediterranean Disease (地中海病)和Thalassemia (海洋贫血,地中海贫血)。
地中海贫血(Thalassemia )简称地贫(Thal ),是由于血红蛋白的珠蛋白肽链基因突变或缺失,使某种珠蛋白肽链合成障碍而致的一种遗传性慢性溶血性贫血。
地中海贫血地域分布与发生率地中海贫血是全球最大的单基因遗传病之一中国南方不同高发地区人群携带率 1 ~ 23%珠海韶关广州汕头湛江广东省五个地区地中海贫血遗传流行病学调查西南东北中地区携带率(%)α地中海贫血β地中海贫血广东8.53 2.54广西14.95 6.78四川1.922.18台湾4.20 1.10香港5.02 3.41地贫以地中海沿岸国家多见。
我国南方多见,以广东、广西、海南、四川等省发病率较高。
根据广东群体217332人的普查结果:α地贫基因携带者(杂合子)为8.53%;我们曾对1240例新生儿脐血血红蛋白电泳调查,α地贫基因携带者为6.29%。
β地贫基因携带者(杂合子)为2.54%。
广东省地贫基因携带者合计近10%,广东省每年重型β地贫婴儿出生率(按3%的地贫携带率计算)约400名,10年累计约4000例。
β地贫基因携带者结婚,出生完全健康的孩子机率只有1/4,出生患重型β地中海贫血后代的机率为1/4,出生携带β地贫致病基因的后代机率则是1/2。
广东为地贫高发区,是最常见的遗传病之一。
血红蛋白分子遗传学图1人类血红蛋白类型及其发育过程中的演变(a)血红蛋白(b)含铁血红素基图2血红蛋白结构正常人血红蛋白(H b)有三种:HbA(α2β2)、HbA2(α2δ2)、HbF(α2γ2)。

地中海贫血的鉴别诊断
一、引言
地中海贫血是一种常见的遗传性血液疾病,主要发生在地中海沿岸地区。
由于
地中海贫血的临床症状与其他类型贫血相似,鉴别诊断成为临床工作中的重要任务。
本文将介绍地中海贫血的鉴别诊断方法。
二、地中海贫血的病因
地中海贫血主要由α地中海贫血和β地中海贫血两种类型构成,分别由α和β
球蛋白链基因的突变导致。
三、地中海贫血的临床表现
地中海贫血患者主要表现为贫血、溶血性贫血、肝脾肿大等症状,容易与其他
贫血类型混淆。
四、地中海贫血的鉴别诊断
1.实验室检查
–血常规:地中海贫血患者显示出不同程度的贫血和红细胞数量异常。
–血涂片:观察红细胞形态可与其他贫血类型区分。
–血红蛋白电泳:可明确地中海贫血类型。
2.遗传学检查
–基因检测:通过检测α和β球蛋白链基因突变可确定地中海贫血的类型。
五、地中海贫血的治疗
目前地中海贫血的治疗主要是对症治疗和干预治疗,包括输血、脾切除、造血
干细胞移植等方法。
同时,定期随访和遗传咨询也是重要的治疗手段。
六、结论
地中海贫血由于其独特的病因和临床表现,需要进行专门的鉴别诊断。
通过实
验室检查和遗传学检查的综合应用,可以明确诊断和选择合适的治疗方案,提高患者的生存率和生活质量。
对地中海贫血的研究和诊治工作仍需不断加强,以减少患者的痛苦和提高生活水平。
以上就是对地中海贫血的鉴别诊断的简要介绍,希望对您有所帮助。



地中海贫血基因的诊断标准
1、β地中海贫血。
重型:红细胞的大小不等,出现异形、碎片红细胞和有核红细胞等,网织红细胞含量出现增高的现象。
中期、晚期和幼期的红细胞占大多数。
红细胞的渗透性明显减弱,HbF的含量明显增高。
通过颅骨X光线照片可以看见颅骨内外板变薄,在骨皮质间出现骨刺的状况。
轻型:成熟红细胞有轻度的变形状态,红细胞渗透脆胜减低,血红蛋白含量增高。
中间型:外周血象和骨髓象的改变和重型的状况相同,红细胞渗透脆性降低减弱,HbA2含量正常或呈逐渐增高的状态。
2、HbH地中海贫血。
轻型:红细胞的形态有轻度改变,红纽胞渗透脆性减弱,蛋白小体呈阳性,HbA2和HbF含量正常或稍低。
中间型:外周血象和骨髓象与重型相似,红细胞渗透脆性减低,HbA2及HbF含量正常。
重型:成熟红细胞形态的改变和重型β地中海贫血相同,红细胞计数明显增高,血红蛋白中几乎全都是Hb Bart's。

地中海贫血公式
地中海贫血公式
地中海贫血有两个计算公式:
1、第一种公式:Mentzer指数=平均红细胞体积/红细胞计数,一般大于12.5判断缺铁性贫血的可能性更大,小于12.5考虑地中海贫血可能性大;
2、第二种公式:红细胞计数×100/平均红细胞体积,一般大于7的情况考虑地中海贫血的可能性比较大。
扩展:
地贫是地中海贫血的简称,一般可以通过地中海贫血筛查明确诊断,地中海贫血筛查公式主要有两种,主要通过红细胞计数和平均红细胞体积进行计算,即都需要进行血常规检查。
两种公式准确性相差不大,都只是一种大概的经验判断,都需要进行更准确地检查明确诊断。
两种地中海贫血筛查公式都不能准确判断地中海贫血,对于地中海贫血的诊断还需要根据血红蛋白电泳检查、肽链检查,以及地贫基因检查等内容进行判断,比如有血红蛋白A2增高,肽链缺失阳性,染色体位点的缺失、突变等情况可能提示地中海贫血,需要及时就医明确病因,在医生指导下进行治疗。
输血是治疗地中海贫血的重要措施,还可以考虑脾切除、造血干细胞移植、基因活化等方式进行治疗。
1。

地中海贫血的实验室诊断在日常生活中,人们对于“贫血”这两个字都比较熟悉,但是很少有人了解地中海贫血这一疾病。
地中海贫血疾病属于遗传病中的一种,其主要产生原因是人们体内造血红细胞内血红蛋白数量与质量发生变化致使红细胞在体内生存时间变短,从而导致血红蛋白的生理特性和功能异常。
患有这一疾病的患者大部分都是天生的,后天形成几乎没有。
根据相关人员调查发现,这一疾病最早在地中海地区的人群中被发现,故称为地中海贫血(简称“地贫”),又被称为海洋性贫血或珠蛋白生成障碍性贫血。
人类珠蛋白基因是本病的致病基因。
由于地中海贫血疾病属于遗传疾病的一种,所以,在临床人员对这一疾病进行筛查和预防时,也会通过遗传咨询、产前检查等方式及早干预,从而避免中重度患儿的出生。
当前,随着科学技术的发展,地中海贫血检测手段也逐渐增多,其也被应用到实验室诊断中。
1、地中海贫血筛查方式1.1 红细胞参数检测这一检测方式是临床检测中较为常见的一个方式。
患有地中海贫血的患者,其体内红细胞参数会与正常人有明显不同,最为明显的特征是患者体内红细胞性低色素。
当前,相关人员在进行地中海贫血疾病进行筛查时,会将MCV<80f、MCH<27pg这一标准作为基础筛查标准,根据此筛查标准,医护人员会发现患者的体内红细胞、白细胞以及血色素等出现异常。
1.2红细胞形态学检查法根据相关人员研究发现,患有地中海贫血的患者其血内红细胞大小不一,在不同状态下,患者的红细胞会呈现出靶形红细胞、嗜碱性点彩红细胞等异常形态,患病严重程度不同,红细胞异常这一症状表现也会存在一定差异。
1.3 红细胞渗透脆性试验法这一检测方式主要是对检测体内红细胞渗透性,主要取决于红细胞的表面积与体积之比。
根据实验结果对红细胞抵抗能力进行判断,以及相关数据的对比确定病情。
红细胞抵抗能力不同,在实验中也会有不同表现。
比如,在检查中,如果工作人员通过检查发现患者体内红细胞小细胞表面积与体积都比较大,并且对低渗盐水抵抗力较大,就表明小细胞的脆性比较小,反之则证明脆性大。
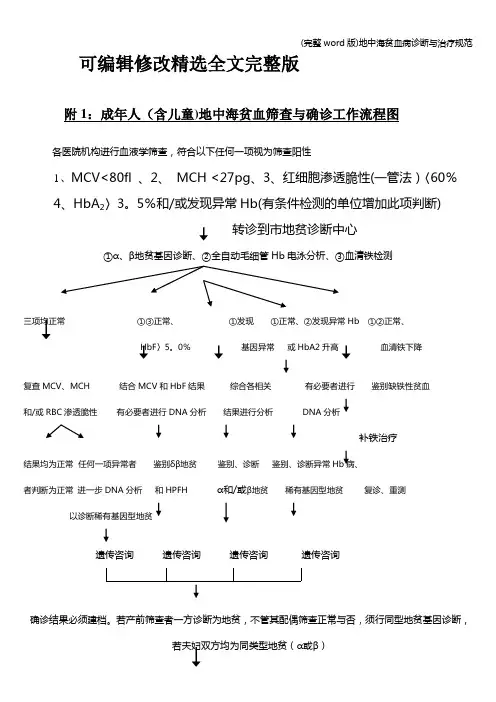
可编辑修改精选全文完整版附1:成年人(含儿童)地中海贫血筛查与确诊工作流程图各医院机构进行血液学筛查,符合以下任何一项视为筛查阳性1、MCV<80fl 、2、MCH <27pg、3、红细胞渗透脆性(一管法)〈60%4、HbA2〉3。
5%和/或发现异常Hb(有条件检测的单位增加此项判断)转诊到市地贫诊断中心①α、β地贫基因诊断、②全自动毛细管Hb电泳分析、③血清铁检测三项均正常①③正常、①发现①正常、②发现异常Hb ①②正常、HbF〉5。
0%基因异常或HbA2升高血清铁下降复查MCV、MCH 结合MCV和HbF结果综合各相关有必要者进行鉴别缺铁性贫血和/或RBC渗透脆性有必要者进行DNA分析结果进行分析DNA分析补铁治疗结果均为正常任何一项异常者鉴别δβ地贫鉴别、诊断鉴别、诊断异常Hb病、者判断为正常进一步DNA分析和HPFH α和/或β地贫稀有基因型地贫复诊、重测以诊断稀有基因型地贫遗传咨询遗传咨询遗传咨询遗传咨询确诊结果必须建档。
若产前筛查者一方诊断为地贫,不管其配偶筛查正常与否,须行同型地贫基因诊断,若夫妇双方均为同类型地贫(α或β)高风险胎儿产前基因诊断重型地贫胎儿正常或轻型地贫胎儿孕妇双方同意终止妊娠并签字继续妊娠终止妊娠附2:新生儿地中海贫血筛查与确诊工作流程图新生儿出生后采集足后跟血斑标本(与新筛同份标本)标本按新生儿筛查标本递送途径递送进行全自动毛细管血红蛋白电泳(市筛查中心)HbA〈9。
5,A:F小于正常和/或发现HbE发现Hb Bart`s 其它异常Hb进行β地贫基因诊断进行α、β地贫基因诊断Hb电泳分析、或DNA分析确诊β地贫突变类型确诊α、β地贫基因型诊断异常血红蛋白病(父母进行基因诊断) (父母进行基因诊断) (父母进行Hb电泳分析)建档、遗传咨询建档、遗传咨询建档、遗传咨询由各辖区、各医疗保健机构追踪随访诊断规范(参照广东省地中海贫血防治协会规范)地中海贫血是一种由珠蛋白基因缺失或突变导致肽链合成障碍而引起的溶血性贫血,是我省发病率最高的人类单基因遗传病之一.为了规范我省地中海贫血诊断,制定本诊断规范.一、临床诊断标准(基因诊断标准另定)(一)α地中海贫血1.重型α地中海贫血典型临床表现:常于妊娠30~40周时,胎儿流产、死胎或早产且出生后半小时内死亡。
地中海贫血的诊断方法B-地中海贫血的筛查和诊断主要依赖实验室检查,方法主要有: 1 血常规检测地中海贫血的重要特征之一是小细胞低色素性贫血,如MCV≤80 fl,MCH≤25.0 Pg,则可疑为地中海贫血患者或基因携带者,可同时测定血清铁和铁蛋白,以排除缺铁性贫血。
2 红细胞渗透脆性试验(一管法)其原理是地中海贫血红细胞膜表面粗糙、凹陷、折叠和浆膜扩展,膜与内容物之比增大,对渗透溶解的抗性增加,在0.32%(或0.36%)NaC1中溶解度降低(脆性降低)。
一管法可用于地中海贫血群体筛查。
3 血红蛋白(Hb)电泳Hb电泳是检测地中海贫血、异常血红蛋白最常用的方法,可观察到HbE、HbH等异常血红蛋白区带,同时可定量检测HbF、HbA2的含量并区分常见类型的地中海贫血。
有研究显示MCV、Hb电泳和红细胞脆性实验三者联合检测的灵敏度可达100%,阴性预告值达100%,联合特异度可达100%,阳性预告值达100%DS。
4 高效液相色谱技术(HPLC)原理:采用微柱法离子交换层析和梯度洗脱技术,全自动分析仪可分离血红蛋白的变异体与亚型,容易发现重型和轻型B地中海贫血。
在操作上,HPLC采用的是全血标本,不需要制备Hb液,只要将全血标本直接放在仪器上,通过电脑操作便能实现HbA、HbA2、HbF等定量检测。
优点:所需样本量少,自动化程度高,操作简单,快速,能消除人为误差,结果准确。
HPLC也可用于胎儿脐带血的产前诊断,可诊断出重型B地中海贫血,但不能区分正常胎儿和杂合子胎儿。
近年来,地中海贫血高发地区也采用此法进行携带者检测。
5 基因诊断近年来,随着分子生物学研究领域的不断发展,从最初的B珠蛋白基因簇限制性酶切多态性检测至目前的聚合酶链反应(PCR)技术结合其他分子生物学方法,B地中海贫血的诊断已逐步改进和完善。
基因诊断方法有下列几种:5.1 限制性片段长度多态性连锁分析(RFLP连锁分析)原理:DNA限制性内切酶可识别并切割DNA上特定的核苷酸序列,得到一定长度的DNA片段,而碱基的突变可导致酶切位点的丢失或形成,从而改变酶切片段的大小。
血常规检验在地中海贫血和缺铁性贫血诊断与鉴别地中海贫血和缺铁性贫血是两种不同的贫血类型,它们的病因、发病机制和治疗方法都有所不同。
在临床实践中,对这两种贫血的鉴别诊断非常重要,而血常规检验是最基础、最常用的检查方法之一。
一、地中海贫血地中海贫血(β-地中海贫血)是一种常见的遗传性疾病,主要由于β-球蛋白基因发生突变,导致β-球蛋白链合成障碍,从而影响了血红蛋白的合成和功能。
其主要表现为慢性溶血性贫血、肝脾大和骨髓增生不良等症状。
血常规检验在地中海贫血的诊断和鉴别中具有很高的价值,包括以下几个方面:(1)血红蛋白(Hb)和红细胞计数(RBC):地中海贫血患者通常Hb和RBC显著降低,以及形态异常的红细胞增多。
(2)红细胞平均体积(MCV)和平均红细胞血红蛋白含量(MCHC):地中海贫血患者的MCV降低,MCHC升高。
这是由于β-球蛋白链合成受阻,α-球蛋白链过量合成,导致Hb 出现异常增多,红细胞平均大小减小。
(3)血小板计数和血小板体积分布宽度(PDW):地中海贫血患者血小板数量和PDW通常正常。
这可能是由于血小板体积大,但数量不足所致。
(4)白细胞计数和分类:地中海贫血患者白细胞通常正常或轻度升高,分类也正常。
二、缺铁性贫血缺铁性贫血是常见的营养缺乏性疾病,主要由于体内铁摄取或利用不足,导致血红蛋白合成障碍,从而引起贫血。
它的临床症状包括乏力、纳差、头晕、心悸、口干、舌质红色等。
需要注意的是,血常规检验结果仅供参考,不能作为唯一的诊断依据。
在鉴别诊断时,还需结合患者的临床表现、家族史以及其他相关检查结果进行综合分析。
如果存在疑点,需进一步进行骨髓穿刺、血红蛋白电泳等检查以最终确定病因。
地中海贫血怎么检查地中海贫血是常见的贫血类型,而且具有很强遗传性,所以准备生宝宝的爸比、妈咪们就一定要做好地中海贫血的检查啦。
父母有地中海贫血的人要重点检查! 检查地中海贫血一般都要结合家族遗传病史,如果家族里没有地中海贫血遗传基因,就不可能患有这种疾病;如果父母都患有地贫,那么,下一代患这种疾病的几率就高达75%;如果父母一方患有地贫,下一代得地中海贫血的可能性为50%。
因此,凡是家族中有地中海贫血患者的人一定要重点检查。
地中海贫血可以通过血常规或骨髓检查,然后结合家族病史来发现的。
地贫和普通贫血、传染性肝炎、肝硬化这几种疾病要区分开。
轻度地中海贫血和缺铁性贫血的临床表现非常相似,常常会被误诊,而地中海贫血患者常常会伴有黄疸、肝脾肿大等症状,在检查中常常被误诊为肝硬化或传染性肝炎等等,但通过进一步检查就能发现。
地中海贫血其实离我们并不远,在我国广西、广东和海南等地发病率相当高,为了降低后代患地中海贫血的可能性,在结婚前或怀孕前一定要做地中海贫血检查。
地中海贫血是什么地中海贫血又称海洋性贫血,是一组遗传性小细胞性溶血性贫血。
它的特点是由于珠蛋白基因的缺陷使血红蛋白中的珠蛋白肽链有一种或几种合成减少或不能合成。
导致血红蛋白的组成成分改变,本组疾病的临床症状轻重不一,大多表现为慢性进行性溶血性贫血。
患有地中海贫血的人很多都是在婴儿的时候就开始发病,表现为贫血、虚弱、腹内结块、发育迟滞等;重型多生长发育不良,常在成年前死亡。
轻型及中间型患者,一般可活至成年并能参加劳动,倘注意节劳及饮食起居,可以减少并发症、改善症状。
地中海贫血症属于一种“可防难治”的遗传性疾病,如果能在婚前就清楚了解自己的遗传背景,并且在产前做好地贫筛查和诊断,就可以有效把下一代患重型地贫的机会减至最低。
地中海贫血的症状怎么样才能判断是否真的患上地中海贫血?其实,可以从一些症状之中猜出一二,但是具体还是要根据检查的结果。
那么,地中海贫血有什么症状?地中海贫血患者在刚出生的时候是没有什么特别明显的症状,感觉上是跟大部分新生儿一样,根本不能发现轻度地中海贫血症状。
地中海贫血的产前诊断地中海贫血(地贫)是人类遗传性血红蛋白(Hb)病的一种类型,该病是由于人类珠蛋白基因的先天性缺陷而导致相应的珠蛋白链合成不足或完全缺如,形成Hb的α链与非α链比例失衡,从而使患者产生中度或严重的溶血性贫血表现。
由于早期报道的病例几乎都是来自于地中海地区的移民,该病遂被命名为地中海贫血,后来发现地贫并非一种而是一组疾病,且在全球热带和亚热带广为流行的遗传性溶血性疾病。
根据珠蛋白肽链合成受到抑制的类型,地贫可以分为α地贫、β地贫、δ地贫、γ地贫、δβ地贫和εγδβ地贫等。
α和β地贫是人群中最常见的地贫类型。
目前,全世界至少有3.45亿人携带地贫的致病基因,全球地贫基因携带者频率高达 2.62%,包括中国南方在内的东南亚地区、印度次大陆、地中海地区、中东、北非和太平洋地区都是该病的高发地区。
20世纪70年代中期,分子遗传学的兴起使α和β地贫成为世界上最早被阐明分子水平基础的人类单基因病之一;70年代末期,对α和β珠蛋白基因簇的结构鉴定和染色体定位的研究成果,奠定了开展地贫产前诊断的基石。
在前人阐明α珠蛋白基因结构和基因缺失类型的基础上,1976年,美国华裔科学家简悦威(Kan Y uet~wai)应用液相杂交技术,对α珠蛋白基因cDNA进行定量检测,并检测其与胎儿DNA(培养的羊水细胞)的杂交率,实现了对α珠蛋白基因缺失拷贝数的检测,结果显示,被测胎儿DNA的杂交率(65%)明显高于其双亲(携带者)的杂交率(57%)因此判定该胎儿为健康胎儿。
这一研究工作是世界上第一次采用分子诊断技术完成的人类单基因遗传病的临床实践,也是人类单基因病产前诊断的第一个成功案例,开创了人类遗传性疾病分子诊断的先河。
一、产前诊断地贫的历史回顾由于地贫的治疗代价昂贵且难以治愈,通过产前诊断阻止重型地贫患儿出生是目前公认的首选预防措施。
探索地贫产前诊断的研究工作最早始于20世纪60年代末,研究发现,β地贫患儿脐带血中β珠蛋白链的合成明显低于健康新生儿,随后的研究工作证实,从孕中期脐血中也可以检测出孕妇Hb的水平。
血常规检验在地中海贫血和缺铁性贫血诊断与鉴别地中海贫血和缺铁性贫血是常见的血液疾病,在临床上需要进行准确的诊断和鉴别。
血常规检验作为最常用的一种检验手段,在地中海贫血和缺铁性贫血的诊断中起着重要作用。
本文将从血常规检验的角度来探讨地中海贫血和缺铁性贫血的诊断与鉴别。
一、地中海贫血和缺铁性贫血概述地中海贫血是一种遗传性疾病,主要发生在地中海沿岸地区,故称地中海贫血。
患者由于基因突变导致血红蛋白合成障碍,血红蛋白异常,红细胞寿命缩短,从而导致贫血。
患者主要表现为贫血、肝脾肿大、黄疸等症状。
缺铁性贫血是由于机体内缺乏足够的铁元素而导致的贫血症状。
缺铁性贫血患者红细胞内的血红蛋白含量减少,表现为贫血、乏力、头晕等症状。
地中海贫血和缺铁性贫血在临床上需要进行准确的诊断和鉴别,以便采取合理的治疗措施。
1. 血红蛋白浓度血红蛋白是红细胞内的一种重要蛋白质,是携氧的主要载体。
在地中海贫血和缺铁性贫血中,血红蛋白浓度常常出现异常。
在地中海贫血患者中,由于血红蛋白异常,血红蛋白浓度通常偏低,而在缺铁性贫血患者中,由于缺乏足够的铁元素,血红蛋白浓度同样也会降低。
2. 红细胞计数3. 红细胞平均体积(MCV)4. 血红蛋白分布宽度(RDW)5. 血小板计数通过以上对血常规检验指标在地中海贫血和缺铁性贫血中的变化分析,我们可以看出,虽然地中海贫血和缺铁性贫血在临床表现和病因上有所不同,但在血常规检验中它们也有一些共同点。
我们在诊断和鉴别地中海贫血和缺铁性贫血时,不能仅仅依靠某一项指标,而是要综合分析各项指标的变化,结合患者的临床症状和体征进行综合诊断。
除了血常规检验外,地中海贫血和缺铁性贫血的诊断和鉴别还需要结合其他辅助检查如血清铁蛋白、转铁蛋白、溶血指标等指标,以及基因检测、骨髓穿刺等检查方法,以便获得更准确的诊断结果。
血常规检验在地中海贫血和缺铁性贫血的诊断与鉴别中起着重要的作用。
我们应该不断加强对血常规检验的理解和应用,提高对地中海贫血和缺铁性贫血的诊断水平,以便及时采取合适的治疗措施,减轻患者的痛苦,提高其生活质量。
地中海贫血的诊断方法
B-地中海贫血的筛查和诊断主要依赖实验室检查,方法主要有: 1 血常规检测
地中海贫血的重要特征之一是小细胞低色素性贫血,如MCV≤80 fl,MCH≤25.0 Pg,则可疑为地中海贫血患者或基因携带者,可同时测定血清铁和铁蛋白,以排除缺铁性贫血。
2 红细胞渗透脆性试验(一管法)
其原理是地中海贫血红细胞膜表面粗糙、凹陷、折叠和浆膜扩展,膜与内容物之比增大,对渗透溶解的抗性增加,在0.32%(或0.36%)NaC1中溶解度降低(脆性降低)。
一管法可用于地中海贫血群体筛查。
3 血红蛋白(Hb)电泳Hb电泳
是检测地中海贫血、异常血红蛋白最常用的方法,可观察到HbE、HbH等异常血红蛋白区带,同时可定量检测HbF、HbA2的含量并区分常见类型的地中海贫血。
有研究显示MCV、Hb电泳和红细胞脆性实验三者联合检测的灵敏度可达100%,阴性预告值达100%,联合特异度可达100%,阳性预告值达100%DS。
4 高效液相色谱技术(HPLC)
原理:采用微柱法离子交换层析和梯度洗脱技术,全自动分析仪可分离血红蛋白的变异体与亚型,容易发现重型和轻型B地中海贫血。
在操作上,HPLC采用的是全血标本,不需要制备Hb液,只要将全血标本直接放在仪器上,通过电脑操作便能实现HbA、HbA2、HbF等定
量检测。
优点:所需样本量少,自动化程度高,操作简单,快速,能消除人为误差,结果准确。
HPLC也可用于胎儿脐带血的产前诊断,可诊断出重型B地中海贫血,但不能区分正常胎儿和杂合子胎儿。
近年来,地中海贫血高发地区也采用此法进行携带者检测。
5 基因诊断
近年来,随着分子生物学研究领域的不断发展,从最初的B珠蛋白基因簇限制性酶切多态性检测至目前的聚合酶链反应(PCR)技术结合其他分子生物学方法,B地中海贫血的诊断已逐步改进和完善。
基因诊断方法有下列几种:
5.1 限制性片段长度多态性连锁分析(RFLP连锁分析)
原理:DNA限制性内切酶可识别并切割DNA上特定的核苷酸序列,得到一定长度的DNA片段,而碱基的突变可导致酶切位点的丢失或形成,从而改变酶切片段的大小。
突变基因在经过相应的限制性内切酶水解后,其电泳条带的数量和大小就会发生改变,根据这些改变可判断出突变是否存在。
缺点:由于单独使用该方法,不能直接测出受试者突变基因的类型,必须结合寡核苷酸探针等技术,故其应用范围有一定限制,且操作繁琐。
如果母亲或父亲在所有的多态性位点上都为纯合子,无法用此方法进行产前诊断,或者患儿和父母所有位点上都是杂合状态,只能进行50%的排除性诊断。
5.2 探针斑点杂交技术(allele—specific oligonucleotide ASO)应用引物扩增珠蛋白基因,同时合成与正常序列和突变序列完全互补的寡核苷酸探针。
将PCR扩增产物点在尼龙膜上,分别与
标记的正常和突变的ASO探针杂交,不完全互补的探针,在一定条件
下可以完全洗脱,再从放射自显影观察杂交结果。
如果两个等位B珠
蛋白基因正常,仅与正常探针杂交,反之,均带有突变时,则仅与突
变探针杂交。
这种检测方法快速、灵敏。
缺点:对DNA的纯度和数量
要求较高,一次杂交能检测一种突变,对于具有高度异质性的B地中
海贫血往往需要多次更换探针杂交,才能确定诊断,如使用同位素标
记探针,还存在放射性污染等问题。
5.3 反向点杂交方法(Reverse dot blot hybridization,RDB) 与传统等位基因特异性寡核苷酸探针点杂交的基本原理相同,所不同
的是:将膜上固定探针取代固定靶DNA,经一次杂交就可对未知样品
中多个突变进行检测,改变了传统杂交法一次只能检测一种突变的方式。
优点:较快速、敏感,操作简单。
缺点:只能检测已知位点突变
的B地中海贫血,不能检出未知突变。
5.4 缺口PCR(gap PCR) 原理:设计三个或两对引物,即在
缺失区域外侧,靠近缺失位点的位置设计一对引物,另外一个或一对
引物在缺失区域内。
在缺失区域内的引物能够在杂合子和正常人中扩
增出片段,在缺失纯合子中不能扩增。
在缺失区域外侧的一对引物,
因为缺失使相距甚远的两端DNA拉进,从而可扩增出特定的DNA片断。
从而检测出纯合子患者,杂合子携带者。
Wang等报道用此方法对89
个B珠蛋白基因突变的检测。
5.5 扩增不应突变系统(amplification refractorymutation sys—tems,ARMS)或称等位基因特异性PCR 原理:在PCR中,针对
某个点突变设计出3端碱基与目的基因的突变碱基互补的引物,PCR 反应中,只有突变的基因才有相应的扩增产物,而正常的基因则不能扩增。
从而将正常与突变的DNA区别开来。
优点:仅需微量的DNA样品(100~400 ng),通过简单的设计,仅需同一种PCR循环体系便可同时探测常见B珠蛋白基因突变,无需PCR之后的分子杂交等过程,不需限制性内切酶及放射性核素。
缺点:特异性较低,易出现假阳性或假阴性。
有报道应用该方法进行B地中海贫血的检测。
5.6 实时荧光定量PCR(real—time PCR) 在实验过程的PCR 体系中加入荧光集团,由于被测产物的数量与起始模板拷贝数直接相关,具体可以通过特定的定量PCR仪监测每次循环产生的荧光信号强度,并参照对照基因的标准曲线来定量,荧光染料能与所有的DNA相结合,不必因为模板不同而特别定制。
缺点:由于选取的相对定量和标准曲线本身存在局限性,所得结果存在误差。
国内外有报道采用该方法进行B地中海贫血的检测⋯。
5.7 单链构向多态性PCR(PCR—SSCP) 与PCR联合应用,即PCR.SSCP是一种基于单链DNA构象差别来检测未知点突变的常用方法。
原理:PCR产物在加热或变性剂下生成单链,单个核苷酸的改变即可造成DNA片断单链的改变。
根据构象不同的单链DNA在非变性聚丙烯酰胺凝胶(PAGE)条件下电泳表现不同的迁移率,电泳带用银染法显示,无放射性核素污染。
可用于检测B地中海贫血基因缺失的病人及携带者,是一种筛查未知点突变的有效方法。
缺点:当PCR产物小于200 bp.可检出70%~90%的突变率,敏感度随PCR的长度
5.8 等位基因特异性扩增技术(Allele Specific PCR,AS—PCR) 原理:针对B地中海贫血的突变类型设计特异碱基引物,根据扩增得
到的电泳带判断是否存在对应的点突变,结果清晰、准确可靠,尤适
用于小片段DNA分析,可作为快速检测携带者的筛查手段。
5.9 DNA芯片技术(DNA chip) 以反向斑点杂交为基本原理。
将预先设计好的大量核酸探针有序、高密度地显微打印在玻璃片、硅
片等固体支持物上,制成DNA微阵列。
用荧光标记的待测样品DNA、eDNA
或RNA与位于芯片上的核酸探针杂交后,通过激光共聚焦荧光扫描系
统检测杂交信号强度,用特制的软件对荧光信号进行分析处理,便可
得到待测样品的遗传信息或表达信息。
优点:高通量,基因诊断可在
一张芯片上完成,适用于大面积的筛查。
缺点:设备要求及费用较高,
目前难以推广。
5.10 DNA序列测定法(DNA sequencing) 常用于分析基因
的未知或已知突变。
应用PCR扩增产物在DNA自动测序仪上进行序列分析。
该法快速、简便、灵敏,重复性好,是基因突变检测的最直接、
最准确的方法。
5.11 荧光聚合酶链反应(Fluorescent PCR) 荧光PCR是近年
发展起来的新兴技术,它比普通的PCR敏感性高出一千倍以上。
用不
同颜色的荧光素对PCR扩增产物进行标记,在DNA测序仪上同时检测出
不同颜色、不同片段的PCR扩增产物,从而分辨正常人,杂合子和纯
合子。
国外已有报道利用荧光PCR检测B珠蛋白基因簇大片段缺失。
而国内应用荧光PCR进行地中海贫血植入前遗传学诊断,胎儿羊水和
脐带血地中海产前基因诊断,及检测单单细胞B地中海贫血基因。