ICU镇静镇痛评分表及程序化流程
- 格式:doc
- 大小:43.50 KB
- 文档页数:2

术后镇静操作流程及其评分标准术后镇静是一种常见的医疗操作,通过使用药物或其他方法,帮助患者平静下来,减轻疼痛和不适感。
在进行术后镇静操作时,我们需要遵循一定的操作流程和评分标准,以确保操作的安全和有效性。
一、术后镇静操作流程1. 患者评估与准备在术后镇静操作开始之前,我们首先需要对患者的身体状况进行评估和了解。
这包括患者的年龄、过敏史、既往病史、手术类型、使用的药物等信息。
同时,我们还需要与患者进行沟通,向其解释术后镇静的目的和可能的风险。
2. 选择合适的药物或方法根据患者的状况和手术类型,我们需要选择合适的药物或方法进行术后镇静。
常见的药物包括镇静药物、麻醉药物和止痛药物等。
在选择药物时,我们需要考虑患者的年龄、病情、药物的作用时间等因素,并遵循相关的临床指南和药物管理政策。
3. 给药及监测在给药前,我们需要核对患者的身份和药物的正确性,并确认患者没有对给药药物过敏反应的历史。
给药时,应按照药物的适应症、剂量和给药途径进行。
同时,我们需要密切监测患者的生命体征,如血压、呼吸和麻醉深度等,以确保患者的安全和镇静效果。
4. 镇静效果评估在术后镇静操作进行过程中,我们需要根据患者的镇静效果进行评估。
评估指标通常包括患者的安静程度、疼痛评分和意识状态等。
根据评估结果,我们可以调整药物的剂量或选择其他方法来提高镇静效果。
5. 结束和恢复当术后镇静操作结束后,我们需要观察患者的恢复情况,并采取必要的措施进行处理。
这可能包括停止药物输注、移动患者的位置、提供适当的疼痛缓解和监测患者的生命体征等。
在患者完全恢复之前,我们应保持与患者的密切观察,并密切关注其镇静效果和可能的不良反应。
二、术后镇静评分标准术后镇静的评分标准对于确定镇静操作的成功与否至关重要。
常用的评分工具包括以下几种:1. Ramsay镇静评分该评分标准根据患者对刺激的反应程度来评估其镇静深度。
评分范围从1到6,分别代表患者的不同状态,包括:患者唤醒状态、对刺激的反应、主动运动和对话等。




程序化镇痛镇静程序化镇痛镇静是指以镇痛为基础,有镇静计划和目标,并根据镇静深度评分调节镇静剂用量。
程序化镇静镇痛流程如下图所示,具体包括如下步骤:1、医生评估病人,把握指征。
2、医生开出书面医嘱,内容包括:镇静药物名称、配置方法、负荷剂量、维持速度、镇静目标。
3、护士遵医嘱给药。
4、护士应用Ramsay评分进行镇静评估。
给予负荷剂量到目标镇静水平后,每2小时评分一次。
5、如需调整镇静药物剂量,医生需给出书面医嘱。
6、护士严密监测生命体征及血流动力学变化。
7、每日7:30AM停用所有镇静药物,实施唤醒计划。
8、镇静的撤离:方法:药物剂量每日按10%-25%递减,遵医嘱执行。
注意事项:医护配合至关重要,尤其实施每日唤醒计划时;护理记录的书写;常规应用保护性约束;每日唤醒的禁忌症:(1)正在接受肌松剂治疗,或肌松剂仍有药效;(2)未控制的躁动状态;(3)可能由于镇静中断加重原发状态的高风险病人(颅内压升高、心肌缺血);(4)未达到镇静剂的恒定用量前(一般是24 至48小时);(5)特殊疾病:哮喘持续状态、严重ARDS、酒精戒断。
附表1、Ramsay评分是临床上使用最为广泛的镇静评分标准,分为六级,分别反映三个层次的清醒状态和三个层次的睡眠状态。
Ramsay评分被认为是可靠的镇静评分标准,但缺乏特征性的指标来区分不同的镇静水平(参见第四章ICU评分系统)。
2、数字评分法(Numeric rating scale, NRS):NRS是一个从0—10的点状标尺,0代表不疼,10代表疼痛难忍,由病人从上面选一个数字描述疼痛。
其在评价老年病人急、慢性疼痛的有效性及可靠性上已获得证实。
3、完全清醒的判断:患者至少能正确完成下面四个中的任意三个动作:呼唤睁眼,遵指令眼睛活动,遵指令握手,遵指令伸舌头。
4、程序化镇静镇痛流程图及护理记录表(见附页)程序化镇静镇痛流程图及护理记录表。

ICU镇痛镇静流程图及常用药品(仅供参考)镇痛和镇静在ICU(重症监护室)是非常关键的护理措施,可以帮助患者舒缓疼痛、减轻焦虑,并提供有效的休息。
本文档旨在介绍ICU镇痛镇静流程图及常用药品,以供参考。
下面是ICU镇痛镇静的流程图。
e=>end: 结束op1=>n: 评估疼痛和焦虑程度op2=>n: 确定镇痛和镇静目标op3=>n: 选择合适的药物op4=>n: 计算和给予初始剂量op5=>n: 根据患者反应调整剂量op6=>n: 监测患者的镇痛和镇静效果op7=>n: 定期复评估镇痛和镇静水平op8=>n: 逐步减少药物剂量op9=>n: 评估是否需要深静脉镇痛op10=>n: 终止镇痛镇静在ICU中,常用的镇痛和镇静药物如下:阿片类药物(如吗啡、哌替啶):用于控制剧痛,具有强效的镇痛作用。
非阿片类药物(如扑热息痛、布洛芬):用于轻度至中度疼痛的缓解。
局部麻醉剂:适用于局部疼痛的缓解。
苯二氮䓬类药物(如地西泮、劳拉西泮):具有镇静、安抚和抗焦虑作用。
丙泊酚:短效镇静药物,用于有需求的患者。
重组人鱼肽:用于ICU喘息和气管插管下的镇静。
在应用镇痛镇静药物时,请注意以下事项:考虑患者的年龄、病情和药物相互作用等因素。
定期监测患者的生命体征,包括呼吸、血压和心率等。
防止药物滥用和成瘾。
逐步减少药物剂量,避免戒断反应和药物依赖。
ICU镇痛镇静是提供有效护理的重要环节。
通过合理的流程和选择合适的药物,可以有效缓解患者的疼痛和焦虑,提高患者的生活质量和治疗效果。
临床急诊护理学](/3865/)___: A review](/pmc/articles/PMCxxxxxxx/) ___: A review](/pmc/articles/PMCxxxxxxx/)。

ICU镇痛镇静流程图及常用药物镇痛镇静流程图疼痛基础评估:可交流病人使用NRS评估法,评分≦3;不可交流病人使用CPOT评估法,评分≦3.镇静基础评估:使用RASS评估法,评分≦+1.镇痛治疗:如果不需要药物镇静,则每小时评估并调整药物剂量,以维持RASS评分在-5≦RASS≦-3之间。
每日唤醒,评估意识。
深镇静指征:每小时评估镇痛效果直至达到NRS≦3或CPOT≦3后改为每4小时评估;RASS评分在-5≦RASS≦-3之间。
浅镇静指征:RASS评分在-2≦RASS≦+1之间。
每小时评估并调整药物剂量,以维持RASS评分在-2≦RASS≦+1之间。
如果意识状态发生改变,则进行CAM-ICU谵妄评估,每日两次。
去除谵妄危险因素:避免使用苯二氮卓类药物和右美托咪定,提供人文关怀,预防谵妄的发生。
常用镇痛药物及常用用法(以患者50kg计算):常用药物名称:芬太尼、舒芬太尼、瑞芬太尼。
起效半衰时间:芬太尼1-2分钟,舒芬太尼1-3分钟,瑞芬太尼1-3分钟。
维持调整剂量幅度:芬太尼2-10ml/h,舒芬太尼2-5ml/h,瑞芬太尼2-10ml/h。
推荐负荷剂量:芬太尼0.35-0.5ug/kg,舒芬太尼0.2-0.5ug/kg,瑞芬太尼0.5-1.0ug/kg。
推荐维持剂量:芬太尼0.7-10ug/(kg.h),舒芬太尼0.2-0.3ug/(kg.h),瑞芬太尼0.02-0.15ug/(kg.min)。
常用负荷配伍剂量:芬太尼NS40ml+500ug,舒芬太尼NS47ml+150ug,瑞芬太尼NS50ml+2mg。
维持剂量常用1-2ml/h。
常用镇静药物及常用用法(以患者50kg计算):常用药物名称:丙泊酚、地西泮。
起效时间:丙泊酚2-5分钟,地西泮2-5分钟。
维持时间:丙泊酚3-11小时,地西泮34-382分钟。
推荐负荷剂量:丙泊酚0.01-0.05mg/kg,地西泮4-10ug/kg,iv时1ug/kg,时间大于10分钟。


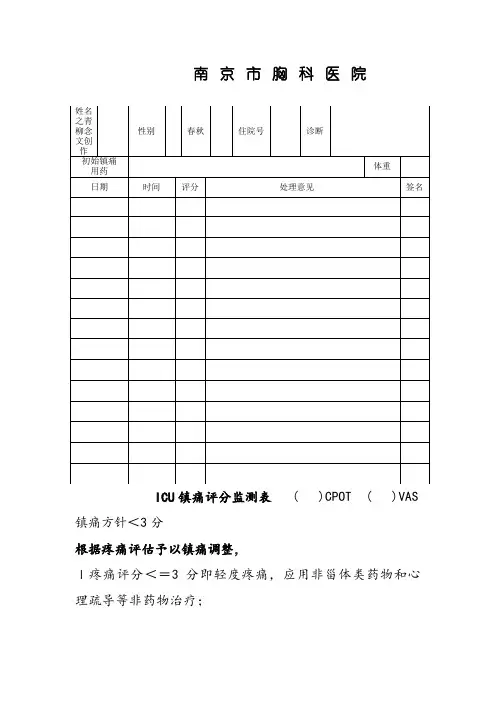
南京市胸科医院
ICU镇痛评分监测表( )CPOT ( )VAS 镇痛方针<3分
根据疼痛评估予以镇痛调整,
I疼痛评分<=3分即轻度疼痛,应用非甾体类药物和心理疏导等非药物治疗;
II.疼痛评分4-6分即中度疼痛,应给与临床处置,应用
弱阿片类药物和非甾体类药物及非药物治疗等;
III.疼痛评分>=7分即重度疼痛,应用强阿片类药物和非甾体类药物及其它辅助药物以及非药物治疗等;
(辅助药物:包含镇静药、抗抑郁药、抗焦炙药或肌松药等).
南京市胸科医院
ICU镇静评分监测表
镇静方针:白日RASS 0 to -1,夜间 -1 to -3
镇静原则
1.没有气管插管的病人要谨严使用镇静药物,不推荐持续静脉注射.
2.调整镇静药物用量达到设定的镇静深度后,逐渐减量或天天停药一段时间,减少时效延长.
3.长期使用苯二氮卓类药物,不推荐使用氟马西尼拮抗.
镇静药物的选择
1.急性躁动患者使用咪唑安定或安定来疾速镇静.
2.异丙酚适用于需要疾速清醒的患者,如神经科病人以及在拔管前.。
ICU病人疼痛与意识状态与镇痛镇静疗效的观察与评价相对于全身麻醉病人的镇静与镇痛,对ICU病人的镇静镇痛治疗更加强调“适度〞的概念,“过度〞与“缺乏〞都可能给病人带来损害;为此,需要对重症病人疼痛与意识状态与镇痛镇静疗效进行准确的评价。
对疼痛程度和意识状态的评估是进行镇痛镇静的根底,是合理、恰当镇痛镇静治疗的保证。
一、疼痛评估:疼痛评估应包括疼痛的部位、特点、加重与减轻因素和强度,最可靠有效的评估指标是病人的自我描述。
使用各种评分方法来评估疼痛程度和治疗反响,应该定期进行、完整记录[29,30]。
常用评分方法有:1. 语言评分法(Verbal rating scale, VRS):按从疼痛最轻到最重的顺序以0分〔不痛〕至10分〔疼痛难忍〕的分值来代表不同的疼痛程度,由病人自己选择不同分值来量化疼痛程度。
2. 视觉模拟法(Visual analogue scale, VAS):用一条100 mm的水平直线,两端分别定为不痛到最痛。
由被测试者在最接近自己疼痛程度的地方画垂线标记,以此量化其疼痛强度。
VAS已被证实是一种评价老年病人急、慢性疼痛的有效和可靠方法[31]〔图一〕。
不痛疼痛难忍100图一、视觉模拟评分法〔VAS〕3. 数字评分法(Numeric rating scale, NRS):NRS是一个从0—10的点状标尺, 0代表不疼,10代表疼痛难忍,由病人从上面选一个数字描述疼痛〔图二〕。
其在评价老年病人急、慢性疼痛的有效性与可靠性上已获得证实[32]。
0 1 2 3 4 56 7 8 9 10不痛痛,但可忍受疼痛难忍图二、数字疼痛评分尺4. 面部表情评分法:〔Faces Pain Scale, FPS〕:由六种面部表情与0-10分〔或0-5分〕构成,程度从不痛到疼痛难忍。
由病人选择图像或数字来反映最接近其疼痛的程度〔图三〕。
FPS与VAS、NRS有很好的相关性,可重复性也较好[33]。
不痛微痛有些痛很痛疼痛剧烈疼痛难忍图三、面部表情疼痛评分法5. 术后疼痛评分法(Prince - Henry 评分法)[34]该方法主要用于胸腹部手术后疼痛的测量。