能够透过血脑屏障的抗生素
- 格式:doc
- 大小:16.50 KB
- 文档页数:3

药学知识点归纳:酰胺醇类抗菌药物药学虽然是基础学科,但是很多学员都觉得药学知识点特别多,不好复习。
今天就带着大家总结归纳一下药学知识点:酰胺醇类抗菌药物,以便大家更好地记忆。
【体内过程】口服后吸收迅速而完全,广泛分布于全身组织和体液,可透过血脑屏障,脑膜有炎症时,可达血药浓度的45%-89 %。
在肝内游离药物的90%与葡萄醛酸结合为无活性的氯霉素单葡萄糖醛酸醋,代谢产物及少量原形药经尿排出。
【药理作用】1.抗菌作用氯霉素为广谱抗生素,主要是抑菌剂,对革兰阴性菌较革兰阳性菌为强,对革兰阳性菌作用弱于青霉素和四环素类;能有效地抑制立克次体、螺旋体、支原体等其他病原微生物。
2.作用机制主要作用于细菌核糖体的50S亚基,与rRNA分子可逆性结合,抑制由rRNA直接介导的转肽酶,使肽链不能延伸,从而抑制细菌蛋白合成。
【临床应用】氯霉素目前几乎很少用于全身治疗。
但由于其脂溶性高,较强的组织、血脑屏障和血眼屏障穿透力及对细胞内病菌有效等特性,仍可用于治疗某些严重感染。
1.伤寒和其他沙门菌属感染是敏感菌株所致伤寒、副伤寒的选用药物,在成人伤寒、副伤寒沙门菌感染中,以氟喹诺酮类药物为更好的选择。
2.细菌性脑膜炎可作为选用药物之一。
3.脑脓肿尤其耳源性,氯霉素与青霉素合用可治疗脑脓肿。
4.严重厌氧菌感染尤其适用于病变累及中枢神经系统者,可与氨基糖苷类抗生素联合应用治疗腹腔感染和盆腔感染。
5.其他严重感染常与氨基糖苷类合用。
6.立克次体感染可用于Q热、洛矶山斑点热、地方性斑疹伤寒等的治疗。
7.细菌性眼部感染氯霉素易透过血眼屏障,全身或局部用药能达到有效治疗浓度,是治疗敏感菌引起的各种眼部感染的有效药物,但对衣原体感染无效。
【不良反应】1.与剂量有关的可逆性骨髓抑制:临床表现为贫血,并可伴白细胞和血小板减少,少数可发展为粒细胞性白血病。
一旦发现应及时停药,2~3周后可恢复正常。
2.与剂量无关的骨髓毒性反应:常表现为严重的、不可逆性再生障碍性贫血,停药后仍可发生,一般是不可逆性的,死亡率可达到50%。

头孢菌素与青霉素的异同与选择应用在抗生素的大家族中,头孢菌素和青霉素是我们经常听到的两类药物。
它们在治疗感染性疾病方面发挥着重要作用,但又有着各自的特点和适用情况。
接下来,让我们深入了解一下头孢菌素与青霉素的异同以及在临床应用中的选择策略。
一、头孢菌素与青霉素的相同点1、作用机制相似头孢菌素和青霉素都属于β内酰胺类抗生素,它们的作用机制主要是通过抑制细菌细胞壁的合成来发挥杀菌作用。
细菌细胞壁对于维持细菌的形态和生存至关重要,当细胞壁的合成受到阻碍时,细菌就会变得脆弱,容易破裂死亡。
2、应用广泛两者在临床上都被广泛用于治疗各种细菌感染性疾病,如呼吸道感染(肺炎、支气管炎)、泌尿系统感染、皮肤软组织感染等。
3、安全性相对较高在正常使用剂量下,对大多数患者来说,这两类药物的安全性较好,不良反应相对较少。
常见的不良反应包括过敏反应、胃肠道不适等。
二、头孢菌素与青霉素的不同点1、化学结构头孢菌素的化学结构在母核 7-氨基头孢烷酸(7-ACA)的基础上进行改造,而青霉素的母核是 6-氨基青霉烷酸(6-APA)。
这种化学结构的差异导致了它们的抗菌谱、药代动力学和耐药性等方面的不同。
2、抗菌谱青霉素主要对革兰阳性菌(如链球菌、葡萄球菌等)有较好的抗菌活性,但对一些产生β内酰胺酶的细菌效果不佳。
而头孢菌素的抗菌谱相对较广,尤其是新一代的头孢菌素,对革兰阴性菌(如大肠杆菌、肺炎克雷伯菌等)也有较强的作用。
3、稳定性青霉素对β内酰胺酶不稳定,容易被水解而失去活性。
相比之下,头孢菌素对β内酰胺酶的稳定性更高,尤其是第三代和第四代头孢菌素。
4、过敏反应虽然两者都可能引起过敏反应,但青霉素的过敏反应发生率相对较高,且过敏反应的症状可能更严重,如过敏性休克。
头孢菌素的过敏反应发生率较低,但对于有青霉素过敏史的患者,使用头孢菌素时仍需谨慎。
5、药代动力学头孢菌素在体内的分布更广,半衰期也有所不同。
例如,一些头孢菌素能透过血脑屏障,可用于治疗颅内感染,而青霉素透过血脑屏障的能力相对较弱。

1、需要避光输液的药物有哪些?
下列药品经过我院药剂人员对照说明书,总结出来需要避光输液:肝素钠、洛美沙星、加替沙星、门冬氨酸洛美沙星、硝普钠、氟罗沙星、左氧氟沙星、葡萄糖依罗沙星、甲钴胺注射液(收集资料有限,欢迎大家补充)。
2、哪些抗生素可以透过血脑屏障?
总结如下:
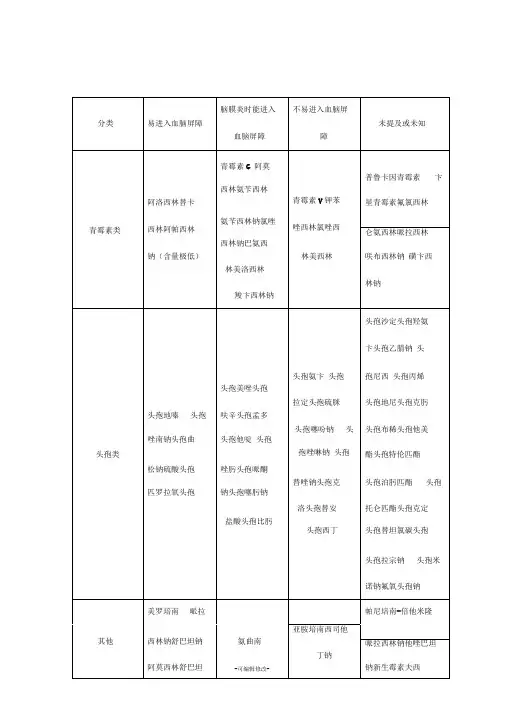
①较易透过血脑屏障的抗生素:哌拉西林、阿莫西林、头孢曲松钠、甲硝唑、利巴韦林、阿昔洛韦、更昔洛韦、异烟肼、利福平、吡嗪酰胺、利福喷汀。
②一般不易透过血脑屏障,但能透过有炎症的血脑屏障的抗生素:青霉素钠、氨苄西林、舒巴坦-氨苄西林、头孢呋辛、头孢噻肟钠、头孢他啶、头孢哌酮钠、头孢吡肟、美罗培南、硫酸阿米卡星、克林霉素、盐酸万古霉素、盐酸去甲万古霉素、利福平。
③难于透过血脑屏障的抗生素:头孢克洛、头孢拉定、头孢唑啉、林可霉素、红霉素、亚胺培南-西司他丁钠(泰能)。

各类抗菌药物的血脑屏障通透率[1]
血脑屏障通透率(%)
类别 药物
正常状态
脑膜炎症状态
青霉素类 青霉素G 7.8 氨苄西林 5 39±49 羧苄西林
15 19 甲氧西林 0.8~5 3.0~12 哌拉西林 1.8~12.4(3.4)
萘夫西林
5~27 普卡西林 0.3~23.5(4.3)
头孢菌素类 头孢噻肟 12 7~69.7(27.7)
头孢吡肟 10~15 头孢曲松
7~11 5~15 头孢他啶 2.7~12.3(5.4)
14~45 头孢呋辛 6.4~10 拉氧头孢 11~50(30) 头孢哌酮
2.9~5.9
菌丝霉素 1.1 33
林可霉素≈0 6.3
利奈唑胺70 66
氯霉素30~50 50
利福平13~42(22)
多粘菌素25
磷霉素23±7
第一类无论脑膜是否有炎症均易透过血脑屏障(均具有较高的脂溶性):磺胺类、氯霉素、硝咪唑类、喹诺酮类以及异烟肼等(如磺胺类、氯霉素、硝咪唑类以及异烟肼等);由于耐药性或中枢神经系统不良反应等原因在神经外科中并不常用第二类脑膜炎症时,药物血脑屏障通透性明显增加并产生明显的抗菌效果:青霉素类、头孢呋辛、第三、四代头孢菌素类,单环β-内酰胺类、碳青霉烯类以及糖肽类抗菌药物等;有较高的安全性而广泛用于临床(β-内酰胺及酶抑制剂、第三代头孢菌素和万古霉素在神经外科使用频率较高)
第三类即使脑膜发生炎症时,药物仍不易透过血脑屏障或不能达到理想的治疗效果:第一、二代头孢菌素类(除头孢呋辛)、林可霉素、克林霉素、多数氨基糖苷类和大环内酯类抗菌药物。
[1]黄佳,等抗菌药物血脑屏障通透能力概述[J]. 药品评价,2012,9(35):32-36。


能透过血脑屏障的抗菌药物细菌感染是神经系统常见病,如何选用抗菌药物?1、药物治疗原则:1)、药效学上必须选用对致病菌敏感的杀菌剂。
(1)未确定病原菌:广谱抗菌药,首选三代头孢(如头孢曲松、头孢噻肟)(2)明确病原菌:①肺炎球菌:选青霉素;若耐药,头孢曲松、必要时联合万古霉素。
2周②脑膜炎球菌:选青霉素;若耐药,头孢曲松或头孢噻肟,可联用氯霉素③革兰阴性杆菌:铜绿假单胞菌:头孢他啶;其他:头孢曲松、头孢噻肟或头孢他啶,3周2)、药物能穿透血脑屏障,达到足够的抗菌浓度。
3)、正确的用药方案:剂量、给药间隔、用药疗程。
2、影响透过药物血脑屏障的因素脂溶性、离子化程度、抗菌药物分子大小、蛋白结合能力、脑膜炎症程度,凡脂溶性大、离子化小、与血浆蛋自结合率低、分子量小的药物较易透过。
3、抗菌药物对脑脊液的穿透性1)、很好氯霉素、甲硝唑、磺胺嘧啶、TMP-SMZ、异烟肼、氟康唑、伏立康唑、伊曲康唑利巴韦林、阿昔洛韦、更昔洛韦、磷霉素、拉米夫定2)、好青霉素类:青霉素G、阿莫西林、氨苄西林、美洛西林、哌拉西林、替卡西林、氨苄西林舒巴坦头孢菌素类:头孢呋辛、头孢他啶、头孢噻肟、头孢曲松、头孢唑肟、头孢吡肟、头孢匹胺、头孢美唑、头孢孟多酯钠、头孢匹罗喹诺酮类:氟喹诺酮类,如环丙沙星、氧氟沙星、左氧氟沙星、培氟沙星氨基糖苷类:阿米卡星其他:(去甲)万古霉素、氨曲南、美洛培南、利福平、克林霉素、拉氧头孢、夫西地酸钠3)、差头孢菌素类:头孢哌酮、头孢克洛、头孢唑林、头孢拉定、头孢硫脒氨基糖苷类:链霉素、庆大霉素、妥布霉素其他:红霉素、阿奇霉素、克拉霉素、林可霉素、亚胺培南西司他丁钠注:a:脑脊液通透性好;b:存在脑膜炎时,可充分穿透脑脊液;c:存在脑膜炎时,穿透性欠佳。

各类抗菌药物的血脑屏障通透率[1]
血脑屏障通透率(%)
类别药物正常状态脑膜炎症状态
青霉素类青霉素G7.8氨苄西林539±49羧苄西林1519甲氧西林0.8~5 3.0~12哌拉西林 1.8~12.4(3.4)
萘夫西林5~27普卡西林0.3~23.5(4.3)
头孢菌素类头孢噻肟127~69.7(27.7)头孢吡肟10~15
头孢曲松7~115~15
头孢他啶 2.7~12.3(5.4)14~45
头孢呋辛 6.4~10
拉氧头孢11~50(30)头孢哌酮 2.9~5.9
碳青霉烯类美罗培南 4.7±2.210.7~21
菌丝霉素 1.133
林可霉素≈0 6.3
利奈唑胺7066
氯霉素30~5050
利福平13~42(22)
多粘菌素25
磷霉素23±7
第一类无论脑膜是否有炎症均易透过血脑屏障(均具有较高的脂溶性):磺胺类、氯霉素、硝咪唑类、喹诺酮类以及异烟肼等(如磺胺类、氯霉素、硝咪唑类以及异烟肼等);由于耐药性或中枢神经系统不良反应等原因在神经外科中并不常用第二类脑膜炎症时,药物血脑屏障通透性明显增加并产生明显的抗菌效果:青霉素类、头孢呋辛、第三、四代头孢菌素类,单环β-内酰胺类、碳青霉烯类以及糖肽类抗菌药物等;有较高的安全性而广泛用于临床(β-内酰胺及酶抑制剂、第三代头孢菌素和万古霉素在神经外科使用频率较高)
第三类即使脑膜发生炎症时,药物仍不易透过血脑屏障或不能达到理想的治疗效果:第一、二代头孢菌素类(除头孢呋辛)、林可霉素、克林霉素、多数氨基糖苷类和大环内酯类抗菌药物。
[1]黄佳,等抗菌药物血脑屏障通透能力概述[J]. 药品评价,2012,9(35):32-36如有侵权请联系告知删除,感谢你们的配合!。

青霉素钠难于透过血脑屏障,在无炎症脑脊液中的浓度仅为血药浓度的1%-3%,在有炎症的脑脊液中浓度可达血药浓度匠5-30%。
氨苄西林透过正常脑膜能力低,但在脑膜发炎时则透过脑膜的量明显增加,细菌性脑膜炎病人每日按体重ivgtt. 150mg/kg,前3天脑脊液浓度可达 2.9ug/ml,以后浓度将随炎症减轻而降低。
舒巴坦-氨苄西林:可通过有炎症的脑脊髓膜。
哌拉西林:静脉用药后,脑脊液浓度与血清浓度比为0.36-3.65 。
阿莫西林:静脉用药2g后1.5小时脑脊液浓度达2.0-40.0 ug/ml,为血清浓度的8-93%。
头孢唑啉:难于透过血脑屏障,在有炎症的脑脊液中也都不能测出药物浓度。
头孢拉定:在脑组织中含量较少,仅为血药浓度的5-10%;脑脊液中浓度更低,静脉滴注2-.4g, 脑脊液浓度仅有 1.2-1.5ug/ml,甚至不能检测到。
头孢克洛:在脑组织中的浓度较低。
头孢呋辛:能透过所有组织包括有炎症的脑膜,组织内药物浓度低于血药浓度但高于敏感致病菌的最低抑菌浓度。
头孢噻肟钠:脑脊液浓度与脑膜炎症程度和脑脊液中细胞数有关。
头孢他啶:难以通过正常的血脑屏障,当脑膜受损或发炎时,可透过受损脑膜进入脑脊液中。
头孢曲松钠:能透过血脑屏障,不论脑膜有无炎症,脑脊液均能达到抑制大多数阴性细菌的有效抑菌浓度(约为2mg/ml) 。
头孢哌酮钠:对血脑屏障的渗透性较差,脑膜无炎症病人的脑脊液中不能测到药物,化脓性脑膜炎病人静注2g后的脑脊液浓度为0.95-7.2ug/ml,为血药浓度的1-4%,以头孢哌酮钠100 mg/kg,的剂量治疗细菌性脑膜炎儿童,20分钟静滴结束后,1.5-2.5小时的脑脊液浓度为1.4-19.2 ug/ml,脑脊液中头孢哌酮浓度随脑脊液蛋白含量增高而增高,与脑脊液中细胞数无关。
头孢吡肟:可通过炎性血脑屏障。
亚胺培南-西司他丁钠(泰能):难于透过血脑屏障,在脑脊液的浓度甚低。
美罗培南(美平):可透过血脑屏障。

神经系统感染病症的抗生素应用指南神经系统感染病症是指由细菌、病毒或其他微生物引起的感染性疾病,如脑膜炎、脑炎和脊髓炎等。
抗生素在治疗神经系统感染病症中发挥着重要的作用,本文将为您介绍神经系统感染病症的抗生素应用指南。
一、脑膜炎的抗生素治疗1. 青霉素类抗生素:青霉素类药物是治疗脑膜炎的一线选择,如青霉素G和氨苄西林。
这些药物可通过穿过血脑屏障进入脑脊液,抑制感染的细菌生长。
通常,对于青霉素敏感的细菌菌株,青霉素仍然是最有效的治疗药物。
2. 第三代头孢菌素:对于对青霉素敏感的细菌株产生耐药性的患者,第三代头孢菌素是一种有效的替代治疗选择。
这些药物能够更好地穿透并进入脑脊液,对抗感染的细菌。
3. 氨基糖苷类抗生素:氨基糖苷类药物可用于治疗革兰阴性细菌感染引起的脑膜炎,如肺炎克雷伯菌和铜绿假单胞菌等。
尽管氨基糖苷类药物对于这些细菌菌株非常有效,但它们可能引起耳毒性和肾毒性。
二、脑炎的抗生素治疗1. 抗病毒药物:由于大多数脑炎由病毒感染引起,因此使用抗病毒药物是治疗脑炎的主要方法。
例如,在进行脑炎病毒检测后,如果发现是单纯疱疹病毒感染,应及时使用抗病毒药物,如阿昔洛韦。
2. 其他抗生素治疗:在某些情况下,如细菌性脑炎的同时感染,抗生素可以作为辅助治疗。
在选择抗生素时,应根据病原体的敏感性进行选择,如青霉素、头孢菌素和氨基糖苷类抗生素。
三、脊髓炎的抗生素治疗1. 抗生素联合治疗:脊髓炎的抗生素治疗一般采用联合用药,以提高疗效并减少细菌耐药性的发生。
常见的联合治疗方案包括青霉素加头孢菌素或氨基糖苷类抗生素,具体用药方案需根据病原菌的敏感性进行个体化选择。
2. 治疗时间和剂量:在进行脊髓炎抗生素治疗时,根据病情和临床反应,使用足够的剂量和合理的时间进行治疗。
通常情况下,治疗时间至少为10天,有时可能需要更长的疗程。
四、抗生素应用注意事项1. 抗生素的使用应严格按照医生的嘱托进行,不可随意中断或更改剂量。
2. 注意过敏反应:抗生素使用过程中,有些患者可能会出现过敏反应。

青霉素对脑膜炎的治疗作用脑膜炎是一种严重的感染性疾病,常常由细菌引起。
青霉素是一种广谱抗生素,被广泛用于治疗多种感染病症,包括脑膜炎。
本文将探讨青霉素在脑膜炎治疗中的作用,以及其使用的注意事项。
青霉素是一类β-内酰胺类抗生素,具有抗菌作用。
它通过抑制细菌细胞壁的合成,破坏细菌的结构完整性,从而抑制细菌的生长和繁殖。
青霉素对许多细菌都有活性,特别是对革兰阳性细菌和某些革兰阴性细菌特别有效。
脑膜炎是指脑膜的炎症,常常由细菌感染引起。
最常见的病原体是肺炎链球菌和脑膜炎双球菌,它们对青霉素敏感。
在脑膜炎的治疗中,青霉素是一种常用的首选药物。
青霉素治疗脑膜炎的机制主要是通过抑制细菌的生长和繁殖来消除感染。
它能够穿过血脑屏障,达到脑脊液中,直接作用于感染的细菌。
对于对青霉素敏感的细菌,青霉素能够迅速杀灭细菌,减轻炎症反应,缓解病情。
然而,青霉素的使用也存在一些注意事项。
首先,青霉素过敏是一个重要的问题。
有些患者可能对青霉素过敏,表现为皮肤瘙痒、荨麻疹、呼吸困难等症状。
对于已知对青霉素过敏的患者,应避免使用青霉素类药物。
其次,青霉素的耐药性也是一个严重的问题。
由于过度和滥用抗生素的使用,一些细菌已经产生了对青霉素的耐药性。
因此,在使用青霉素治疗脑膜炎时,应根据细菌的敏感性进行选择,避免无效的治疗。
此外,青霉素还有一些副作用需要注意。
常见的副作用包括胃肠道不适、腹泻和呕吐等。
在治疗期间,患者应密切观察自身的反应,并及时告知医生。
对于出现严重的副作用,如过敏反应或肝功能损害,应立即停药并就医。
总之,青霉素作为一种广谱抗生素,在脑膜炎的治疗中发挥着重要作用。
它能够通过抑制细菌的生长和繁殖,迅速杀灭感染的细菌,减轻炎症反应,缓解病情。
然而,青霉素的使用需要注意过敏反应、耐药性和副作用等问题。
在治疗脑膜炎时,应根据细菌的敏感性进行选择,并密切观察患者的反应,及时调整治疗方案。
各类抗菌药物的血脑屏障通透率[1]
血脑屏障通透率(%)
类别药物正常状态脑膜炎症状态
青霉素类青霉素G 7.8 氨苄西林 5 39±49 羧苄西林15 19 甲氧西林0.8~5 3.0~12 哌拉西林 1.8~12.4(3.4)
萘夫西林5~27 普卡西林0.3~23.5(4.3)
头孢菌素类头孢噻肟12 7~69.7(27.7)头孢吡肟10~15
头孢曲松7~11 5~15
头孢他啶 2.7~12.3(5.4)14~45
头孢呋辛 6.4~10
拉氧头孢11~50(30)头孢哌酮 2.9~5.9
菌丝霉素 1.1 33
林可霉素≈0 6.3
利奈唑胺70 66
氯霉素30~50 50
利福平13~42(22)
多粘菌素25
磷霉素23±7
第一类无论脑膜是否有炎症均易透过血脑屏障(均具有较高的脂溶性):磺胺类、氯霉素、硝咪唑类、喹诺酮类以及异烟肼等(如磺胺类、氯霉素、硝咪唑类以及异烟肼等);由于耐药性或中枢神经系统不良反应等原因在神经外科中并不常用第二类脑膜炎症时,药物血脑屏障通透性明显增加并产生明显的抗菌效果:青霉素类、头孢呋辛、第三、四代头孢菌素类,单环β-内酰胺类、碳青霉烯类以及糖肽类抗菌药物等;有较高的安全性而广泛用于临床(β-内酰胺及酶抑制剂、第三代头孢菌素和万古霉素在神经外科使用频率较高)
第三类即使脑膜发生炎症时,药物仍不易透过血脑屏障或不能达到理想的治疗效果:第一、二代头孢菌素类(除头孢呋辛)、林可霉素、克林霉素、多数氨基糖苷类和大环内酯类抗菌药物。
[1]黄佳,等抗菌药物血脑屏障通透能力概述[J]. 药品评价,2012,9(35):32-36。
青霉素钠难于透过血脑屏障,在无炎症脑脊液中的浓度仅为血药浓度的1%-3%,在有炎症的脑脊液中浓度可达血药浓度匠5-30%。
氨苄西林透过正常脑膜能力低,但在脑膜发炎时则透过脑膜的量明显增加,细菌性脑膜炎病人每日按体重ivgtt. 150mg/kg,前3天脑脊液浓度可达2.9ug/ml,以后浓度将随炎症减轻而降低。
舒巴坦-氨苄西林可通过有炎症的脑脊髓膜。
哌拉西林静脉用药后,脑脊液浓度与血清浓度比为0.36-3.65 。
阿莫西林静脉用药2g后1.5小时脑脊液浓度达2.0-40.0 ug/ml,为血清浓度的8-93%。
头孢唑啉难于透过血脑屏障,在有炎症的脑脊液中也都不能测出药物浓度。
头孢拉定在脑组织中含量较少,仅为血药浓度的5-10%;脑脊液中浓度更低,静脉滴注2-.4g, 脑脊液浓度仅有1.2-1.5ug/ml,甚至不能检测到。
头孢克洛在脑组织中的浓度较低。
头孢呋辛能透过所有组织包括有炎症的脑膜,组织内药物浓度低于血药浓度但高于敏感致病菌的最低抑菌浓度。
头孢噻肟钠脑脊液浓度与脑膜炎症程度和脑脊液中细胞数有关。
头孢他啶难以通过正常的血脑屏障,当脑膜受损或发炎时,可透过受损脑膜进入脑脊液中。
头孢曲松钠能透过血脑屏障,不论脑膜有无炎症,脑脊液均能达到抑制大多数阴性细菌的有效抑菌浓度(约为2mg/ml) 。
头孢哌酮钠对血脑屏障的渗透性较差,脑膜无炎症病人的脑脊液中不能测到药物,化脓性脑膜炎病人静注2g后的脑脊液浓度为0.95-7.2ug/ml,为血药浓度的1-4%,以头孢哌酮钠100 mg/kg,的剂量治疗细菌性脑膜炎儿童,20分钟静滴结束后,1.5-2.5小时的脑脊液浓度为1.4-19.2 ug/ml,脑脊液中头孢哌酮浓度随脑脊液蛋白含量增高而增高,与脑脊液中细胞数无关。
头孢吡肟可通过炎性血脑屏障。
亚胺培南-西司他丁钠(泰能)难于透过血脑屏障,在脑脊液的浓度甚低。
美罗培南(美平)可透过血脑屏障。
硫酸阿米卡星不易透过血脑屏障,但正常婴儿脑脊液中浓度可达同时期血药浓度的10-20%,当脑膜有炎症时,则可达同期血药浓度的50%。
能通过血脑屏障的抗生素集团档案编码:[YTTR-YTPT28-YTNTL98-UYTYNN08]能够透过血脑屏障的抗生素青霉素钠难于透过血脑屏障,在无炎症脑脊液中的浓度仅为血药浓度的1%-3%,在有炎症的脑脊液中浓度可达血药浓度匠5-30%。
氨苄西林透过正常脑膜能力低,但在脑膜发炎时则透过脑膜的量明显增加,细菌性脑膜炎病人每日按体重ivgtt. 150mg/kg,前3天脑脊液浓度可达ml,以后浓度将随炎症减轻而降低。
舒巴坦-氨苄西林可通过有炎症的脑脊髓膜。
哌拉西林静脉用药后,脑脊液浓度与血清浓度比为。
阿莫西林静脉用药2g后小时脑脊液浓度达ug/ml,为血清浓度的8-93%。
头孢唑啉难于透过血脑屏障,在有炎症的脑脊液中也都不能测出药物浓度。
头孢拉定在脑组织中含量较少,仅为血药浓度的5-10%;脑脊液中浓度更低,静脉滴注, 脑脊液浓度仅有甚至不能检测到。
头孢克洛在脑组织中的浓度较低。
头孢呋辛能透过所有组织包括有炎症的脑膜,组织内药物浓度低于血药浓度但高于敏感致病菌的最低抑菌浓度。
头孢噻肟钠脑脊液浓度与脑膜炎症程度和脑脊液中细胞数有关。
头孢他啶难以通过正常的血脑屏障,当脑膜受损或发炎时,可透过受损脑膜进入脑脊液中。
头孢曲松钠能透过血脑屏障,不论脑膜有无炎症,脑脊液均能达到抑制大多数阴性细菌的有效抑菌浓度(约为2mg/ml) 。
头孢哌酮钠对血脑屏障的渗透性较差,脑膜无炎症病人的脑脊液中不能测到药物,化脓性脑膜炎病人静注2g后的脑脊液浓度为为血药浓度的1-4%,以头孢哌酮钠100 mg/kg,的剂量治疗细菌性脑膜炎儿童,20分钟静滴结束后,小时的脑脊液浓度为 ug/ml,脑脊液中头孢哌酮浓度随脑脊液蛋白含量增高而增高,与脑脊液中细胞数无关。
头孢吡肟可通过炎性血脑屏障。
亚胺培南-西司他丁钠(泰能)难于透过血脑屏障,在脑脊液的浓度甚低。
美罗培南(美平)可透过血脑屏障。
硫酸阿米卡星不易透过血脑屏障,但正常婴儿脑脊液中浓度可达同时期血药浓度的10-20%,当脑膜有炎症时,则可达同期血药浓度的50%。
青霉素钠难于透过血脑屏障,在无炎症脑脊液中的浓度仅为血药浓度的1%-3%,在有炎症的脑脊液中浓度可达血药浓度匠5-30%。
氨苄西林透过正常脑膜能力低,但在脑膜发炎时则透过脑膜的量明显增加,细菌性脑膜炎病人每日按体重ivgtt. 150mg/kg,前3天脑脊液浓度可达2.9ug/ml,以后浓度将随炎症减轻而降低。
舒巴坦-氨苄西林可通过有炎症的脑脊髓膜。
哌拉西林静脉用药后,脑脊液浓度与血清浓度比为0.36-3.65 。
阿莫西林静脉用药2g后1.5小时脑脊液浓度达2.0-40.0 ug/ml,为血清浓度的8-93%。
头孢唑啉难于透过血脑屏障,在有炎症的脑脊液中也都不能测出药物浓度。
头孢拉定在脑组织中含量较少,仅为血药浓度的5-10%;脑脊液中浓度更低,静脉滴注2-.4g, 脑脊液浓度仅有1.2-1.5ug/ml,甚至不能检测到。
头孢克洛在脑组织中的浓度较低。
头孢呋辛能透过所有组织包括有炎症的脑膜,组织内药物浓度低于血药浓度但高于敏感致病菌的最低抑菌浓度。
头孢噻肟钠脑脊液浓度与脑膜炎症程度和脑脊液中细胞数有关。
头孢他啶难以通过正常的血脑屏障,当脑膜受损或发炎时,可透过受损脑膜进入脑脊液中。
头孢曲松钠能透过血脑屏障,不论脑膜有无炎症,脑脊液均能达到抑制大多数阴性细菌的有效抑菌浓度(约为2mg/ml) 。
头孢哌酮钠对血脑屏障的渗透性较差,脑膜无炎症病人的脑脊液中不能测到药物,化脓性脑膜炎病人静注2g后的脑脊液浓度为0.95-7.2ug/ml,为血药浓度的1-4%,以头孢哌酮钠100 mg/kg,的剂量治疗细菌性脑膜炎儿童,20分钟静滴结束后,1.5-2.5小时的脑脊液浓度为1.4-19.2 ug/ml,脑脊液中头孢哌酮浓度随脑脊液蛋白含量增高而增高,与脑脊液中细胞数无关。
头孢吡肟可通过炎性血脑屏障。
亚胺培南-西司他丁钠(泰能)难于透过血脑屏障,在脑脊液的浓度甚低。
美罗培南(美平)可透过血脑屏障。
硫酸阿米卡星不易透过血脑屏障,但正常婴儿脑脊液中浓度可达同时期血药浓度的10-20%,当脑膜有炎症时,则可达同期血药浓度的50%。
林可霉素、红霉素不易透过血脑屏障。
克林霉素不能透过正常的脑膜,当脑膜发炎时,可渗入脑脊液,并能进入脑脓肿的脓液中。
盐酸万古霉素、盐酸去甲万古霉素不能迅速穿过正常血脑屏障进入脑脊液中,但脑膜发炎时可渗入脑脊液中并达有效抑菌浓度。
阿昔洛韦脑脊液浓度约为血中的浓度的一半。
更昔洛韦在每8小时或每12小时接受更昔洛韦2.5mg/kg,静滴后,在用药0.25-5.67小时测得脑脊液浓度范围从0.31-0.68ug/ml,代表相应血药浓度的24-70%。
利巴韦林长期用药后脑脊液内药浓度可达同时期血浓度的67%。
异烟肼、利福平、吡嗪酰胺、利福喷汀均可透过血脑屏障,利福平在脑膜有炎症时脑脊液内药浓度增加,乙胺丁醇不易透过血脑屏障,但脑膜炎时脑脊液中的浓度约为血药浓度的15-40%。
甲硝唑在脑脊液中的药浓度为同期血药浓度的43%,少数脑脓肿患者,脓液的药浓度高于同期的血药浓度。
以上总结:
较易透过血脑屏障的抗生素:
哌拉西林阿莫西林头孢曲松钠甲硝唑利巴韦林阿昔洛韦更昔洛韦异烟肼、利福平、吡嗪酰胺、利福喷汀
一般不易透过血脑屏障,但能透过有炎症的血脑屏障的抗生素
青霉素钠氨苄西林舒巴坦-氨苄西林头孢呋辛头孢噻肟钠头孢他啶头孢哌酮钠头孢吡肟美罗培南硫酸阿米卡星克林霉素盐酸万古霉素、盐酸去甲万古霉素利福平
难于透过血脑屏障的抗生素
头孢克洛头孢拉定头孢唑啉林可霉素、红霉素亚胺培南-西司他丁钠(泰能)
血-胰屏障的结构和功能
20世纪50年代开始研究抗生素在胰腺中的分布,结果发现抗生素在胰腺中的分布发现胰腺组织不同于其他器官[34-36]. 动物实验及临床实践使用区域动脉灌注(regional arterial infusion, RAI)能提高胰腺及胰周的药物浓度, 防治SAP继发感染, 降低胰腺感染率[37-38]. Burns et al [39]总结抗生素在胰腺组织中的渗透率与抗生素的极性和脂溶性高低、抗生素的血清蛋白结合率、作为载体的结合蛋白分子质量大小、抗生素pH值等因素有关后, 首次提出血-胰屏障(blood-pancreaticjuice barrler)的概念, 描述血-胰屏障为一种类似脑组织血-脑屏障的结构, 并认为血-胰屏障为影响抗生素渗透入胰腺组织最主要的因素.
血-胰屏障主要在于毛细血管缺少小孔, 并可能存在实质细胞间的“紧密连接”, 这些连接进一步限制药物在间质中通过, 从而对不同的抗生素有选择性的通透作用. 因此, 抗生素的药效与他们通过血-胰屏障的能力有关, 从而直接影响药物对胰腺组织作用的发挥. 实验证明,正常胰腺的血流灌注很丰富, 血液中的抗生素必先依次透过腺泡周围的毛细血管内皮细胞层和基底层, 然后透过胰腺腺泡细胞层、泡心细胞层、闰管等结构而进入胰液, 随后渗透入胰腺组织. 而在AP
时, 胰腺的血流量明显减少, 坏死组织的功能性毛细血管密度降低62%, 非坏死区域减低43%[40]. 此外, AP时炎症影响细胞膜通透性改变, 亦在很大程度上影响了抗生素向胰液的透入.
药物、包括抗生素.在不同组织和体液内的分布并不一致,这其实是普遍规律。
即使肺、肝这样血供丰富的器官,组织中的抗生素浓度与血清浓度也存在着差异。
血脑屏障是人们熟悉的现象,不幸的是,胰腺是另一个抗生素不容易进入的器官。
在一系列研究的基础上,Burns首先提出血胰屏障这一概念,并很快得到各国学者的认同。
这一屏障与血脑屏障类似,但并不相同,因为有些抗生素如拉氧头抱(moxalactam)能够顺利通过硬脑膜,却不能进入胰腺。
药物从血液进入胰实质,有一系列相关因素,包括药物结构、血清浓度相持续时间、蛋白结合情况、脂活性、组织结合情况、生物学转变、电荷、pH以及组织中的灭活因子等。
抗生素进入胰液,则还须穿过基底膜和腺泡细胞膜。
由于细胞膜是由复合脂类构成的,脂溶性抗生素(如:氟喹诺酮、氯林霉素、灭滴灵等)便比较容易通过。
头孢噻肟、头孢他定、头孢唑肟、亚胺培南(泰能)、利福平、复方新诺明等,胰腺组织的穿透力也较好。
因胰腺炎合并的感染多为包括厌氧菌在内的混合感染
现在主张用广谱的抗生素,氧氟沙星、亚胺培南等用起来较好。