先天性青光眼容易导致什么并发症
- 格式:doc
- 大小:24.00 KB
- 文档页数:4



原发性婴幼儿型青光眼的临床症状及并发症*导读:我们经常听到医生说原发性婴幼儿型青光眼,通过了解才发现疾病的危害很大,会导致孩子的眼睛失明。
那么如此严重……我们经常听到医生说原发性婴幼儿型青光眼,通过了解才发现疾病的危害很大,会导致孩子的眼睛失明。
那么如此严重的疾病,主要有哪些症状呢?如果没有及时发现,原发性婴幼儿型青光眼会有哪些并发症呢?想要了解答案的话,我们就一起来看看下面的介绍吧!*一、临床症状原发性婴幼儿型青光眼的临床过程各异,有人统计30存在于出生时,88发生于出生后第1个月。
Becker和Shaffer发现60的病例在头6个月内诊断,80以上的病例在1岁内得到诊断。
原发性婴幼儿型青光眼虽然也是以高眼压造成视神经的损害为特征,但由于婴幼儿时期的眼球及其婴幼儿自身仍处于发育活跃阶段,因此不同于其他年龄的青光眼患眼和患者,常具有其独特的临床症状及体征。
*二、并发症:继发性青光眼合并其他发育异常者,如Axenfeld-Rieger综合征Sturge-Weber综合征及母体风疹综合征(maternal rubellesyndrome)等均可存在。
此类异常多数致病原因与先天性婴幼儿型青光眼根本不同。
且对用于治疗原发性婴幼儿型青光眼的房角切开术、外路小梁切开术等反应很差。
偶有小梁发育不良(trabecular dysgenesis)与其他发育不良同时存在,可以用受损组织为同一神经嵴细胞来源解释有些病例如青光眼合并Sturge-Weber综合征,其虹膜角膜角在组织学上与原发性婴幼儿型青光眼相同。
在青光眼的病因上,上巩膜静脉压的增高可能是附加原因。
母体风疹综合征的虹膜角膜角在临床上和组织病理学上均与原发性婴幼儿型青光眼相似。
有些关于原发性婴幼儿型青光眼的报道,实际上是不明显的或临床症状不明显的母体风疹综合征。
以上为大家介绍的就是原发性婴幼儿型青光眼的临床症状及并发症,相信大家对疾病也有一定的了解,如果在生活中发现孩子有这样的症状时,要及时去医院检查治疗,如果发现晚了,会导致严重的并发症,会影响到眼睛的视力。

青光眼百科名片青光眼,是一种发病迅速、危害性大、随时导致失明的常见疑难眼病。
特征就是眼内压间断或持续性升高的水平超过眼球所能耐受的程度而给眼球各部分组织和视功能带来损害,导致视神经萎缩、视野缩小、视力减退,失明只是时间的迟早而已,在急性发作期24-48小时即可完全失明。
青光眼属双眼性病变,可双眼同时发病,或一眼起病,继发双眼失明。
概述青光眼是一种引起视神经损害的疾病。
视神经由很多神经纤维组成,当眼内压增高时,可导致神经纤维损害,引起视野缺损。
早期轻微的视野缺损众通常难以发现,如视神经严重受损,可导致失明。
尽早地进行青光眼的检查、诊断和治疗是防止视神经损害和失明的关键。
青光眼的病因――前房是位于角膜之后、虹膜和瞳孔之前的空隙,后房则在虹膜、瞳孔之后,晶状体之前。
前、后房内充满了透明的液体,我们称之为房水,房水在前、后房内不断地循环流动,并且不断地生成、排出,使眼压维持在一个稳定的水平。
(提醒您注意的是,房水并不是我们泪水的一部分)。
眼球内是一个封闭的结构,如果房水排出通道一房角阻塞,房水排出受阻,眼内压升高,引起眼球壁压力太大,则导致视神经损害。
一、症状青光眼的病因病机非常复杂,因此它的临床表现也是多种多样。
1.急性闭角型发病急骤,表现为患眼侧头部剧痛,眼球充血,视力骤降的典型症状。
疼痛沿三叉神经分布区域的眼眶周围、鼻窦、耳根、牙齿等处放射;眼压迅速升高,眼球坚硬,常引起恶心、呕吐、出汗等;患者看到白炽灯周围出现彩色晕轮或像雨后彩虹即虹视现象。
2.亚急性闭角型包括亚临床期、前驱期和间歇期,患者仅轻度不适,甚至无任何症状,可有视力下降,眼球充血轻,常在傍晚发病,经睡眠后缓解。
如未及时诊治,以后发作间歇缩短,每次发作时间延长,向急性发作或慢性转化。
3.慢性闭角型自觉症状不明显,发作时轻度眼胀,头痛,阅读困难,常有虹视。
发作时患者到亮处或睡眠后可缓解,一切症状消失。
此型青光眼有反复小发作,早期发作间歇时间较长,症状持续时间短,多次发作后,发作间隔缩短,持续时间延长。





31可怕的青光眼杜进入信息化社会,人们的生活方式也发生了翻天覆地的变化,越来越多的人,尤其是青年人,都纷纷加入“手机夜聊族”。
对于这种现象,人们经常幽默的形容为,“黑夜给了我黑色的眼睛,我却用它来看手机”。
近日,通过对某市市民睡前生活习惯进行问卷调查发现,大约有82%以上的人群在睡前都有玩手机的坏习惯,还有很多人表示,如果在睡前不玩手机,总感觉这一天是不完整的。
实际上,长时间地玩手机、打游戏,尤其在黑暗的状态下玩手机,将会对人的视力产生直接影响,严重时还会导致青光眼。
到底什么是青光眼,它到底有多可怕呢?一、什么是青光眼一般情况下,青光眼包括继发性青光眼、原发性青光眼和先天性青光眼三种类型。
其中,先天性青光眼一般是在胚胎发育过程中,由于前房角发育不正常,阻碍了房水排出,从而诱发青光眼。
3岁以下婴幼儿患青光眼,通常称为“婴幼儿性青光眼”,在患儿出生后会出现眼球突出的情况。
3~30岁成人发生的青光眼,一般称为“青年性青光眼”,常见临床表现为头痛、视疲劳、近视、失眠等,由于这些症状有时并不显著,因此很容易被忽视,从而出现严重后果。
原发性青光眼,其病因尚不明确,结合前房角情况,可分为开角型青光眼和闭角型青光眼。
在原发性青光眼中,慢性闭角型青光眼占半数以上,其诱发因素主要包括药物使用不当、失眠、用脑过度、情绪紧张等。
开角青光眼通常无自觉症状,少数患者可出现视力模糊、头疼的症状,属于一种特殊的疾病。
继发性青光眼,是由于患者的全身性疾病或眼部疾病导致房水增加或流出减少,从而在无形中增加了眼部压力。
正常情况下,白内障、糖皮质激素、外伤导致眼内积血等均有可能导致继发性青光眼。
二、青光眼到底有多可怕青光眼属于严重的眼部疾病,患病后,由于患者眼内压力会出现持续性或间断性的增高现象,会对患者视力功能和相关组织功能产生影响,如果不能及时接受治疗,或者治疗不当,很容易导致患者失明,后果不堪设想。
据相关调查数据显示,在青光眼人群中,42岁以上的患者占2%。
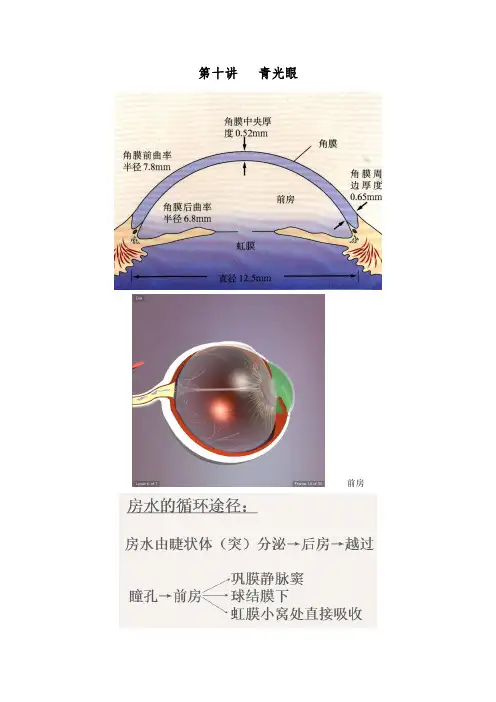
第十讲青光眼前房一、青光眼概述1.定义:青光眼是指眼内压间断或持续升高,以视神经萎缩和视野缺损为共同特征的一种眼病。
总人群发病率为1%,45岁以后为2%。
有一定遗传倾向,在患者的直系亲属中,10%~15%的个体可能发生青光眼。
3.致盲性:持续的高眼压可以给眼球各部分组织和视功能带来损害,如不及时治疗,视野可以全部丧失而至失明。
眼压和青光眼:正常眼压定义在10-21mmHg;高眼压症:临床上部分患者眼压虽已超越统计学正常上限,但长期随访并不出现视神经、视野损害。
正常眼压青光眼:眼压在正常范围,却发生了典型青光眼视神经萎缩和视野缺损。
眼压升高是引起视神经、视野损害的重要因素;眼压越高,高眼压持续时间越长,导致视神经损害的危险性就越大。
4.青光眼的分类:二、急性闭角型青光眼病因未明,多认为是在房水排出系统发生了阻碍,或合并血管神经功能失调,约1/5病例有家族史,双眼先后或同时发病。
40岁以上的女性患者较多。
1.发病机理:在房角窄的基础上,因一时性瞳孔阻滞或血管运动中枢失调,导致后房压力相对较高,使虹膜根部向前紧贴于小梁网,即房角关闭,堵塞了房水的排出通道,眼压随即升高。
诱发因素:情绪激动、失眠、过度劳累、长时间阅读、在暗光下工作时间太久,或看电影看电视时间过久等。
多发生在远视眼,小角膜、晶体较大的老人。
2.临床表现:<急性闭角型青光眼的发展过程示意图>有家族史;一眼已确诊为本病,另眼也有前房浅、虹膜膨隆、房角窄,激发试验阳性者,迟早会发病。
b.发作期:先兆期:一过性或反复多次的小发作,傍晚时分,突感雾视、虹视,患侧额部疼痛,或伴同侧鼻根部酸胀,休息后自行缓解或消失,即刻查眼压常在40mmHg以上。
眼局部轻度充血,角膜上皮雾状水肿,前房极浅。
一般不留永久性组织损害。
急性大发作:剧烈头痛、眼痛、畏光、流泪、视力严重减退,常降到指数或手动,可伴有恶心、呕吐等全身症状,“虹视”。
检查:角膜后色素沉着(kp),前房极浅,周边部前房几乎完全消失;房水可有混浊,甚至出现絮状渗出物,瞳孔中等度散大,眼压常在50mmHg以上。

青光眼的典型病理特征
青光眼的典型病理特征主要包括视乳头凹陷和萎缩、视野缺损以及视力下降。
具体来说,青光眼是由于眼内压力异常增高,超过了眼球内部组织,特别是视神经所能承受的限度,导致视神经萎缩、视野缺损和视力下降。
而眼内压增高的主要原因是病理性眼压增高、视神经供血不足以及视神经对压力损害的耐受性降低。
青光眼是导致人类失明的三大致盲眼病之一,总人群发病率为1%,45岁以后为2%。
根据病因、房角、眼压描记等情况,青光眼可以分为原发性、继发性和先天性三大类。
在日常生活中,如果出现虹视、恶心呕吐、眼睛胀痛、头痛等症状,要警惕是否为青光眼的表现,应及时就医检查。
由于青光眼的病理特征和症状较为复杂,因此需要综合考虑多种因素进行诊断和治疗。
治疗方法包括药物治疗、激光治疗和手术治疗等,具体方案应根据患者病情制定。
同时,青光眼患者还需要注意保持健康的生活方式,如保持心情舒畅、饮食清淡、适量运动等,以降低青光眼发作的风险。
角膜先天异常主要有哪些异常?异常概述角膜是眼睛中的透明组织,位于眼球前部,起到保护和聚焦光线的作用。
然而,有些人出生时就患有角膜先天异常,这是指角膜在胚胎期发育过程中出现的不正常结构或功能。
角膜先天异常是一种罕见而复杂的疾病,常常需要专家团队的综合治疗。
异常类型1. 先天性角膜白内障(Congenital Corneal Opacity)先天性角膜白内障是指角膜变得浑浊或不透明,通常与眼球前部的其他结构异常有关。
这种异常可能会影响视力的发育和儿童的视觉功能。
治疗方法包括手术切除或角膜移植。
2. 角膜分裂(Keratoglobus)角膜分裂是一种罕见的先天性角膜异常,其特点是角膜变薄且膨胀,呈圆锥状。
这种异常可能导致视力模糊,光线敏感等症状。
治疗方法主要是角膜移植术。
3. 前房角膜异位(Axenfeld-Rieger Syndrome)前房角膜异位是一种罕见的先天性病变,主要表现为眼球前部的结构异常和眼压的增加。
这种异常可能导致青光眼等严重并发症,并影响视力发育。
治疗方法主要是控制眼压和保护视力,视情况可能需要手术干预。
4. 角膜睫毛发育不良(Peter’s Anomaly)角膜睫毛发育不良是一种罕见的先天性病变,其特点是睫毛异常生长和角膜上皮缺损。
这种异常可能导致视力严重受损,甚至失明。
治疗方法包括角膜移植和睫状毛修复手术。
5. 角膜内皮发育不良(Congenital Endothelial Dystrophy)角膜内皮发育不良是一种罕见的先天性病变,其特点是角膜内皮细胞数量减少,使得角膜变得厚重和浑浊。
这种异常可能导致视力模糊,角膜水肿等症状。
治疗方法主要是角膜移植。
6. 角膜缺损(Corneal Dysplasia)角膜缺损是指角膜在胚胎期发育过程中出现的结构异常,可能导致视力受损和眼球感染。
治疗方法主要包括角膜移植和替代疗法。
7. 其他异常除以上常见的角膜先天异常外,还存在一些罕见的异常,如角膜融合(Corneal Fusion)、角膜皱褶(Corneal Stromal Dystrophy)等。
恶性青光眼引发什么疾病
*导读:1、急性闭角青光眼:病人急性期主要症状是感觉剧烈眼痛及同侧头痛,虹视,视象,严重者仅留眼前指数或光感,常……
*1、急性闭角青光眼:病人急性期主要症状是感觉剧烈眼痛及同侧头痛,虹视,视象,严重者仅留眼前指数或光感,常合并恶心,呕吐,发热,寒战及便秘等,少数病人可有腹泻发生,医生检查时,可发现眼压高,瞳孔散大,眼部充血,角膜水肿,房水混浊,晶体改变,前房变浅,房角闭塞,虹膜萎缩等,该型青光眼治疗经应用缩瞳剂,-肾上腺能受体阻断剂,高渗剂,碳酸
酐酶抑制剂等可缓解症状,急性闭急青光眼虽用药物使症状缓解,达到短期降眼压目的,但不能防止再发生,故在眼压下降后根据情况尽快手术治疗。
*2、慢性闭角青光眼:病人主要症状是或多或少眼部不适,发作性视蒙,虹视,这种发作冬季常见,多在傍晚或午后出现,充分睡眠休息后眼压正常,症状消失,少数人无任何不适,偶尔遮盖健眼发现患眼视力下降甚至失明,医生检查时有阳性发现,治疗上应用药物可暂时缓解压使之降,不能阻止病变的发展,应积极手术治疗。
*3、开角青光眼:主要特点是高眼压下前房角宽而开放,主要症状是头昏,头痛,眼胀或视蒙,眼压初期不稳定,以后渐增
高,眼底,视野均有改变,治疗原则:先用药物控制眼压,若大剂量应用药物眼压仍高不能控制者考虑手术。
*4、先天性青光眼:是一种胚胎期前房角发育异常,阻碍了房水排出所致的疾病,表现为畏光,流泪及眼睑痉挛,眼压高,医生检查有阳性发现,先天性青光眼适于手术治疗。
*5、继发性青光眼:是一些眼部疾病和某些全身性疾病在眼部出现的合并症,它通过影响房水循环使眼压升高,粘连性角膜白斑,虹膜睫状体炎,外伤性眼内出血,房角挫伤,白内障膨胀期,虹膜新生血管等均可继发青光眼,应积极防止这些病。
2014 年第一季度护理查房青光眼患者的护理科室:五病区主持人:刘莲珍责任护士:姚丹2014.03.28 参加人员:苏素棉肖巧萍于丽明曾清秀雷丽君黄金琳王静苏晓妹陈宇温清梅刘福英陈凤张顺贞祝雪琼杨婷刘莲珍主任:为了提高我们对眼科疾病的认识及护理水平,今天进行2014 年第一季度全院护理业务查房。
本次护理查房的病种是青光眼,它是常见的青光眼:由于眼压升高,而引起视神经萎缩,视乳头损伤和视野缺损的一种眼病。
此病危害性大,致盲率高,临床表现和治疗复杂,预后效果差异较大。
分类:原发性青光眼:发病机理不明,根据房角可分为闭角型和开角型青光眼。
继发性青光眼:眼部或全身疾病引起眼压升高,根据房角开放又分为继发开角型和继发闭角型青光眼。
混合性青光眼:两个致病因素同时存在引起的青光眼。
先天性青光眼:先天性前房结构发育异常阻塞房水排出导致眼压升高。
急性闭角型青光眼症状:突然发作剧烈眼胀、头痛、视力锐减、眼球坚硬如石、结膜充血、恶心、呕吐、血压升高,也称为暴发型青光眼。
患者基本资料:床号:11姓名:姜秀华性别:女年龄:52 岁婚姻:已婚民族:汉文化程度:中学主诉:右眼视力下降伴红痛1 天。
诊断:1 双眼急性闭角型青光眼2.双眼白内障现病史:患者1 天前无明显诱因出现右眼视力下降,伴眼红痛、畏光、流泪,无视物变形、闪光感,无偏头痛、恶心、呕吐等症状,来我院就诊,门诊拟“急性闭角型青光眼”收住院。
发病以来,精神欠佳,食欲差,大小便正常,体重无下降。
既往史:既往健康。
否认冠心病、高血压、糖尿病等全身重大疾病史,否认肝炎、肺结核等传染性疾病史,否认手术、外伤史、输血史,否认药物及食物过敏史,预防接种史不详。
家族史:母亲患有急性闭角型青光眼。
查体:T:36.4°C P:72 次/分R:18 次/分BP:110/80mmHg专科体征:VOD: 0.8 VOS: 0.6 眼压:R: 57mmHg L: 20.3mmHg。
先天性青光眼容易导致什么并发症
先天性青光眼是由于胚胎期前房角发育异常,阻碍了房水排出所致的疾病。
1/3出现于胎儿期,出生后即有典型体征;2/3出现于出生后,其发生率为1:5000~10000;60%~70%为男性,64~85%为双眼,常同时发病。
2、恶性青光眼
又称睫状环阻滞性闭角青光眼。
先天性青光眼有哪些典型症状:
先天性青光眼大多出生时已存在。
属遗传性眼病,部分表现为常染色体隐性遗传,可能因为基因突变而发生,约40%的先天性青光眼,初生时既有青光眼表现,称为婴幼儿性青光眼;3岁
1、畏光、流泪及眼睑痉挛
早期角膜水肿伴有角膜刺激症状所致。
2、角膜混浊
初为上皮及上皮下水肿,引起轻度乳白色混浊。
当实质水肿则混浊更加明显。
眼压降低后,角膜可变透明,晚期呈永久性混浊。
3、角膜扩
角膜水肿后,眼压继续升高,眼球壁受压力作用而扩张,使整个眼球不断增大,呈水眼状,角膜直径可达12mm左右。
4、角膜后弹力层破裂
当角膜扩张时,后弹力层发生水平弯曲线状,或树枝状破裂。
5、视乳头凹陷扩大
根据病程长短和眼压水平高低,造成不同程度的视乳头凹陷扩大。
晚期角膜更为混浊,前房更深,眼球更加扩大,视乳头凹陷扩大且不可逆转。
最后发展为眼球萎缩。
二、青少年型青光眼
青少年型青光眼(juvenile glaucoma)是指30岁以下发病而不致眼球扩大的青光眼。
临床过程也像慢性单纯性青光眼一样发病隐蔽,进行缓慢,但青少年型青光眼病情都比较严重,眼压多变,甚至迅速增加。
儿童及年轻人出现迅速进行性近视应该怀疑有青光眼的存在。
高眼压对年轻人可扩张角膜及巩膜,从而加重了近视。
病情进展后,可见进行性视神经萎缩及视乳头凹陷扩大及合并视野缺损。
三、青光眼合并先天异常
1、马方综合征:又称蜘蛛指综合征。
2、球形晶体短指综合征(Marchesani综合征)。
3、同型胱氨酸尿症:是一种隐性遗传性代谢紊乱,眼部表现主要是晶体脱位、瞳孔阻滞而引起继发性青光眼。
4、Sturge-Webel综合征:眼部改变主要是青光眼、脉络膜血管瘤和颜面血管痣。