早期胃癌病理及NBI放大的一些知识点
- 格式:pdf
- 大小:14.61 MB
- 文档页数:156


NBI联合放大内镜在早期胃癌诊断中的临床应用摘要】目的 : 研究窄带成像(NBI)与放大内镜相联合在早期胃癌诊断中的临床应用。
方法:选取在我院 2019 年 1月至 2019年 5月间行胃镜检查疑似早期胃癌的38 例患者,先采用普通白光胃镜(White-lightendoscopy,WLE)模式进行观察及镜下诊断,然后切换 ME-NBI 模式对可疑病变进行精查,并在病变区域靶向活检。
将两种观察模式下对早期胃癌诊断的敏感度、特异度及准确度进行比较。
结果:ME-NBI 模式诊断的敏感度为(87.87% ) 、特异( 60.00% ) 和准确度(78.94% )与 WLE 模式的敏感度(69.69% ) 、特(40.00% ) 和准确度(63.15% )相比,具有显著差异。
结论: 窄带成像(NBI)联合放大内镜技术在临床的应用,对于早期胃癌的诊断具有优势,能够明显提高早期胃癌的检出率。
【关键词】放大胃镜; 内镜窄带成像技术; 早期胃癌; 诊断在我国,胃癌的发病率及致死率一直位居世界前列。
早期发现和诊断胃癌对降低其病死率的作用毋庸置疑。
早期胃癌的定义是指癌细胞局限于粘膜层或粘膜下层,无论有无淋巴结转移。
进展期胃癌的5年生存率仅为30%左右,远低于早期胃癌的5年生存率90%。
通过统计我国胃癌的资料显示,其发病率与日本和韩国相近,但是早期胃癌的检出率仅为10%左右,与日本(约70%)和韩国(约50%)相比,有非常大的差距。
故而应提高胃癌诊断技术,目前临床诊断胃黏膜病变的金标准是内镜下活检,但由于内镜检查医师对早期胃癌能力不同、内镜下活检对早期胃癌的检出率较低[1] 。
窄带成像(NBI)观察技术是由日本奥林巴斯公司所开发的一项内镜新技术。
通过放大内镜与窄带成像技术的联合应用,可以清晰地观察到病变处的微小血管结构以及粘膜表面微结构。
从而医师可以在内镜直视下实施靶向活检,其诊断准确率较高[2]。
本文的目的是研究窄带成像(NBI)与放大内镜相联合在早期胃癌诊断中的临床应用,现报道如下。

早期胃癌的名词解释病理早期胃癌的名词解释和病理特征胃癌是一种常见的消化系统肿瘤,早期胃癌是指肿瘤在胃黏膜内局限生长,未侵犯胃壁或者侵犯浅层胃壁,没有转移至淋巴结或其他器官的胃癌。
早期胃癌通常没有明显的临床症状,因此常常导致被忽视和延误诊治。
理解早期胃癌的名词解释和病理特征对其早期诊断和治疗至关重要。
1. 胃黏膜胃黏膜是胃部内壁的一层组织,由黏膜表层、黏膜下腺、小血管和神经组成。
胃黏膜的健康状态对消化功能和胃癌发生有着重要影响。
2. 早期胃癌的分类早期胃癌可以根据肿瘤组织类型进行分类,包括腺癌、黏液癌和浸润性腺瘤等。
腺癌是最常见的早期胃癌类型,占到大多数的比例。
3. 胃癌的组织学分级胃癌的组织学分级主要根据肿瘤细胞的形态和分化程度进行评估。
分级可分为高分化、中分化和低分化胃癌。
低分化胃癌通常预后不良,易发生远处转移。
4. 病理特征早期胃癌在组织学上常表现为粘膜下浸润、腺体扭曲和破坏,以及部分上皮细胞的异型增生。
早期胃癌的黏膜表面常有小溃疡或浅表溃疡,周围组织无明显纤维增生。
5. 早期胃癌的病理分期早期胃癌根据侵犯的深度和表浅侵犯深度的范围,可进行病理分期,常用的分期方法是日本胃癌病理学分期法(JGCA)、国际TNM分期及Mueller分期。
6. 腺腺癌和黏液癌的病理特征腺癌和黏液癌是早期胃癌常见的亚型。
腺腺癌组织中,癌细胞常呈团块状或腺体腔内癌肿形成,细胞核较大,排列紧密。
而黏液癌中,癌细胞含有大量胞浆,因黏液分泌而呈现出低分化的特征。
7. 早期胃癌的转化途径早期胃癌常常通过癌前病变转化而来,最常见的胃癌前病变包括慢性胃炎、肠上皮化生和异型增生等。
了解早期胃癌的转化途径,有助于早期诊断和预防。
8. 早期胃癌的诊断方法早期胃癌的诊断方法包括内镜检查、超声内镜(EUS)、组织活检、血清标志物检测等。
内镜检查是最常用的早期胃癌诊断方法,能够直接观察黏膜变化并进行活检。
9. 早期胃癌的治疗方法早期胃癌的治疗方法主要包括内镜下黏膜切除术(EMR)和内镜下黏膜下层剥离术(ESD)。


放大NBI诊断图谱(11)之早期胃癌(IIb)ME+NBI特征边界线(分界线:存在)病灶(VS分类:不规则的MV+缺失MS)0-IIb早期胃癌的内镜表现也有相当大的差异。
非放大的WLI表现在胃体上后壁可以看到一个血管消失的区域(图a 蓝箭头),病灶表面轻微发红。
靛胭脂喷洒后显示了一个平坦的局部病灶(图b 黄箭头)。
与周围黏膜几乎没有高度差。
ME+NBI内镜表现背景黏膜S:规则的MS,主要表现为MCE呈闭合弧形结构,MCE排列规则。
MCE的边缘可见LBC。
V:上皮下的毛细血管主要为均匀的、小的闭合环样或线圈样,形成有规则的MV构造。
在失去了规则的VS构造的区域,可以看到一条明显的分界线(DL)(图cd 蓝箭头)。
病变V:可见病变边缘不规则、扩张、扭曲的微血管。
单个血管之间的直径大小不一。
肿瘤血管似乎形成单一的网状结构,但是血管大小和形态各异,从小的圆形闭环形血管(蓝色箭头)到大的不规则多角形血管(黄色箭头)。
只有在最大倍数NBI的情况下,这些细节才能看见。
根据这些发现,可以确认是不规则的MV结构。
S:病变中,MCE不能清晰地显示为一致的白色半透明条带,因此被评估为无MS构造组织学发现ESD标本:箭头表示组织学边缘,左侧癌和右侧的非癌性黏膜之间没有高度差。
诊断管状腺癌。
然而,肿瘤表面上皮仅可见少量的隐窝。
这种组织学结构能够解释肿瘤的MCE不可见的原因。
NBI诊断要点网格状血管的形成不能作为鉴别癌和非癌的标志。
在本例中,单个微血管呈不规则的多角形形态,其形态不均匀性是不规则MV的证据。
(来源于NBI)。
NBI放大诊断图谱第一篇(专辑)
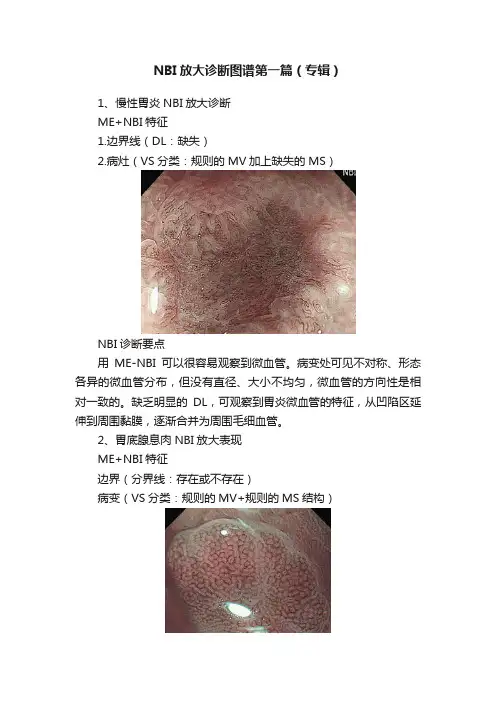
1、慢性胃炎NBI放大诊断
ME+NBI特征
1.边界线(DL:缺失)
2.病灶(VS分类:规则的MV加上缺失的MS)
NBI诊断要点
用ME-NBI可以很容易观察到微血管。
病变处可见不对称、形态各异的微血管分布,但没有直径、大小不均匀,微血管的方向性是相对一致的。
缺乏明显的DL,可观察到胃炎微血管的特征,从凹陷区延伸到周围黏膜,逐渐合并为周围毛细血管。
2、胃底腺息肉NBI放大表现
ME+NBI特征
边界(分界线:存在或不存在)
病变(VS分类:规则的MV+规则的MS结构)
表面微结构(s)
边缘隐窝上皮(MCE)呈圆形,密度增加,并逐渐变大,CO也逐渐变大。
随着这些变化,IP增宽。
表面微血管结构(V)
SCEN中血管增大、变粗,息肉表面可见显著扩张的青褐色的血管。
VS一致性
与周围黏膜相比具有相同的胃底腺结构,与周围黏膜相比有一条清晰的边界,随着息肉变大可出现轻微的变化。
3、IIc早期胃癌NBI放大表现
M-NBI特征
1.边界线(DL:存在)
2.病变(VS分类:不规则微血管加不规则微结构)
ME-NBI:DL(+) MV(+)MS(+)
ME-NBI:DL(+) MV(+)MS(+)
4、胃腺瘤NBI放大表现
M-NBI发现:
边界线(分界线有),病变(VS分型:规则MV加规则MS,LBC+或WOS+)
腺瘤规则MV+规则MS DL+
腺瘤规则MV+规则MS。



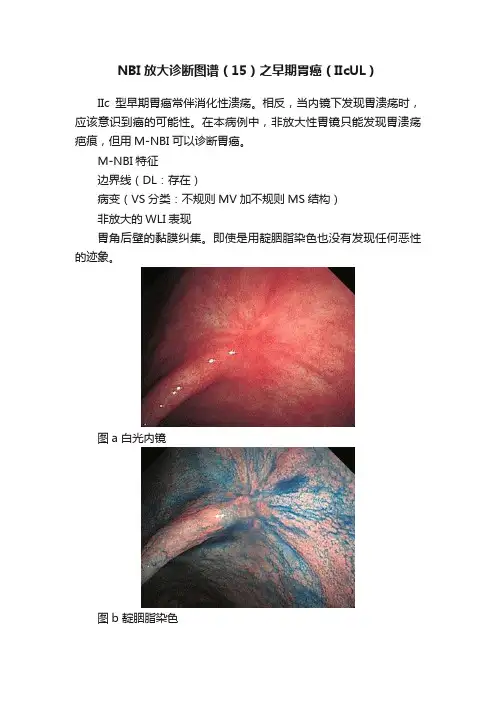
NBI放大诊断图谱(15)之早期胃癌(IIcUL)
IIc型早期胃癌常伴消化性溃疡。
相反,当内镜下发现胃溃疡时,应该意识到癌的可能性。
在本病例中,非放大性胃镜只能发现胃溃疡疤痕,但用M-NBI可以诊断胃癌。
M-NBI特征
边界线(DL:存在)
病变(VS分类:不规则MV加不规则MS结构)
非放大的WLI表现
胃角后壁的黏膜纠集。
即使是用靛胭脂染色也没有发现任何恶性的迹象。
图a 白光内镜
图b 靛胭脂染色
M-NBI表现(浸水)
背景黏膜周围可见规则的圆形边缘上皮(MCE)和环形SEC(图c)。
在瘢痕中心肛侧较窄的范围内,在箭头所指的区域,规则的VS 构造消失,形成一条DL(图c-e)。
在边界线内部,看到一个不规则的MV结构,由形状各异的不规则环状微血管组成。
不规则线状MCE 消失的区域,形成不规则或缺失的MS结构。
根据以上发现,诊断与溃疡性瘢痕相关局限的0-IIc型早期胃癌。
图c
图d
图e
组织学发现
ESD标本(图f)诊断管状腺癌。
肿瘤表面有非癌腺体覆盖,非放大的WLI和染色内镜观察受限。
NBI诊断要点
当使用非放大的白光观察溃疡疤痕时,应从病变中心进行活检。
NBI弱放大观察时,应寻找DL。
然后,使用NBI强放大在不规则MS 和不规则MV内部进行活检。
(来源于NBI,本人水平有限,可购买原书阅读,本公众号纯属个人学习之用,如有侵权,请联系删除,如果你有好的病例和交流请长按以下图标加关注)。
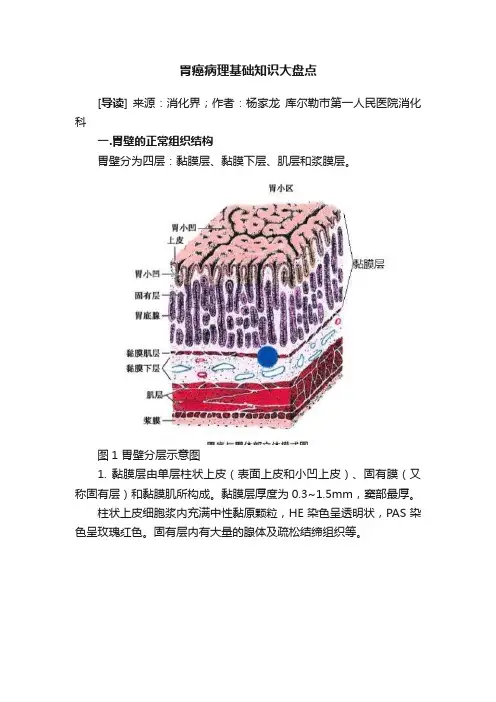
胃癌病理基础知识大盘点[导读] 来源:消化界;作者:杨家龙库尔勒市第一人民医院消化科一.胃壁的正常组织结构胃壁分为四层:黏膜层、黏膜下层、肌层和浆膜层。
图1 胃壁分层示意图1. 黏膜层由单层柱状上皮(表面上皮和小凹上皮)、固有膜(又称固有层)和黏膜肌所构成。
黏膜层厚度为0.3~1.5mm,窦部最厚。
柱状上皮细胞浆内充满中性黏原颗粒,HE染色呈透明状,PAS染色呈玫瑰红色。
固有层内有大量的腺体及疏松结缔组织等。
图2 胃上皮层病理示意图1.黏膜肌分为内环和外纵两层,在贲门和幽门环处增厚且排列不规则。
2.黏膜下层为疏松结缔组织,内含血管、淋巴管、黏膜下神经丛等;3.肌层由三层平滑肌组成。
内层为斜行肌,中层为环行肌,最外层为纵行肌。
环行肌在幽门处增厚,形成幽门括约肌,贲门处环行肌不如幽门括约肌发达。
4.浆膜层由薄层疏松结缔组织及其表面被覆的闰管上皮细胞所构成,间皮下结缔组织中有丰富的淋巴管。
二.胃腺体分类根据部位及功能,腺体分为贲门腺、胃体腺(又称胃底腺)和幽门腺三种。
图3 胃腺体示意图贲门腺分布于贲门部,主要由黏液细胞组成,可混有少数壁细胞,腺体为单管状或分支管状,少数腺管轻度扩张,小凹的长度约占小凹和腺体总长度的1/2。
图4 贲门腺示意图胃体腺分布于胃底和胃体部,由分泌盐酸的壁细胞和分泌胃蛋白酶原的主细胞所组成。
腺体为单管状或分支管状,分为颈、体和底三部分:腺颈部上与小凹上皮底相连,壁细胞多分布在腺体部,此段最长,主细胞主要分布在腺底部,小凹的长度约占小凹和腺体总长度的1/4。
需要强调的是腺颈部虽短,却含有胃上皮干细胞,因此在胃上皮更新、损伤修复、腺细胞再生及上皮细胞癌变等过程中起着极为重要的作用。
图5、图6 胃体腺示意图幽门腺分布于胃窦部,由黏液腺组成,为分支管状腺,小凹的长度约占小凹和腺体总长度的1/2。
图7 幽门腺示意图移行部的腺体由幽门腺和胃体腺所组成,两种腺体交替分布,位于胃窦和胃体交界区域,小凹的长度约占小凹和腺体总长度的1/2。