神经系统检查全部
- 格式:ppt
- 大小:4.86 MB
- 文档页数:113

神经系统体格检查神经系统体格检查包括一般检查、脑神经检查、运动系统检查、感觉系统检查、反射检查和自主神经功能检查等六个方面。
一、一般检查:一般检查包括患者的一般状况如意识、精神状态、脑膜刺激征和头部、颈部、躯干、四肢等检查。
1、意识状态:评价患者意识是否清醒及意识障碍程度。
意识障碍通常分为:(1)嗜睡:是意识障碍早期表现,患者精神菱靡,动作减少,处于持续睡眠状态;虽能被唤醒、正确回答问题及配合身体检查,但刺激停止后又进入睡眠。
(2)昏睡:意识水平低下,需高声喊叫或给予疼痛刺激方能唤醒,醒后表情茫然,能含混地回答简单问话,不能配合检查,刺激停止后立即进入熟睡。
(3)昏迷:患者意识丧失,表现双眼闭合、不能自行睁开、对言语刺激无反应、面部和肢体无目的性动作,疼痛刺激可能无反应或引发通过脊髓或脑干通路传递的无目的反射动作。
1)浅昏迷:患者意识丧失,高声喊叫不能唤醒,对强烈疼痛刺激如压眶可有反应,可有较少无意识动作;腹壁反射消失,但角膜反射、光反射、咳嗽反射、吞咽反射、腱反射存在,生命体征无明显改变。
2)中昏迷:疼痛反应消失,四肢完全处于瘫痪状态,腱反射亢进,病理反射阳性;角膜反射、光反射、咳嗽反射和吞咽反射减弱,呼吸和循环功能尚稳定。
3)深昏迷:眼球固定,瞳孔散大,角膜反射、光反射、咳嗽反射和吞咽反射消失;四肢迟缓性瘫,腱反射、病理反射消失,呼吸、循环和体温调节功能障碍。
特殊意识障碍包括:①谵妄状态:患者的觉醒水平、注意力、定向力、知觉、智能和情感等发生极大紊乱,常伴激惹、焦虑、恐怖、视幻觉和片断妄想等,可呈间歇性嗜睡,有时彻夜不眠;可伴发热,酒精或药物依赖者戒断性谵妄易伴癫病发作。
②模糊状态:起病较缓慢,定向力障碍多不严重,表现淡漠、嗜睡、注意力缺陷。
2、精神状态:是否有认知、情感、意志、行为等方面异常,如错觉、幻觉、妄想、情绪不稳和情感淡漠等;并通过对患者的理解力、定向力、记忆力、计算力、判断力等检查,判定是否有智能障碍。



神经系统查体8个病理征检查方法神经系统是人体最为复杂的系统之一,其病理变化往往会引起严重的健康问题。
因此,对神经系统的检查十分重要。
下面将介绍神经系统查体的8个病理征检查方法,希望对大家有所帮助。
首先,我们来介绍神经系统的感觉检查。
感觉检查是通过对患者的触觉、痛觉、温度感觉等进行检查,以了解神经系统的感觉功能是否正常。
常见的检查方法包括皮肤触觉、深反射和温度感觉等。
其次,神经系统的运动检查也是非常重要的。
通过对患者的肌肉力量、肌张力、肌肉协调性等进行检查,可以了解神经系统的运动功能是否正常。
常见的检查方法包括肌力检查、肌张力检查和共济失调检查等。
接着,我们来介绍神经系统的脑神经检查。
脑神经是指从脑部发出的12对神经,其功能涉及到头部的感觉、运动和自主神经功能。
通过对脑神经的检查,可以了解头部神经功能是否正常。
常见的检查方法包括眼球运动检查、面部表情检查和听力检查等。
此外,神经系统的脊髓检查也是十分重要的。
脊髓是连接脑部和身体各部位的神经通道,其功能对人体的运动和感觉起着至关重要的作用。
通过对脊髓的检查,可以了解脊髓功能是否正常。
常见的检查方法包括腰椎压痛检查、下肢反射检查和腰椎神经压迫试验等。
此外,神经系统的自主神经检查也是必不可少的。
自主神经系统负责调节人体的内脏功能,包括心脏、血管、消化系统和泌尿系统等。
通过对自主神经的检查,可以了解内脏功能是否正常。
常见的检查方法包括心率变异性检查、动脉压力反射检查和呼吸深度检查等。
最后,我们来介绍神经系统的神经肌肉传导检查。
神经肌肉传导是指神经冲动传导到肌肉的过程,其功能对人体的运动和感觉起着至关重要的作用。
通过对神经肌肉传导的检查,可以了解神经冲动传导是否正常。
常见的检查方法包括神经电图检查、肌电图检查和运动单位检查等。
综上所述,神经系统的检查对于诊断神经系统疾病和评估神经系统功能至关重要。
通过对神经系统的感觉检查、运动检查、脑神经检查、脊髓检查、自主神经检查和神经肌肉传导检查等8个病理征检查方法的综合应用,可以全面了解神经系统的功能状态,为临床诊断和治疗提供重要参考。




神经系统体征检查神经系统体征检查是临床神经学中非常重要的一部份,通过检查可以匡助医生判断患者的神经系统功能是否正常。
本文将介绍神经系统体征检查的内容和方法。
一、视觉检查1.1 视力检查:通过让患者看远处和近处的物体,医生可以初步判断患者的视力是否正常。
1.2 瞳孔检查:观察瞳孔的大小、形状和对光反应,可以了解患者的瞳孔功能是否正常。
1.3 眼球运动检查:观察患者的眼球运动范围和协调性,可以判断患者的眼球运动功能是否正常。
二、感觉检查2.1 皮肤感觉检查:通过触摸不同部位的皮肤,医生可以了解患者的触觉、温度和疼痛感觉是否正常。
2.2 运动感觉检查:通过让患者闭眼、伸展四肢等动作,医生可以判断患者的运动感觉是否正常。
2.3 深部感觉检查:通过检查患者的位置觉、振动觉等深部感觉,可以了解患者的深部感觉功能是否正常。
三、运动检查3.1 肌力检查:通过让患者做不同的肌肉收缩动作,医生可以判断患者的肌肉力量是否正常。
3.2 肌张力检查:通过触摸患者的肌肉,医生可以了解患者的肌张力是否正常。
3.3 运动协调性检查:通过让患者做一系列协调性动作,医生可以判断患者的运动协调性是否正常。
四、腱反射检查4.1 肱二头肌腱反射:通过敲击肘部的肱二头肌腱,可以了解患者的肱二头肌腱反射是否正常。
4.2 膝腱反射:通过敲击膝盖的膝腱,可以判断患者的膝腱反射是否正常。
4.3 踝腱反射:通过敲击踝部的踝腱,可以了解患者的踝腱反射是否正常。
五、神经系统特殊检查5.1 巴宾斯基征检查:通过刺激患者的脚底,可以判断患者是否存在巴宾斯基征阳性。
5.2 勒伯特征检查:通过让患者做不同的动作,可以了解患者是否存在勒伯特征阳性。
5.3 其他特殊检查:根据患者的病史和症状,医生还可以进行其他特殊的神经系统检查,以匡助诊断疾病。
综上所述,神经系统体征检查是神经学诊断中的重要一环,通过子细的检查可以匡助医生了解患者的神经系统功能是否正常,为正确诊断和治疗提供重要依据。

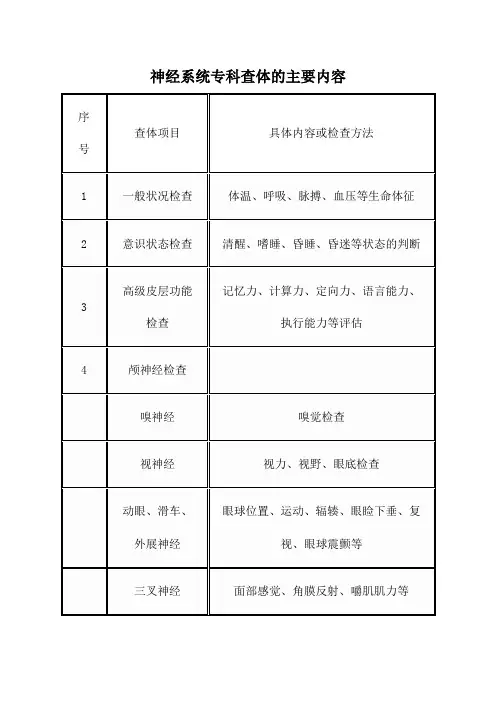
神经系统体格检查神经系统体格检查是对人体神经系统的检查,神经系统体格检查包括一般检查、颅神经、运动系统、感觉系统、反射系统、植物神经系统等几个方面。
神经系统是机体内起主导作用的系统,分为中枢神经系统和周围神经系统两大部分。
神经系统是由脑、脊髓、脑神经、脊神经、和植物性神经,以及各种神经节组成。
能协调体内各器官、各系统的活动,使之成为完整的一体,并与外界环境发生相互作用。
神经系统体格检查,可以保证神经系统各个方面功能正常进行:1、神经系统调节和控制其他各系统的共功能活动,使机体成为一个完整的统一体。
2、神经系统通过调整机体功能活动,使机体适应不断变化的外界环境,维持机体与外界环境的平衡。
3、人类在长期的进化发展过程中,神经系统特别是大脑皮质得到了高度的发展,产生了语言和思维,人类不仅能被动地适应外界环境的变化,而且能主动地认识客观世界,改造客观世界,使自然界为人类服务,这是人类神经系统最重要的特点。
神经系统体格检查有哪些内容神经系统体格检查包括一般检查、颅神经、运动系统、感觉系统、反射系统、植物神经系统等几个方面。
一、一般检查包括:1、精神状态:检查病人有无感知障碍、记忆障碍、情感障碍和智能障碍。
2、意识障碍:有无嗜睡、昏睡、意识模糊、谵妄甚至昏迷。
二、语言、运用与认识能力的检查:1、语言的检查:利用听、说、读、写等方法,观察语言功能,看有无失语。
2、运用机能检查:检查有无运动性失用症、观念性失用症和观念运动性失用症。
3、视、触、听觉认识能力检查:检查病人有无视觉、触觉及听觉方面的异常。
三、颅神经检查:1、嗅神经检查:有无单侧或双侧嗅觉丧失。
2、视神经检查:包括视力、视野和眼底等检查。
3、眼球运动的检查:应注意眼裂、眼位、眼球运动及瞳孔等方面的内容。
4、三叉神经检查:应注意面部的感觉、运动以及角膜反射等方面的内容。
5、面神经检查:观察面部是否对称,包括前额皱纹、鼻唇沟和口角是否对称。
6、位听神经检查:检查病人有无耳聋,有无前庭神经损害如眩晕、恶心、呕吐及共济失调。
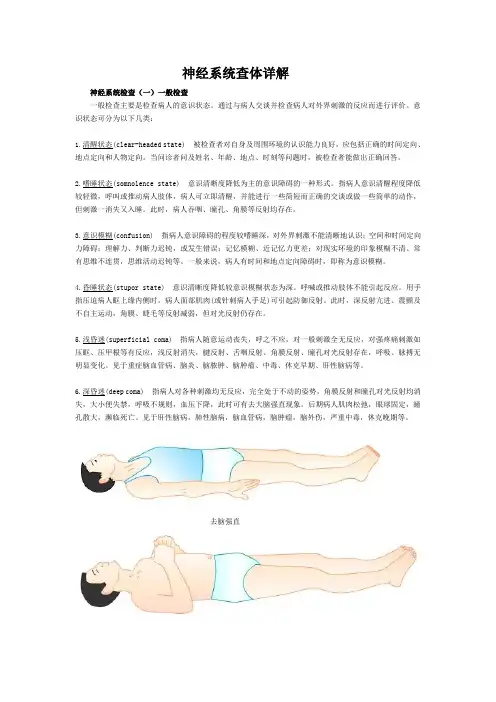
神经系统查体详解神经系统检查(一)一般检查一般检查主要是检查病人的意识状态。
通过与病人交谈并检查病人对外界刺激的反应而进行评价。
意识状态可分为以下几类:1.清醒状态(clear-headed state) 被检查者对自身及周围环境的认识能力良好,应包括正确的时间定向、地点定向和人物定向。
当问诊者问及姓名、年龄、地点、时刻等问题时,被检查者能做出正确回答。
2.嗜睡状态(somnolence state) 意识清晰度降低为主的意识障碍的一种形式。
指病人意识清醒程度降低较轻微,呼叫或推动病人肢体,病人可立即清醒,并能进行一些简短而正确的交谈或做一些简单的动作,但刺激一消失又入睡。
此时,病人吞咽、瞳孔、角膜等反射均存在。
3.意识模糊(confusion) 指病人意识障碍的程度较嗜睡深,对外界刺激不能清晰地认识;空间和时间定向力障碍;理解力、判断力迟钝,或发生错误;记忆模糊、近记忆力更差;对现实环境的印象模糊不清、常有思维不连贯,思维活动迟钝等。
一般来说,病人有时间和地点定向障碍时,即称为意识模糊。
4.昏睡状态(stupor state) 意识清晰度降低较意识模糊状态为深。
呼喊或推动肢体不能引起反应。
用手指压迫病人眶上缘内侧时,病人面部肌肉(或针刺病人手足)可引起防御反射。
此时,深反射亢进、震颤及不自主运动,角膜、睫毛等反射减弱,但对光反射仍存在。
5.浅昏迷(superficial coma) 指病人随意运动丧失,呼之不应,对一般刺激全无反应,对强疼痛刺激如压眶、压甲根等有反应,浅反射消失,腱反射、舌咽反射、角膜反射、瞳孔对光反射存在,呼吸、脉搏无明显变化。
见于重症脑血管病、脑炎、脑脓肿、脑肿瘤、中毒、休克早期、肝性脑病等。
6.深昏迷(deep coma) 指病人对各种刺激均无反应,完全处于不动的姿势,角膜反射和瞳孔对光反射均消失,大小便失禁,呼吸不规则,血压下降,此时可有去大脑强直现象。
后期病人肌肉松弛,眼球固定,瞳孔散大,濒临死亡。
神经系统检查脑神经感觉神经神经系统检查运动神经神经反射自主神经一、脑神经检查脑神经12对:嗅神经视神经单纯感觉神经一嗅二视三动眼蜗神经四滑五叉六外展动眼神经七面八听九舌咽滑车神经十迷十一副十二舌下展神经单纯运动神经副神经舌下神经三叉神经面神经舌咽神经运动和感觉兼有的混合神经迷走神经(一)嗅神经1.检查法:先确定被检者无嗅幻觉后,嘱被检者闭目并用手指压一侧鼻孔,拿带有花香或其他香味的物质,如香皂、牙膏或香烟等,置于被检者另一侧鼻孔下,让其辨别气味;再用同样的方法检查另一侧鼻孔,了解被检者双侧嗅觉是否正常;注意不能使用挥发性、刺激性气味的物品,如醋酸、乙醇、甲醛溶液等,尤其是氨水等,也不能用被检者不熟悉的物品;2.临床意义:1嗅觉中枢的刺激性病变引起嗅幻觉,患者常发作性地嗅到特殊气味,可见于颞叶癫痫先兆期或颞叶海马附近的肿瘤;2嗅神经、嗅球、嗅束病变,可导致一侧或两侧嗅觉丧失3鼻腔局部病变如鼻炎、鼻部肿物或鼻外伤,往往产生双侧嗅觉丧失或减退二视神经:视力、视野、眼底检查1.视野1检查法:有手动法和视野计法;医师应为视野正常者;方法:被检者背光与医师相对而坐,距离约100CM,各用手遮住相对一眼,并相对凝视保持不动;医师置手指于两人相对等距离中间,分别从上、下、左、右等不同方位从外周逐渐向眼的中央部移动,嘱被检者发现手指立即示意;以同样的方法检查另一眼;如被检者与医师在不同方位均能同时看到手指,视野大致正常;如在某方向上,当医师看到手指后再移动一定距离被检者才看到,为视野缺失;2临床意义:凡视觉通路的某一部位遭受损害都可引起视野缺损;1.视神经损害2.视交叉正中部损害3.视束损害4.视辐射下部损害6视辐射上部损害7视中枢损害2.眼底(1)检查法:检眼镜;无需散瞳; 检查时,被检者背光而坐,眼球正视前方;查右眼时,医师站在被检者右侧,右手持检眼镜,右眼观察眼底,从离被检者50cm处开始寻找瞳孔并逐渐窥入,检眼镜要紧贴被检者面部; 主要观察:视神经乳头、视网膜血管、黄斑区、视网膜各象限是否有异常改变;(2)正常眼底:视神经乳头:淡红色,呈圆形或椭圆形,边界清楚;动脉较细,色鲜红;静脉较粗,色暗红,动静脉管径比2:3;视网膜全部为鲜橘红色;黄斑位于视神经乳头颞侧偏下方,呈暗红色,在其中央有一小反光点;(3)临床意义(二)动眼神经、滑车神经、展神经共同支配眼球运动-----神经核分别位于中脑动眼上丘、滑车下丘和脑桥动眼神经还支配提上睑肌、瞳孔括约肌、睫状肌,故检查项目除检查眼球运动外还包括眼裂、眼球位置和瞳孔检查;①眼球运动:医生左手置于受检者头顶以固定头位,使其不能随意转动,右手指尖放在受检者眼前30cm-40cm处,嘱受检者两眼随医生右手指尖移动方向运动;一般顺序左侧→左上→左下,右侧→右上→右下注意眼球运动幅度、灵活度、持久性、两眼是否同步,并询问受检者有无复视出现;②眼裂:眼裂是指上、下眼睑之间形成的裂隙,也就是平常所说的眼缝;成人睑裂长度为20~30mm,mm左右,宽度最宽处为10~15mm.睑裂宽度可以通过肉眼观察及测量法确定;③瞳孔: 正常2-5mm,双侧等大等圆瞳孔缩小受动眼神经的副交感神经纤维支配;瞳孔扩大受交感神经支配1)缩小与扩大:病理:缩小<2mm常见于虹膜炎、中毒有机磷毒杀虫剂及毒蕈药物影响吗啡、氯丙嗪、毛果芸香碱等;扩大>5mm:外伤、青光眼绝对期、视神经萎缩、完全失明、濒死状态、颈交感神经刺激、药物影响阿托品、可卡因等;2)大小不等:双侧瞳孔大小不等:脑外伤、脑肿瘤、脑疝、及中枢神经梅毒等颅内病变;双侧瞳孔大小不等且变化不定:常见于中枢神经和虹膜支配神经病变;如双侧不等大、对光反射减弱或消失并伴意识障碍,常是中枢功能损害的表现;3形状异常:瞳孔呈椭圆形常见于青光眼或眼内肿瘤;呈不规则状常见于虹膜粘连;4对光反射:用手电筒照射瞳孔,观察其前后的反应变化;正常人受照射光刺激后,瞳孔立即缩小,移开照射光后瞳孔随即复原,称为对光反射;分为:①直接对光反射:即光线直接照射侧瞳孔立即缩小,移开光源后,瞳孔迅速复原;②间接对光反射:用手隔开双眼,光线照射一侧瞳孔时,另一侧瞳孔也立即缩小,移开光源瞳孔迅速复原;5近反射:当两眼同时注视一个近处的目标时,两眼同时产生瞳孔缩小、晶体变凸及两眼向内侧集合,这三种联合反射,称为近反射;其目的是使外界物体成像清晰并投射在两眼的黄斑上;嘱被检者注视1m以外的目标通常为检查者的示指尖,然后逐渐将目标移至距被检查者眼球约10cm处,这时观察双眼瞳孔变化情况;由看远逐渐变为看近,即由不调节状态到调节状态时,正常反应是双侧瞳孔逐渐缩小,称为调节反射;双眼球向内聚合,称为聚合反射;当动眼神经受损害时,睫状肌和眼内直肌麻痹,调节和聚合辐辏反射消失;临床意义①动眼神经完全损害时出现眼睑下垂、眼球向内、向上及向下活动受限而出现外下斜视和复视,并有瞳孔散大,光反射及调节反射均消失;②滑车神经单独麻痹很少见,常合并动眼神经麻痹;如滑车神经单独损害时出现眼球位置稍偏上,眼球向外下方活动受限,下视时出现复视,但多无斜视③展神经受损时眼球不能外展,出现内斜视和复视;④动眼神经、滑车神经和展神经合并麻痹多见,表现为眼肌全部瘫痪,眼球不能向任何方向转动,只能直视前方,瞳孔散大,光反射和调节反射消失上述神经单独损害多见于脑肿瘤、结核性脑膜炎、脑出血、脑疝等,动眼神经、滑车神经和展神经合并麻痹常见于;(三)三叉神经以感觉神经为主的混合神经检查法:分别在三个分支体表分布区检查触觉、痛觉、温度觉和振动觉;运动的检查要先观察被检者的咀嚼肌和颞肌有无萎缩;再用两手压紧被检查者咀嚼肌和颞肌,嘱其做咬合动作,比较两侧的肌力和肌张力有无变化;最后嘱被检者张口或露齿,以上下门齿中缝为准,观察张口时下颌有无偏斜;临床意义:1一侧三叉神经半月节、三叉神经跟或三个分支病变:多见于颅中窝脑膜瘤、鼻咽癌颅底转移和三叉神经节带状病毒感染等;1)三叉神经半月节、三叉神经根病变:同侧面部皮肤及眼、口和鼻粘膜一般感觉减弱或消失,角膜反射减弱或消失,同侧咀嚼肌瘫痪,张口时下颌偏向患侧;2)三叉神经分支病变:表现为各分支分布范围内的一般感觉减弱或消失;眼支受损可合并角膜反射减弱或消失;下颌神经受损可合并同侧咀嚼肌瘫痪,张口时下颌偏向病灶侧;3)三叉神经刺激性病变:可出现三叉神经痛,常为突然发作的一侧面部剧痛,可在三个分支的出面骨孔眶上孔、上颌孔和颏孔处有压痛点,且按压时可诱发疼痛;2三叉神经脊束核病变:出现同侧面部洋葱皮样分离性感觉障碍,即口鼻周围或面部周边痛温觉障碍而触觉和深感觉存在;常见于延髓空洞症、延髓背外侧综合征及脑干肿瘤等;3一侧三叉神经运动核病变:可出现同侧咀嚼肌瘫痪、萎缩,张口时下颌偏向病灶同侧;常见于脑桥肿瘤;一侧中枢性损害时临床表现不明显三叉神经运动核受两侧皮质核束支配;五面神经以运动神经为主的混合神经主要支配面部表情肌和传导舌前2/3的味觉;面神经核位于脑桥,分为上、下两部分,上部分受双侧大脑皮质运动区支配,并发出运动纤维支配同侧颜面上半部的肌肉,核的下部分仅受对侧大脑皮质的支配,并发出运动纤维支配同侧颜面下半部的肌肉;检查法:首先要观察两侧额纹有无消失,眼裂有无增宽,鼻唇沟有无变浅,然后嘱被检者做皱额、皱眉、闭眼、露齿、鼓腮、吹口哨等动作,观察两侧运动是否对称,口角是否下垂或歪向一侧;检查味觉时,嘱被检者伸舌,用棉签蘸不同味道的物质如糖水、盐水、醋等涂于一侧前1/3舌面测试味觉,被检者不能说话、缩舌和吞咽,用手指指出事先在纸上的甜、咸、酸等字之一;试完一种味道漱口后再试另一种味道,先试可以侧再试另一侧,两侧对比;注意:测试前应禁食和禁盐数小时,测试时需屏气以避免嗅觉干扰;此外,还需检查外耳道和耳后皮肤的感觉,有无疱疹,有无听觉过敏;临床意义:面部表情肌群运动障碍,称为面神经麻痹;面神经麻痹分为中枢型和周围型;(1)中枢型:为核上组织包括皮质、皮质脑干纤维、内囊、脑桥等受损时引起,出现病灶对侧颜面下部肌肉瘫痪;(2)周围型:为面神经核或面神经受损时引起,出现病灶同侧全部面肌瘫痪;蜗神经 ----- 传导平衡觉1.检查法(1)听力:粗略检查时嘱受检者闭目坐于安静的室内,用手指堵塞一侧耳道,医生将一机械手表从1m以外逐渐移近受检者耳部,直到受检者听到声音为止,测量其距离;比较两耳的测试结果并与检查者正常者的听力进行比较;正常人在约1m处即可闻及表声;明显近于此距离才能闻及表声,提示听力减退;听力减退常见于耳道有耵聍或异物堵塞、局部或全身动脉硬化、听神经损害、中耳炎等;粗略检查发现听力减退患者,应进行专科检查;为了区别传导性耳聋与感音性耳聋须做Rinne实验与Weber试验;Rinne实验又称气导骨传导实验,检查法是将128Hz的振动音叉柄部紧密放置于被检者一侧的乳突部,被检者可听到振动的音响骨导,当被检查者表示音响消失时,迅速将音叉移至该侧外耳道口气导,如仍能听到音响,表示气导大于骨导,以同样方法检测另一耳;传导性耳聋时骨导大于气导即Rinne实验阴性;感音性耳聋时气导大于骨导即Rinne实验阳性;Weber试验又称双耳骨导比较试验,检查方法是将震动的音叉柄置于被检者额正中处,正常时两侧听音相等;传导性耳聋时患侧较响,称为Weber试验阳性;感音性耳聋时健侧较响,称为Weber试验阴性;(3)前庭神经:检查时先询问被检者有无眩晕、平衡失调,检查有无自发性眼球震颤,然后做闭目难立实验Romberg test等有关平衡的检查见运动功能检查;还可通过外耳道灌注冷热水试验或转椅试验观察眼球震颤有无反应减弱或消失来判断前庭功能;2.临床意义(1)蜗神经刺激性病变:出现耳鸣,破坏性病变出现耳聋;传导性耳聋外耳道与中耳病变感音性耳聋内耳、蜗神经、蜗神经核、核上听觉通路病变耳聋混合性耳聋老年性耳聋、慢性化脓性耳聋功能性耳聋癔症(2)前庭功能受损:可出现眩晕、呕吐、眼球震颤和平衡障碍,冷热水试验眼球震颤减弱或消失,转椅试验眼球震颤持续时间缩短等;多见于梅尼埃病、中耳炎、椎-基底节动脉系统血管病、脑干肿瘤;七舌咽神经和迷走神经舌咽神经传导舌后1/3味觉和一般感觉,以及咽部一般感觉;迷走神经传导咽、喉等处的一般感觉,并支配软腭、咽和喉肌的运动,与舌咽神经共同完成吞咽动作;此外,迷走神经还广泛分布于内脏;两神经核均受双侧大脑皮质支配1.检查法:嘱被检者头后仰,口张大并发“啊”音,此时医师用压舌板在舌的前2/3与后1/3交界处迅速压下,迅速观察两侧软腭是否上抬,腭垂是否居中,发音是否嘶哑;最后用压舌板轻轻刺激咽部,引起恶心动作为咽反射正常;2.临床意义:一侧或双侧舌咽、迷走神经损害,引起软腭、咽、声带麻痹或肌肉本身的无力,称为延髓性麻痹或真性延髓性麻痹;双侧受损时出现声音嘶哑,吞咽困难,饮水呛咳,咽部感觉丧失,咽反射消失,常伴舌肌萎缩;一侧受损时症状较轻,表现为病侧软腭不能上举,腭垂偏向健侧,病侧咽反射消失,而吞咽困难不明显;多见于脑炎、脊髓灰质炎、多发性神经病、鼻咽癌转移等;核上受损只有两侧都受损才出现临床表现舌咽和迷走神经的运动神经核受双侧皮质核束支配,一侧受损不出现症状,较少见;当双侧皮质核束受损时,与延髓性麻痹表现不同的是咽反射存在甚至亢进,舌肌萎缩不明显,常伴有下颌反射活跃和强哭强笑等,称假性延髓性麻痹;可见于两侧脑血管病及脑炎等;八副神经神经核由双侧大脑皮质支配副神经支配胸锁乳突肌、斜方肌,做同侧耸肩及向对侧转颈;1.检查法先观察被检者两侧胸锁乳突肌和斜方肌有无萎缩,有无斜颈和垂肩,然后嘱被检者耸肩、转头,医师用手作对抗动作,比较两侧肌力;2.临床意义:一侧副神经或其核受损时,该侧胸锁乳突肌和斜方肌萎缩,垂肩、斜颈,耸肩无力,头不能转向对侧或转头无力;见于副神经损伤和颈椎骨折等;因副神经受两侧皮质核束支配,故一侧皮质核束病变不出现副神经损害表现,而两侧同时病变少见;九舌下神经对侧大脑皮质支配1.检查法:观察舌在口腔内位置及形态,嘱被检者做舌的侧方运动,以舌尖隔着面颊顶住医师手指,比较两侧舌肌肌力;再嘱被检者伸舌,观察舌尖方向、有无舌肌萎缩和肌束震颤;2.临床意义①一侧舌下神经或其核受损,病侧舌肌瘫痪,伸舌时舌尖偏向瘫痪侧,瘫痪侧舌肌萎缩,舌肌震颤;多见于多发性神经病和脊髓灰质炎等;双侧舌下神经麻痹时舌不能伸出口外,出现吞咽困难和构音障碍②一侧核上受损时,病灶对侧舌肌瘫痪,伸舌时舌偏向瘫痪侧病灶对侧,但无舌肌萎缩,也无舌肌束震颤;多见于脑外伤、脑肿瘤和脑血管病等;二、感觉功能检查痛觉三、障碍脊髓丘脑侧束损害浅感觉温度觉触觉 ---脊髓丘脑前束和后索损害运动觉:用拇指和示指轻轻夹住被检者手指或足趾末节两侧,上下移动5o左右,让被检者说出移动方向;深感觉位置觉:将被检者肢体摆成某一姿势,让被检者说出该姿势或用对侧肢体模仿;振动觉:将振动的音叉柄端置于被检者骨隆起处,如桡骨茎突、尺骨小头、内踝或外踝等,让被检者回答有无振动的感觉和持续的时间;一般感觉检查定位觉:用叩诊锤柄端轻触被检者皮肤,让被检者指出被触部位实体觉:令被检者用单手触摸常用物品,如钥匙、钢笔纽扣等,说出名称、形状等;先测功能差的手复合感觉再以同样的方法测另一只手,两手对比;两点辨别觉:用分开一定距离的钝双脚规接触被检者的皮肤,两点需同时刺激,用力相等,如被检者感觉为两点,再缩小俩尖端的距离,直至被检者感觉为一点为止,测量感觉为两点的最小距离,并两侧对比;图形觉:用钝物在被检者皮肤上画出简单的图形,如三角形、方形、圆形等,请被检者辨别,应双侧对照;局部痛、牵涉痛、放射痛、烧灼性神疼痛痛扩散痛、幻肢痛感觉减退、感觉缺失感觉异常:无外界刺激的情况下出现的异常感觉,如瘙痒感、针刺感、蚁走感、沉重感、电击感、冷热感等;常见于周围神经或自主神经病变;感觉障碍种类感觉过敏:常见于浅感觉障碍,如多发性神经病和带状疱疹等;感觉分离:指在同一区域内,一种或数种感觉缺失而其他感觉存在,如脊髓空洞症或脊髓内肿瘤时出现痛觉、温度觉缺失而触觉存在;感觉倒错:常见于额叶病变或癔症定位:末梢型、神经根型、脊髓型脊髓横贯型、脊髓半横贯型、内囊型、脑干型、皮质型。
体格检查-神经系统检查一、脑神经检查(一)嗅神经嗅觉功能障碍如能排除鼻黏膜病变,常见于同侧嗅神经损害。
(二)视神经检查包括视力、视野检查和眼底检查。
(三)动眼神经、滑车神经、展神经1.动眼神经、滑车神经、展神经分别为第3、4、6对脑神经,共同支配眼球运动,合称眼球运动神经。
2.如发现眼球运动向内、向上及向下活动受限,以及上睑下垂、调节反射消失均提示有动眼神经麻痹。
3.如眼球向下及向外运动减弱,提示滑车神经有损害。
4.眼球向外转动障碍则为展神经受损。
5.瞳孔反射异常可由动眼神经或视神经受损所致。
6.单侧眼球运动神经的麻痹可导致复视。
(四)三叉神经1.三叉神经系第5对脑神经,是混合性神经。
2.感觉神经纤维分布于面部皮肤、眼、鼻、口腔黏膜。
3.运动神经纤维支配咀嚼肌、颞肌和翼状内外肌。
4.面部感觉嘱患者闭眼,以针刺检查痛觉、棉絮检查触觉和盛有冷水或热水的试管检查温度觉。
两侧对比,观察患者的感觉反应是否减退、消失或过敏,同时确定感觉障碍区域。
5.角膜反射(1)嘱患者睁眼向内侧注视,以捻成细束的棉絮从患者视野外接近并轻触外侧角膜,避免触及睫毛,正常反应为被刺激侧迅速闭眼,称为直接角膜反射。
(2)如刺激一侧角膜,对侧也出现眼睑闭合反应,称为间接角膜反射。
(3)直接与间接角膜反射均消失见于三叉神经病变(传人障碍);直接反射消失,间接反射存在,见于患侧面神经瘫痪(传出障碍)。
6.运动功能(1)检查者双手触按患者颞肌、咀嚼肌,嘱患者做咀嚼动作,对比双侧肌力强弱。
(2)再嘱患者做张口运动或露齿,以上下门齿中缝为标准,观察张口时下颌有无偏斜。
(3) 一侧三叉神经运动纤维受损时,病侧咀嚼肌肌力减弱或出现萎缩,张口时由于翼状肌瘫痪,下颌偏向患侧。
(五)面神经1.运动功能(l)首先观察双侧额纹、鼻唇沟、眼裂及口角是否对称。
然后,嘱患者做皱额、闭眼、露齿、微笑、鼓腮或吹哨动作。
(2)面神经受损分类①一侧面神经周围性(核或核下性)损害时,病侧额纹减少、眼裂增大、鼻唇沟变浅,不能皱额、闭眼,微笑或露齿时口角歪向健侧,鼓腮及吹口哨时病变侧漏气。
神经系统体格检查的内容神经系统体格检查是医生在评估患者神经系统功能和状况时进行的一项重要步骤。
通过对神经系统的全面检查,医生可以了解患者的神经系统健康状况,并对可能存在的问题进行评估和诊断。
以下是神经系统体格检查的一般内容:1.神经系统病史:医生会首先询问患者有关过去的病史,包括任何与神经系统相关的问题、疾病或手术。
这有助于医生了解患者的神经系统背景和潜在风险因素。
2.神经系统观察:医生会观察患者的外貌和行为,包括面部表情、姿势、步态和动作协调性。
这有助于评估神经肌肉功能和协调性。
3.神经系统运动检查:医生会检查患者的肌肉力量、肌张力和运动协调性。
这可能包括要求患者进行一系列简单的动作,如屈伸手指、走路和跳跃。
医生还会对患者的肌肉群进行力量测试,以评估是否存在肌肉无力或异常。
4.神经系统感觉检查:医生会评估患者的感觉功能,包括触觉、痛觉、温度感觉和位置感觉。
这可能包括用特定的工具进行轻触、针刺或温度测试,以评估患者对不同刺激的感知能力。
5.神经系统反射检查:医生会测试患者的肌腱反射,如肱二头肌反射和膝反射。
这些反射可以帮助医生评估神经系统中传导的正常性。
6.神经系统协调性检查:医生会检查患者的平衡和协调性,包括进行眼睛追踪运动、指对齐测试和站立平衡测试。
这有助于评估小脑和其他神经结构的功能。
7.神经系统特殊检查:根据具体病情,医生可能还会进行其他特殊的神经系统检查,如瞳孔反应测试、神经电图(EEG)或脑部成像等。
神经系统体格检查是一项复杂而细致的过程,需要医生具备专业的知识和技能。
通过对神经系统的综合评估,医生可以为患者提供准确的诊断和治疗建议,以促进他们的神经系统健康。