心源性脑栓塞诊断的进展
- 格式:ppt
- 大小:15.63 MB
- 文档页数:107

脑栓塞一、概念:脑栓塞是指血液中的各种栓子(如心脏内的附壁血栓、动脉粥样硬化的斑块、脂肪、肿瘤细胞、纤维软骨或空气等)随血流进入脑动脉而阻塞血管,当侧枝循环不能代偿时,引起该动脉供血区脑组织缺血性坏死,出现局灶性神经功能缺损。
脑栓塞常发生于颈内动脉系统,椎-基底动脉系统相对少见。
脑栓塞约占缺血性脑卒中的15%-20%。
二、病因及分类按栓子来源分三类:1、心源性脑栓塞是脑栓塞中最常见的,约75%的心源性栓子栓塞于脑部,引起脑栓塞的常见的心脏疾病有心房颤动、心脏瓣膜病、感染性心内膜炎、心肌梗死、心肌病、心脏手术、先天性心脏病(来自体循环静脉系统的栓子,经先天性心脏病如房间隔缺损、卵圆孔未闭等的异常通道,直接进入颅内动脉而引起脑栓塞,为反常栓塞)、心脏粘液瘤等。
2、非心源性脑栓塞动脉来源包括主动脉弓和颅外动脉(颈动脉和椎动脉)的动脉粥样硬化性病变、斑块破裂及粥样物从裂口逸入血流,能形成栓子导致栓塞;同时损伤的动脉壁易形成附壁血栓,当血栓脱落时也可致脑栓塞;其它少见的栓子有脂肪滴、空气、肿瘤细胞、寄生虫卵、羊水和异物等。
3、来源不明少数病例利用现在检查手段和方法查不到栓子的来源。
三、发病机制正常人体血液呈流态,血液中的有形成分能通过变形顺利通过微循环,如果血液内成分如红细胞聚集,形成缗线物,也容易阻塞血管。
人体血液循环中某些异物随血液流动,如来源于心脏的栓子、上述血凝块、动脉粥样硬化脱落的斑块、脂肪细胞及气泡等称为栓子,栓子进入脑循环,绝大多数(73%-85%)栓子进入颈内动脉系统,因大脑中动脉实际上是颈内动脉的直接延伸,大脑中动脉及其分支容易受累,左侧大脑是优势半球,血液供应更丰富,所以左侧大脑中动脉最易受累。
椎-基底动脉的栓塞仅占10%左右,大脑前动脉栓塞几乎没有,大脑后动脉也少见。
一般栓子脱落容易阻塞脑血管是因为脑部的血液供应非常丰富,脑重占体重的2%。
而在正常氧分压和葡萄糖含量下,有心脏总输出量20%的血液进入脑血液循环。


心源性脑栓塞的诊断及防治进展张茂林【摘要】心脑血管疾病已成为威胁人类生命与健康的“头号杀手”。
近年来,随着现代医学影像学技术的不断发展,由各种原因导致的心脏内附壁血栓脱落进入脑循环致使脑动脉血管阻塞的心源性脑栓塞越来越受到临床关注。
心源性脑栓塞的发病率随年龄增高而增高,急性30天病死率高达20%~30%。
因此,脑栓塞已成为心血管内科医生与神经科医生共同关注的重危疾病之一。
%Cardiovascular disease,"the first killer",had became a threat to human life and health. In recent years,with the development of modern medical imaging technology. Cardiogenic brain embolism, induced by atrial mural thrombosisshedding into the cerebral circulation resulting incerebral artery blood vessel obstruction,has aroused more and more concerns of doctors. The incidence of cardiogenic cerebral embolism increases with age and the 30 daysmortality rate as high as 20%to 30%in patients with acute cardiogenic cerebral embolism. Therefore,cardiogenic cerebral embolism has become one of the cardiovascular internists and neurologists of common concern of severe disease.【期刊名称】《现代诊断与治疗》【年(卷),期】2016(027)014【总页数】3页(P2579-2581)【关键词】心源性脑栓塞;房颤;防治【作者】张茂林【作者单位】天津市西青区西青医院,天津 300380【正文语种】中文【中图分类】R743.33心源性脑栓塞是心脏病的重要并发症,是指各种原因所致心脏内附壁血栓脱落,并随血流进入脑动脉而阻塞血管,当脑的侧枝循环不能代偿时,该动脉供血区脑组织缺血坏死而出现局灶性神经功能缺损[1,2],其致残率和致死率均较高[2]。




心源性脑栓塞的病因、诊断及防治进展摘要]:心源性脑栓塞(Cardiogenic cerebral embolism,CCE)是指心脏来源的栓子经血液循环造成脑动脉阻塞,从而诱发局灶性神经功能受损或动脉缺血性坏死。
早期明确CCE病因,并采取有效防治措施,有助于降低脑梗死发病率与复发率。
【关键词】:心源性脑栓塞;动脉缺血性;神经功能心源性脑栓塞(Cardiogenic cerebral embolism,CCE)是导致脑梗死病死率与复发率较高的主要因素之一,约占19%[1]。
CCE通常伴有视野缺损、肢体活动受限、意识不清、语言障碍等症状,另外,其还具有发病迅速等特点,可于发病5min以内到达高峰。
目前临床诊断CCE多采取心脏造影、核磁共振(MRI)、超声心动图(UCG)等方法。
但由于其早期症状不具有典型性,造成漏诊、误诊。
基于此,本研究与相关研究进展相结合,对CCE常见病因、诊断方法、预防措施进行综述。
详情如下。
1 心脏常见疾病1.1 非瓣膜性房颤(NVFA):据报道,每年约2%阵发性房颤者并发栓塞,而13%慢性房颤者并发栓塞,且多为脑栓塞[2]。
慢性NVFA首次卒中危险性是窦性心律发生卒中的5倍左右,且随着年龄的不断增长,其发病率呈直线上升趋势,但<60岁单纯性房颤者脑梗死发生率较低,风险相对较小[3]。
此外,房颤由阵发性向慢性转变或初发时,脑梗死发生率最高。
1.2 风湿性心脏病:二尖瓣狭窄(Mitral stenosis,MS)是堵塞左心房血流、增加心房颤动发生率、形成心房内血栓的主要因素之一,研究发现,MS伴心房颤动是导致年龄<45岁中青年人群发生CCE的首要病因,而合并心功能不全者、左房扩大者CCE发生率更高[4]。
1.3 急性心肌梗死(AMI):AMI发生后可造成左心室血栓及大动脉斑块脱落,从而诱发CCE,同时也可诱发心源性休克、心功能异常、血压下降等疾病,进而发生脑梗死。
Witt BJ等[5]研究发现,住院期间、出院30d、出院12个月的AMI后缺血性卒中发病率分别为1.11%、1.22%、2.14%,发病率增高危险因素有与高血压、脑卒中史、前壁AMI、糖尿病、心房颤动、高龄、糖尿病、高血压、脑卒中史、前壁AMI、心房颤动和及心力衰竭等危险因素有关。
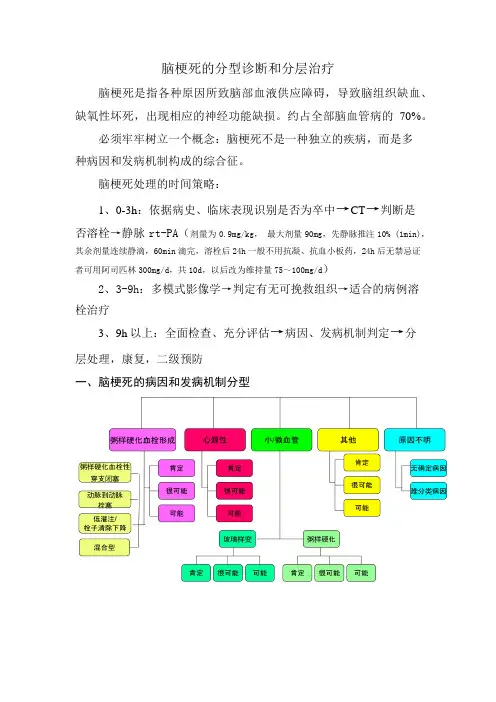
脑梗死的分型诊断和分层治疗脑梗死是指各种原因所致脑部血液供应障碍,导致脑组织缺血、缺氧性坏死,出现相应的神经功能缺损。
约占全部脑血管病的70%。
必须牢牢树立一个概念:脑梗死不是一种独立的疾病,而是多种病因和发病机制构成的综合征。
脑梗死处理的时间策略:1、0-3h:依据病史、临床表现识别是否为卒中→CT→判断是否溶栓→静脉rt-PA(剂量为0.9mg/kg,最大剂量90mg,先静脉推注10% (1min),其余剂量连续静滴,60min滴完,溶栓后24h一般不用抗凝、抗血小板药,24h后无禁忌证者可用阿司匹林300mg/d,共10d,以后改为维持量75~100mg/d)2、3-9h:多模式影像学→判定有无可挽救组织→适合的病例溶栓治疗3、9h以上:全面检查、充分评估→病因、发病机制判定→分层处理,康复,二级预防一、脑梗死的病因和发病机制分型1、粥样硬化血栓形成:是在血管壁病变基础上,脑动脉主干或分支动脉管腔狭窄、闭塞或血栓形成,引起脑局部血流减少或供血中断,使脑组织缺血、缺氧性坏死,出现局灶性神经系统症状和体征。
必须同时符合以下3项基本条件:a、与梗死病灶相对应的颅或颅外动脉闭塞或狭窄(≥50%或<50%但有易损斑块证据);b、在狭窄或闭塞动脉外无急性梗死灶;c、有至少一个以上卒中危险因素或有至少1个以上的系统性动脉粥样硬化证据。
注:卒中危险因素定义:男性>45岁或女性>55岁、高血压、脂代紊乱、糖尿病、正在吸烟或戒烟未满5年者。
系统性动脉粥样硬化包括:a、与本次责任病灶不相关的其他颅或颅外动脉粥样硬化病变;b、动脉造影(CTA或DSA)证实的冠状动脉闭塞性病变;c、动脉造影或血管超声证实的外周动脉粥样硬化或闭塞性疾病。
(1)粥样硬化血栓性穿支闭塞同时符合以下两条:急性梗死灶仅限于某穿支动脉供血区;该穿支动脉发出部位父动脉粥样硬化证据。
包括以下几种类型:基底节区和侧脑室旁梗死,同侧大脑中动脉有粥样硬化性狭窄;丘脑梗死,同侧大脑后动脉有粥样硬化性狭窄;桥脑或中脑梗死,基底动脉有动脉粥样硬化性狭窄。

心源性脑栓塞的血管内介入治疗研究进展
心源性脑栓塞是脑血管疾病中的一种常见病,其病因主要是心脏内部长期存在的血栓因素,往往会引起脑血管阻塞,导致脑缺氧、缺血甚至出现梗死。
现代医学技术的发展,特别是血管内介入技术的迅猛发展,使得心源性脑栓塞的治疗在临床上出现了一些新的进展。
随着介入治疗技术的不断发展,近年来,经颅多普勒、磁共振血管成像等现代神经影像学检查手段的开发应用,给心源性脑栓塞的诊断和治疗带来了很大的启示。
尤其是血管内介入治疗技术能直接在脑动脉内将血栓切除或溶解,最大限度地保护脑细胞。
现阶段,经导管内溶栓治疗、经导管内机械取栓治疗、心源性栓子预防治疗等介入治疗方式逐渐成为常规治疗手段。
近年来,美国、欧洲等发达国家和地区的神经外科专家研究发现,在脑肺复苏后进行脑血管介入治疗能够显著改善患者的神经功能,并减轻患者症状,但由于该治疗仅可以缩窄治疗时间窗口并对治疗患者的依赖性较高,因此临床应用范围仍未普及。
总的来说,目前的治疗方法对于心源性脑栓塞的治疗有着一定的手段和效果。
在未来的诊疗实践中,将通过运用更加新的技术和方法进行心源性脑栓塞的治疗,以减轻患者痛苦,提高其存活率和生存质量。
1 / 1。


脑梗死的分型(最全)脑梗死的分型18-05-03 言蹊48432 + 关注献花(0) 收藏小明问,灵犀老师,脑梗死,如何分型?我看了很多,TOSAT,OCSP,CT分型,综合征分型,已晕。
灵犀医生说,问得好,当年我面试时候老师就问的这个问题。
丰俭由人,有时,简单的问题可以看出一个人思维方式。
不同的分型依据可得到脑梗死不同分型:【按起病方式和病程分型】:完全型:起病6小时内病情达高峰进展性型卒中:病情逐渐进展,可持续6小时至数天【按发病机制分型】:动脉粥样硬化性血栓性脑梗死脑栓塞腔隙性脑梗塞分水岭梗死【按卒中综合征分型】大片半球综合征小片半球综合征腔隙性综合征脑干/小脑综合征【OCSP分型法】英国牛津郡社区脑卒中规划(oxfordshire community stroke project,OCSP)提出的OCSP分型法。
该分型方法是1991年Bamford等在英国牛津郡社区实施大规模脑卒中调查项目时提出的新的分型方法。
它完全根据患者的临床表现分型,不依赖影像学结果。
提示闭塞血管和梗塞灶大小和部位,简单易行。
一、全前循环梗死型-TACI全前循环梗死表现为3联征,即完全大脑中动脉综合征的表现:①大脑及高级神经活动障碍(意识障碍、失语、失算、空间定向力障碍等);②同向偏盲或同向偏视;③对侧3个部位(面、上与下肢)的运动和(或)感觉障碍。
如果患者存在意识障碍而不能进行脑的高级功能检查及视野检查时,则假定其存在上述这些缺陷。
二、部分前循环梗死型-PACI有以上3联征的两个,或只有高级神经活动障碍,或感觉运动缺损较TACI局限。
提示大脑中动脉远端主干、各级分支或大脑前动脉及分支闭塞引起的中、小梗死。
但也可能是大脑中动脉近端主干闭塞,而从同侧大脑前后动脉经大脑表面的侧支循环代偿完全,故只引起基底节梗死,而没有大脑中动脉皮层支供血区梗死。
三、后循环梗死型-POCI后循环梗死表现为各种程度的椎基动脉综合征:①同侧脑神经瘫痪及对侧感觉运动障碍(交叉);②双侧感觉、运动障碍;③双眼协同活动及小脑功能障碍。
心源性脑栓塞临床依据TOAST 分型可将缺血性卒中分为不同亚型,其中心源性脑栓塞大约占30%,不仅如此,在大约占30% 至40% 的隐源性卒中病例中,有高达60% 的病例可能在之后明确为心源性栓塞。
近期,来自美国的学者Sacchetti 教授发表在Semin Neurol 杂志上发表了一篇关于心源性脑栓塞的综述,详细总结了此类卒中的评估、诊治策略,让我们来一起学习一下。
定义依据TOAST 分型标准,心源性栓塞是指源于心脏的血栓所致的动脉栓塞。
心源性栓塞存在三种发生机制:血流稳态异常或心脏结构损害所致左心腔的局部血栓形成,心脏瓣膜病或静脉系统至动脉系统的反常栓塞。
临床表现栓塞性卒中的临床特点包括突发的神经系统功能缺损表现(常为皮层受累),在起病时即达疾病高峰。
通常,最初的严重功能缺损在数小时或数天内有所改善,主要的原因是由于血栓的自发溶解及栓塞血管再通。
怀疑心源性栓塞者的诊断评估•脑实质影像学•所有怀疑卒中或TIA 的患者均应行头颅影像学检查排除脑出血。
最初的头CT 可能发现慢性皮层梗塞灶,可能提示既往的栓塞事件。
MRI 在检测急性脑缺血中优于CT。
DWI 常可发现一个至数个边界清楚的皮层梗塞灶,且位于不同的血管供血区。
若梗塞灶均位于同一血管供血区,需排除大动脉粥样硬化所致动脉至动脉栓塞或低灌注。
尽管大多数心源性栓塞累及皮层,但也可以出现皮层下、丘脑及脑干卒中,临床医师需从临床表现、不同的危险因素及神经影像中区分腔隙性梗塞及心源性栓塞。
对于同时发生的多发性脑梗塞,尤其是年轻患者或伴有系统性疾病的患者,需要考虑的其他不常见的病因如夹层、血管炎、可逆性脑血管收缩综合征等。
•心脏评估:(1)重视肌钙蛋白的检测•依据AHA/ASA 指南,所有怀疑卒中或TIA 者均应行心电图及心肌损伤标志物检查,尤其是肌钙蛋白。
入院时肌钙蛋白的升高可在近三分之一的缺血性卒中患者中出现。
一项观察研究发现,入院时肌钙蛋白升高水平可作为致死率的预测因子。
心源性脑栓塞的临床诊疗首都医科大学附属北京安贞医院刘春洁一、概述心源性脑栓塞约占所有缺血性脑卒中的 20% , 栓塞来源于各种病因导致的心脏内附壁血栓和赘生物。
常见的病因有房颤、心肌梗死、扩张性心肌病、心脏瓣膜病、先天性心脏病、心脏粘液瘤、心脏外科手术等。
二、病因(一)心房纤颤心房纤颤是引起心源性脑栓塞的最常见原因。
约 20 %的房颤有风湿性瓣膜病, 70 %为非瓣膜性房颤。
研究资料表明房颤造成的脑栓塞为正常人群的 17 倍。
各种原因造成的房颤中, 15.8 %的患者存在左心房血栓。
房颤患者中 32.2 %发生脑栓塞。
随着房颤病程的延长,脑栓塞的频率也随之增高。
非瓣膜性心房纤颤在 60 岁以上人群中约占 2 %~ 5 %,其发生频率随年龄增加而增高。
非瓣膜性心房纤颤是心源性脑栓塞的主要原因,若年龄较大、合并充血性心力衰竭或高血压、过去有卒中病史,则其发生脑栓塞的风险增高。
心动过缓伴发阵发性房颤或房扑,也可以造成脑栓塞。
(二)心肌梗死急性心肌梗死后 2 ~ 4 周内发生脑栓塞的比例约为 2.5 %,栓子多来源于左心室血栓。
超声心动图可检测出 30 %~ 35 %的心肌梗死后 2 ~ 11 天内,左心室内存在血栓。
年龄增长及血栓的突出程度和带蒂的血栓均为发生脑栓塞的危险因素。
据一组尸检资料统计,既往有过心肌梗死的患者中 35 %可发现有左心室血栓。
据一组随访左心室血栓患者 2年的资料发现,有 10 %~ 15 %发生脑栓塞,绝大部分发生在急性心肌梗死后最初 3 个月,尤其在 10 天以内。
(三)扩张性心肌病有多种原因可以引起扩张性心肌病,例如病毒感染、免疫性疾患、中毒、营养缺乏、围产期心肌病、家族性心肌病等。
原发性心肌病主要见于年轻人。
主要表现为进行性心功能衰竭,心律失常,或血栓栓塞。
心律失常较常见,约 20 %~ 30 %可发生室性心动过速或房颤,预后很差,常导致猝死。
各种原因引起的扩张性心肌病均为脑栓塞的潜在危险,因为心室内存在散在性的小血栓,尤其在心尖部。
56例心源性脑栓塞临床治疗分析作者:冯国旭来源:《中国保健营养·下旬刊》2014年第02期【摘要】目的分析心源性脑栓塞临床特征,探讨适用于该病的治疗方式。
方法将我院收治的56例心源性脑栓塞病患随机分为观察组与对照组,对照组行皮下注射低分子肝素钙,观察组在对照组基础上加行依达拉奉注射,对两组疗效及并发症进行评价。
结果对照组总有效率65.38%,观察组总有效率93.33%,显著优于对照组,有统计学意义(P0.05)。
结论针对心源性脑栓塞实行低分子肝素钙联合依达拉奉进行治疗,预后效果良好,无明显不良反应,适于临床推广应用。
【关键词】脑栓塞;心源性;临床治疗;分析心源性脑栓塞作为最常见的脑栓塞类型,具有梗死面积大、病症重、病情发展迅速等几个特点,致死率较高。
在所有治疗方式当中,依达拉奉作为一种脑保护剂,可在缓解神经症状的同时对脑梗塞发展起到抑制作用,而低分子肝素钙作为一种低分子量肝素,常被用于预防术后深静脉血栓形成、血栓栓塞及末梢血管病变等。
本文选取2012年7月至2013年7月来我院就诊的56例心源性脑栓塞病患作为研究对象,回顾性分析依达拉奉联合低分子肝素钙对心源性脑栓塞的治疗效果,报告如下。
1资料和方法1.1一般资料选取我院收治的心源性脑栓塞病患56例,随机分为观察组与对照组,其中观察组30例,男性19例,女性11例;年龄42-70岁,平均年龄(57.34±3.12)岁;对照组26例,男性17例,女性9例;年龄41-69岁,平均年龄(56.24±4.26)岁。
两组在年龄、性别等方面均无明显差异,具有可比性(P>0.05)。
1.2诊断标准以全国第四届脑血管病学术会议制订的心源性脑栓塞诊断标准作为诊断依据[1]:①经由心脏超声、心电图、心脏听诊及动态心电图等确认脑栓塞来源心脏;②依据心源性脑栓塞发作特征确认,如:突然起病,或陡然发生神经功能障碍,几分钟甚至几秒内迅速到达病症顶峰;③通过核磁共振和CT成像证明脑梗死。
89例心源性脑栓塞的临床分析摘要目的:探讨防治心源性脑栓塞的有效方法。
方法:对89例心源性脑栓塞病例的临床及影像学资料进行回顾性分析。
结果:心源性脑栓塞最常见的原发病为非瓣膜病性心房颤动(38.20%),其次为心脏瓣膜病(35.96%)。
68.54%的病人有房颤等心律失常,口服过华法令的患者仅21.31%。
69.66%的病例为大面积脑梗死,78.65%的梗死在颈内动脉系统,梗死后出血率26.67%,全组死亡率20.22%。
结论:各种原因所致房颤是心源性脑栓塞的主要危险因素,多为大面积梗死。
口服华法令用量不足可能是抗凝治疗患者发生脑栓塞的原因之一。
治疗房颤是预防脑栓塞的重要措施,应加大华法令的用量。
关键词脑栓塞房颤华法令AbstractObjective:To explore the effective methods of prevention and treatment in patients with cardiogenic cerebral embolism(CCE).Methods:To analysis the clinical and CT scan data of 89 patients with CCE.Results:The most familiar primary affection of CCE was nonvalvular atrial fibrillation(38.20%)valvular disease is secondary(35.96%).68.54% of them had arrhythmia(atrial fibrillation),only 21.34% took warfarin,69.66% suffered larger area of cerebral in infarction,78.65% in the system inboard carotid,26.67% with a haemorrhage after infarction.The total mortality was 20.22%.Conclusions:Atrial fibrillation is a strong risk factor of cardiogenic infarction with larger infarction area.Insufficient of treatment with warfarin may be one of the causation of cerebral embolism in the anticoagulant treatment.The treatment of atrial fibrillation was a key factor for the prevention of cerebral embolism.We should pay more attention to the use of warfarin to these patients.Key wordsCerebral embolism;Atrial fibrillation;Warfarin心源性脑栓塞(cardiogenic cerebral embolism,CCE)是指心脏内的脱落栓子阻塞脑供血动脉,导致相应供血区域脑组织发生缺血性坏死的脑血管疾病,是心脏病的重要并发症之一。