中国成人2型糖尿病HbA1c控制目标的专家共识
- 格式:doc
- 大小:83.50 KB
- 文档页数:6

2020《成人T2DM患者HbA1c控制目标及达标策略专家共识》要点导读:2型糖尿病(T2DM)是严重危害公众健康的疾病之一,血糖达标是预防和延缓糖尿病并发症的重要措施。
中华医学会糖尿病学分会和中华医学会内分泌学分会组织相关专家共同制定了《中国成人2型糖尿病患者糖化血红蛋白控制目标及达标策略专家共识》。
关于中国成人T2DM患者糖化血红蛋白(HbA1c)控制目标以及HbA1c达标策略,共识主要有以下推荐。
成人T2DM患者HbA1c控制目标推荐一、一般成人T2DM患者1.对于大多数成人T2DM患者,推荐HbA1c控制目标为<7.0%。
2.对于年轻、病程较短、预期寿命长、无并发症、不合并CVD的T2DM患者,推荐HbA1c控制目标为<6.5%甚至接近正常。
3.经单纯生活方式干预,或应用不增加低血糖风险的降糖药治疗,且未出现药物不良反应的T2DM患者,在HbA1c<6.5%后应维持治疗,不宜减弱降糖治疗强度。
4. HbA1c目标值应根据患者的病程进展和病情变化情况,及时进行调整,以维持风险与获益的最佳平衡。
二、已有CVD病史或CVD极高危的T2DM患者对于糖尿病病程较长、已有CVD病史或CVD极高危风险的T2DM患者,推荐HbA1c控制目标为<8.0%。
三、老年T2DM患者1.老年T2DM患者的HbA1c控制目标宜个体化,应充分考虑患者的健康状况等因素。
2.对于健康状况良好的老年患者,建议将HbA1c目标设定为<7.5%。
3.对于健康中度受损的老年患者,建议将HbA1c目标设定为<8.0%。
4.对于健康状态差的老年患者,建议将HbA1c目标设定为<9.0%。
5.对于合并阿尔茨海默病的患者,若预期寿命<5年,HbA1c可控制在<9.0%;若预期寿命较长,HbA1c可控制在7.5%左右。
四、低血糖风险较高的T2DM患者糖尿病病程>15年、曾经发生过无感知性低血糖、有严重伴发疾病(如肝肾功能不全)或全天血糖波动较大并反复出现低血糖症状的患者,建议将HbA1c控制在7.0%~ 9.0%。

健康随笔糖尿病园地糖友都知道,糖化血红蛋白(HbA1C )能反映糖尿病患者过去2~3个月内的平均血糖水平,是目前评价糖尿病患者血糖控制状况的“金标准”,在糖尿病的管理中具有重要价值。
2020年1月,中华医学会糖尿病分会和内分泌学分会共同发布了《中国成人2型糖尿病患者糖化血红蛋白控制目标及达标策略专家共识》,提出糖尿病患者的糖化血红蛋白控制目标应遵循以患者为中心的个体化原则,即根据患者的年龄、病程、健康状况、药物不良反应风险等因素实施分层管理。
以下简要介绍不同糖尿病患者的控制目标。
1.大多数成人2型糖尿病患者的糖化血红蛋白控制目标:<7.0%。
近年来,有关血糖控制与并发症关系的循证医学研究显示,将HbA1C 降至7.0%以下,虽无显著的大血管获益,但有明显的微血管获益。
目前尚缺乏将HbA1C 进一步降低至≤6.5%会带来大血管和微血管获益的研究证据,反而有导致低血糖等不良事件增多的风险,会占用更多的医疗资源。
因此,大多数指南推荐将一般成人糖尿病患者HbA1C 的控制目标定为<7.0%,可兼顾大血管、微血管获益与发生不良事件(低血糖、体重增加)风险之间的平衡。
另外,随着二甲双胍作为单药治疗首选这一理念的不断强化,以及一些不增加低血糖风险、不增加体重甚至可减轻体重的新型降糖药,如胰升糖素样肽-1受体激动剂(GLP-1RA )和钠-葡萄糖共转运蛋白2抑制剂(SGLT2i )在临床上广泛使用,大多数2型糖尿病患者可在不增加低血糖和体重的情况下将HbA1C 控制在7%以下。
2.年轻、病程较短的2型糖尿病患者的糖化血红蛋白控制目标:≤6.5%研究显示,糖尿病早期进行良好的血糖控制,可带来良性“代谢记忆”效应,会有远期获益。
因此,如果2型糖尿病患者年龄较轻、病程较短、预期寿命较长、无并发症、未合并心血管疾病、使用的降糖药不增加低血糖风险,推荐的HbA1C 控制目标为≤6.5%,甚至尽可能接近正常。
3.已有心血管疾病的2型糖尿病患者糖化血红蛋白控制目标:<8.0%对于糖尿病病程较长、已有心血管疾病或心血管疾病极高危的患者,发生或再次发生心血管事件风险明显增加,低血糖风险较高。




中国成人住院患者高血糖管理目标专家共识中华医学会内分泌学分会于2011 年 5 月发表了《中国成人 2 型糖尿病HbA1c 控制目标专家共识》,建议糖尿病患者血糖控制目标应遵循个体化原则, 即根据病情分层和社会因素的差异设定相对合理、因人而异的HbA1c控制目标, 强调不要因为要求HbA1c达标或正常化而增加患者低血糖风险,或使超重和肥胖患者体重增加, 或使患者死亡等风险增加。
虽然对住院患者的高血糖管理不可能以HbA1c为目标, 而是以血糖为目标值, 该共识所提出的按病情分层及个体化原则仍适用。
随着我国医疗保障体系的改变, 住院患者越来越多, 而糖尿病患病率居高不下,成人住院患者中高血糖较常见, 这些患者的高血糖管理目标制定问题亟待解决。
2009 年美国内分泌医师协会(AACE)和美国糖尿病学会(ADA)联合发布了《住院患者血糖管理共识》, 针对重症患者和非重症患者提出了相应的血糖控制目标。
2011 年美国内科医师协会(ACP)发表了《住院强化胰岛素治疗控制血糖管理指南》。
这些权威指南与我国住院患者情况不甚一致, 如由于各种原因,我国住院患者病情轻者比例较高, 甚至新诊断糖尿病患者也被收入医院治疗, 住院期间新发现的糖尿病较多, 往往为作术前准备等, 因此患者病情差异很大。
实际上不论高血糖还是低血糖, 都可影响住院患者的预后、住院时间和住院费用。
为了较合理地解决临床工作者的实际问题, 中华医学会内分泌学分会组织专家对我国成人住院患者高血糖管理制定了个体化的血糖管理目标。
一、共识要点(一) 证据等级参照ADA 的证据等级分级标准, 标注于相应推荐后的括号中。
(二) 住院高血糖诊断标准患者住院期间任意时点的血浆葡萄糖水平>7.8mmol/L(E 级) 。
(三) 高血糖管理总体原则针对不同患者制定个体化的血糖控制目标; 一般情况下不必快速降糖和快速达标; 糖尿病患者住院期间血糖不一定要达标; 降糖治疗应尽量避免低血糖, 尽量避免超重及肥胖患者体重增加;另一方面, 不能因采用宽松血糖管理而增加感染和高血糖危象的风险。
成人2型糖尿病胰岛素临床应用的中国专家共识中华医学会内分泌学分会前言糖尿病已成为严重威胁国人健康的最重要的慢性非传染性疾病之一[1,2] ,但糖尿病控制状况在我国并不容乐观,甚至按纵向比较,血糖控制情况亦无显著改善[3,4].2011年公布现状调查显示口服药联合胰岛素治疗的患者中85% HbA控制1C未达标(≥7.0%)[5],糖尿病相关治疗费用中约80%用于糖尿病并发症的治疗[6]。
众所周知,2型糖尿病患者胰岛β细胞功能随病情进展逐渐恶化[7]。
由此推论,随病程进展,为取得血糖最佳控制,大部分2型糖尿病患者似乎最终均需胰岛素治疗[8]。
然而,由于社会、经济和心理因素,胰岛素使用不足和使用过度的情况在我国同时并存。
因此,规范胰岛素治疗对于改善糖尿病管理、提高广大医护人员的临床实践水平具有重要意义。
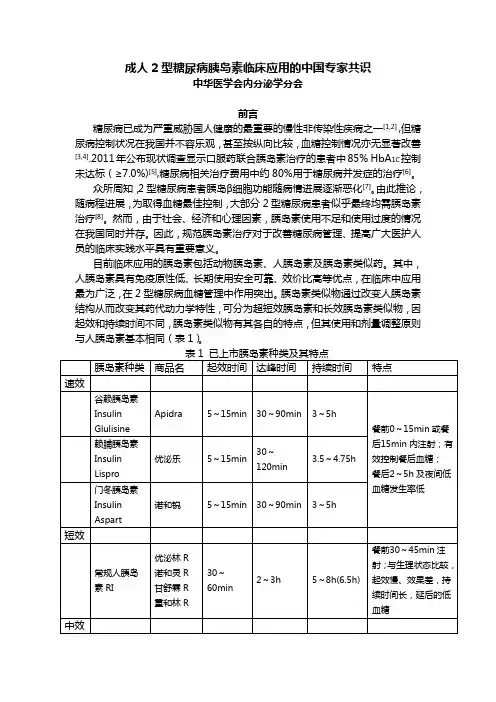
目前临床应用的胰岛素包括动物胰岛素、人胰岛素及胰岛素类似药。
其中,人胰岛素具有免疫原性低、长期使用安全可靠、效价比高等优点,在临床中应用最为广泛,在2型糖尿病血糖管理中作用突出。
胰岛素类似物通过改变人胰岛素结构从而改变其药代动力学特性,可分为超短效胰岛素和长效胰岛素类似物,因起效和持续时间不同,胰岛素类似物有其各自的特点,但其使用和剂量调整原则与人胰岛素基本相同(表1)。
注;T2DM:2型糖尿病;T1DM:1型糖尿病一、合理选择胰岛素治疗时机对于2型糖尿病患者而言,尽早启动胰岛素治疗能减轻胰岛β细胞的负荷,尽快纠正高血糖状态,迅速解除高糖毒性,改善胰岛素抵抗,保护甚至逆转残存β细胞功能[9,10]。
对于胰岛素起始治疗的时机,不同学术组织的推荐有所不同(表2)[11-21]。
多项研究表明,亚裔不仅胰岛β细胞胰岛素分泌储备能力较西方白种人低,糖脂毒性及氧化应激等对β细胞毒害作用亦更为显著[21-25]。
因此,中国2型糖尿病患者应适时启动胰岛素治疗[26,27]。
本共识建议,对于2型糖尿病患者,以下情况应给予胰岛素治疗:(1)急性并发症或严重慢性并发症;(2)应激情况(感染、外伤、手术等);(3)严重并发症,肝肾功能不全;(4)妊娠期间。



《中国2型糖尿病患者餐后高血糖管理专家共识》要点中国成人糖尿病患病率高达9.7%,患者人数居全球首位。
糖尿病防治的关键在于积极预防、早期诊断及尽早规范化干预。
糖尿病管理的最终目标是防治糖尿病慢性并发症,包括微血管并发症和动脉粥样硬化性血管病(ASVD),以提高患者生活质量、延长寿命。
研究显示,我国门诊T2DM 患者血糖达标率仅32.6%;在心血管风险因素控制方面, 我国T2DM患者血糖、血压、血脂达标率分别为47.7%、28.4%和36.1%,仅56%的患者3项指标均达标。
目前,我国糖尿病患者血糖控制现状及临床合理用药情况不容乐观。
大部分中国T2DM患者伴有餐后血糖(PPG)升高。
流行病学筛查诊断的糖尿病患者中,单纯PPG升高患者的比例达50%,糖尿病前期中约70%为单纯性IGT。
PPG增高是导致HbA1c高的主要原因之一,PPG升高与糖尿病慢性并发症发生发展有相关性。
因此,控制PPG是促使HbA1c控制达标以防治糖尿病慢性并发症的重要策略。
糖尿病的管理中,控制PPG的手段与控制FPG的策略和手段有明显不同。
一、餐后高血糖的定义和病理生理基础餐后高血糖的定义为摄食后1~2hPG〉7.8mmol/L。
餐后高血糖的主要病理生理基础与第一时相/早相胰岛素分泌缺陷、外周组织IS下降、胰升血糖素分泌在进餐后不受抑制及餐后肝糖输出持续增高相关。
二、餐后高血糖的临床意义1. 餐后高血糖与糖尿病微血管并发症发生的风险增高相关:2. 餐后高血糖与糖尿病大血管并发症发生的风险增高相关:3. 餐后高血糖与多项心血管疾病的危险因素相关:4. 餐后高血糖对机体的其他不良影响:5. PPG与HbA1c的关系:三、餐后高血糖的检测1. 检测对象:对于以下临床状态的患者,可通过监测PPG评价疗效、低血糖风险和指导药物剂量调整。
(1)任何HbA1c不达标的T2DM患者,尤其是FPG达标,而HbA1c不达标,如FPG<6.0mmol/L,但HbA1c >7.0%;(2)低血糖风险较高的患者,如使用促泌剂或胰岛素治疗、进餐不规律或餐后剧烈运动者;(3)使用降糖药物,尤其是降低PPG的药物时。

中国成人2 型糖尿病HbA1c 控制目标的专家共识血糖控制是延缓糖尿病进展及并发症的重要措施之一,但个体化的糖化血红蛋白(HbA1c)控制目标值在不同的患者究竟是多少还存在分歧。
中华医学会内分泌学分会组织相关专家,对我国成人2 型糖尿病HbA1c 控制目标提出了初步共识,主要建议如下:(一)无糖尿病并发症和严重伴发疾病的非老年(<65 岁)患者:一般将HbA1c 控制于<6.5%;年轻、病程短、治疗后无低血糖和体重增加等不良反应或单用生活方式治疗者HbA1c<6%;口服药不达标加用或改用胰岛素者HbA1c<7%;(二)伴有心血管病(CVD)或CVD 极高危患者:HbA1c≤7.5%。
(三)老年(≥65 岁)患者:脏器功能和认知能力良好、预期生存期>15 年,HbA1c≤7%;合并其他疾病,预期生存期5~15 年,HbA1c<8%;特殊情况甚至放宽至HbA1c<9%。
(四)低血糖高危人群:HbA1c 不应超过9%。
(五)妊娠合并糖尿病:妊前糖尿病计划妊娠者HbA1c<6.5%,用胰岛素治疗HbA1c<7%才宜妊娠;妊期血糖控制(在不发生低血糖等前提下)HbA1c<6%,毛细血管血糖餐前、睡前及夜间不超过5.4mmol/L,餐后峰值不超过7.1 mmol/L。
妊娠糖尿病毛细血管血糖餐前5.0-5.5 mmol/L,餐后1小时<7.8 mmol/L 或2 小时<6.7-7.1 mmol/L。
餐后1 小时血糖控制比2 小时更重要。
(六)其他情况:预期生存期短的恶性肿瘤、执行治疗方案有困难如智力或精神或视力障碍、独居及社会因素等都是影响设定HbA1c 目标值应考虑的重要因素,其血糖控制应相应放宽,主要是防范低血糖和较高血糖的发生。
HbA1c 的值受检测技术及Hb、红细胞寿命等诸多因素影响,而且部分地区尚不能开展HbA1c 的检测,因此推广困难。
HbA1c 不能全面反应血糖控制情况,必须结合血糖监测等情况综合判断血糖水平。
中国成人2型糖尿病HbA1c控制目标的专家共识
糖化血红蛋白(HbA1c)是评价血糖控制水平的公认指标,但关于其理想水平及目标值仍有争议。
中华医学会内分泌学分会制定了《中国成人2型糖尿病HbA1c控制目标的专家共识》,四川大学华西医院童南伟教授首次报告了该征求意见稿。
该共识不主张笼统推荐成人2型糖尿病的HbA1c控制目标,而是根据病情分层和社会因素差异建议相对合理的HbA1c值,力争做到安全达标(下表)。
该共识指出,血糖控制目标要因人而异,不能因过分强调HbA1c达标或正常化而增加患者低血糖和死亡风险。
HbA1c监测可根据病情每3~6个月进行一次。
须强调血糖以外的心血管疾病风险因素(如血压、血脂、体重及促凝状态)控制,戒烟和生活方式干预对防止、延缓或减少糖尿病并发症的发生同样非常重要。
中国成人2型糖尿病HbA1c控制目标的专家共识来源:中华医学会内分泌学分会作者:童南伟时间:2011-02-18 点击:3301 欢迎在本专区内发表提问,我们会将问题收集后交给专家进行解答,提问者并有机会获得纪念品一份!(>>填写收件地址)目前,2型糖尿病及其并发症已经成为危害公众健康的主要疾病之一,控制血糖是延缓糖尿病进展及其并发症发生的重要措施之一。
虽然糖化血红蛋白(HbA1c)是评价血糖控制水平的公认指标,但它应该控制的理想水平即目标值究竟是多少还存在争议。
糖尿病控制与并发症研究(DCCT,1993)、熊本(Kumamoto, 1995)、英国前瞻性糖尿病研究(UKPDS, 1998)等高质量临床研究已经证实,对新诊断的糖尿病患者或病情较轻的患者进行严格的血糖控制会延缓糖尿病微血管病变的发生、发展,其后续研究DCCT-EDIC(2005)、UKPDS-80(2008)还证实早期有效控制血糖对大血管也有保护作用[1-5]。
这些研究终点的HbA1c控制在7.5%左右,那么年龄较大、糖尿病病程较长、部分已有心血管疾病(CVD)或伴CVD极高危因素的糖尿病人群进一步降低血糖,对CVD的影响会怎样呢?糖尿病患者心血管风险干预研究(ACCORD)、退伍军人糖尿病研究(VADT)和糖尿病与心血管疾病行动研究(ADVANCE)等对该类人群平均约5年左右的干预,结果显示强化降糖治疗使HbA1c<6.5%,患者死亡风险和大血管事件发生并无进一步减少,ACCORD甚至表明控制HbA1c水平接近正常值(<6.4%)会增加这类患者死亡率[6-8]。
这些与理论或预期不一致结果产生的原因尚不确定,可能与入组人群差异、低血糖、体重增加、随访时间长短及评估方法等诸多因素有关,但过分苛求血糖正常化可能是主要原因之一。
ACCORD、VADT数据分析提示对病程长、有低血糖史、有CVD或合并CVD极高危因素的患者,盲目地进行强化达标治疗,会明显增加低血糖和心血管事件发生。
各权威组织推荐的血糖控制目标HbA1c的水平也不尽相同,美国糖尿病学会(ADA)认为一般情况下血糖控制目标值HbA1c<7%[9];国际糖尿病联盟(IDF)、美国内分泌医师协会/美国内分泌协会(AACE/ACE)、英国健康与临床优化研究所(NICE)、全球有效管理糖尿病合作组织(G PEDM)和加拿大糖尿病学会(CDA)则建议一般情况时HbA1c<6.5%[10-14];中华医学会糖尿病分会推荐的一般HbA1c目标值为<6.5%[15]。
糖尿病患者血糖控制目标应该遵循个体化的原则,即对血糖控制的风险(risk)与获益(be nefit)、成本(cost)与效益(effectiveness)和可行性(feasibility)方面进行科学评估,寻找较为合理的平衡,这一点已是专家共识。
在我国,多数糖尿病患者居住在县以下及农村地区,经济、受教育程度、医疗保障及医疗水平等诸多影响血糖控制的因素差别极大,地域差别较强,因此临床医生在设定糖尿病血糖控制目标时除考虑病理生理因素即病情外,还必须考虑社会因素,社会因素的重要性在某些特定患者甚至超过病情。
比如自我血糖监测(S MBG)在我国开展不普遍,因此防范严重低血糖的发生必须放在首位,HbA1c目标的制定应统筹考虑安全性、可行性和科学性。
我们不主张笼统推荐成人2型糖尿病(T2DM)的H bA1c控制目标,而是根据病情分层和社会因素的差异建议相对较合理的HbA1c值,力争做到安全达标。
从病情因素考虑,大致将患者分为以下6类:(一)无糖尿病并发症和严重伴发疾病的非老年(<65岁)患者1、一般将HbA1c控制于<6.5%,若降糖治疗无低血糖或体重增加等副作用者可使HbA1c <6%[10-15]。
目前,新诊断糖尿病患者的人数逐年增加,越来越年轻化,尤其是30岁-39岁比例增加引起了临床医生的关注。
这些患者绝大多数除糖尿病外并无并发症和其他疾病,考虑对患者预期寿命和生活质量的影响,应该严格控制血糖,目标值HbA1c<6.5%,我们也同意并推荐IDF的建议,对于年轻、病程较短、治疗后无低血糖或体重增加等不良反应发生的患者,血糖控制目标值应该尽量使HbA1c<6%[10]。
研究表明,随着HbA1c水平的升高,发生CVD的危险性相对增加,而且糖尿病病史越长的患者治疗后CVD危险性减低越小[16];流行病学调查结果的Meta分析显示,HbA1c每增加1%,T2DM心血管事件的相对危险性为1.18,1型糖尿病为1.15 [17];ACCORD亚组分析也提示,既往无CVD且HbA1c<8%的患者强化治疗后CVD的发生及其死亡率明显下降,这与总体患者(平均病程10年,35%发生过CVD)的研究结果恰恰相反[6]。
另一方面,DCCT-EDIC经过后续8年的随访证实1型糖尿病患者早期强化治疗对微血管有持久的保护作用并延缓动脉粥样硬化的发展[4];UKPDS-80经过后续10年的长期随访发现对新诊断的T2DM患者,强化降糖治疗不仅能减少微血管并发症的发生,还能显著降低患者的心肌梗塞发生率和总死亡率[5]。
所以,观察到严格控制血糖对大血管的保护作用可能需要较长的时间。
总之,不管从病理生理还是流行病学的角度,在糖尿病诊断时就严格控制血糖,同时控制体重、血脂、血压,抗血小板治疗,全面降低CVD危险因素会延缓慢性并发症的发生、发展[18]。
2、口服降糖药物未达标加用或改用胰岛素的患者,其血糖控制目标值可适当放宽至HbA1c <7%,以减少低血糖和体重增加这两大副作用[10]。
Miller等[19]对1055名T2DM患者(平均年龄61岁, 病程10.8年) 的低血糖发生情况调查显示,在随访的7个月中有24.5%的患者至少发生过一次低血糖(有低血糖症状并且血糖< 3.3 mmol/L),其中生活方式干预组(HbA1c <6%)占11.8%,口服药物治疗组(HbA1c<7%)占16.2%,胰岛素治疗组(H bA1c<8.1%)占30.5%,而且随访过程中发生的5例严重低血糖事件(0.5%)均在胰岛素治疗组。
UKPDS和ACCORD均发现胰岛素使体重增加,若体重增加,可能加重胰岛素抵抗,增加CVD风险[9]。
调查结果和临床经验提示对应用胰岛素治疗的患者适当放宽控制目标,也许患者受益更多。
3、目前勿需使用降糖药物的患者,即经过一定时间的降糖治疗后已经停用降糖药物,仅使用生活方式干预血糖控制很好,其目标值应该更严格(HbA1c<6%)[10]。
这些患者达到目标值的过程中仍存在低血糖风险,但其发生率较低,更严格的血糖控制能显著减缓慢性并发症的发生、发展,因此获益/风险比明显增加[20]。
(二)已有CVD或CVD极高危患者糖尿病病史长,已患CVD或处于CVD极高危,我们推荐HbA1c≤7.5%,因为他们发生或再次发生CVD风险明显增加,低血糖风险较高,目前还没有足够的证据证明HbA1c控制在7%以下对大血管的益处。
大规模随机对照试验,如ACCORD、VADT和ADVANCE的结果表明,强化降糖五年内并未发现大血管受益,ACCORD甚至显示总死亡风险反而有所增加[6,8]。
分析ACCORD的研究资料发现对病情较重的入组患者(平均年龄62岁,病程10年,伴CVD占35%)进行强化降糖,可能是主要原因之一[6]。
对这些年龄大、病史长、并发症和伴发疾病多的患者严格控制血糖,若发生低血糖可能诱发CVD,增加患者的死亡风险。
ACCORD,3-4种降糖药物同时应用力求快速达到控制目标(HbA1c<6.0%),这明显增加低血糖的发生率和总死亡率。
ADVANCE与ACCORD不同,其血糖控制力求平稳,低血糖发生率较低,效果也更好,至少没有增加CVD事件和死亡率。
另外,虽然DCCT-E DIC和UKPDS-80提示,对病情较轻的患者进行早期强化降糖治疗大血管受益较多,但即使是新诊断的糖尿病人群观察到降糖对大血管的保护作用也需要10年以上[4,5]。
对伴CV D或CVD极高危患者血糖控制目标要适当放宽,治疗过程中要避免血糖下降速度过快和发生低血糖;并且该组患者多同时服用其他干预CVD危险因素的药物,应慎重选择降糖药物,注意药物的禁忌症和药物间的相互作用。
中国成人2型糖尿病HbA1c控制目标的专家共识来源:中华医学会内分泌学分会作者:童南伟时间:2011-02-18 点击:3302 (三)老年糖尿病患者多数指南并未单独设定老年糖尿病患者(>65岁)的血糖控制目标,这是因为老年患者的身体健康状况、脏器功能、认知功能以及预期寿命差异较大,不能一概而论;同时缺乏相关的循证医学证据,指导制定个体化治疗目标。
本共识专家认为应该就此特殊人群制定血糖控制目标,参考国外文献,建议血糖控制目标:若患者脏器功能和认知能力良好、预期生存期> 15年,应严格控制HbA1c<7%[21,22];若患者合并其他疾病、预期生存期5-15年,可适当放宽HbA1c<8% [21,22];若患者既往有严重低血糖史、合并其他严重疾病、预期生存期<5年,美国退伍军人事务局推荐控制目标可放宽到HbA1c<9% [21,23,24]。
HbA1c较高者应避免发生高血糖症状和急性代谢紊乱。
对老年尤其高龄(>80岁)患者的血糖控制目标总体放宽主要原因是,老年人的神经反应比较迟钝或存在神经病变,容易发生无感知低血糖,病人常常在没有任何征兆的情况下发生低血糖昏迷,这种情况如果发生在夜间非常危险,往往因错过抢救时机导致严重脑损伤甚至死亡;而且老年人多伴有心脑血管动脉粥样硬化,一旦发生低血糖可诱发心肌梗死及脑卒中。
即使是轻微的低血糖也可能引起患者摔伤、骨折等机体损伤,导致患者入院,增加心理和经济负担。
老年患者的预期寿命也很重要,严格的强化治疗会使生活质量下降、心理压力明显增大,如果预期生存期<5年,则获益/风险比显著下降[21,22]。
因此, 对老年糖尿病患者的血糖控制目标放宽程度应该因人而异,治疗措施应该简单易行,控制高血糖药物选择还须充分考虑患者脏器功能的减退程度。
(四)低血糖高危险人群糖尿病病程>15年、有无感知低血糖病史、有严重伴发病如肝肾功能不全或全天血糖波动较大并反复出现低血糖症状的患者[11,13],很难设定其HbA1c的靶目标,最重要的是避免低血糖的发生,也许HbA1c控制在7%-9%是可以接受的[23,25]。
因为Stratton等[25]对458 5名2型糖尿病患者10年的随访表明,HbA1c<7%患者慢性并发症的发生和死亡风险最低;HbA1c控制在7%-9%,上述风险虽然增加,但是相对增长缓慢;一旦HbA1c>9%,风险明显增加甚至翻倍。