尿崩症和SIADH诊治
- 格式:pptx
- 大小:2.64 MB
- 文档页数:65

尿崩症的诊断与治疗尿崩症(diabetes insipidus)是由于垂体后叶功能低下,血管加压素(arginine vasopressin peptide, AVP;抗利尿激素,ADH)分泌不足(又称中枢性或垂体性尿崩症),或肾脏对抗利尿激素反应缺陷(又称肾性尿崩症)而引起的症候群,其特点是多尿、烦渴、低比重尿和低渗尿。
按其病情轻重分为完全性尿崩症和部分性尿崩症,按病程可分为永久性尿崩症和暂时性尿崩症。
尿崩症可发生于任何年龄,但以青少年为多见。
男性多于女性,男女之比为2:1a本章着重讨论中枢性尿崩症。
【诊断要点】(一)临床表现(1)尿崩症的临床表现是多尿、烦渴、多饮,最常见每天尿量可达5~10L,尿色清,水样无色,日夜尿量相仿,患者症状的出现常常是突然的,一般起病日期明确。
尿浓度低,随机尿标本的渗透压低于血浆渗透压[<300mmol/(kg?H2O)〕,比重都在1.005以下,更接近1.001。
(2)由于排出大量低渗、低比重的尿,血浆渗透压轻度升高,刺激口渴,每昼夜需要饮进与尿量相当的水,尿量和饮水量都相当稳定,喜冷饮。
(3)许多患者由于明显渴感而不能进固体食物,热能营养摄入不足,加之大量排尿,营养物质随之流失,故多消瘦、体力下降。
由于频繁地排尿、饮水,严重干扰了日常生活,患者昼夜不能得到良好休息,有疲乏、烦躁、头昏、食欲缺乏、体重下降及工作、学习效率降低。
(4)正常的口渴中枢功能保证了患者烦渴多饮与多尿相适应,在能充分饮水下,不会发生脱水,血清钠及血渗透压轻微升高或正常。
一些因垂体、下丘脑区肿瘤或浸润性病变而发生尿崩症的患者,病变可能同时引起下丘脑口渴中枢的损害,由于渴感缺乏,患者不能充分饮水。
这些患者都有脱水体征、软弱无力、消瘦、病情进展快,后期都有嗜睡、明显精神异常、代谢紊乱、腺垂体功能减退,或还有肿瘤引起压迫症状,颅内压增高,死亡率高。
(5)继发性尿崩症除上述表现外,尚有原发病的症状与体征。

尿崩症的诊断标准
尿崩症是一种稀释性尿液过多的疾病,主要特征是多尿和频尿。
下面是常用的尿崩症诊断标准:
1. 多尿:24小时尿量超过40毫升/千克体重(或3.0升/1.73平方米体表面积)。
2. 渗透性多尿:24小时尿渗透浓度低于300毫摩尔/千克(或270毫摩尔/升)。
3. 尿液渗透性恢复不良:口服利尿激素后,尿液渗透浓度仍然低于600毫摩尔/千克 (或540毫摩尔/升)。
4. 排除其他原因:排除肾脏功能异常、肾上腺功能异常和水负荷不足等导致的多尿情况。
5. 具有典型的临床表现:如夜间多尿、喝水增多、口渴、脱水等。
这些标准通常用于初步诊断尿崩症,但具体的诊断需要综合临床症状、实验室检查和医师的判断。
如果怀疑尿崩症,请咨询医疗专业人员进行评估和确诊,并根据具体情况进行治疗。



尿崩症诊断标准
尿崩症是一种常见的内分泌疾病,也被称为中枢性尿崩症。
它
是由于下丘脑-垂体-肾上腺轴功能紊乱引起的一种疾病。
尿崩症的
诊断需要符合一定的标准,以便及时进行治疗和管理。
本文将介绍
尿崩症的诊断标准,帮助临床医生更好地诊断和治疗这一疾病。
首先,尿崩症的诊断需要结合患者的病史和临床表现。
患者通
常会出现多饮、多尿、尿量大、尿频等症状。
在病史询问中,医生
需要详细了解患者的饮水量、尿量、排尿频率等情况,以及是否存
在其他伴随症状,如头痛、视力改变等。
其次,尿崩症的诊断需要进行实验室检查。
这包括尿液渗透压、血清渗透压、尿量、尿比重等指标的检测。
在尿崩症患者中,尿液
渗透压通常较低,血清渗透压较高,尿量增多,尿比重较低。
此外,还需要进行血清钠浓度、血浆抗利尿激素测定等检查,以帮助确认
诊断。
除了实验室检查,影像学检查也是尿崩症诊断的重要手段。
磁
共振成像(MRI)可以帮助观察下丘脑-垂体区的病变情况,排除其
他病因引起的尿崩症。
最后,对于尿崩症的诊断还需要进行一些功能性检查。
例如,
进行抗利尿激素激发试验,观察患者对抗利尿激素的反应,以帮助
确定尿崩症的类型。
综上所述,尿崩症的诊断需要综合运用病史询问、实验室检查、影像学检查和功能性检查等手段,以明确诊断并确定病因。
只有准
确诊断,才能有针对性地进行治疗和管理,提高患者的生活质量。
希望本文能够帮助临床医生更好地认识和诊断尿崩症,为患者的健
康保驾护航。

尿崩症一、诊断标准【临床表现】1.多饮、多尿,每日尿量2500ml以上;2.若饮水量不足可出现软弱、发热、精神异常,甚至死亡;3.可有颅脑原发病表现:如外伤、手术、肿瘤、感染等等。
【体格检查】1.饮水量不足时可出现脱水征:如皮肤干燥、弹性差,甚至血压、体重下降等。
2.可有原发病体征:如颅脑外伤、肿瘤、炎症等。
【辅助检查】1.一般检查:24h尿量2500ml以上,低比重低渗尿,可有血液浓缩的生化表现,如BUN、Hb升高等。
2.禁水加压试验:禁水后尿比重<1.020,尿量减少和尿渗透压升高均不明显,皮下注射加压素5u后1小时尿比重达1.020以上,尿量明显减少,尿渗透压升高9%以上,为禁水加压试验阳性;若注射加压素后无反应则肾性尿崩症可能性大。
3.可行鞍区MRI等检查,以查明尿崩症病因。
【诊断标准】1.每日尿量>2500ml;2.禁水加压试验阳性;3.可有颅脑原发病表现。
【鉴别诊断】1.精神性烦渴:禁水后尿量明显减少,尿比重和尿渗透压明显上升。
2.肾性尿崩症:可通过上述禁水加压试验无反应而血AVP正常或升高鉴别。
3.其它慢性肾脏疾病、糖尿病等:病人多有相应疾病临床表现。
二、治疗原则【原发病治疗原则】1.激素替代疗法:(1)去氨加压素即弥凝0.1mg每日2~3次。
(2)加压素水剂4~6h皮下注射5~10u。
(3)鞣酸加压素注射液即长效尿崩停(5u/ml),0.2~0.3ml肌注,根据尿量调整剂量,每3~4天肌注一次。
2.其它抗利尿药物:如DHCT、卡马西平、氯磺丙脲等。
3.病因治疗:继发性尿崩症应尽量治疗其原发病。
【常见并发症治疗原则】高渗性失水1.补水为主,补钠为辅;2.参考配方:5%GS1000ml+NS500ml+4%碳酸氢钠50ml三、治疗效果评价【临床痊愈】1.尿量明显减少,控制在2000~2500ml/天;2.无失水征;3.若有原发病,如颅脑肿瘤,则转到相应科室进行进一步治疗。
【临床好转】1.尿量明显减少,但未能控制在2000~2500ml/天;2.无失水征;3.若有原发病,如颅脑肿瘤,则转到相应科室进行进一步治疗。

儿童中枢性尿崩症的诊疗方案尿崩症(DI)是由于患儿完全或部分丧失尿液浓缩功能,临床以多饮、多尿和排出稀释性尿为特征的疾病。
根据病因可分为中枢性尿崩症(CDI)、肾性尿崩症(NDI)和精神性烦渴症(PP)三类,其中较多见的是由于抗利尿激素(ADH),即精氨酸加压素(AVP)分泌或释放不足所引起,称中枢性尿崩症。
中枢性尿崩症可发生于任何年龄,男孩多于女孩。
【诊断要点】(1)症状:烦渴、多饮、多尿,尿量可达4~10L/d。
夜尿增多,可有遗尿,喜喝冷水,内热、少汗、皮肤干燥。
婴幼儿烦渴时哭闹不安,不肯吃奶,饮水后安静。
(2)体征:充分饮水下无明显体征,饮水不足时可有脱水甚至休克表现。
(3)尿常规:尿比重低,常<1.005。
(4)禁水试验:试验前先自由饮水,然后开始禁水6~8h,试验前及试验中每小时收集尿1次,记录血压、体重、尿量,测尿比重、尿渗透压,试验前及试验结束时分别采血测血钠和血浆渗透压。
试验过程中必须密切观察,当患儿体重下降达3%~5%或血压明显下降时必须终止试验,并立即给予饮水。
结果判定:试验中尿量无明显减少,尿比重不超过1.010,尿渗透压<280mmol/L,体重下降>3%~5%,血钠>145mmol/L,血渗透压>300mmol/L,尿渗透压小于血渗透压,为完全性尿崩症;而部分性尿崩症血渗透压最高值<300mmol/L。
(5)垂体加压素试验:当禁水试验阳性时可进行此试验。
试验前6h 起禁水或在禁水试验结束后继续进行,予皮下注射水溶性加压素0.1U/kg,注射前及注射后每小时排尿1次,测尿量、尿比重及尿渗透压,试验中如果尿量明显减少,尿比重达 1.015以上,尿渗透压达300mmol/L以上,可确诊中枢性尿崩症。
(6)垂体MRI:当颅内病变,垂体后叶被破坏时可见垂体后叶的亮点消失。
(7)其他检查:血气分析,24h尿钠、尿钙、尿磷、尿肌酐,肾超声等。
【治疗要点】(1)一般处理:减少食盐摄入量,避免高蛋白食物。

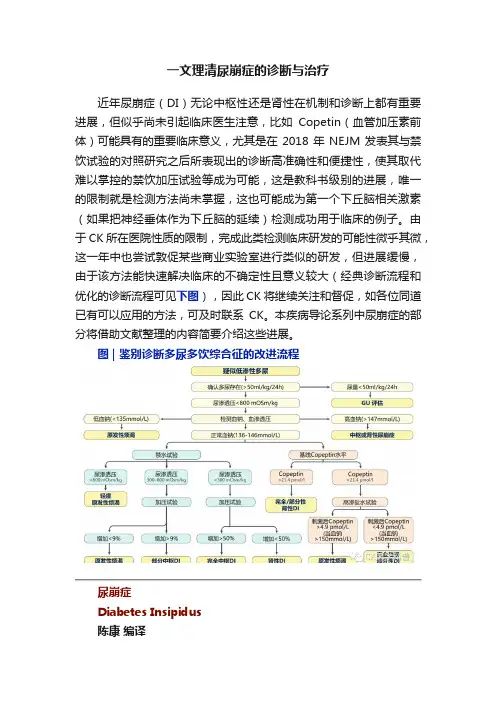
一文理清尿崩症的诊断与治疗近年尿崩症(DI)无论中枢性还是肾性在机制和诊断上都有重要进展,但似乎尚未引起临床医生注意,比如Copetin(血管加压素前体)可能具有的重要临床意义,尤其是在2018年NEJM发表其与禁饮试验的对照研究之后所表现出的诊断高准确性和便捷性,使其取代难以掌控的禁饮加压试验等成为可能,这是教科书级别的进展,唯一的限制就是检测方法尚未掌握,这也可能成为第一个下丘脑相关激素(如果把神经垂体作为下丘脑的延续)检测成功用于临床的例子。
由于CK所在医院性质的限制,完成此类检测临床研发的可能性微乎其微,这一年中也尝试敦促某些商业实验室进行类似的研发,但进展缓慢,由于该方法能快速解决临床的不确定性且意义较大(经典诊断流程和优化的诊断流程可见下图),因此CK将继续关注和督促,如各位同道已有可以应用的方法,可及时联系CK。
本疾病导论系列中尿崩症的部分将借助文献整理的内容简要介绍这些进展。
图 | 鉴别诊断多尿多饮综合征的改进流程尿崩症Diabetes Insipidus陈康编译摘要尿崩症是一种以大量低渗尿排泄为特征的疾病。
中枢性尿崩症是由于垂体或下丘脑中精氨酸加压素(AVP)的激素缺乏造成的,而肾性尿崩症是由于肾脏对AVP的抵抗造成的。
中枢性和肾性尿崩症通常是后天获得的,但是必须评估遗传原因,特别是如果症状发生在幼儿期。
中枢性或肾性尿崩症必须与原发性多饮(primary polydipsia,原发性烦渴症)区分开来,后者涉及尽管AVP分泌和作用正常,但过量摄入大量水。
原发性多饮(原发性烦渴症)在精神病患者和健康的(运动)爱好者中最为常见,但一小部分患者的多饮症似乎是由于异常低的口渴阈值造成的,这种情况被称为致渴性尿崩症(dipsogenic DI)。
区分不同类型的尿崩症具有挑战性,可通过缺水试验或高渗盐水刺激Copeptin(和肽素,血管加压素前体)或AVP检测来完成。
此外,需要详细的病史、体检和影像学检查,以确保准确的尿崩症诊断。


尿崩症是什么病
一、概述
尿崩症在生活当中是非常常见的疾病,引起尿崩症的主要因素是比较多的,当我们出现了烦渴的时候就会赢很多的水,这个时候尿频量就会明显的增加。
尿崩症的患者一般体型都比较消瘦,而且还会造成患者出现皮肤的干燥、毛发也会比较枯黄,经常的会出现头晕目眩。
当出现了尿崩症时我们应该尽快的去进行调理,下面我们就一起来了解一下尿崩症。
二、步骤/方法:
1、
在出现尿崩症之后,患者的精神方面会非常的痛苦这个时候经常的出现烦渴,想去多喝水,而且还会产生过多的尿液,患者如果是精神方面的因素引起的房客或者是多饮这种情况下,就会导致多尿和低比重尿,这种症状会随着情绪而进行波动。
2、
肾性尿崩症,主要是一种遗传性的疾病主要是在家族当中遗传因子造成的染色体出现的一些敏感,临床症状表现和尿崩症是极为相似的,在出生后不久的孩童当中,注射加压素后尿道就不会出现减少尿比重也不会出现增多。
3、
慢性肾脏疾病多种混合疾病在一起的时候就会引起尿崩症,主要是肾小管疾病或者是慢性的肾脏疾病,以及低钾血症等等,都会对肾脏的浓缩功能造成一定的影响,这个时候就会引起多尿和口渴的表现。
三、注意事项:
我们上面所说的是患上尿崩症会有哪些的症状表现?那么在生活当中要公正也是分为几种类型的,我们可以通过这些类型来具体的选择治疗方法。
如何诊断及治疗尿崩症
金吉拉(详情介绍)
患有尿崩症的猫咪通常会出现尿多、尿失禁、食欲差等症状,严重的可造成大量脱水从而威胁到猫咪的生命。
可见若不及时对该病采取措施,很可能会导致猫咪死亡。
因此当饲主发现猫咪有相应症状时应当及时将其送至医院进行检查治疗。
尿崩症的诊断及治疗方式
1.区分口渴情况
要确定猫咪是否有尿崩症,务必要分辨原发于身体的烦渴,还是因尿崩症而引起的烦渴。
若是原发性的烦渴,会因为饮水过度导致较低的加压素分泌。
2.治愈情况不同
如果罹患有扩散性下丘脑或垂体肿瘤的猫儿,尤其是有神经症状出现的情形,治愈不会完全。
脑部原就有创伤的治愈完情形各有不同,有的会隔一段时间痊愈,有的则是永久性伤害。
内分泌科尿崩症患者诊治规范一、概述(一)定义尿崩症是由于下丘脑-垂体后叶功能低下,抗利尿激素(即精氨酸加压素,AVP)缺乏,肾小管重吸收水的功能障碍,尿液不能浓缩,从而引起以多尿、烦渴、多饮与低比重尿为主要特征的一种疾病。
为区别于肾性尿崩症又称为中枢性尿崩症。
(二)病因AVP主要是在下丘脑视上核,其次是室旁核神经细胞中合成,以囊泡形式经神经细胞轴索传输,通过垂体柄到达垂体后叶贮存,需要时释放至血循环。
转运过程中,裂解酶将AVP前体分解成AVP、血管加压素神经腓肽即运载蛋白和血管加压素糖蛋白。
视上核和室旁核细胞是下丘脑神经内分泌细胞,既有分泌激素的能力,又有传导神经冲动的作用。
在血浆渗透压升高等刺激下,神经冲动沿下丘脑-垂体束传导到神经垂体的神经末梢,使末梢的分泌囊泡以胞吐方式将包括AVP在内的上述三种物质释放入血。
凡是能够引起这些神经细胞和转运途中解剖结构损毁的因素都能引起血管加压素分泌不足以致缺乏,产生中枢性、神经源性或血管加压素依赖型尿崩症。
尿崩症可发生于任何年龄,但以青年为多见。
按病因常可分为原发性尿崩症和继发性尿崩症两类。
1.原发性尿崩症临床上无明显诱因可找到,因此又称为特发性,部分患者尸解时发现下丘脑视上核与室旁核神经细胞明显减少或几乎消失,这种退行性病变的原因未明。
某些特发性尿崩症具有家族遗传基础,为常染色体显性遗传,伴有视上核神经细胞的显著减少,仅占1%左右。
患儿出生半年后尿量开始增多,以后逐渐加重,随着年龄的增加从童年部分性尿崩症发展到成年后的完全性尿崩症。
原发性尿崩症可能是基因突变所致。
2.继发性尿崩症继发性尿崩症大多为下丘脑-神经垂体部位的病变所引起,这些病变主要为肿瘤(颅咽管瘤、松果体瘤、转移性肿瘤),其次为手术(垂体切除)、颅脑损伤等。
其他如脑部感染(脑炎、脑膜炎)、白血病、组织细胞增多症X或其他肉芽肿病变、席汉综合征、动脉瘤和冠脉搭桥术等血管疾患。
此外,根据AVP缺乏的程度,可分为完全性尿崩症和部分性尿崩症。
尿崩症诊断金标准
尿崩症(Diabetes Insipidus,DI)的诊断金标准包括以下几个方面:
1.尿量增多:尿崩症患者通常会表现为明显的多尿,每天尿量可
达到数升以上,尿液呈稀薄清澈。
2.尿比重降低:由于尿液稀释,尿比重通常较低,正常尿液比重
为1.005-1.030,而尿崩症患者的尿比重可能低于1.005。
3.渴望感增加:尿崩症患者由于大量尿液的丢失,常伴有渴望感
的明显增加,可能导致大量饮水。
4.水负荷试验:这是尿崩症的确诊试验之一。
患者在医生的监护
下口服大量水分,然后测定尿液浓缩功能。
如果尿液不能充分浓缩,可以支持尿崩症的诊断。
5.抗利尿激素测定:通过检测抗利尿激素(如抗利尿激素ADH,
也称为抗利尿素或vasopressin)的水平,可以帮助确认尿崩症的类型,包括中枢性尿崩症和肾性尿崩症。
6.磁共振成像(MRI):对于中枢性尿崩症,进行脑部MRI检查
有助于发现颅咽管瘤、垂体瘤等引起尿崩症的结构性问题。
在进行尿崩症的诊断时,医生通常会综合考虑患者的临床表现、实验室检查和影像学检查等多个方面的信息,以确保准确诊断并制定合适的治疗方案。
如果您或他人有尿崩症的症状,建议及时就医并接受专业医生的评估和诊断。