麻醉记录单81542
- 格式:doc
- 大小:2.96 MB
- 文档页数:8

医院麻醉记录单的内容及说明
1、麻醉单上患者的姓名、性别、年龄、科别、床号、住院号、日期、血压、心率、呼吸频率、,出入液量、尿量以及麻醉方式、麻醉前用药、患者的特殊情况、手术者、麻醉者和护士的姓名等用圆珠笔和钢笔填写。
2、吸人和非吸人麻醉药物的填写应一律用中文。
3、各种输血、输液和麻醉用药的填写要求:有剂量,用药时间记录到分钟。
4、血压、心率、呼吸频率曲线的绘制要求:按照麻醉单上的符号认真地绘制血压、心率、呼吸频率曲线。
瞳孔、Sp02、Pc02、CVP、体温单按照麻醉单制度的符号填写
5、附记的填写要求:记录手术主要大的步骤、术中出现的特殊情况以及麻醉的交接班情况。
6、输血、输液的填写要求:详细准确的填写输血的血型、编号以及血量,输液的种类,例如平衡液、生理盐水、葡萄糖液、血浆代用晶、浓缩红细胞、血小板、全血、血浆等并准确记录失血量和尿量。
7、手术总时间以手术划刀时间到缝完皮肤的时间计算为准。
8、手术者应填写手术者和第一助手的全名;护士要填写洗手护士和巡回护士全名。
9、麻醉记录单的原件归人病历,复印件可留存在科室。
10、在记录单上手术者—麻醉者—护士均由麻醉师填写。

麻醉记录单1范围本标准规定了建立麻醉记录的内容范围。
本标准适用于全国各级各类医疗卫生机构及其医务人员建立和使用麻醉记录。
2 规范性引用文件下列文件对于本文件的应用是必不可少的。
凡是注日期的引用文件,仅注日期的版本适用于本文件。
凡是不注日期的引用文件,其最新版本(包括所有的修改单)适用于本文件。
GB 3100 国际单位制及其应用(ISO 1000)GB 3101 有关量、单位和符号的一般原则(ISO 31-0 )GB 3102 量和单位(ISO 31)DA/T 11—1994 文件用纸耐久性测试法DA/T 16—1995 档案字迹材料耐久性测试法WS HRC00. 03 住院病案首页基本数据集3 术语和定义下列术语和定义适用于本文件。
3. 1病历medical record医务人员在医疗活动过程中形成的文字、符号、图表、影像、切片等资料的总和,包括门(急)诊病历和住院病历。
3. 2麻醉记录anesthesia record麻醉医师在麻醉实施中书写的麻醉经过及处理措施的记录。
麻醉记录应当另页书写。
4 麻醉记录用纸耐久性的技术要求麻醉记录用纸的技术要求宜符合DA/T 11—1994中对一般耐久纸的技术要求。
5 麻醉记录书写要求5.1 宜使用蓝黑墨水、碳素墨水,需复写的病历资料可以使用蓝或黑色油水的圆珠笔。
5.2 书写麻醉记录用的墨水、圆珠笔用油墨和复写纸等字迹材料的耐久性宜符合DA/T 16—1995。
5.3 应当使用中文简体,通用的外文缩写。
无正式中文译名的症状、体征、疾病名称等可以使用外文。
5.4 麻醉记录书写应规范使用医学术语,文字工整,字迹清晰,表述准确,语句通顺,标点正确。
5.5 当手术超过5h,单页麻醉记录不能满足要求时,须另附页书写。
附页中的术前情况、手术方式、手术者、麻醉方式、麻醉者、器械护士、巡回护士等项目应填写完整。
附页中的麻醉小结、麻醉期间并发症、特殊事件或突发情况及处理、离室信息只需记录一次。


麻醉记录单书写范例文稿归稿存档编号:[KKUY-KKIO69-OTM243-OLUI129-G00I-FDQS58-麻醉记录单书写范例完整的麻醉记录包括麻醉前访视、麻醉同意书、手术中麻醉记录及麻醉后(麻醉后恢复室、术后疼痛治疗)三部分内容。
麻醉前访视采用“麻醉前访视记录单”形式,手术中麻醉记录及麻醉后恢复室记录采用“麻醉记录单”形式,术后镇痛采用“术后疼痛治疗记录单”形式,汇总成一份完整资料保存。
麻醉前访视记录单的要求、内容、格式【要求】麻醉前访视记录一般采用“麻醉前访视记录单”形式,单独一页,与病人病历资料一同保存。
【内容】麻醉前访视记录单的内容1. 一般项目⑴病人姓名、性别、年龄。
⑵科别、病房、床号、住院号。
2. 临床诊断:包括需要实施手术疾病的临床诊断及其它合并存在的其它疾病的临床诊断。
3. 病人重要器官功能、疾病情况:主要包括病人的基本生命体征、心血管系统、肺、肝脏和肾脏等重要器官系统功能以及合并存在的疾病。
4. 病人体格情况分级:一般按照美国麻醉医师协会(ASA)的体格分级I、II、III、IV、V五级,急诊加注E。
5. 手术麻醉风险评估:麻醉手术风险一般根据病人全身情况、手术种类分为一般情况下风险较小、有一定的风险、风险较大、风险很大、病情危重频临死亡、异常危险共五类。
6. 拟施麻醉方法及辅助措施:麻醉方法分为椎管内麻醉、神经阻滞麻醉、全身麻醉,麻醉辅助措施包括监测手段、控制性低血压、人工低温等内容。
7. 其它需要说明情况对于可能导致病人麻醉并发症或可能影响病人安全的情况,需要特别说明。
8. 访视麻醉医师签名9. 访视时间【格式】“麻醉前访视记录单”格式如后(见附页)。
医院麻醉前访视记录单住院号病人姓名性别年龄岁科病房床临床诊断:拟施行手术:病人重要器官功能、疾病情况:基本生命体征:Bp mmHg P 次/分 R 次/分心血管系统:心脏功能级高血压病冠心病其它肺:肺功能肺部疾患肝功能肾功能病人体格情况(ASA分级): I II III IV V E手术麻醉风险评估一类:一般情况下风险较小二类:有一定的风险三类:风险较大四类:风险很大五类:风险很大、病情危重、频临死亡、异常危险拟施麻醉方法及辅助措施椎管内麻醉:连硬腰麻腰麻硬膜外麻醉神经阻滞:臂神经丛阻滞颈神经丛阻滞其它全身麻醉:静脉麻醉吸入麻醉气管内插管麻醉辅助措施:控制性低血压、人工低温中心静脉穿刺置管动脉穿刺置管飘浮导管置入其它需要说明情况麻醉医师:年月日麻醉同意书要求、内容、格式【要求】麻醉同意书表明病人或病人家属在麻醉前对麻醉医疗情况的知情情况,是否愿意承担麻醉风险。



完整的麻醉记录包括三个部分:麻醉前拜访,麻醉同意,术中麻醉记录和麻醉后(麻醉后恢复室,术后疼痛治疗)。
麻醉前访视为“麻醉前访视记录表”形式,术中麻醉记录和麻醉后恢复室记录为“麻醉记录表”形式,术后镇痛为“术后疼痛”形式治疗记录表”,将其汇总为完整的数据以进行保存。
麻醉前就诊记录表的要求,内容和格式[要求]麻醉前就诊记录通常以“麻醉前就诊记录表”的形式出现,该页面是单独的页面,并与患者的病历一起保存。
一般项目(1)患者的姓名,性别和年龄。
(2)科室,病房,床位和住院号。
2.临床诊断:包括需要手术的疾病的临床诊断和其他合并疾病的临床诊断。
3.患者重要器官的功能和疾病:主要包括患者的基本生命体征,心血管系统,肺,肝,肾等重要器官系统功能以及伴随的疾病。
4.患者身体状况的分类:一般根据美国麻醉医师协会(ASA)的身体分类I,II,III,IV,V,紧急情况为E。
5.手术麻醉风险评估:麻醉手术风险通常分为五种根据患者的一般情况和手术类型分类,包括低风险,一定风险,高风险,危急情况,频繁死亡和异常风险。
6.麻醉方法及辅助措施:麻醉方法分为椎管麻醉,神经阻滞麻醉和全身麻醉。
辅助麻醉措施包括监测手段,控制性低血压,人工体温过低等。
7.需要说明的其他情况。
对于可能引起麻醉并发症或影响患者安全的情况,需要特殊说明。
8.拜访麻醉师的签名9.拜访时间[格式]“麻醉前拜访记录表”如下所示(请参阅附件页)。
医院麻醉前检查记录表患者姓名性别年龄年份科室病床临床诊断:建议手术:患者的重要器官功能,疾病状况:基本生命体征:BP mmHg p次/ min r次/分心的血管系统:心功能级高血压冠状动脉心脏病其他肺部:肺功能肺部疾病肝功能肾功能患者的身体状况(ASA分类):I II III IV ve手术麻醉风险评估I级:一般而言,风险相对较小;第二类:存在一定风险;第三类:较高的风险;第四类:高风险;第五类:高风险;危急情况;频繁死亡;异常风险;建议的麻醉方法和辅助措施;椎管内麻醉:连续脊麻麻醉硬膜外麻醉脊麻麻醉神经阻滞:臂丛神经阻滞颈丛神经阻滞其他全身麻醉:静脉麻醉吸入麻醉气管内插管麻醉辅助措施:控制性降压,人工低温中央静脉穿刺穿刺其他导管,导管需要向麻醉医师解释:日期:麻醉同意书的要求,内容格式[要求]麻醉同意书说明患者或患者的家属是否在麻醉前了解麻醉的医疗状况,以及是否愿意承担麻醉的风险。

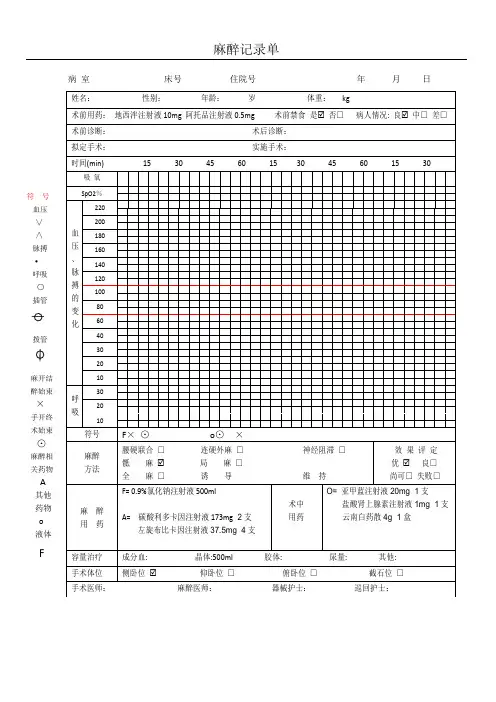
麻醉质量评估记录单姓名性别年龄科别日期ASA分级:麻醉方法操作过程:硬膜外穿刺顺利、硬膜外穿刺失败、硬膜外穿刺穿破硬脊膜、腰麻针未穿到硬脊膜、硬膜外置管失败困难气道、气管插管顺利、喉镜下不能暴露声门、视频喉镜不能暴露声门、气管插管失败、喉罩放置失败臂丛穿刺异感明显、臂丛穿刺无异感麻醉效果评定:麻醉方法变更: 麻醉方法变更原因:麻醉并发症:牙齿脱落、喉痉挛、支气管痉挛、术中导管脱出、咽喉痛、声带麻痹、喉水肿、杓状软骨脱位返流误吸、舌后坠、喉痉挛、支气管痉挛、气胸、急性肺不张、苏醒延迟、苏醒期躁动、术后谵妄、急性肺栓塞、脑血管意外、寒战、恶性高热、术后恶心呕吐、术后低氧血症、急性术后高血压全脊麻、局麻药的全身毒性反应、膈神经阻滞、霍纳氏征、局麻药的神经毒性作用、TNS、马尾神经综合症、神经根损伤、脊髓损伤、脊髓前动脉栓塞、硬脊膜穿破后头痛、硬膜外导管拔出困难、硬膜外导管折断出室评分 Steward评分 Aldrete评分转入ICU 按计划临时决定转入前TISS评分 APACHE II评分术前病情 RBC ×109 /L Hb g/L 血小板×109 /L术前备血情况血型 RBC U 新鲜冰冻血浆 ml 冷沉淀 u输血前病情失血量 mlRBC ×109 /L Hb g/L 血小板×109 /L术中用血情况 RBC U 新鲜冰冻血浆 ml 冷沉淀 u术毕情况 RBC ×109 /L Hb g/L 血小板×109 /LPT 秒 FIB g/L APTT 秒 D-二聚体切口渗血勤务支援血源服务队呼叫响应时间取已备血耗时紧急用血耗时。

麻醉记录单介绍麻醉记录单是医疗机构中用于记录麻醉过程和相关信息的重要文档。
它是麻醉过程中的必备记录工具,有助于医疗人员进行麻醉管理和术后评估,确保患者的安全和手术的顺利进行。
麻醉记录单的作用麻醉记录单的主要作用是记录麻醉过程中的关键信息,包括患者的基本信息、麻醉医生的操作、使用的药物和剂量、监测数据等。
通过麻醉记录单,医疗人员可以了解麻醉过程中的细节,及时发现和处理潜在的问题,确保患者的安全。
麻醉记录单的内容麻醉记录单的内容通常包括以下几个方面:患者信息在麻醉记录单的开头,需要记录患者的基本信息,如姓名、性别、年龄、身高、体重等。
这些信息有助于医疗人员对患者进行个体化的麻醉管理。
麻醉过程在麻醉记录单中,需要详细记录麻醉过程中的关键信息,如麻醉开始时间、麻醉结束时间、麻醉医生的姓名等。
还需要记录使用的麻醉药物和剂量,监测数据(如血压、心率、呼吸等),以及麻醉过程中出现的特殊情况和处理方法。
麻醉术后评估麻醉记录单还应包括麻醉术后的评估内容。
医疗人员需要记录患者的术后恢复情况,包括清醒程度、呼吸情况、镇痛效果等。
这些信息有助于医疗人员判断患者的术后状况,并采取相应的处理措施。
麻醉相关风险和并发症在麻醉记录单中,还需要记录麻醉过程中可能出现的风险和并发症。
医疗人员需要将可能出现的问题列出,并记录相应的预防和处理措施。
这样可以提醒医疗人员在麻醉过程中注意相关风险,减少并发症的发生。
麻醉记录单的填写要求为了确保麻醉记录单的准确性和完整性,医疗人员在填写时需要遵循一些要求:1.规范填写:麻醉记录单需要按照统一的格式进行填写,确保信息的一致性和易读性。
2.实时记录:医疗人员应当在麻醉过程中及时记录相关信息,尽量避免事后补充或遗漏。
3.准确记录:记录时应当准确地记录麻醉过程中的关键信息,包括药物剂量、监测数据等。
4.清晰记录:记录时应当使用清晰的字迹,以免造成信息的混淆和误读。
5.签名确认:填写完麻醉记录单后,麻醉医生需要在记录单上签名确认,以示责任和准确性。

*****院麻醉用药记账单病室床号住院号姓名性别年龄处方:丙泊酚注射液(得普利麻)200mg×支10%氯化钾注射液10ml×支丙泊酚注射液(力蒙欣)100mg×支5%碳酸氢钠注射液250ml×支咪达唑仑注射液(力月西)10mg×20%甘露醇注射液250ml×支注射用顺苯磺酸阿曲库铵10mg×盐酸胺碘酮0.15g×支维库溴铵(仙林)4mg×支羟基淀粉注射液(6%万汶)500ml×瓶氯化琥珀胆碱注射液(司可林)100mg×支聚明胶肽注射液500ml×瓶罗库溴铵(爱可松)50mg×支0.75%盐酸布比卡因注射液37.5mg×支盐酸托烷司琼注射液5mg×支2%盐酸利多卡因注射液20ml×支枸橼酸舒芬太尼50ug×支盐酸肾上腺素1mg×支枸橼酸芬太尼0.1mg×支盐酸阿托品0.5mg×支盐酸瑞芬太尼1mg×支去甲肾上腺素2mg×支盐酸麻黄素30mg×支盐酸多巴胺注射液20mg×支甲硫酸(新斯的明注射液)0.5mg×支50%葡萄糖注射液20ml×支盐酸纳洛酮0.4mg×支氨茶碱注射液0.25g×支盐酸爱司洛尔注射液100mg×支呋塞米注射液(速尿)20mg×支盐酸乌拉地尔注射液(压宁定)25mg×支盐酸曲马多注射液100mg×支去乙酰毛花苷注射液(西地兰)0.4mg×支肝素钠注射液2ml×支硝酸甘油注射液5mg×支地塞米松5mg×支葡萄糖酸钙注射液1.0g×支甲基强的松龙40mg×支主治医师执行医师。
麻醉记录单麻醉是施行手术时或进行诊断性检查操作为消除疼痛、保障病人安全、创造良好的手术条件而采取的各种方法,亦用于控制疼痛。
进行手术或诊断性检查操作时,病人会感到疼痛,需要用麻醉药或其他方式使之暂时失去知觉。
手术或检查操作还可引起精神紧张和反射性不良反应,如胃肠道手术可引起恶心、呕吐。
长时间的不舒适的体位(如俯卧位),可增加病人的不适和痛苦。
因此应使病人在舒适、安静的环境中,在对不良刺激无反应、暂时失去记忆的情况下接受手术。
麻醉学(anesthesiology)是运用有关麻醉的基础理论、临床知识和技术以消除病人手术疼痛,保证病人安全,为手术创造良好条件的一门科学。
现在,麻醉学已经成为临床医学中一个专门的独立学科,主要包括临床麻醉学、急救复苏医学、重症监测治疗学、疼痛诊疗学和其他相关医学及其机制的研究,是一门研究麻醉、镇痛、急救复苏及重症医学的综合性学科。
其中临床麻醉是现代麻醉学的主要部分。
主要包括临床麻醉工作、重症监护、急救复苏及疼痛治疗:①临床麻醉。
涉及麻醉前后围手术期的一切处理。
麻醉前准备工作如了解病情,结合手术选择最适当的麻醉和药物。
为了减少病人术前的精神紧张,保证麻醉和手术顺利进行,可适当给予镇静药、镇痛药、抗胆碱药等麻醉前用药。
麻醉前要禁食、以防麻醉、手术时发生呕吐、误吸等合并症。
病人接到手术室后,按照操作要求施行麻醉。
麻醉、手术过程中要严密观察病人的变化,进行必要的处理。
麻醉后将病人安全运返病室或麻醉恢复室,继续进行监测治疗,直到病人恢复正常生理功能。
麻醉时和麻醉后作好麻醉记录。
对于特殊问题,应组织讨论以总结经验教训。
②重症监护。
危重症病人或麻醉手术过程中发生严重并发症的病人,如发生循环、呼吸、神经、肝、肾、代谢等方面的功能严重紊乱者,可以集中在集中精密贵重仪器设备的重症监护单位,由受过专业训练的医护人员进行周密和精良的监测治疗,麻醉专业在其中发挥着重要的作用,参与休克救治和呼吸疗法等。
麻醉记录单1范围本标准规定了建立麻醉记录的内容范围。
本标准适用于全国各级各类医疗卫生机构及其医务人员建立和使用麻醉记录。
2 规范性引用文件下列文件对于本文件的应用是必不可少的。
凡是注日期的引用文件,仅注日期的版本适用于本文件。
凡是不注日期的引用文件,其最新版本(包括所有的修改单)适用于本文件。
GB 3100 国际单位制及其应用(ISO 1000)GB 3101 有关量、单位和符号的一般原则(ISO 31-0 )GB 3102 量和单位(ISO 31)DA/T 11—1994 文件用纸耐久性测试法DA/T 16—1995 档案字迹材料耐久性测试法WS HRC00. 03 住院病案首页基本数据集3 术语和定义下列术语和定义适用于本文件。
3. 1病历 medical record医务人员在医疗活动过程中形成的文字、符号、图表、影像、切片等资料的总和,包括门(急)诊病历和住院病历。
3. 2麻醉记录anesthesia record麻醉医师在麻醉实施中书写的麻醉经过及处理措施的记录。
麻醉记录应当另页书写。
4 麻醉记录用纸耐久性的技术要求麻醉记录用纸的技术要求宜符合DA/T 11—1994中对一般耐久纸的技术要求。
5 麻醉记录书写要求5.1 宜使用蓝黑墨水、碳素墨水,需复写的病历资料可以使用蓝或黑色油水的圆珠笔。
5.2 书写麻醉记录用的墨水、圆珠笔用油墨和复写纸等字迹材料的耐久性宜符合DA/T 16—1995。
5.3 应当使用中文简体,通用的外文缩写。
无正式中文译名的症状、体征、疾病名称等可以使用外文。
5.4 麻醉记录书写应规范使用医学术语,文字工整,字迹清晰,表述准确,语句通顺,标点正确。
5.5 当手术超过5h,单页麻醉记录不能满足要求时,须另附页书写。
附页中的术前情况、手术方式、手术者、麻醉方式、麻醉者、器械护士、巡回护士等项目应填写完整。
附页中的麻醉小结、麻醉期间并发症、特殊事件或突发情况及处理、离室信息只需记录一次。
5.6 麻醉记录书写过程中出现错别字时,应当用双线划在错别字上,保留原记录清楚、可辨,修改人签名。
不得采用刮、粘、涂等方法掩盖或去除原来的字迹。
5.7 上级医务人员有审查修改下级医务人员书写的麻醉记录的责任。
麻醉记录由相应麻醉医师签名。
实习医务人员、试用期医务人员书写的麻醉记录,应当经过本医疗机构注册的医务人员审阅、修改并签名。
进修麻醉医师由医疗机构根据其胜任本专业工作实际情况认定后书写麻醉记录。
5.8 打印的麻醉记录是指应用字处理软件编辑生成并打印的麻醉记录(如Word文档、W PS 文档等)。
打印的麻醉记录应当按照本标准的内容要求录入并及时打印。
由相应医务人员手写签名。
医疗机构打印的麻醉记录应当统一纸张、字体、字号及排版格式。
打印字迹应清楚易认,符合病历保存期限和复印的要求。
打印的麻醉记录在编辑过程中应当按照权限要求进行修改,已完成录人打印并签名的麻醉记录不得修改。
5.9 电子病历中麻醉记录部分的内容要求同下文,其余关于电子的病历的管理及规范电子病历的使用等应符合卫生部关于印发《电子病历基本规范(试行)》的通知(卫医改发〔2010)24号)的有关规定。
6 麻醉记录内容要求麻醉记录应客观、真实、准确、及时、完整、规范。
内容应包括患者一般信息、术前情况、术中情况、离室信息。
6. 1 患者一般信息麻醉记录中患者的一般信息应包括姓名、性别、年龄、身高、体重、科别、病房、病历号、日期、页码。
6. 1. 1 姓名麻醉记录中的患者姓名应与病历首页内容中的姓名一致。
6. 1. 2 性别麻醉记录中的患者性别应与病历首页内容中的性别一致。
6. 1. 3 年龄麻醉记录中的年龄:新生儿应精确到天;婴儿应精确到月;幼儿及学龄前儿童应精确到月,应以岁、月表示;此后均精确到周岁(满)。
示例:通过患者身份证,提示患者实际年龄为36岁5个月,记录为36岁。
6. 1. 4 身高6. 1. 4. 1 患者术前访视前最近一次测量的身高,单位应采用厘米表示,单位符号cm。
6. 1. 4. 2 无法测量身高者,宜用身长代替,单位应采用厘米表示,单位符号cm.。
6. 1. 5 体重6. 1. 5. 1 患者术前访视前最近一次测量的体重,单位应采用国际单位制质量单位千克表示,单位符号kg。
6. 1. 5. 2 无法测量体重者,应注明原因,例如:卧床等。
6. 1. 6 科别患者术前所在科室。
例如:血管外科6. 1. 7 病房患者术前所在病房(包括病区),可不精确到床位号〔例如:骨科二病房〕6. 1. 8 病历号麻醉记录中的患者病历号应与病历首页内容中的病历号一致。
6.1.9 日期和时间麻醉记录一律使用阿拉伯数字书写日期和时间,采用24 h制记录。
6.1.10 页码6.1.10. 1 “第页”标记的是本页麻醉记录所占该患者本次麻醉记录的页码数。
6.1.10. 2 “共页”标记的是该患者本次麻醉记录页码的总数。
注:多次麻醉的患者,每次麻醉均独立记录页码数。
6. 2 术前情况6. 2. 1 美国麻醉医师协会术前患者体格情况分级麻醉记录中患者的一般情况应包括美国麻醉医师协会术前患者体格情况分级,简称ASA 分级。
ASA分级源于美国麻醉医师协会术前患者体格情况分级,本标准等同采用,见附录A。
6. 2. 2 手术类型麻醉记录中,应根据各医院规定准确记录是否为急诊手术:a) 如果为急诊手术,应勾选急诊手术选项;b) 非急诊手术,应一律勾选择期手术选项。
6.2.3 术前禁食6. 2. 3. 1 麻醉记录中应填写术前禁食情况。
6. 2. 3. 2 新生儿、婴儿、幼儿及学龄前儿童,术前满足中华医学会麻醉学分会儿科麻醉学组制定的小儿术前禁食指南(2009)者,应记录为“是”,否则记录为“否”。
因各种原因无法获得术前禁食情况者,均记录为“否”。
6. 2. 3. 3 除上条之外的患者,术前满足美国麻醉医师协会制定的择期手术围术期禁食指南(1999)者,应记录为“是”,否则记录为“否”。
因各种原因无法获得术前禁食情况者,均记录为“否”。
本标准同步采用美国麻醉医师协会制定的择期手术围术期禁食指南(1999)。
6. 2. 4 麻醉前用药6.2.4.1 记录术前麻醉用药名称、给药途径及剂量,若无术前麻醉用药,则记录为无。
6.2.4.2 药品名称应当使用中文通用名或通用的外文缩写。
例如:芬太尼。
6.2.4.3 剂量单位符合GB3100国际单位制及其应用。
6. 2. 5 术前特殊情况麻醉记录中应简明扼要地列出与麻醉风险密切相关的术前异常情况,包括病史、体格检杏、辅助检查等。
6.2.6 术前诊断术前诊断应与手术同意书中的术前诊断一致。
6.2.7 拟施手术拟施手术方式应与手术同意书中的手术方式一致。
6.2.8手术体位麻醉医师应据实填写手术体位,若术中手术体位有变化,也应记录。
6. 3术中情况6. 3. 1 手术方式手术方式可以与拟施手术方式不同。
具体手术方式应由手术者口述,麻醉医师记录。
6. 3. 2 手术者麻醉医师应根据实际情况真实记录参加手术的手术医师的姓名,顺序按照术者、第一助手、第二助手、第三助手等。
6.3.3 麻醉方式麻醉方式是手术过程中实际实施的麻醉,具体方式应由麻醉医师书写。
6. 3. 4 麻醉者麻醉医师应根据实际情况真实记录参加麻醉的麻醉医师的姓名,顺序按照主要麻醉者、第一助手、第二助手、第三助手等。
6. 3. 5 器械护士麻醉医师应根据实际情况真实记录参加手术的器械护士的姓名。
6.3.6 巡回护士麻醉医师应根据实际情况真实记录参加手术的巡回护士的姓名。
6. 3. 7 用药6. 3.7. 1 应详细、准确记录术中规律、多次使用药物的剂量和给药途径。
例如:2%利多卡因5 mL经硬膜外注人。
6. 3.7. 2 连续泵人药物,持续吸人气体应记录起止时间、剂量(包括浓度)和给药途径。
6. 3.7. 3 药品名称应当使用中文通用名或通用的外文缩写。
例如:芬太尼。
6. 3.7. 4 剂量单位符合GB 310。
国际单位制及其应用。
注:单次、临时给药及诱导药物、特殊药物参见6. 3. 10 06. 3. 8术中监测术中监测项目内容,应符合中华医学会麻醉学分会制定的临床麻醉检测指南。
所有麻醉医师在实施中均应记录中华医学会麻醉学分会制定的临床麻醉监测指南中规定的基本监测项目的数据,麻醉医师可根据患者的具体情况及各医疗机构的医疗条件综合判断选择除基本监测项目外扩展监护项目并记录相关数据。
6. 3. 8. 1 氧合6. 3. 8.1.1 吸入气氧浓度6. 3. 8. 1.1.1 每一例全身麻醉患者,均应持续记录吸人气氧浓度。
6. 3. 8. 1.1.2 单位符合GB 3100国际单位制及其应用。
6. 3. 8. 1.1.3 记录示例:——吸入氧浓度50%。
注:“—”代表持续状态。
6. 3. 8. 1.2 血液氧合6. 3. 8.1 .2. 1 在所有麻醉方式下,均应持续记录定量评估氧合的数据,如脉搏氧饱和度。
6. 3. 8.1 .2. 2 可以直接记录数据,也可以用图示表示,应至少15 min记录一次血液氧合的数据。
6. 3. 8. 2 通气6. 3. 8. 2. 1 需进行机械通气的病例。
6. 3. 8. 2. 1.1 自置人气管导管、双腔支气管导管、喉罩以及其他特殊型通气管等进行通气后宜记录设定的呼吸参数,宜包括:潮气量、呼吸频率等,记录在纵坐标0—30范围内。
6. 3. 8. 2. 1. 2 术中如果调整呼吸参数,宜在调整时重新记录呼吸参数。
6. 3. 8. 2. 1. 3 宜连续监测呼出气二氧化碳浓度(如二氧化碳曲线图、二氧化碳测定法或质谱分析法),并记录数据,宜至少30 min记录一次数据,除非因患者、手术或者设备等原因使监测无效。
6. 3. 8. 2. 1. 4 呼吸频率用图示表示,见附录A。
6. 3. 8. 2. 1. 5 上述数据记录直至拔除气管导管、双腔支气管导管、喉罩以及其他特殊型通气管。
6. 3. 8. 2. 1. 6 单位符合GB 3100国际单位制及其应用。
6. 3. 8. 2. 1 保留自主呼吸的病例6. 3. 8. 2. 2. 1 置人喉罩的病例,宜连续记录呼吸频率,宜连续监测呼气末二氧化碳并记录数据,宜至少30 min记录一次数据,除非因患者、手术或者设备等原因使监测无效。
6. 3. 8. 2. 2. 2 除置人喉罩外,其他保留自主呼吸的病例,宜连续记录呼吸频率,记录在纵坐标。
0—30范围内。
6. 3. 8. 2. 2. 3 呼吸频率用图示表示,见附录A。
6. 3. 8. 3 循环6. 3. 8. 3. 1 每例接受麻醉的患者从麻醉开始直到准备离开手术间均应连续监测心电图。
6. 3. 8. 3. 1 每例接受麻醉的患者都应至少每5 min记录一次脉搏和血压。