早产儿营养液计算
- 格式:ppt
- 大小:467.50 KB
- 文档页数:29

儿科补液?一、先记住几个重要的公式:⑴5%NaHCO3(ml)=(22–测得的HCO3ˉ)*0.5*1.7*体重(kg)(有写0.6)=(22–测得的HCO3ˉ)*体重(kg)(5%SB1ml=0.6mmol)补碱的mmol数=(-BE)*0.3*W(kg)即5%SB(ml)=(-BE)*0.5*W(kg)先给1/2量估算法:暂按提高血浆HCO3ˉ5mmol/L,计算给5%SB5ml/kg*次OR.11.2%乳酸钠3ml/kg。
⑵25%盐酸精氨酸(ml)=[(测得HCO3ˉ-27)mmol/L]*0.5*0.84*W(kg)⑶需补钾量(mmol)=(4-测得血钾)*体重(kg)*0.6(1mmolK=0.8mlInj.10%KCl)⑷需补钠量(mmol)=(140-测得血钠)*体重(kg)*0.6(女性为0.5)⑸需补水量(ml)=(测得血钠值-140)*体重*4(kg)⑹二、需要注意和记住的问题1、计算补液总量:轻度脱水:90-120ml/kg;中度脱水:120-150ml/kg;重度脱水:150-180ml/kg.2、补充低渗性脱水累积损失量:用2/3张的4:3:2液(4份盐:3份糖:2份碱)3、补充等渗性脱水累积损失量、补充各种脱水继续损失量与生理需要量:用1/2张的3:2:1液(3份糖:2份盐:1份碱)4、记住——盐:碱始终为2:1(这里“碱”指的是1.4%SB)这样一来才与血浆中的钠氯之比相近,以免输注过多使血氯过高。
糖为5%-10%的GS,盐为NS(0.9%NaCl),碱为5%NaHCO3(稀释为1.4%NaHCO3方法:5%碱量除以4,剩下的用糖补足。
例如:100ml5%碱稀释为1.4%碱:100/4=25,100-25=75,即为25ml5%碱+75ml糖)5、补钾:每100ml液体量中10%KCl总量不超过3ml,使钾浓度小于千分之三。
6、扩容:2:1等张含钠液(2份盐:1份碱)按20ml/kg计算,30分钟内滴完。

早产儿补液一,营养成分由葡萄糖、氨基酸、脂肪、维生素、水及电解质、微量元素组成。
二,1,热量生后第1周内热卡逐渐达到60~80Cal/(kg·d),第2周达80~120Cal/(kg·d),液热比1∶1.5~2,总热量中葡萄糖与脂肪比例为2~3∶1。
2,液量根据不同日龄、体重给予,并视疾病酌情加减,一般极低体重儿(<1500g)生后头2天予60~100ml/(kg·d),第3~7天予80~120ml/(kg·d);1周后120~150ml/(kg·d)。
低出生体重儿(1500~2500g)头2天分别给予50~60ml/(kg·d)和60~80ml/(kg·d),第3~7天100~120ml/(kg·d),1周后100~150ml/(kg·d),液体张力1/5~1/4张。
3,葡萄糖糖速从4~6mg/(kg·min)开始逐渐增加至第2~3周的8~10mg/(kg·min),输糖浓度<12.5%,视血糖监测结果调整糖速,使血糖维持在2.6~6mmol/L。
4,蛋白质生后第2天起予6%小儿氨基酸从0.5g/(kg·d)开始每日递增0.5g/(kg·d),稀释成<2%浓度,氮与非氮热比为1(g):150~250Cal(以1g氨基酸相当于0.16g氮计)。
5,脂肪生后第3天从0.25~0.5g/(kg·d)开始每日递增0.25~0.5g/(kg·d),直至2.5~3g/(kg·d),参照血脂、胆红素、血小板、血气检测结果决定增加量。
6,其他同时予水溶性及脂溶性维生素水乐维他、维他利匹特,分别与小儿氨基酸、脂肪乳同步应用,生后第2天予Na + 2~3mmol/(kg·d),第3天予K + 1~2mmol/(kg·d),生后5~7天开始应用微量元素制剂安达美。

医学计算公式大全1.小儿体重的计算1~6个月:出生体重+月龄X0.77~12个月:体重=6+月龄X0.252~12岁:年龄X2+8注:出生体重平均为3kg,生后3~4个月时体重约为出生时的2倍。
一岁时约为3倍,2岁时约为4倍。
2.小儿身高的计算:出生时约为50cm,半岁时约为65cm,一岁时75cm,2岁时87cm。
2~12岁身高=年龄X7+70(或75)。
注:身高低于正常的百分之三十即为异常。
3.头围:出生时约为33~34,一岁以内增长最快。
1岁时46cm,2岁时48cm,5岁时50cm。
15岁接近成人54~58cm 注:头围测量在2岁前最有价值。
4.胸围:出生时平均32cm。
一岁时头围与胸围大致相等。
约46cm。
5.牙齿:乳牙计算公式:月龄—4(或6)注:出生后4~10个月乳牙开始萌出,12个月未萌出者为出牙延迟。
6.囟门:出生时为1.5~2.0cm,1~1.5岁(12~18个月)应闭合7.全脂奶粉按重量配置时,其比例1:8;按容积1:4小儿每日每千克体重需要8%的糖牛乳100~110ml 例如:小儿,3个月,5kg,每日需要8%的糖牛乳的量为多少?即 5X(100~110)=500~5508.小儿药物的剂量计算(1)按体重:每日(次)剂量=患儿体重kgX每日(次)每公斤体重所需药量(2)按体表面积:体重小于等于30kg,小儿体表面积=体重X0.035+0.1体重>30,小儿体表面积=【体重—30】X0.02+1.05(3)按成人剂量折算:小儿剂量=成人剂量X小儿体重/509.血压:2岁以后收缩公式收缩压=年龄X2+80mmhg(年龄X0.27+10.67kpa)舒张压=收缩压X2/3注:新生儿收缩压平均为60~70mmhg,1岁以内70~80mmhg,测血压时,袖带宽度约为上臂长度的三分之二为宜。
10.烧伤面积的计算:烧伤面积是以烧伤部位与全身体表面积百分比计算的。
第一个24小时补液计算=体重(KG)X 烧伤面积(%)X1.5(ml)加2000ml生理需要量(1)新九分法:头、颈、面各占3%,共占9%;双上肢(双上臂7%、双前臂6%、双手5%)共占18%;躯干(前13%、后13%、会阴1%)共占27%;双下肢(两大腿21%、两小腿13%、双臀5%、足7%)共占46%。


早产儿人工喂养奶量计算公式早产儿是指出生时孕周不足37周的婴儿,由于生长发育不完善,需要进行人工喂养来满足其营养需求。
而对于早产儿的喂养量,需要根据婴儿的体重、年龄和营养需求进行计算。
本文将介绍早产儿人工喂养奶量计算公式,帮助家长和医护人员更好地了解早产儿的喂养需求。
早产儿人工喂养奶量计算公式早产儿的喂养量需要根据婴儿的体重、年龄和营养需求来计算,一般采用以下公式:每日所需奶量(ml)= 婴儿体重(kg)× 120-150 ml/kg/d其中,每日所需奶量是指婴儿24小时内需要摄入的奶量,单位为毫升(ml);婴儿体重是指婴儿的实际体重,单位为千克(kg);120-150 ml/kg/d是指每千克体重每天需要摄入的奶量范围,具体数值需要根据婴儿的年龄和营养需求来确定。
例如,一个早产儿出生时体重为1.5千克,现在年龄为2周,根据上述公式计算其每日所需奶量为:每日所需奶量(ml)= 1.5 kg × 135 ml/kg/d = 202.5 ml/d 因此,这个早产儿每天需要摄入202.5毫升的奶量,可以根据需要分次喂养。
营养需求的变化早产儿的营养需求会随着年龄的增长而发生变化,一般分为三个阶段:第一阶段:出生后1-2周。
此时,早产儿的营养需求主要是蛋白质和热量,需要摄入高蛋白和高热量的母乳或配方奶粉,以支持其生长和发育。
第二阶段:出生后2-4周。
此时,早产儿的营养需求开始增加,需要摄入更多的蛋白质、脂肪和碳水化合物,以支持其身体各系统的发育和功能。
第三阶段:出生后4周以上。
此时,早产儿的营养需求逐渐趋于正常婴儿的水平,需要摄入营养均衡的母乳或配方奶粉。
因此,在喂养早产儿时,需要根据其年龄和营养需求的变化来调整奶量和奶粉的比例,以保证其获得足够的营养和生长发育所需的支持。
注意事项在喂养早产儿时,还需要注意以下事项:1. 奶粉的选择。
早产儿需要选择专门针对其营养需求的配方奶粉,以保证其获得足够的营养。

新生儿静脉高营养计算方法小结在新生儿轮转的第一步就是学会算静高,刚出科两周,趁还没有完全忘记之前,来总结一下新生儿静高时的计算方法。
希望能帮助到大家。
可能方法有点笨,如果大家有更好的计算方法,也可以一起分享。
1. 定量:根据宝宝的体重,和生理需要量来计算。
举例:38+2周,生后第二天,体重3.0kg,考虑食道闭锁的患儿。
需要的液体总量:100*3=300ml静脉高营养的总量:300-长期液体的量(20ml)=280ml2. 定张力(1/3-1/5):若是液体量比较多,可以选择用5%的葡萄糖氯化钠/0.9%氯化钠来算张力,若是液体量比较少,择需用10%氯化钠来调张力。
5%GNS=280ml*1/5=56ml3. 氨基酸:从1.5-2g/kg开始(小儿氨基酸1g=16.7ml):1.5*3*16.7=75ml4. 脂肪乳:从1g/kg开始(1g=5ml):1*3*5=15ml5. 水溶性维生素:30-40mg/kg:40*3=120mg6. 脂溶性维生素:0.2瓶/kg:0.2*3=0.6瓶7. 多种微量元素: 1ml/kg:1*3= 3ml8. 定糖速度:足月儿6-8mg/kg.min早产儿:4-6mg/kg.min拟给糖速为6,那么所需的糖总量=6*体重*输液时间(min)=6*3*22(减去长期液体2h)*60=23.76g10%GS和50%GS的提供的糖总量:23.76-5%*56(5%GNS)=20.96g剩余的液体量:280-75-15-3-56=131 ml10%X+50%(131-X)=20.96 X=111故10%GS=111 ml,50%GS=20 ml最后通过自动计算器检验一下渗透压是否在合理范围内。
(渗透压计算可通过附件的自动计算器来计算)中心静脉渗透压<1200,外周<900。
9.定输液速度:280/22=12.7 ml/h (3-5 ml/kg.h)最终计算结果如下所示:注意事项:1、氨基酸:从1.5-2g/kg增至3.5-4g/kg(66.6ml)2、脂肪乳:推荐剂量从1g/kg开始,至3g/kg。
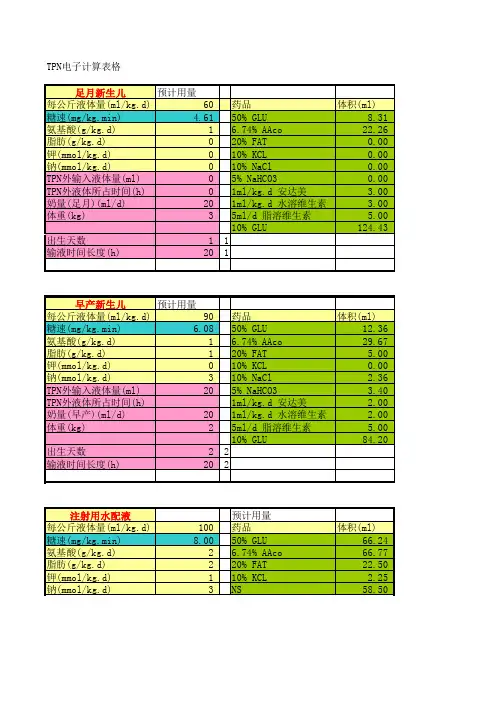
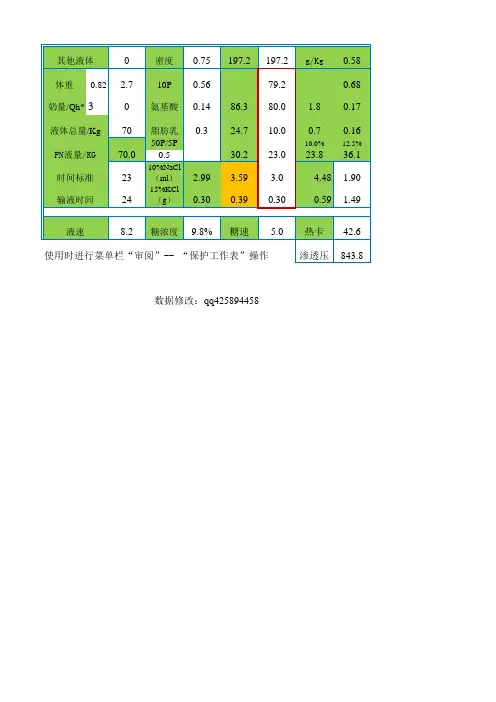
TPN电子计算表格足月新生儿预计用量每公斤液体量(ml/kg.d)60 药品体积(ml)糖速(mg/kg.min) 4.61 50% GLU8.31 氨基酸(g/kg.d) 1 6.74% AAco22.26 脂肪(g/kg.d)0 20% FAT0.00 钾(mmol/kg.d)0 10% KCL0.00 钠(mmol/kg.d)0 10% NaCl0.00 TPN外输入液体量(ml)0 5% NaHCO30.00 TPN外液体所占时间(h)0 1ml/kg.d 安达美 3.00 奶量(足月)(ml/d)20 1ml/kg.d 水溶维生素 3.00 体重(kg) 3 5ml/d 脂溶维生素 5.0010% GLU124.43 出生天数 1 1输液时间长度(h)20 1早产新生儿预计用量每公斤液体量(ml/kg.d)90 药品体积(ml)糖速(mg/kg.min) 6.08 50% GLU12.36 氨基酸(g/kg.d) 1 6.74% AAco29.67 脂肪(g/kg.d) 1 20% FAT 5.00 钾(mmol/kg.d)0 10% KCL0.00 钠(mmol/kg.d) 3 10% NaCl 2.36 TPN外输入液体量(ml)20 5% NaHCO3 3.40 TPN外液体所占时间(h)1ml/kg.d 安达美 2.00 奶量(早产)(ml/d)20 1ml/kg.d 水溶维生素 2.00 体重(kg) 2 5ml/d 脂溶维生素 5.0010% GLU84.20 出生天数 2 2输液时间长度(h)20 2注射用水配液预计用量每公斤液体量(ml/kg.d)100 药品体积(ml)糖速(mg/kg.min)8.00 50% GLU66.24 氨基酸(g/kg.d) 2 6.74% AAco66.77 脂肪(g/kg.d) 2 20% FAT22.50 钾(mmol/kg.d) 1 10% KCL 2.25 钠(mmol/kg.d) 3 NS58.50TPN外输入液体量(ml)20 Water69.74 TPN外液体所占时间(h) 1 渗透压907.797902奶量(足月)(ml/d)20 TPN总量(ml)286.00 体重(kg) 3 TPN速度(ml/h)12.4347826奶量(早产)(ml/d)总热卡204.58出生天数 4 4每公斤热卡68.19333334糖浓度11.6%T33.26氨基酸浓度1%渗透压2313.437 TPN总量(ml)166.00 TPN速度(ml/h)8.3总热卡86每公斤热卡28.66667糖浓度10.0%葡萄糖总量16.6T49.44 氨基酸浓度1%渗透压1985.442 TPN总量(ml)146.00 TPN速度(ml/h)7.3总热卡89每公斤热卡44.5糖浓度10.0%葡萄糖总量14.6注射用水配液预计用量每公斤液体量(ml/kg.d)110 药品体积(ml)糖速(mg/kg.min)8.00 50% GLU66.24 氨基酸(g/kg.d) 2 6.74% AAco89.02 脂肪(g/kg.d) 2 20% FAT30.00 钾(mmol/kg.d) 1 10% KCL 2.25 钠(mmol/kg.d) 3 NS58.50 TPN外输入液体量(ml)20 Water69.99 TPN外液体所占时间(h) 1 渗透压875.8709奶量(足月)(ml/d)20 TPN总量(ml)316.00 体重(kg) 3 TPN速度(ml/13.73913奶量(早产)(ml/d)总热卡224.08出生天数 5 5每公斤热卡74.693335糖浓度10.5%。


新生儿补液基础一、基本概念1、总入量(ml):1)肠内(经口、鼻饲)+肠外(经静脉)2)与胎龄、出生体重、日龄及相关疾病有关(肺炎、心衰、先心、HIE、NEC)3)足月出生当日40-50ml/kg.d,渐增至120-150ml/kg.d 早产出生当日60-100ml/kg.d,渐增至150-180ml/kg.d2、糖速(mg/kg.min)、糖浓度%)、液速<ml/h或滴/分钟)1)糖速:常规4-6mg/kg.min,根据血糖变化调整,顽固性低血糖低出生体重儿可升至8-10mg/kg.min2)糖浓度(%):举例:计算该组液体的糖浓度①10%葡萄糖注射液200ml②10%葡萄糖120ml50%葡萄糖20ml小儿复方氨基酸50ml3、热卡(kcal):1g葡萄糖--4kcal1g氨基酸--4kcal1g脂肪乳--9kcal100ml母乳--67kcal100ml配方奶--70-80kcal4、成分:葡萄糖、氨基酸、脂肪乳、电解质(Na\K\Ca\P\Mg)、水溶性维生素、脂溶性维生素、其他(肉碱、谷氨酰胺、安达美等)5、换算:10%葡萄糖100ml,含葡萄糖()g50%葡萄糖1ml,含葡萄糖()g50%葡萄糖10ml,含葡萄糖()g10%氯化钠()ml,可提供1mmol钠10%氯化钾()ml,可提供1mmol钾小儿复方氨基酸()ml,含氨基酸1g20%脂肪乳()ml,含脂肪乳1g二、新生儿静脉营养的适应症1.因窒息、严重感染、外科手术等原因入住NICU的新生儿,若无法在短期(3天)内恢复正常摄入奶量;2.原有营养不良,目前经胃肠道摄入不能达到所需总热量的70%者;3.先天性消化道畸形:食道闭锁、肠闭锁等;4.早产儿(低出生体重儿、极低和超低出生体重儿);5.获得性消化道疾患:反复呕吐无法、短肠综合症、坏死性小肠结肠炎、顽固性腹泻等;6.危重患儿:严重RDS、反复呼吸暂停等。
三、新生儿静脉营养的禁忌症休克、严重电解质紊乱、酸碱平衡失调,此时最重要的是维持生命体征、维持血容量、恢复酸碱平衡,肠外营养可进一步加重病情,故禁忌!肝肾功能不全者慎用!四、不同日龄体重液体入量五、补充原则1、葡萄糖、氨基酸、脂肪乳2、电解质生后第2天补钠、生后第3天;注意液体张力,K浓度小于3/1000.3、外周静脉:渗透压<i000mOsmol/L,—般建议<800mOmol/L,葡萄糖浓度<12.5%,氨基酸浓度<3.5%。

儿科补液常用算法与技巧儿科补液是指在儿科患者出现失水、脱水等情况时,给予适量的液体以恢复体液平衡和预防并发症的过程。
补液过程中需要根据患儿的年龄、体重、病情等因素制定合理的补液方案。
下面将介绍儿科补液的常用算法与技巧。
1. 根据患儿的体重计算补液量:儿科患者的体重是补液计算的基础,常用的计算公式有"4-2-1法则"、Holiday-Segar公式等。
其中,"4-2-1法则"是指首先给予患儿的24小时总补液量为体重的4%,接下来的每8小时给予总补液量为体重的2%,最后的每小时补液量为体重的1%。
Holiday-Segar公式根据患儿的体重将24小时的补液量分为三个阶段,分别为40ml/kg/24h、20ml/kg/24h和10ml/kg/24h。
2.补充基础液体:基础液体是指生理盐水、葡萄糖盐水等无刺激性的液体,用于维持血容量和电解质平衡。
在给予基础液体时,需要根据患儿的失水程度和体液电解质的平衡状况进行选择。
常用的基础液体包括生理盐水、林格液、平衡盐液等。
3.调整电解质含量:根据患儿的电解质检查结果,可以在基础液体中适当调整电解质含量。
如在酸碱平衡不好的情况下,可以添加碳酸氢钠或氯化钠来纠正酸碱失衡。
在补钠过程中,需要根据患儿的血钠浓度确定补钠量,以避免补钠过多或过少。
4.考虑特殊情况的补液:在一些特殊情况下,需要特殊的补液算法。
如在重症儿科患者中,可以使用床旁补液计算器来计算补液量,同时根据患儿的监测指标进行调整。
在胃肠道功能障碍的患儿中,可以考虑通过静脉输液的方式给予营养液和电解质。
5.监测补液效果:补液过程中需要密切监测患儿的体液平衡和电解质平衡。
常规监测包括体温、脉搏、呼吸、血压等指标,以及尿量、电解质浓度等。
及时调整补液方案是保证补液效果的关键。
总之,儿科补液是保证儿科患者体液平衡和电解质平衡的重要治疗手段。
根据患儿的体重、病情等因素制定合理的补液方案,补充适量的基础液体和调整电解质含量,同时密切监测补液效果,有利于患儿的康复和预防并发症的发生。
新生儿静脉营养(PPN)足月儿:生理需要量:第一天60ml/kg,以后每天增加20ml/kg,3天后以每天增加10ml/kg.开奶:5-10mlQ3H,以后每日每次增加10-15ml。
静脉营养量=总量-奶量≧50ml/kg,则需要静脉营养(PPN)≦50ml/kg,则予糖、盐补液。
脂肪乳、氨基酸应减量至1.0g/kg.d左右才能停止静脉营养。
出生第一天:一般用葡萄糖维持出生第二天:加钠一般2-3mmol/l.kg.d,最大<4mmol/l.kg.d20%中长链脂肪乳,6%小儿氨基酸(18AA),按1.0g/kg.d,加水溶性维生素1ml,脂溶性维生素0.2-0.4支。
出生三天:加钾,一般1-2mmol/l.kg.d,加20%中长链脂肪乳,6%小儿氨基酸(18AA)按2.0g/kg.d,(脂肪乳及小儿氨基酸的量一般不超过3.0g/kg.d)。
计算方法:脂肪乳(ml)= g×kg÷0.2氨基酸(ml)=g×kg÷0.06 (浓度不超过3%),即g×kg÷ppn <3% ?一般为ppn×0.025÷0.06 ?10%kcl(ml)= (1-2)mmol/l×kg×0.75,浓度<3%10%Nacl(ml)=(2-3)mmol/l×kg×0.65 即= PPN÷50糖速=输液速度×糖浓度(10%、7.5%、12.5%)÷6×kg糖速范围:4-6mg/kg.min,通常6-8 mg/kg.min,不能小于4 mg/kg.min 50%GS=(10%kcl+10%Nacl+脂肪乳+氨基酸+维生素) ÷410%GS=ppn-50%GS×5验算:50%GS(克数)+10%GS(克数)=ppn(总液量)×糖浓度1mmolNa+=NS6.5ml1mmolK+=0.75ml脂肪1g提供9kcal热量假想经验算法:①生理多盐液I号:6ml/kg.d。
新生儿营养液的计算方法举例
(新生儿)
一、先算出总输入液体量(第一天):
(第一天每公斤体重补液量)70ml×(体重)=98ml
二、一天内共输入液体的总量:
98÷24小时×23小时(一天所需的时间)=94ml
三、临时的补液量:
94-(长期补液量)15ml=79(80)ml
四、%氨基酸注射液(小儿复方氨基酸)量:
2g(第二日量)×(体重)=÷=40ml
(氨基酸的第一天后每日在前一日量上加,最大量3-4g/日)
五、30%脂肪乳(英脱利匹特):
2g(第二日量)×(体重)=÷=
(脂肪乳的第一天后每日在前一日量上加,最大量3-4g/日)
六、所需葡萄糖的量:
(5mg×(体重)×60分钟×23小时)÷1000=9g(糖速:4-6mg/,补糖浓度:早产儿<% 足月儿<%。
9g÷80ml=%。
例:
10%GS 30ml
50%GS 12ml ivgtt h
%AA 40ml
30脂肪乳。
新生儿营养液的计算方法举例新生儿营养液的计算方法是根据新生儿的年龄、体重、疾病情况和营养需求来确定的。
在计算新生儿营养液时,需要考虑到新生儿的生长发育、代谢率、消耗能量等因素,以确保他们获得足够的营养支持。
下面是一个具体的例子,用以说明新生儿营养液的计算方法。
假设有一个男性新生儿,年龄为1个月,体重为3千克。
他在出生后不久,被诊断为低出生体重儿,并且有轻度的呼吸窘迫症状。
他需要接受营养液支持来满足他的营养需求和促进他的生长发育。
首先,我们需要计算新生儿的基础代谢率(Basal Metabolic Rate,BMR)。
对于男性新生儿来说,BMR的计算公式为:BMR = 61.0 x 体重(千克)- 51.0。
根据该公式,这个男性新生儿的BMR为:BMR = 61.0 x 3 - 51.0 = 132.0千卡/天。
接下来,我们需要计算他的能量需求。
根据新生儿的年龄和身体状况,我们可以使用Holland and Boyd公式来估计他的能量需求。
该公式为:能量需求(千卡/天)= 90 + (BMR x 体力活动系数)+ (疾病因素 x BMR)。
在这个例子中,假设该新生儿的体力活动系数为1(由于他无法主动活动),而疾病因素为0.2(由于他有轻度的呼吸窘迫症状)。
因此,他的能量需求为:能量需求 = 90 + (132.0 x 1)+ (0.2 x 132.0)= 90 + 132.0 + 26.4 = 248.4千卡/天。
然后,我们需要计算他的蛋白质需求。
通常情况下,新生儿的蛋白质需求为能量需求的10%-15%。
在这个例子中,假设该新生儿的蛋白质需求为12%。
因此,他的蛋白质需求为:蛋白质需求=能量需求x12%=248.4x12%=29.8克/天。
最后,我们需要计算他的其他营养需求,如碳水化合物、脂肪、维生素和矿物质等。
这些营养素的需求通常根据年龄、体重和性别等因素进行估计,并按照推荐的摄入量计算。
在这个例子中,假设该新生儿的碳水化合物需求为60%、脂肪需求为25%、维生素需求为100%和矿物质需求为100%。
新生儿全静脉营养渗透压的计算如何计算新生儿全静脉营养液的渗透压,如10%GS 84mlNS 15ml10%氯化钾1ml5%氨基酸 40ml20%脂肪乳 5ml以上混合液的渗透压是多少?如要加入维生素、微量元素要注意什么原则?参见以下两篇文献新生儿肠外营养(上).pdf (174.49k)上面有具体计算方法新生儿肠外营养(下).pdf (119.48k)新生儿静脉输液的基本方法1. 1克糖产能:4千卡,1克蛋白(氨基酸)产能:4千卡,1克脂肪产能:9千卡(约10千卡),100ml母乳产能:68千卡(约70千卡)。
2.先决条件:3公斤的足月儿,其液体生理需要量以100亳升/公斤/日计算,钠、钾的生理需要量为每日每公斤2毫摩尔(mmol)钠与2毫摩尔(mmol)钾。
3.估计渗透压的方法(赵时敏,新生儿胃肠道外营养,实用儿科学,第二版,1997:50)1%GS渗透压值为50 mmol/L,1%NaCl为340 mmol/L,0.9%NaCl 为308 mmol/L,10%中型脂肪是129~158 mmol/L(以150 mmol/L计算),20%中型脂肪是258~315 mmol/L(可以300 mmol/L计算),1% 氨基酸为100 mmol/L,5% 氨基酸为500 mmol/L,5%GS为250 mmol/L,10% GS为505 mmol/L,12.5% GS为631 mmol/L,50% GS为2500 mmol/L, 10%氯化钾为2666 mmol/L。
4.以5%葡萄糖输液的计算方法(计算用,实际上很少单用5%葡萄糖输液)输液速度:4毫升/小时/公斤x 3公斤=12毫升/小时。
每小时输糖总量为::12毫升/小时 x 5%=0.6克/小时=600毫克/小时输液总量:24小时x 12毫升/小时=288毫升/日。
输热卡值:输糖14.4克。
产热57.6千卡。
供热量为19.2千卡/日/公斤.输糖速度:600毫克/小时÷60分钟÷3公斤=3.3毫克/分/公斤.渗透压值:50000毫克/升÷180=278毫摩尔/升(mmol/l).5.以10%葡萄糖输液:输液速度:4毫升/小时/公斤x 3公斤=12毫升/小时。
新生儿需水量公式
新生儿需水量公式是根据新生儿体重和年龄计算出的每日水需
求量。
根据WHO的推荐,新生儿每天的水需求量应该是100-150毫升/千克体重。
因此,新生儿需水量的计算公式为:
每日水需求量 = 新生儿体重(千克)× 100-150毫升/千克体重
例如,一个体重为3千克的新生儿每天的水需求量为300-450毫升。
需要注意的是,母乳喂养的新生儿不需要额外的水,因为母乳中已经含有足够的水分。
而人工喂养的新生儿,则需要根据医生或营养师的建议配制适量的奶粉,并按照上述公式计算出每日的水需求量,以保证新生儿的健康成长。
- 1 -。