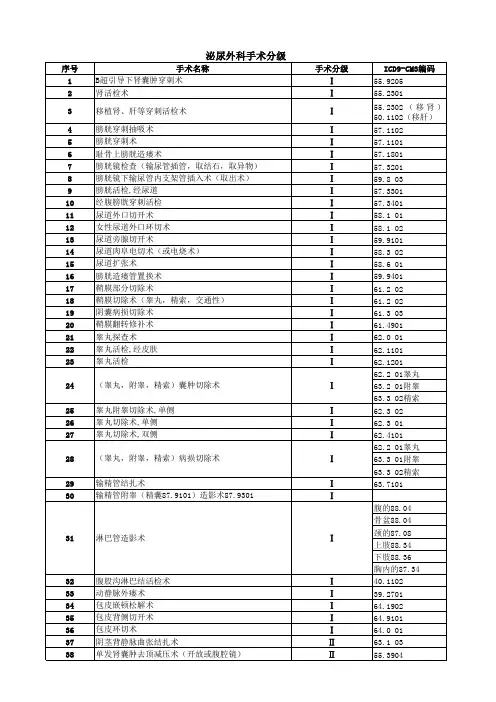
肾穿刺造瘘、膀胱穿刺造瘘术
- 格式:doc
- 大小:13.00 KB
- 文档页数:1

法医学杂志2019年4月第35卷第2期1案例1.1简要案情某男,38岁,因右侧腰痛半年入院。
查体:双肾区未触及饱满,右肾区轻度叩击痛,左肾区无叩击痛,无明显压痛;双侧输尿管行程处无压痛,膀胱区无压痛。
B 超示:右侧输尿管上段结石并右肾重度积水。
静脉尿路造影示:右侧输尿管上段及右肾多发结石,继发右侧输尿管上段及右肾重度积水。
入院诊断:右侧输尿管上段结石并右肾重度积水,右肾多发性结石,泌尿道感染。
入院后,于当日16:46,患者于B 超室内在局部麻醉下行右肾穿刺造瘘术。
予患者俯卧位B 超定位后,选择右侧脊肋角为穿刺点,注射器回抽未见血液后,缓慢给予利多卡因5mL 行肌肉注射局部麻醉。
麻醉成功后,医生在B 超引导下,予10F 管型双J 导管(双猪尾巴管)顺穿刺点进针约4.0cm ,穿刺过程中发现患者突然出现咳嗽、咳痰、呼吸急促,立即停止穿刺,拔出穿刺针。
予患者改为仰卧位,观察患者出现牙关紧闭、口吐白沫、意识不清、口唇发绀,立即给予肾上腺素2mg 及地塞米松10mg 静脉注射,之后患者出现呼吸、心搏停止,立即给予持续胸外按压及呼吸气囊面罩辅助呼吸。
17:45将患者送入ICU 行进一步抢救。
19:10,患者经抢救失败临床死亡。
1.2尸体检验冷藏缓解尸体,于死后约40h 进行尸体检验。
尸表检查:尸长165cm ,营养良好,发育正常,尸斑呈暗红色,指压不退色;面部五官正常,双眼睑、球结膜见出血点,口唇及双手指甲床重度发绀;右肩胛下18cm 脊柱旁13cm 处见一1cm 长手术切口。
尸体解剖:头皮及帽状腱膜下未见出血,颅骨未见骨折,颅内各腔隙未见出血;颈部皮下及肌肉未见出血,舌骨、甲状软骨、环状软骨未见骨折,双侧扁桃体未见肿大,喉头水肿,气管腔内见大量泡沫状液体;胸廓对称,双侧胸腔见少许淡黄色清亮积液;双肺表面无粘连,未见破裂,左肺质量600g ,右肺质量650g ,切面淤血、水肿明显;心包腔内未见积液;腹壁皮下及肌肉无出血,腹腔内见少许淡红色液体,右后腹膜手术区见片状出血;腹腔各器官位置正常;左肾质量200g ,大小为13.5cm×7cm×4cm ,右肾质量240g ,大小为14.5cm×8cm×4cm ,右肾肾盂、肾盏明显扩张,右肾外侧缘见一0.8cm 长穿刺孔,周围组织片状出血,皮髓质界限欠清,右肾皮质厚0.2cm ,右肾内见多个大小不等结石,右侧输尿管中段见一3.5cm×1.5cm×1.5cm 大小结石,完全堵塞输尿管,结石以上输尿管扩张明显,结石以下管腔未见异常;胃、肠颜色正常,肠道未见梗阻、扭转;胰腺周围组织未见出血。



经皮肾穿刺造瘘术福建医科大学附属协和医院泌尿外科(350001)张铭斌综述岑和审校=中图分类号>R69911=文献标识码>B=文章编号>1002-2600(2006)02-0123-03经皮肾穿刺造瘘术(percutaneo us nephro sto my,PCN)在泌尿外科有着广泛的应用,如上尿路梗阻的引流,尿瘘、尿外渗以及出血性膀胱炎的尿流改道,为经皮尿路结石取出及其他内镜操作提供操作通道等[1]。
本文就经皮肾穿刺造瘘术作一综述。
1历史1955年Go odwin提出经皮肾穿刺造瘘的方法,即X线定位盲穿PCN技术;1965年Bar tley提出Selding er法X线透视定位PCN技术[2];1976年Peder son提出超声引导下PCN;1977年H aaga提出CT定位引导P CN[2];1981年Pfister提出T r ocameedle技术、Seg al提出Catheter needle 技术[3];1983年Hunter L awson提出逆行径路穿刺法、Claymen提出气囊一步扩张法[4];1998年吴开俊与李逊等提出多通道经皮肾穿刺造瘘术[5]。
随着一次次的技术革新和设备进步,这项技术越来越准确和安全。
2定义随着PCN技术的发展完善,美国心血管和介入放射协会(society of cardio vascular and interventio na l r adio lo gy, SCV IR)实践标准委员会也制定了新的诊断改善指导方针,对PCN和相关技术作出新的定义[6]:(1)经皮肾穿刺造瘘:在影像学检查指导下向肾集合系统内置入导管;(2)成功的经皮肾穿刺造瘘:置入合适口径的导管使肾集合系统能得到充分引流,或者成功地扩张通道以便由此瘘管进行介入治疗。
3方法X线透视下和B超引导下为常用的穿刺引导方法。
311麻醉与体位:病人俯卧,腹部垫枕,以限制肾脏随呼吸活动。




临床超声引导下经皮肾盂穿刺造瘘术置管适应症、禁忌症、术前准备、梗阻部位及程度超声引导肾盂穿刺造瘘术(percutaneous nephrostomy,PCN)是指在超声引导下应用穿刺针经皮穿刺肾集合系统,并置入导管引流,使梗阻或损伤以上尿路得以减压或改道的一种治疗方法。
以往经皮肾穿刺造瘘须借助X线定位或CT引导进行,无法实时观察穿刺路径,具有较大的盲目性,并发症发生率较高。
近年来,临床上多采用超声引导下穿刺,可以清晰显示肾脏及其周围结构,选择最安全的径路和部位引导穿刺,实时监测进针路径,操作过程简便、安全。
适应症因结核、肿瘤、手术、外伤等各种原因导致的上尿路梗阻/狭窄;肾盂积脓进行减压、引流、冲洗和药物治疗;外伤、手术所致输尿管损伤,尿外渗或尿瘘形成;积水肾引流后的功能评价,作为病肾取舍的依据。
移植肾出现的血肿、输尿管狭窄、肾盂积水或积脓治疗;为经皮肾镜等进一步的检查和治疗开辟通道;药物溶石或肿瘤化疗;出血性膀胱炎尿流改道。
禁忌症与其他穿刺置管术的禁忌症大致相同,该操作需特别注意的是:多发肾盏结石/肾铸型结石极度肥胖,皮肾距离过大,建立通道困难者合并严重代谢失调、高钾血症、代谢性酸中毒者术前准备术前核查患者信息、一般情况、近期检查结果及药物使用情况术前行泌尿系超声检查,评估病肾及上尿路一般状态注意位置、形态、大小、肾实质厚度肾盂及输尿管有无积水梗阻部位及程度因肾脏活动度较大,肾脏在腹膜后位置会随体位有较大的变化,同一区域在不同体位下超声影像差别较大。
一般来说,随着体位由俯卧位向侧卧位及斜仰卧位变化,穿刺区域越发靠近腹侧,可选择穿刺区域面积越小,肠道损伤风险依次增加,穿刺难度变大,但对心肺功能影响依次减少。
但俯卧位穿刺时,需穿过腰大肌,对于肥胖或肌肉较发达的病人,图像质量可能较差,且由于不能充分扩张穿刺路径,可能在置入导管时较为困难。
因此在穿刺前,应充分评估穿刺路径,灵活变动体位,必要时结合CT、IVP、KUB等其他影像学检查。


肾穿刺造瘘/膀胱穿刺造瘘术
一、护理评估
1、评估患者病情、意识状态及合作程度。
2、观察患者排尿困难的程度,腰腹部体征,有无尿潴留及血尿等状况。
3、了解患者肾积水程度。
4、了解患者肾功能及全身状况。
二、护理措施
1、检查患者血常规、凝血功能及肾功能。
2、穿刺前不必禁食,可多饮水,膀胱穿刺造瘘前应憋尿。
3、穿刺后鼓励患者多饮水,保持尿量在 1500-2000ml,妥善固定引流管,保持引流管通畅。
4、观察肾造瘘管引流液的颜色、性状及量。
三、健康指导要点
穿刺当日应卧床休息,如有出血应适当延长卧床时间。
四、注意事项
1、遵医嘱使用抗生素及止血药物,防止出血及感染。
2、带管出院患者定期每月更换造瘘管。
北京大学人民医院肾穿刺造瘘术知情同意书患者姓名性别年龄病历号疾病介绍和治疗建议医生已告知我的肾患有肾积水并感染或肾积脓,需要在麻醉下进行手术。
肾穿刺造瘘术是指经造瘘管顺性造影,了解梗阻原因及部位,同时使肾尿流暂时改道,缓解肾内压力,第一时间解除梗阻,有利于最大限度地恢复肾功能;通过对引流尿量、尿生化的观察,了解、判断梗阻肾的功能情况,结合B超测量肾皮质厚度及血生化,指导临床治疗。
待病情稳定后手术解除梗阻。
如果不治疗,将引起氮质血症或泌尿系统感染、败血症。
肾穿刺造瘘术的目的PCN不仅有利于肾脏功能最大程度地恢复, 而且引流期间可以通过准确了解梗阻肾的尿量、尿p H 值、尿比重、尿生化, 以及B 超测量肾皮质厚度, 动态监测其形态和功能变化, 以指导进一步治疗。
对于慢性梗阻性肾功能衰竭的患者可以避免血液透析或减少透析时间, 对于少数腹内或盆腔脏器进展期恶性肿瘤或广泛转移失去手术时机的患者, PCN 解除梗阻有时甚至优于输尿管支架引流。
手术潜在风险和对策:医生告知我如下肾穿刺造瘘术可能发生的风险,有些不常见的风险可能没有在此列出,具体的手术术式根据不同病人的情况有所不同,医生告诉我可与我的医生讨论有关我手术的具体内容,如果我有特殊的问题可与我的医生讨论。
1.我理解任何手术麻醉都存在风险。
2.我理解任何所用药物都可能产生副作用,包括轻度的恶心、皮疹等症状到严重的过敏性休克,甚至危及生命。
3.我理解此手术可能发生的风险:1) 出血、肾周血肿、血尿: PCN 术后一般都有轻微出血, 以肉眼血尿多见, 多数在1 周内消失。
若肉眼血尿较明显,可将造瘘管夹闭30~60 min , 出血一般可自行停止。
少数病人由于血管损伤发生严重出血, 需要;2) 输血、选择性血管栓塞, 甚至手术止血;3) 感染、发热: 施PCN 术的病人都有潜在感染的可能,肾移植术后者感染机会更大。
引致发热的原因除因尿路已存在的感染外, 可能与输尿管逆行插管、冲洗及手术时间长、肾盏内压过高有关。
上海中大肿瘤医院经皮肾穿刺造瘘术知情同意书患者姓名:年龄:性别:病区:床号:患者住院号目前诊断:拟行手术/操作的名称:经皮肾穿刺造瘘术风险告知部分:鉴于患者所患疾病,需实施本项手术/操作,但本项手术/操作是一种创伤性医疗手段,存在一定的医疗风险,特此郑重向患者或家属告知,施行本项手术/操作的术中或术后可能发生的意外情况和并发症,包括但不限于:1.麻醉意外。
2.心脑肺血管意外。
3.术中损伤周围组织器官、血管、神经,如胸膜、腹膜、肠管等、4.术中术后出血,肾脏损伤,需进一步治疗。
5.穿刺扩张置管失败。
6.术后造瘘管脱出,需二次置管。
7.术后肾功能恢复不理想。
8.术后感染,菌血症。
9.其它意外。
医师签字:年月日手术/操作志愿申请及授权委托部分:经过医生的详细告知,我已经充分了解病情,施行手术/操作的原因及其必要性,以及上述风险,并理解这是目前医学上难以避免的风险,经过认真考虑,我同意接受此项手术/操作,并有充分的思想准备愿意承担可能面临的风险。
患者签字:日期:年月日家属签字:与患者关系:日期:年月日手术/操作拒绝声明部分:经过医生详细告知,我已经充分了解病情及不进行手术/操作可能发生的后果。
经认真考虑,我自主决定拒绝手术/操作治疗,并且愿意承担因不施行手术/操作而发生的一切后果。
特此签字声明。
患者签字:日期:年月日家属签字:与患者关系:日期:年月日注:1.本同意书原则上应由患者亲自签具,家属可以但并非必须签字。
2.在患者本人丧失行为能力或因保护性医疗无法签字时,需由其法定代理人作为家属签字。
此时本《知情同意书》依患者同代理人签署的《患者授权书》的存在而生效。
表3 两组剖宫产孕妇麻醉中不良反应(无手术牵拉刺激时)及术后头痛(例)组别呼吸困难恶心呕吐寒颤术后头痛EA组26100CSEA组1363 讨论在我国剖宫产中,椎管内麻醉是最常用的一种麻醉方法。
CSEA的优点很多,比如用量小、效果好、起效快、中毒发生率低等[1],其缺点是影响血流动力学[2],克服这一缺点可以进行术前扩容或给予麻黄素或加大左侧卧位倾斜度[3]。
CSEA有两种穿刺法:同点穿法(L 2-3)S—CSEA、两点穿刺法(L 1-2硬膜外腔置管、L 3-4行腰麻D—CSEA。
D—CSEA是对两个平面进行穿刺,其优点是置管不影响腰麻平面,但是操作时间延长使患者痛苦[3],L 3-4可能有脑脊液流出不畅的危险,总之,以上缺点影响腰麻效果。
为了降低EA失败率和阻滞不全发生率[4](在剖宫产患者中可高达25%[5]),常在术中加用辅助药,但是与此同时可能会抑制孕妇及胎儿的呼吸;此外,剖官产手术麻醉平面一般达T 8~S 4,EA 需用较大剂量局麻药,提高了局麻药中毒的危险。
本研究通过比较单纯硬膜外麻醉和腰麻硬膜外联合麻醉在剖宫产手术中的应用效果发现:CSEA组患者麻醉显效时间较快,麻醉肌松度优于EA组(P <0.05),不良反应发生率低于EA组(P >0.05)。
CSEA具有起效迅速、镇痛效果好、肌松完全等优点,能有效解决产妇术后伤口疼痛,减少了胎儿宫内窘迫的时间,且循环相对稳定,局麻药量相对较小,能够显著降低麻醉不良反应发生率。
综上所述,CSEA在剖宫产中是最理想的麻醉方式[6],在保证孕妇无次麻醉方法禁忌证的情况下,根据手术缓急及其他必要的条件选择两点穿刺还是同点穿刺。
如孕妇有以下几种情况,就应选择全身麻醉:(1)存在胎儿窘迫,且较为严重;(2)存在有心脏疾患;(3)有严重凝血病;(4)参考文献[1] Cook TM.Combined spinlaepidurla techniques[J1.Anaesthesia,2000,55(1):42-64.[2] 陈传义,刘培斌,唐兴宁,等.腰麻-硬膜外联合麻醉应用于剖宫产手术2134例临床观察[J].中国误诊学杂志,2002,2(12):1847-1848.[3] 应焕林,刘珏,范青萍,等.剖宫产手术麻醉方法的选择[J].实用临床医学,2006,7(6):111-112.[4] Choid H,Kim JA,Chuang IS.Comparison of combined spinal epidural anesthesia for cesarean section[J].ActaAnaesthesiolScand,2000,44(2):214-219.[5] 张野.复合腰麻硬膜外麻醉[J].国外医学:麻醉学与复苏分册,1996,17(3):210-212.[6] 姬世兴.硬腰联合麻醉在剖宫产手术中的临床观察[J].当代医学,2011,17(10):66.作者单位:610031 重庆医科大学附属成都第二临床学院 (席翔 熊黎强 叶樱 李强)通讯作者:熊黎强E-mail:*****************B超引导下Seldinger法膀胱穿刺造瘘术治疗23例高危急性尿潴留观察与护理干预席翔 熊黎强 叶樱 李强[摘要] 目的 探讨护理干预对B超引导下Seldinger法膀胱穿刺造瘘术治疗高危急性尿潴留患者的影响。
胸腔穿刺术一级胸壁活检(新增)一级胸腔闭式引流术(原为二级)一级肺活检(新增)一级胸膜活检(新增)二级心包穿刺引流术(新增)二级心包穿刺术(新增)二级胸腔开放式引流术(新增)二级肺的开放性活组织检查(新增)二级肺脓肿引流术(新增)二级空肠造瘘术二级支气管镜下异物取出(新增)三级纵隔活检(新增)三级纵膈引流术(新增)三级气管活检(新增)三级膀胱穿刺造瘘术一级膀胱镜检查术一级膀胱镜下输尿管支架管置入术一级肾造瘘术二级胃造瘘术二级经直肠前列腺活检术二级输尿管镜检查或活检三级软组织肿瘤穿刺活检术(新增)二级静脉港植入术一级经皮选择性动脉造影术一级手术经皮超选择性动脉造影术一级手术经皮肝穿胆道造影术一级手术经腔插管消化道造影术一级手术经鼻腔食管瘘胃空肠营养管置入术一级手术经皮经肝(静脉)肝活检术一级手术经皮穿刺脓肿置管引流术一级手术经皮穿刺置管引流术一级手术经皮肝(脾)穿刺门脉造影术(参考一级手术)中心静脉置管术(新增加项目)一级手术经皮动脉插管药物灌注术二级手术经皮静脉插管药物灌注术二级手术气管(支气管)造影术(参考二级手术)经皮动脉栓塞术三级手术经皮肝穿胆道引流术三级手术经皮穿刺肾脏置管引流术三级手术经皮胃造瘘术三级手术经皮肺(纵隔)穿刺活检术三级手术经皮穿刺深部组织活检术三级手术肾穿刺术(参考三级手术)气管支架取出术(参考四级手术)肝动脉栓塞术(新增)二级肝动脉插管术(新增)二级胆囊引流术(新增)二级胆囊活检(新增)二级腹腔引流术(新增)二级胆管引流术(新增)三级肝管置管引流术(新增)三级气管套管拔管术(新增)一级气管切开术(新增)二级。
肾穿刺造瘘/膀胱穿刺造瘘术
一、护理评估
1、评估患者病情、意识状态及合作程度。
2、观察患者排尿困难的程度,腰腹部体征,有无尿潴留及血尿等状况。
3、了解患者肾积水程度。
4、了解患者肾功能及全身状况。
二、护理措施
1、检查患者血常规、凝血功能及肾功能。
2、穿刺前不必禁食,可多饮水,膀胱穿刺造瘘前应憋尿。
3、穿刺后鼓励患者多饮水,保持尿量在 1500-2000ml,妥善固定引流管,保持引流管通畅。
4、观察肾造瘘管引流液的颜色、性状及量。
三、健康指导要点
穿刺当日应卧床休息,如有出血应适当延长卧床时间。
四、注意事项
1、遵医嘱使用抗生素及止血药物,防止出血及感染。
2、带管出院患者定期每月更换造瘘管。