阻塞性肺气肿诊断治疗指南
- 格式:doc
- 大小:13.21 KB
- 文档页数:3
GOLD2022版COPD指南图⽂梳理今天是第 20 个世界慢阻肺⽇,本次慢阻肺⽇的主题为「健康呼吸,⽆与伦⽐」,⽬的在于强调尽管全球新冠疫情仍在持续,但慢阻肺的负担依然存在。
近⽇,慢性阻塞性肺病全球倡议组织(GOLD)也发表了 2022 版慢性阻塞性肺病诊断、治疗和预防全球策略(GOLD 2022),为全球医⽣提供了慢阻肺的最新诊疗⽅案。
下⾯对新指南的关键内容进⾏梳理。
GOLD 2022 报告中总共新增了 160 篇参考⽂献。
主要对 COPD 预防和维护治疗以及 COVID-19 和 COPD 章节进⾏了相应更新。
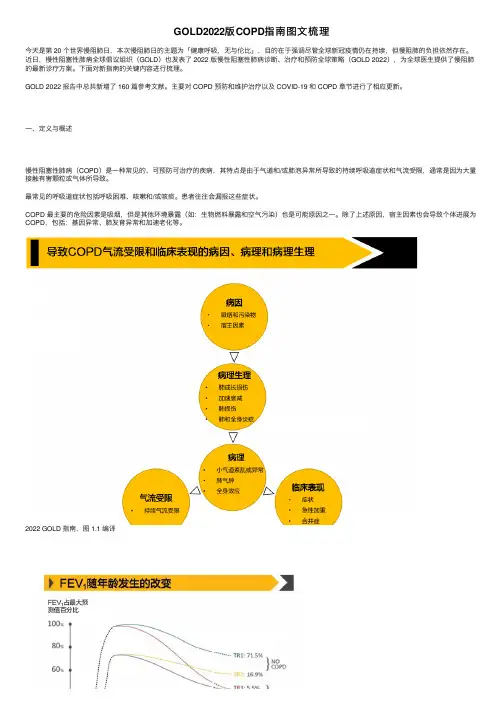
⼀、定义与概述慢性阻塞性肺病(COPD)是⼀种常见的、可预防可治疗的疾病,其特点是由于⽓道和/或肺泡异常所导致的持续呼吸道症状和⽓流受限,通常是因为⼤量接触有害颗粒或⽓体所导致。
最常见的呼吸道症状包括呼吸困难、咳嗽和/或咳痰。
患者往往会漏报这些症状。
COPD 最主要的危险因素是吸烟,但是其他环境暴露(如:⽣物燃料暴露和空⽓污染)也是可能原因之⼀。
除了上述原因,宿主因素也会导致个体进展为COPD,包括:基因异常、肺发育异常和加速⽼化等。
2022 GOLD 指南,图 1.1 编译2022 GOLD 指南,图 1.2 编译COPD 可能会出现间歇性呼吸系统症状加剧,称为急性加重。
在⼤多数患者中,COPD 往往合并其他有明显临床症状的慢性疾病,这会增加 COPD 发病率和病死率。
⼆、诊断与初始评估1. 诊断过程任何有呼吸困难、慢性咳嗽或咳痰、反复发作下呼吸道感染病史和/或既往暴露于疾病危险因素,都应考虑 COPD。
2022 GOLD 指南,图 2.1 编译诊断时需进⾏肺功能检查。
使⽤⽀⽓管扩张剂后 FEV1/FVC < 0.70,可确认存在持续性⽓流受限。
2022 GOLD 指南,表 2.1 编译2. 初始评估:COPD 评估的⽬的是确定⽓流受限⽔平、疾病对于患者健康状况的影响程度以及未来事件(如:急性加重,住院或死亡)发⽣的风险,以指导治疗。

1. 原先GOLD 2023中的第3章节和第4章节合并为COPD的预防和管理2.部分表格已被合并以减少重复,所有图、表被改为连续的序号3.PubMed链接已经被包含在文献列表中,所有的参考文献都可以在GOLD末尾找到(而不是在每章节的末尾)4.关于PRISm 的相关信息被扩充5.增加肺过度充气部分6.在肺功能章节,进一步增加了在使用支气管扩张剂之前的肺功能检查说明7.新增了目标人群中筛查COPD 部分,增加了利用肺癌影像学进行COPD筛查,包括目标人群的肺功能检查和利用其他肺部异常影像进行COPD筛查8.在初始评估部分,关于EOS 的内容进行更新9.增加肺间质性异常部分10.戒烟部分进行修订11.针对COPD患者的疫苗接种建议进行更新,与美国CDC现行指南保持一致;12.扩充吸入治疗管理部分内容,包括患者正确使用吸入装置的能力和吸入设备的选择13.新增戒烟药物治疗部分慢阻肺诊断、治疗与预防全球倡议(GOLD)2024更新要点2024和2023年版内容相比有13条主要更新,主要集中在前三章节慢阻肺的定义与GOLD2023相同慢性阻塞性肺疾病(COPD)是一种异质性肺部状况,以慢性呼吸道症状(呼吸困难,咳嗽,咳痰,急性加重)为特征,是由于气道(支气管炎、细支气管炎)和/或肺泡(肺气肿)异常所导致持续的、通常是进行性的气流阻塞。
第一章:慢阻肺的定义和概览•关于PRISm (保留比值的肺功能受损)的相关信息被增加扩展•增加了关于肺过度充气(Hyperinflation)的章节主要包括两点更新关于PRISm的相关信息被扩充GOLD2023提出了新术语“保留比值的肺功能受损”(PRISm),用来描述那些一秒率正常(FEV1/FVC≥0.7) 但肺功能异常(吸入支气管舒张剂后FEV1 <80%预计值)的人群。
•在基于人群的研究中,PRISm的患病率为7.1%到11%,在特定的正在吸烟者和既往吸烟者人群(如COPDGene组)中为10.4%-11.3% 。



慢性阻塞性肺病疗法指南(2024年版)慢性阻塞性肺病疗法指南(2024年版)1. 概述慢性阻塞性肺病(Chronic Obstructive Pulmonary Disease,简称COPD)是一种以气流受限为特征的慢性炎症性肺部疾病,主要包括慢性支气管炎和肺气肿。
本指南旨在为临床医生提供COPD诊断、评估、治疗和管理的最新建议。
2. 诊断与评估2.1 诊断标准根据我国呼吸病学分会制定的COPD诊断标准,慢性咳嗽、咳痰或伴有喘息、呼吸困难等症状,且有以下任一条件者,可诊断为COPD:1. 肺功能检查显示吸入支气管扩张剂后第一秒用力呼气容积(FEV1)/用力肺活量(FVC)<0.70;2. 肺功能检查显示持续气流受限,FEV1<80%预计值;3. 临床症状和影像学检查结果支持。
2.2 评估方法COPD评估主要包括症状评估、肺功能检查、影像学检查和动脉血气分析等。
1. 症状评估:采用改良版英国医学研究委员会呼吸问卷(mMRC)或慢阻肺评估测试(CAT)进行症状评估。
2. 肺功能检查:测量FEV1、FVC、一氧化碳弥散量(DLCO)及DLCO与肺泡通气量(VA)的比值(DLCO/VA)等指标。
3. 影像学检查:胸部X线片、高分辨率计算机断层扫描(HRCT)等。
4. 动脉血气分析:评估酸碱平衡、氧合指数等。
3. 治疗与管理3.1 药物治疗1. 支气管舒张剂:包括β2受体激动剂、抗胆碱能药物等,用于缓解气道痉挛,改善呼吸困难。
2. 吸入性糖皮质激素:具有抗炎作用,减少气道炎症和气道高反应性。
3. 磷酸二酯酶-4抑制剂:具有抗炎作用,改善肺功能。
4. 抗生素:用于治疗感染引起的急性加重。
5. 抗血小板药物:预防血栓形成。
3.2 非药物治疗1. 戒烟:吸烟是COPD的主要诱因,戒烟能有效减缓病情进展。
2. 氧疗:长期家庭氧疗(LTOT)可改善患者生活质量,降低死亡率。
3. 康复训练:包括呼吸操、运动训练等,有助于改善肺功能和体能。



COPD的诊疗指南慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是全世界范围内发病率和死亡率最高的疾病之一。
本指南旨在为 COPD 个体化治疗及评估管理等方面做出指导,使不同的个体患者都能受益。
1、COPD 是一种常见的以持续性气流受限为特征的可以预防和治疗的疾病,气流受限进行性发展,与气道和肺脏对有毒颗粒或气体的慢性炎性反应增强有关,急性加重和并发症影响着疾病的严重程度和对个体的预后。
2、吸入香烟烟雾和其他有毒颗粒,如生物燃料的烟雾导致的肺脏炎症是 COPD 发生的重要原因,其中吸烟是世界范围内引起 COPD 最常见的危险因素。
此外,在许多国家,大气污染、职业暴露、室内生物燃料污染也是引起 COPD 的主要危险因素。
3、面对慢性咳嗽咳痰、存在呼吸困难以及长期暴露于危险因素接触史的患者,需考虑 COPD 这一诊断。
其中,肺功能是确诊 COPD 的主要手段。
4、COPD 的严重程度评估主要基于患者的临床症状、急性加重的情况、肺功能结果以及有无合并症。
5、正确的药物治疗可以减轻 COPD 患者的症状,减少急性发作的风险和急性发作的频率,并且可以改善患者的健康状况和运动耐量,从而提高生活质量。
6、在平地步行时出现呼吸困难的 COPD 患者,可以从肺康复训练和保持适当的体育活动中获益。
7、COPD 急性加重是指患者在短期内呼吸道症状加重,超出日常变化情况,需要更改药物治疗方案。
8、COPD 常常与其他疾病共存,这些合并症会显著影响 COPD 患者的预后。
何为慢性阻塞性肺疾病(COPD)? COPD 的定义并非慢性支气管炎和肺气肿的结合,需排除以可逆性气流受限为特征的哮喘。
COPD 的临床表现包括:呼吸困难、慢性咳嗽、慢性咳痰。
上述症状可出现急性加重。
肺功能是临床诊断的金标准:吸入支气管舒张剂后,FEV1/FVC2 或CAT≥10):患者为 (B) 或(D)(2)气流受限:低风险(GOLD1 或 2):患者为(A)或 (B);高风险(GOLD3 或4):患者为(C)或 (D)(3)急性加重:低风险:急性加重≤ 1 次 / 年,不需住院治疗:患者为(A)或 (B);高风险:急性加重≥2 次 / 年或至少 1 次急性加重需住院治疗:患者为(C)或 (D) COPD 管理戒烟对 COPD 的自然病程影响巨大。



慢性堵塞性肺疾病诊疗标准〔2023 年版〕慢性堵塞性肺疾病〔Chronic Obstructive Pulmonary Disease,以下简称 COPD〕是常见的呼吸系统疾病,严峻危害患者的身心安康。
对COPD 患者进展标准化诊疗,可阻抑病情进展,延缓急性加重,改善生活质量,降低致残率和病死率,减轻疾病负担。
一、定义COPD 是一种具有气流受限特征的可以预防和治疗的疾病。
其气流受限不完全可逆、呈进展性进展,与肺脏对吸入烟草烟雾等有害气体或颗粒的特别炎症反响有关。
COPD 主要累及肺脏,但也可引起全身〔或称肺外〕的不良效应。
肺功能检查对明确是否存在气流受限有重要意义。
在吸入支气管舒张剂后,假设一秒钟用力呼气容积占用力肺活量的百/FVC%〕<70%,则说明存在不完全可逆的气流分比〔FEV1受限。
二、危急因素COPD 发病是遗传与环境致病因素共同作用的结果。
〔一〕遗传因素。
某些遗传因素可增加 COPD 发病的危急性。
的遗传因素为α1-抗胰蛋白酶缺乏。
欧美争论显示,重度α1-抗胰蛋白酶缺乏与肺气肿形成有关。
我国人群中α1-抗胰蛋白酶缺乏在肺气肿发病中的作用尚待明确。
基因多态性在 COPD 的发病中有确定作用。
〔二〕环境因素。
1.吸烟:吸烟是发生 COPD 最常见的危急因素。
吸烟者呼吸道病症、肺功能受损程度以及患病后病死率均明显高于非吸烟者。
被动吸烟亦可引起 COPD 的发生。
2.职业性粉尘和化学物质:当吸入职业性粉尘,有机、无机粉尘,化学剂和其他有害烟雾的浓度过大或接触时间过长,可引起 COPD 的发生。
3.室内、室外空气污染:在通风欠佳的居所中承受生物燃料烹饪和取暖所致的室内空气污染是 COPD 发生的危急因素之一。
室外空气污染与 COPD 发病的关系尚待明确。
4.感染:儿童期严峻的呼吸道感染与成年后肺功能的下降及呼吸道病症有关。
既往肺结核病史与 40 岁以上成人气流受限相关。
5.社会经济状况:COPD 发病与社会经济状况相关。
阻塞性肺气肿病情说明指导书一、阻塞性肺气肿概述阻塞性肺气肿是由吸烟、接触颗粒物质、大气污染、呼吸道感染等多种因素引起的慢性肺部疾病。
病理表现为肺部过度膨胀、容积增大、弹性减退,其阻碍了肺部空气的流入和流出,因而称之为“阻塞性”。
主要表现为气促、胸闷、咳痰、咳喘等症状。
患者易出现病情反复发作,久治不愈等问题,严重者甚至会影响患者的肺功能,导致其身体机能减退,出现呼吸功能下降,严重威胁患者生命健康安全。
英文名称:暂无资料。
其它名称:无相关中医疾病:暂无资料。
ICD 疾病编码:暂无编码。
疾病分类:暂无资料。
是否纳入医保:部分药物、耗材、诊治项目在医保报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:不会遗传发病部位:肺脏,胸部常见症状:气促、胸闷、咳痰、咳喘主要病因:吸烟、接触颗粒物质、大气污染、呼吸道感染检查项目:肺功能检查、动脉血气分析、血常规、胸部 X 线重要提醒:应积极进行治疗,以免病情进展严重影响肺功能。
临床分类:暂无资料。
二、阻塞性肺气肿的发病特点三、阻塞性肺气肿的病因病因总述:肺是人体呼吸运动的器官,机体通过肺排出新陈代谢产生的二氧化碳,并吸入空气中的氧气。
正常情况下,肺部吸气时膨胀,呼气时回缩排出气体。
但当多种因素作用于肺部时,可使肺的正常结构发生改变,肺泡管、肺泡囊和肺泡的气道弹性减退,无法很好地将气体呼出,异常含气量过多,肺部过度膨胀、充气、容积增大。
与阻塞性肺气肿形成有关的因素包括吸烟、环境暴露、空气污染、感染等。
基本病因:1、吸烟吸烟可导致阻塞性肺气肿,但目前仍不清楚吸烟是如何破坏肺的结构以及引起肺气肿的发生。
有研究表明,吸烟者患阻塞性肺气肿的可能性是非吸烟者的6倍。
此外,暴露于大量二手烟的人发生阻塞性肺气肿的风险可能也较高。
2、环境暴露如接触颗粒物质、粉尘、气体、烟雾等,均可能引起肺部的损伤,导致阻塞性肺气肿的发生。
3、大气污染大气污染可能对阻塞性肺气肿的发生起到了一定的作用。
2021版:慢性阻塞性肺疾病诊治指南修订版(全文)慢性阻塞性肺疾病(简称慢阻肺)是最常见的慢性气道疾病,也是健康中国2030行动计划中重点防治的疾病。
慢阻肺诊治指南是临床防治诊治的重要指引,对规范诊治行为,保证医疗质量,提高临床工作水平,从而更有效地减轻患者的病痛,提高生命质量,降低病死率,减轻疾病负担,具有重要的意义。
基于我国实际情况并结合国内外慢阻肺研究进展,尤其是慢阻肺全球倡议(global initiative for chronic obstructive lung disease,GOLD)颁布的“慢性阻塞性肺疾病诊断、处理和预防全球策略”,中华医学会呼吸病学分会组织专家先后编写制定了“慢性阻塞性肺疾病诊治规范(草案)(1997年)”“慢性阻塞性肺疾病诊治指南(2001年)”“慢性阻塞性肺疾病诊治指南(2007年修订版)”“慢性阻塞性肺疾病诊治指南(2013年修订版)”等,上述文件在临床工作和科学研究中均起到了重要的指导作用。
2013年以来,我国与慢阻肺有关的临床科研工作获得了重大进展,同时国际学术界对慢阻肺的认识也发生了深刻变化。
GOLD学术委员会对GOLD 2017进行了全面的修订,包括定义、发病机制、综合评估、个体化治疗、急性加重和合并症等,GOLD 2018、2019、2020和2021分别在GOLD 2017版本的基础上进行了每年的修订,其中不乏中国研究团队的贡献。
为了及时反映国内外的研究进展,更好地指导我国慢阻肺的临床诊治和研究工作,中华医学会呼吸病学分会慢性阻塞性肺疾病学组和中国医师协会呼吸医师分会慢性阻塞性肺疾病工作委员会组织专家对“慢性阻塞性肺疾病诊治指南(2013年修订版)”进行了修订。
一、定义及疾病负担慢阻肺是一种常见的、可预防和治疗的慢性气道疾病,其特征是持续存在的气流受限和相应的呼吸系统症状;其病理学改变主要是气道和(或)肺泡异常,通常与显著暴露于有害颗粒或气体相关,遗传易感性、异常的炎症反应以及与肺异常发育等众多的宿主因素参与发病过程;严重的合并症可能影响疾病的表现和病死率[5]。
阻塞性肺气肿诊断治疗指南
【诊断】
一、临床表现
典型表现是在慢性支气管炎或长期吸烟(通常用吸烟指数表示,即吸烟支数/天、吸烟年数,>300)的基础上,出现了逐渐加重的劳力性呼吸困难。
早期体检仅有气促、呼气延长。
明显肺气肿时,可见胸廓前后径增大,呈桶状,语音震颤减弱,叩诊呈过清音,心浊音界缩小,肝浊音界下移,呼吸音减弱且呼气相延长等肺气肿征;可见杵状指:有时两肺底可闻干/湿性罗音,或可闻哮鸣音;心率加快。
心前区心音远弱而剑突下心音较强,P2亢进。
二、检查
X线检查可见胸廓扩张,肋间隙增宽,肋骨平行,隔肌低平,两肺野透亮度增加,外带肺纹理纤细、稀疏、直行;而内带肺纹理增粗,紊乱。
心影常垂直、狭长。
心电图可见肢导联低电压。
肺功能检查.
第一秒钟用力肺活量(FEV1)占用力肺活量(FVC)预计值之百分率(即FEV1/FVC%)<60%。
②
残气量(RV)增加,RV占肺总量(TLC)之百分率(RV/TLC%)
增加(36%~45%为轻度,46%~55%为中度,>56%为重度)。
最大通气量(MVV)低干预计值的80%。
(四)血气分析重症患者可见动脉血氧分压(PaO2)下降和动脉血二氧化碳分压(PaCO2)升高。
三、诊断标准
有慢性支气管炎病史和/或吸烟指数>300。
临床表现有劳力性气促,呼吸困难、呼气延长及肺气肿征。
具有上述X线和/或肺功能检查表现者。
【治疗】
临床缓解期
戒烟。
d/15h,m/2.5L~1.5长期氧疗:鼻导管法.
因人而异地坚持体力,耐寒能力(洗脸/脚或淋浴,坚持先冷水后热水,逐步延长冷水浴时间,最后过渡到常年完全冷水浴)及呼吸肌功能(即胸腹联合缓慢深大吸气后,缩唇并用力吹气)锻炼。
中西医结合调理治疗(包括必要时使用流感和域肺炎球菌疫苗),提高机体免疫力,预防感冒和肺部感染。
急性加重期
抗生素:原则上仅用于急性加重者。
一线抗生素为复方新诺明,氨苄青霉素、大环内酯类,第一、二代头抱菌素。
喹诺
酮类等。
祛痰剂:常用药物有复方甘草片合剂,氯化铵合剂;溴己新(必嗽平)、乙酰半胱氨酸,α-糜蛋自酶;或中药。
支气管扩张剂:口服氨茶碱和/或特布他林(博利康尼);或吸人溴化异丙托品(爱喘乐)与喘乐宁,2喷/次,交替使用,根据症状决定间隔时间。
糖皮质激素:仅在急性加重期,对重症患者可短期使用。
呼吸兴奋剂仅用于重症Ⅱ型呼吸衰竭/肺性脑病未能机械通气的患者。
.
长期家庭氧疗:鼻导管法1.5~2.5L/m, 12~15h/d。