颈动脉椎动脉闭塞开通方法
- 格式:pptx
- 大小:6.06 MB
- 文档页数:1

旋转性椎动脉闭塞综合征致反复后循环梗死一例薛素芳;石海艳;杜祥颖;马欣【摘要】旋转性椎动脉闭塞综合征又称弓猎人综合征(BHS),指在头颈旋转或伸展过程中导致椎动脉机械性闭塞或狭窄的一种罕见临床综合征,其后循环缺血症状多在头部旋转时发生,并在中立位置时迅速改善.在少数情况下,BHS可因椎动脉反复挤压内膜受损继发血栓形成致动脉-动脉栓塞性梗死.作者报道了1例弓猎人综合征致反复后循环梗死的青年女性病例,该患者以突发反应迟钝、记忆力下降、右侧肢体活动不利起病,既往无明确血管危险因素,临床症状与转颈活动无相关性.颈动脉超声转颈试验示左侧椎动脉颈部右转时出现血流减弱逆转,头颈部CT血管成像(CTA)和DSA检查示左侧椎动脉V3、V4交界处局部突起,考虑为夹层或假性动脉瘤;转颈CTA示右侧转头时左侧椎动脉出枢椎横突孔之后未见显影;高分辨率MR示左侧椎动脉V3、V4交界区血管内一膜样结构突入管腔.提示BHS临床症状可以与转颈无关,仅表现为后循环区域梗死,可以合并同侧椎动脉范围非常局限的夹层或假性动脉瘤损害表现.临床医师如果缺乏相应的认识,可能会造成漏诊和误诊.因此遇到隐源性后循环青年卒中患者,应仔细分析后循环血管形态改变,必要时行颈动脉超声转颈试验或动态DAS明确有无合并BHS.【期刊名称】《中国脑血管病杂志》【年(卷),期】2019(016)008【总页数】3页(P423-425)【关键词】弓猎人综合征;后循环梗死;动脉-动脉栓塞性梗死【作者】薛素芳;石海艳;杜祥颖;马欣【作者单位】100053 北京,首都医科大学宣武医院神经内科;100053 北京,首都医科大学宣武医院神经内科;100053 北京,首都医科大学宣武医院影像科;100053 北京,首都医科大学宣武医院神经内科【正文语种】中文旋转性椎动脉闭塞综合征,也称为弓猎人综合征(bow hunter′s syndrome,BHS),指在头颈旋转或伸展过程中导致椎动脉的机械性闭塞或狭窄,是一种罕见的可以造成症状性椎-基底动脉系统缺血或梗死的临床综合征。

2024慢性颈内动脉闭塞评估及治疗专家共识(全文)摘要:随着医疗诊断技术的进步及我国老年人口的不断增加,慢性颈内动脉闭塞(CICAO)在临床上越来越常见。伴有严重血流动力学障碍的症状性CICAO患者有较高的再发缺血性卒中的风险,与CICAO慢性缺血相关的认知功能障碍也越来越受到重视。但是,目前临床上对于CICAO尚缺乏统一的评估和治疗方案。该专家共识对CICAO相关的最新临床研究进行总结,并结合国内相关领域专家的临床实践经验,对CICAO患者的评估、治疗及围手术期管理提出了针对性意见,以期进一步规范临床诊疗流程,提高国内神经病学医师对CICAO患者的诊治水平。颈内动脉闭塞所引起的脑梗死和短暂性脑缺血发作(TIA)占颅内缺血事件总数的10%~15%[1],是造成缺血性卒中的主要原因之一。临床上通常结合患者的临床症状与影像学资料将病程持续超过4周的颈内动脉闭塞称为慢性颈内动脉闭塞(chronic internal carotid artery occlusion, CICAO)[2],该类患者的自然病史和临床症状与颅内动脉侧支循环的代偿能力密切相关。对于部分症状性CICAO患者,即使通过内科的系统治疗仍有较高再发缺血性卒中的风险[3]。此外,CICAO因慢性缺血导致的认知功能障碍在临床诊疗中也越来越受到重视[4]。随着我国老年人口的不断增加及临床诊疗技术的进步,CICAO在临床上越来越常见。但是国内外对于CICAO的评估和治疗尚缺乏统一的方案。近年来,随着最新研究结果的报道、影像学技术的进步及介入理念的更新,CICAO患者的临床诊疗有了许多新的变化。笔者通过复习近年来最新的文献资料,结合国内相关领域专家的临床实践经验,对CICAO患者的评估、治疗及围手术期管理方案进行归纳总结,并提出针对性意见和建议,以期进一步提高国内神经病学医师对CICAO患者的临床诊治水平。1 方法1.1 共识范围适用人群和目标用户本共识的适用人群为临床上怀疑或确诊为CICAO的患者,目标用户为从事缺血性脑血管病基础和临床研究的医务工作者。1.2 共识工作组共识工作组成员来自中国医师协会神经介入专业委员会缺血性脑血管病学组。


应对球囊无法通过闭塞病变的策略(全文)导丝通过而球囊无法通过的情况多见于慢性闭塞病变(chronic total occlusion, CTO),有时也见于急性闭塞的病变,既往占到CTO病变PCI 失败病例的10%左右,多见于严重钙化、扭曲的患者。
近年来,由于重视术前预判、器械及操作技术进步,球囊通过的成功率已显著提高,以下是临床实践中经常采用的应对策略:1. 指引导管的选择及操作技巧1.1首选大腔指引导管:对于慢性闭塞病变,尤其是通过冠脉造影判断有严重钙化、迂曲或JCTO评分高的患者,首选大腔强支撑指引导管如7F或8F指引导管,可提供比6F指引导管更强的支撑力。
6F比7F差一个F(0.33mm),支撑力相差40%。
过去大腔指引导管主要经股动脉路径完成,只有部分桡动脉较粗的患者可使用7F指引导管。
目前有专门的薄壁桡动脉鞘,较目前鞘外径降低10%左右,容纳7F指引导管的薄壁鞘外径相当于6.5 F鞘外径,缺点是壁薄易折,使用时需加以注意。
目前还有桡动脉专用的7.5无鞘导管系统,其外径与5.5 F桡鞘外径相当,优势是外层厚、支撑力强;全程亲水涂层,易于通过桡动脉路径,减少痉挛发生。
缺点是无鞘导管稳定性稍差,尤其是右冠,需要固定装置,此外导管头端较硬,使用时需避免发生冠脉夹层。
如果没有以上专门的经桡动脉装置,也可自制7F无鞘指引导管。
如果起始选用的指引导管直径偏小,也可使用延长导丝技术,保留导丝在血管内,更换大腔指引导管。
1.2选用强支撑指引导管:开通左冠的慢性闭塞病变时,首选EBU、XB、AL等强指引导管。
开通右冠的慢性闭塞病变,可考虑使用XBRCA、AL、SAL等强或中等强度指引导管,其可提供较好的支撑力,尤其是经桡动脉操作时,必须选择强支撑甚至超强支撑的指引导管。
对于复杂的闭塞病变,大腔强支撑指引导管是首选。
1.3 指引导管入路改变:相同的指引导管,经股动脉(TFI)支撑力更强。
JL指引导管TFI的支撑力大60%,强支撑导管支撑力大8%-10%。
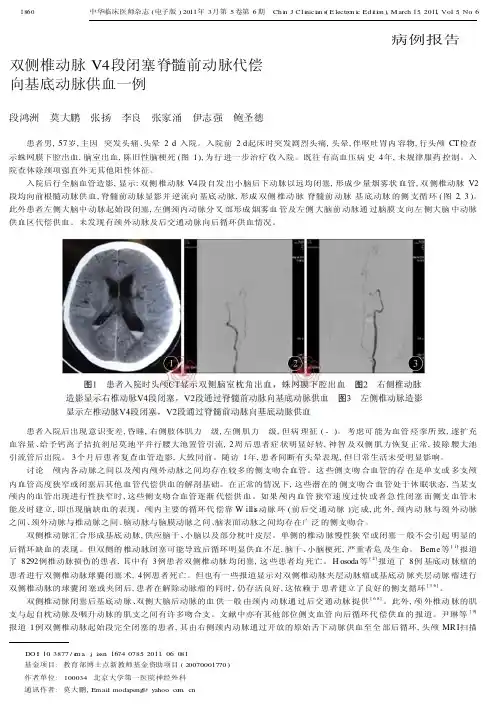
病例报告双侧椎动脉V4段闭塞脊髓前动脉代偿向基底动脉供血一例段鸿洲莫大鹏张扬李良张家涌伊志强鲍圣德患者男,57岁,主因突发头痛、头晕2d 入院。
入院前2d 起床时突发剧烈头痛,头晕,伴呕吐胃内容物,行头颅CT 检查示蛛网膜下腔出血,脑室出血,陈旧性脑梗死(图1),为行进一步治疗收入院。
既往有高血压病史4年,未规律服药控制。
入院查体除颈项强直外无其他阳性体征。
入院后行全脑血管造影,显示:双侧椎动脉V4段自发出小脑后下动脉以远均闭塞,形成少量烟雾状血管,双侧椎动脉V2段均向前根髓动脉供血,脊髓前动脉显影并逆流向基底动脉,形成双侧椎动脉脊髓前动脉基底动脉的侧支循环(图2,3)。
此外患者左侧大脑中动脉起始段闭塞,左侧颈内动脉分叉部形成烟雾血管及左侧大脑前动脉通过脑膜支向左侧大脑中动脉供血区代偿供血。
未发现有颈外动脉及后交通动脉向后循环供血情况。
患者入院后出现意识变差,昏睡,右侧肢体肌力级,左侧肌力级,但病理征(-)。
考虑可能为血管痉挛所致,遂扩充血容量、给予钙离子拮抗剂尼莫地平并行腰大池置管引流,2周后患者症状明显好转,神智及双侧肌力恢复正常,拔除腰大池引流管后出院。
3个月后患者复查血管造影,大致同前。
随访1年,患者间断有头晕表现,但日常生活未受明显影响。
讨论颅内各动脉之间以及颅内颅外动脉之间均存在较多的侧支吻合血管。
这些侧支吻合血管的存在是单支或多支颅内血管高度狭窄或闭塞后其他血管代偿供血的解剖基础。
在正常的情况下,这些潜在的侧支吻合血管处于休眠状态,当某支颅内的血管出现进行性狭窄时,这些侧支吻合血管逐渐代偿供血。
如果颅内血管狭窄速度过快或者急性闭塞而侧支血管未能及时建立,即出现脑缺血的表现。
颅内主要的循环代偿靠W illi s 动脉环(前后交通动脉)完成,此外,颈内动脉与颈外动脉之间、颈外动脉与椎动脉之间、脑动脉与脑膜动脉之间、脑表面动脉之间均存在广泛的侧支吻合。
双侧椎动脉汇合形成基底动脉,供应脑干、小脑以及部分枕叶皮层。

第八章椎动脉狭窄或闭塞的TCD诊断和临床应用椎动脉很长,从SubA发出后经颈椎横突孔,然后绕行环枢椎入颅,再行走很长一段后两侧合并成BA。
VA不但行程很长,而且变异多,因此,诊断VA狭窄或闭塞一直是TCD诊断技术中的难点。
在实践中我们发现,如果进行VA颅内段和颅外段多部位检查能增加对VA病变的检出率和准确性,因此,我们将VA颅内和颅外段闭塞性病变放在一起讨论。
第一节VA狭窄和闭塞的TCD诊断一、VA颅内段狭窄颅内段血流速度增快(Vs>100cm/s),频谱紊乱,符合狭窄频谱改变。
当颅内动脉重度狭窄时,不仅狭窄部位出现明显血流速度增快和更紊乱的频谱,狭窄近端及同侧VA起始段和同侧VA环枢段出现血流速度减慢,阻力增高。
更多时候,检测狭窄近端血流的目的是为了区分狭窄是哪一侧,VA走行变异很大,有时很难确定左右,此时,起始部和环枢段血流频谱能给你某些提示。
二、VA起始段狭窄VA起始部狭窄时的TCD表现分直接和间接改变。
直接改变是在狭窄部位血流速度增快,频谱紊乱;间接改变双侧VA环枢段及颅内段不对称,狭窄侧血流速度减慢,伴或不伴搏动指数减低。
VA起始部收缩期峰血流速度≥100cm/s伴频谱紊乱可考虑有血管狭窄,VA起始部狭窄通常为局限性,因此,当发现血流速度增快时,将探头再逐渐向上提,血流速度变正常或减低,这种局限性血流速度增快对诊断更有价值。
VA严重狭窄时出现间接改变,主要表现为VA 环枢段和VA颅内段呈低血流低搏动指数频谱。
VA低血流低搏动指数改变有时在环枢段较颅内段更敏感,这是由于颅内VA接受了更多代偿血流。
狭窄不很严重时,狭窄远端血管的血流频谱不出现明显改变,而仅表现为血流速度较对侧减慢。
VA起始部狭窄诊断的关键是要熟悉VA 各部位的检查方法,并时刻记住VA是一条很长的血管,起始部病变会影响到其后的血流。
如图8-1-1所示。
图8-1-1,RVA起始部严重狭窄,造成RVA远端动脉内压力降低,颅内段血流呈低平血流频谱信号(红色圆点处)。



2024中国急性大动脉闭塞性卒中介入治疗技术策略专家共识急性大动脉闭塞性卒中具有高病死率、高致残率的特点。
血管内介入治疗已被证实是时间窗内脑部大动脉闭塞的有效治疗方案,但闭塞再通介入治疗的技术策略尚缺乏统一规范。
为此,中国研究型医院学会介入神经病学专业委员会组织国内部分脑血管病专家就上述问题展开讨论,并达成共识,以期为临床医生在急性脑部大动脉闭塞再通介入治疗技术策略的制定中提供参考依据。
一、介入治疗的总体原则(一)脑血管的影像学评估术前头颈部CTA/MRA有助千脑部大动脉急性闭塞部位的识别,对千下一步的介入开通治疗起到指导作用,建议有条件的中心尽量完善术前头颈部CTA/MRA检查此外Alberta卒中项目早期CT评�'\ASPECTS) I 缺血核心/半暗带等影像评估方法也有助千患者的筛选。
开通治疗前仔细评估头颈部CTA/MRA及全脑DSA资料,有助千判断闭塞病变近端残端形态、是否为串联病变、病变远端终止部位、闭塞段以远的血管是否存在弥漫性病变以及侧支循环代偿状态、血栓负荷等,以帮助制定治疗策略。
此外DSA有助于术中识别一些特殊的影像征象,包括血管闭塞征象、闭塞远端缓流征等。
(二)术前技术策略的制定急诊血管内再通技术的选择主要基千对闭塞病变阳贡的判断,需要术者结合血管闭塞的机制(如TOAST分型入闭塞病变的部位、血栓负荷的大小、路径的迂曲程度等作出相应的初始策略。
其中血管闭塞的机制是初始策略制定的关键,宜结合患者的临床症状,特别是起病形式,闭塞病变的影像学特点来判断。
1近心端血栓移位造成的闭塞病变:近心端血栓移位,包括心源性栓塞和动脉至动脉的栓塞,是急呾茵部大动脉闭塞的主要类型,可以考虑支架取栓、导管抽吸或支架取栓联合导管抽吸技术作为初始策略。
2大动脉粥样硬化狭窄继发原位血栓形成的闭塞病变:该类闭塞病变,建议术者首先通过微导管的首过效应进一步证实。
首过效应指先将微导管向前通过闭塞病变,然后把微导管收回到闭塞病变的近端,微导丝保留在病变的远端,此时造影可见闭塞部位血管管腔内有缓慢和暂时的血流。

左椎动脉开口及右锁骨下动脉支架植入术导管置于左椎动脉开口,注入造影剂显示左椎动脉狭窄,使用0.014寸先导丝通过狭窄段,置入3.0mm直径*12mm长的SMA支架,再次注入造影剂显示血流通畅。
随后,将导丝头送至右锁骨下动脉,使用0.014寸先导丝通过狭窄段,置入3.0mm直径*18mm长的SMA支架,再次注入造影剂显示血流通畅。
手术结束后,患者血压为178/96mmHg,心率为79次/分,术后给予500u肝素钠。
手术记录单:左椎动脉开口及右锁骨下动脉支架植入术,患者为60岁男性。
手术采用镇静镇痛监测加局麻,术中用药包括尼莫同、肝素钠等。
手术过程中,成功穿刺右股动脉,置入8F动脉鞘,使用导管和导丝进行引导,分别在左椎动脉开口和右锁骨下动脉植入支架,手术结束后患者血压为178/96mmHg,心率为79次/分,给予500u肝素钠。
在手术中,导管被送入狭窄段近心端。
随后,沿着SV-5导丝将Genesis 8mm×24mm球囊支架送入狭窄处。
造影证实对位良好,缓慢加压至8atm,持续3秒,抽瘪球囊。
造影显示残余狭窄率为40%。
随后再次加压至10atm,持续3秒,造影显示支架与血管贴壁良好,狭窄段前向血流好,病变部位残余狭窄率10%。
在观察10分钟后,病人无不适反应。
接着,进行右椎动脉颅内段正、侧位造影,基底动脉及分支显示良好。
最后,撤出导管导丝,手术结束。
在手术中,将8FGuiding导管、260cm长泥鳅导丝和6FVTK导管放置于左锁骨下动脉近心端。
将泥鳅导丝送至左侧肱动脉,经Guiding导管行LAO45度造影,显示左椎动脉开口次全闭塞。
接着,沿VTK导管将PTChoice微导丝送入左椎动脉V2段。
随后,将Apollo3x13mm球囊支架送入狭窄处。
造影证实对位良好,缓慢加压至5atm,持续3秒,抽瘪球囊。
造影显示残余狭窄率为50%。
随后再次加压至10atm及12atm,持续3秒,造影显示支架与血管贴壁良好,狭窄段前向血流好,病变部位残余狭窄率10%。

椎动脉狭窄的治疗方法(全文)与常见的由颈动脉病变引起的大脑缺血不同,椎基底动脉阻塞性病变引起小脑缺血,表现为椎基底动脉供血不全。
治疗包括药物、外科手术及腔内支架植入。
药物治疗目前,内科药物治疗原则与缺血性卒中或短暂性脑缺血(TIAs)发作的二级预防基本相同。
主要包括抗栓治疗、他汀类药物降血脂及针对危险因素的治疗。
抗栓治疗包括抗血小板和抗凝治疗,最新美国卒中协会预防指南认为:阿司匹林、阿司匹林加缓释双嘧达莫、氯吡格雷均可作为初始治疗的选择。
抗凝治疗对预防椎基底动脉狭窄有效,研究结果表明:华法林抗凝治疗(国际标准化比率1.4~2.8)未增加严重出血风险,但在预防缺血性卒中复发和降低病死率方面并不优于阿司匹林(325mg/d)。
服用抗血小板药物后仍有TIA发作的患者可考虑行抗凝治疗。
他汀类药物可显著降低缺血性卒中的风险,还可以稳定动脉粥样硬化斑块,当影像学显示存在不稳定斑块时推荐使用该类药物,除非患者的低密度脂蛋白胆固醇水平<1.81mmol/L。
此外,内科治疗还包括针对高血压、糖尿病、肥胖、吸烟和高同型半胱氨酸血症等危险因素的治疗及必要的生活方式的改变。
外科手术适应证及手术技巧动脉造影评价椎动脉病理改变是非常必要的,可以显示其系统的走向、流出道及评价从椎基底动脉的起始到终末支系统。
椎动脉分四段进行描述,每一部分都有独特的影像学及病理学特征(图1)。
椎动脉第二段(V2)的显影从C6到C2横突的顶部,其可以通过联合斜位的主动脉弓影像及选择性锁骨下动脉造影来显示。
确认在脊骨内的椎动脉开口,并且应注意一个异常的低位动脉开口在C7水平而不是C6平面。
这种情况和V1段较短有关,提示其没有足够的长度行可能的椎动脉到颈总动脉的端侧吻合。
进入脊柱的动脉开口水平最好由非减影显像方式显示。
肌腱结构造成的外在性压迫在异常的椎动脉高位汇入脊柱中常见,特别是C4或C5。
这是由于异常入口造成的尖锐夹角引起的。
对手术方式的选择至关重要的一个解剖学的发现,即当椎动脉近端闭塞时它通常会在第三段水平与枕动脉重建侧支循环。
山东医药2019年第59卷第22期动脉内膜剥动脉近端闭塞的临床及安全性梁小龙,冯海宽,,佟小光(天津市环湖医院,天津300350)摘要:目的探讨颈动脉内膜剥脱术(CEA)治疗颈动脉近端闭塞的临床疗效及安全性。
方法选取颈动脉近端闭塞23例患者在复合手术室行CEA,术前MR或CT灌注及CTA检查显示患者脑血流储备处于2~3期,枝循环代偿动于颈内动外段。
术前、术中、术后采用CTA、DSA、MRI或CT等影像学手观察患者颈动端、再通及围发症发生情况,分析CEA动脉近端的性和安全性。
结果23例患者CEA手术过,术后即刻DSA23例患者颈动脉全通。
术后1周CTA以及术后3个月颈部血管超声结果提示,3例患者中22例颈动脉再通,再通率为95.6%。
再通血可,血流通畅,远端血流改善明显。
患者均未出现过度灌注综合征、术后术区出血、切口感染迁延不愈、颅内出血等术后并发症。
结论合件下对脑血流储备处于2~3、侧枝循环代偿于颈内动外段患者行CEA治疗安全而有效。
关键词:急性脑血管疾病;颈动脉近端闭塞;颈动脉内膜剥脱术;复合手术室;围手术期并发症;侧支循环;脑血管造影doi:10.3969/j.issn.1002-266X.2019.22.018中图分类号:R743.3文献标志码:A文章编号:1002-266X(2019)22_0063-03用颈动脉内膜剥(CEA)可以有效颈动脉狭窄的发作的神经缺,对于的颈内动脉(ICA)重度狭窄患者,尤其当血管狭窄程度达到95%以,CEA为首选。
然,ICA的存多争议。
尽管采取严优化的药物,ICA患者:侧动发生率仍以每年6%~20%的速度增九2]。
用CEA ICA急性可能现严发症[3'4],些学者采取CEA 性颈动或急性颈动[5>6]。
为此,本对复合下CEA动端患者的 性及安全性进行了探讨。
1资料与方法1-1临床资料2010年10月~2018年10月本院合下CEA动端23例,男19例、女4例,年龄41~66岁。
颈动脉狭窄的最优治疗方法(全文)颈动脉狭窄的发病率有逐年增高的趋势。
目前主要的治疗方法有传统的药物治疗、外科手术以及近年来出现的支架置入。
到底何种方法最优,预计在大连第十二届全国介入年会上将会有一番争论。
早在公元前400年,希腊著名医学家Hippocrates就已经了解到颈动脉与保持清醒状态有关,并断言患者一旦出现“小中风”症状后不久就可能患“大中风”。
1684年,Thomas Willis最早在尸检时发现了颈动脉完全闭塞的重要性,并由此将颅内血管循环网以自己名字命名。
1905年,Chiari 强调了颅外颈动脉闭塞性病变在引起脑神经症状中的作用,指出颈动脉分叉处动脉硬化病变和动脉斑块栓子是致病的直接原因。
1951年,3位阿根廷外科医生Carrea, Molins和Murphy为一位近期患有失语和右侧偏瘫的41岁男性患者行颈内动脉狭窄病变切除、颈外动脉一远端颈内动脉吻合术。
1953年,纽约外科医生Strully等为一名颈内动脉完全闭塞的患者行血栓内膜切除术,但未获成功。
同年著名的外科学家DeBakey成功地为一名53岁、反复TIA发作患者行颈总动脉和颈内动脉血栓内膜切除术,但当时未报道,而在1975年的随访报告中才提到该患者于术后3年死于其他疾病。
1954年Eastcott,Pickering和Rob 3位医生为一名66岁的女性患者行左颈动脉分叉切除、颈总动脉一颈内动脉吻合术。
这名患者在术前共发生33次左侧半球小中风和短暂失明,动脉造影显示左侧颈内动脉完全闭塞。
手术在低温全麻下进行。
手术无任何并发症,术后随访20年无脑缺血症状发生。
1962年,由DeBakey和William Field共同发起了最早的前瞻性颈动脉内膜切除试验(The Joint Study of Ex— tracranial Arterial Occlusion,JSEAO)。
共有2l所美国大学医疗机构参与研究,试验发现:(1)中风急性期,药物治疗死亡率为20%,而 CEA手术治疗死亡率为40%;(2)CEA作为预防性手术必须在中风发生前进行;(3)围手术期并发症率为2%~20%;(4)双侧病变和对侧完全闭塞的患者手术获益较多;(5)椎基底动脉缺血症状在CEA后常可获缓解;(6)CEA术可能导致颅内出血;(7)完全闭塞的颈内动脉术后症状极少得以缓解。
颈动脉狭窄介入治疗操作规范(专家共识)目前脑血管病、心血管病、恶性肿瘤是引起患者死亡的三大主要原因,脑血管病也是致残率最高的疾病。
根据20世纪80年代至本世纪初,中国世界卫牛组织监测心血管疾病的趋势和决定因素研究(MONICA)前瞻性研究(调奋人群涵盖我国16个省市约330万人)和1986年全军脑血管病流行病学协作组回顾性研究(研究人群涵盖我国的29个省市580万人),脑卒中病死人数占城市死亡人数的20%、占农村死亡人数的19%;全年龄组平均年龄标化发病率为116/10万,平均年龄标化患病率为3%。
在所有脑卒中患者中,缺血性脑血管病约占80%。
缺血性脑血管病主要是由于脑供血动脉的狭窄所导致的血栓形成和栓子脱落引起的脑动脉栓塞和脑梗死,颅外段颈动脉狭窄是缺血性脑血管病的主要病因之一。
据国内外报道,20%~30%脑血管病的直接发病原因是颈动脉狭。
因此,治疗颈动脉狭窄的主要目的之一是预防缺血性脑血管病的进一步发展即脑梗死的发生;其二是解除颈动脉狭窄所引起的一系列脑缺血症状。
颈动脉狭窄的主要病因有动脉粥样硬化(atherosclerosis)、大动脉炎(takayasu arteritis)及纤维肌肉结构不良(fibromuscular dysplasia)等;其他病因如外伤、动脉扭转、先天性动脉闭锁、肿瘤、动脉或动脉周围炎、放疗后纤维化等较少见。
在欧洲的一些国家和美国,约90%的颈动脉狭窄是由动脉粥样硬化所致;在我国中青年患者中,大动脉炎也是比较常见的病因。
颈动脉粥样硬化病变主要累及起始部及颈内外动脉分叉处。
在粥样斑块的基础上,可以产生附肇血栓和微栓子脱落;斑块内出血、纤维化和钙化引起狭窄进行性加重;血管壁溃疡、夹层及动脉瘤形成产生局部血流动力学改变等病理变化。
最终导致颈动脉狭窄、闭塞及脑组织的缺血和梗死。
颈动脉狭窄的治疗方法丰要有药物治疗、血管内介入治疗和外科手术颈动脉内膜剥脱术(carotid endarterectomy,CEA)。