糖尿病肾病病例+理论
- 格式:ppt
- 大小:2.43 MB
- 文档页数:1

一、病例分析:王XX,女,56岁,主诉:反复泡沫尿两年余,加重一周。
病史:患者2年前体检时发现蛋白尿、血尿,当时查尿常规示:pro(2+),RBC(3+),后于肾炎康复片、中草药治疗,病情时好时坏,自诉尿pro波动于+~2+,RBC(-),近一周自觉尿中泡沫增多,故来院就诊。
刻下:患者小便混浊,小便乳白如脂膏,精神萎靡,消瘦无力,腰膝酸软,头晕耳鸣,面色咣白,形寒肢冷。
胃纳一般,便溏,夜寐尚安。
查体:T 37℃P72次/分R 18次/分BP 150/100mmHg。
神清,精神一般,皮肤粘膜未见黄染,颈静脉无怒张,心率72次/分,律齐;两肺呼吸音粗,未闻及干湿罗音,腹软,无压痛,移动性浊音(-),肝脾肋下未及。
双下肢轻度浮肿。
舌质淡红,脉沉细。
辅检:尿常规:pro(2+)。
24h尿蛋白定量1.2g。
血钾5.2mmol/L。
肾功能:尿素5.4mmol/L;血肌酐162umol/L;尿酸333umol/L。
血脂:TG 1.5mmol/L,TC4.8mmol/L。
空腹血糖9.5mmol/L。
糖化血红蛋白7.5%。
血浆白蛋白38g/L。
进一步问诊:诱发因素:两年前及此次发病(如劳累、剧烈运动、发热、食物、药物等)。
若有发热,多久后发病。
主症特点:泡沫尿是一过性还是持续性;是否有肉眼血尿伴随症状:有无口干、多饮、多尿等;有无关节红肿热痛、畸形;有无皮疹;有无体重减轻;有无发热、有无尿频尿急尿痛、有无腰酸腰痛等;是否有口苦,尿道有灼热感;有无小腹坠胀,劳累或进食油腻则发作加重等。
(结合十问歌)。
诊疗经过(略)既往史:是否有泌尿道感染、一过性蛋白尿、血尿病史等,有无糖尿病、高血压、肝炎、肿瘤疾病等病史。
过敏史:有无食物及药物过敏史(过敏性紫癜性肾炎)。
家族史:是否有糖尿病、高血压、肝炎、肿瘤疾病等病史。
进一步查体:颜面部及眼睑是否有水肿?肾区叩击痛?肾脏是否可以触及?输尿管点压痛?腹部体检?进一步辅助检查:ANA 、ENA、ds-DNA、C3、C4、ANCA;肿瘤指标;肝功能、三对半;血常规、凝血功能;β2-MG、尿MA、尿RBP、尿NAG酶;尿沉渣、尿相差、中段尿培养;B超、CT、造影、甚至膀胱镜;肾穿刺、肝肾功能、眼底检查等。


糖尿病肾病(CKD5期)个案分析作者:来源:《糖尿病新世界》2009年第03期病例简介糖尿病肾病患者,男,83岁,身高170cm,体重55公斤。
退休大学教师,生活自理。
患2型糖尿病15年,6年前发现尿蛋白阳性,5年前血肌酐增高,高血压病史4年。
2006年9月开始住院糖尿病肾病门诊随访。
一个月前开始下肢水肿,目前无水肿,无力,每天基本卧床,活动仅限于必要的生活如入厕、吃饭等。
无恶心、呕吐症状。
尿量正常2000ml左右。
常常上午和夜间低血糖,因此来肾内科门诊向营养师咨询。
1.日常饮食情况:早餐:半个苹果中餐:牛奶250毫升,丝瓜150克,菠菜50克晚餐:米饭1碗(100克)、肉末25克,青菜50克2.用药情况:使用胰岛素50R,早10单位,晚8单位;同时使用2种降压药和降脂药物。
3.化验检查:血肌酐:289mmol/L;尿酸560mg/dl ;尿素21.7 mmol/L;血钾5.51 mmol/L;空腹血糖4.7 mmol/L;血压140/60mmHg;糖化血红蛋白控制在5.4%~6.3%;甘油三脂 1.29mmol/L;总胆固醇6.82mmol/L;低密度脂蛋白胆固醇5.51 mmol/L。
其余化验正常。
病例分析营养师了解上述情况后,认为目前患者存在的问题:高血钾、高血尿酸、高血脂、高血压、血糖不稳定,经常上午和夜间低血糖、目前为慢性肾脏病(CKD)的分期为5期、活动量很少、心理负担重。
营养处方1.饮食的改变建议由于血尿酸高限制高嘌呤的食物,但是鸡蛋、牛奶、淀粉、米面、青菜、水果、植物油属于低嘌呤食物,尽量选择这些食物满足患者热量、蛋白质等营养素的需要。
患者需限制高钾食物,尽量选择瓜茄类如西葫芦、冬瓜、黄瓜、丝瓜,以及白菜、圆白菜等含钾低的食物,同时建议患者向医生咨询其用药中有无引起高血钾的药物。
日常饮食参考:早餐:牛奶250毫升,面包2片(1量主食),凉拌时令青菜加餐:上午9-10点半个苹果午餐:主食2量,1个鸡蛋,时令青菜半斤以上(若叶类青菜用开水烫过再炒制,为了去掉钾元素)晚餐:主食2量(尽量用麦淀粉)时令青菜半斤以上加餐:睡前1杯酸奶采取循序渐进的限盐方式,用一个月时间将食盐食用量降至2~3克/天。


糖尿病肾病的分析报告
糖尿病肾病是指由糖尿病造成的肾脏损害,是糖尿病最严重的并发症之一。
糖尿病肾病通常发生在糖尿病患者中长期高血糖情况下,与高血糖对肾脏的直接损害和血管损伤有关。
早期肾病一般无明显症状,当发生肾功能衰竭时,病人可能会表现为水肿、高血压、蛋白尿等症状。
本次分析报告目的是了解糖尿病肾病的发病情况以及预防和治疗的方法。
1. 发病情况:糖尿病肾病主要发生在糖尿病患者中,尤其是长期未得到有效控制血糖的患者。
统计数据显示,糖尿病肾病已经成为我国慢性肾脏病最主要的原因之一,患病率逐年上升。
2. 病理变化:糖尿病肾病的病理变化主要表现为肾小球的增大和基底膜的增厚,此外还伴有肾小管和间质的病理改变。
这些变化导致了肾小球滤过功能的损害,从而出现尿蛋白等症状。
3. 早期诊断:早期糖尿病肾病通常无明显症状,因此建议糖尿病患者进行定期尿液检查,以发现是否存在蛋白尿等早期肾脏损害的迹象。
4. 预防和治疗:有效的控制血糖是预防和治疗糖尿病肾病的关键。
除了良好的血糖控制外,合理饮食和适量运动也是必不可少的。
此外,药物治疗也是必需的,例如血压控制药物可以降低血压和减轻肾脏的负担。
对于已经发展到晚期肾病的患者,可能需要透析治疗甚至肾移植。
总结起来,糖尿病肾病是糖尿病最严重的并发症之一,患病率逐年上升。
通过控制血糖、合理饮食、适量运动和药物治疗等手段可以预防和治疗糖尿病肾病。
尤其是早期诊断和治疗,对于保护肾功能和延缓糖尿病肾病进展非常重要。

病例讨论糖尿病肾病糖尿病肾病,又称糖尿病肾病症或糖尿病性肾病,是由于糖尿病引起的肾脏损害。
它是糖尿病患者最常见的并发症之一,常常导致肾功能不全和慢性肾衰竭。
本文将通过病例讨论的方式,探讨糖尿病肾病的病因、临床表现、诊断和治疗,以及预防该病的措施。
病例讨论:病例:一名53岁的男性患者,有10年糖尿病病史,最近查血肌酐升高,尿蛋白阳性,并伴有浮肿的症状。
根据这位患者的病史和症状,我们可以初步判断他可能患有糖尿病肾病。
病因:糖尿病肾病的病因复杂,主要包括高血糖、高血压、高脂血症等。
长期高血糖会损伤肾小球的滤过膜,导致蛋白尿和肾小球滤过率下降。
高血压会使肾小动脉硬化,进而引起肾血流量减少和肾小球高压,加速肾小球的损害。
临床表现:糖尿病肾病早期通常无症状,随着疾病的进展,患者可能出现尿蛋白阳性、血尿、肾功能不全等症状。
浮肿是该病的常见症状之一,主要是由于肾功能下降引起的水和盐的潴留。
糖尿病肾病还可能导致贫血、高血压等其他并发症。
诊断糖尿病肾病主要依靠尿蛋白定量以及肾功能的评估。
24小时尿蛋白定量超过150mg/天被认为是糖尿病肾病的标志之一。
此外,还可以通过血肌酐、血尿素氮等指标的检测来评估肾功能。
治疗:糖尿病肾病的治疗旨在控制血糖、控制血压、减轻尿蛋白和保护肾功能。
1. 控制血糖:通过饮食控制、药物治疗或胰岛素注射等方式控制血糖水平,减少进一步的肾损害。
2. 控制血压:严格控制血压,减轻对肾脏的损伤。
常用的降压药物包括ACE抑制剂、ARB等。
3. 减轻尿蛋白:控制蛋白摄入,限制蛋白尿的产生。
抗凝血药物、抗炎药物等也可用于减轻尿蛋白。
4. 保护肾功能:始终密切监测肾功能,及时调整治疗方案。
必要时可以进行血液透析或肾移植等治疗。
预防:预防糖尿病肾病的关键在于控制糖尿病本身。
糖尿病患者要坚持规律的饮食、适量运动,按时服药,并定期复查血糖、肾功能等指标。
此外,戒烟限酒、保持健康的体重和血压也是预防糖尿病肾病的重要措施。
糖尿病肾病患者肾脏病变特点和病史糖尿病肾病(DKD)是糖尿病患者的常见并发症(约为40%),亦是导致全球慢性肾脏病的主要原因。
本文就DKD患者肾脏病变特点和自然病史进行了总结。
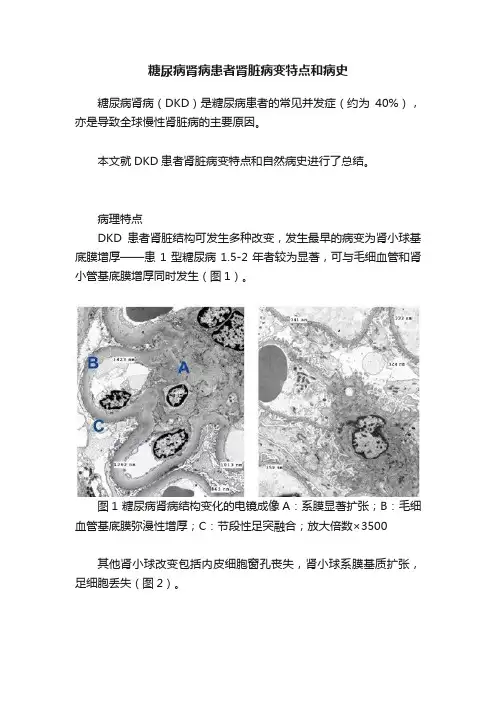
病理特点DKD患者肾脏结构可发生多种改变,发生最早的病变为肾小球基底膜增厚——患1型糖尿病1.5-2年者较为显著,可与毛细血管和肾小管基底膜增厚同时发生(图1)。
图1 糖尿病肾病结构变化的电镜成像A:系膜显著扩张;B:毛细血管基底膜弥漫性增厚;C:节段性足突融合;放大倍数×3500其他肾小球改变包括内皮细胞窗孔丧失,肾小球系膜基质扩张,足细胞丢失(图2)。
图2 正常肾脏和糖尿病肾病肾脏形态;糖尿病肾病肾脏结构改变包括肾小球基底膜增厚,足突融合,足细胞脱落,系膜基质扩张患1型糖尿病后5-7年可出现系膜区扩张。
随着糖尿病进展,可见节段性肾小球膜溶解,与Kimmelstiel-Wilson结节和微血管瘤的发生相关(图3)。
图3 糖尿病肾病组织学变化;A:正常肾小球;B:弥漫性系膜扩张伴系膜细胞增殖;C:系膜扩张伴早期结节和肾小球膜溶解;D:Kimmelstiel-Wilson结节;E:毛细血管扩张形成微血管瘤;F:衰退的肾小球;A-D,F:PAS染色;E:琼斯染色;放大倍数×400内皮下血浆蛋白沉积可引起渗出性病变,PAS染色阳性,电子致密物沉积可见于小动脉、肾小球毛细血管及微动脉瘤。
鲍曼氏囊和近端肾小管中可见类似的上皮下沉积物。
糖尿病晚期,间质病变和肾小球病变可导致节段性和球性硬化。
1型糖尿病患者肾小球滤过率,蛋白尿和高血压与肾小球系膜扩张密切相关,与肾小球基底膜增宽相关性较小(图4)。
2型糖尿病患者肾脏结构改变与1型糖尿病患者相似。
图4 DKD肾小管间质病变和小动脉玻璃样变性;A:正常肾皮质;B:肾小管基底膜增厚,间质增宽;C:动脉玻璃样变性;D:晚期DKD肾小管和间质增厚,肾小管基底膜皱褶(实现箭头),肾小管萎缩(虚线箭头)及管型、间质增宽伴纤维化和炎性细胞(点箭头);PAS染色,放大倍数:×200自然病史DKD自然病史是不断变化的,多数DKD患者并非是经典的由肾小球超滤进展至持续性蛋白尿伴高血压和GFR下降(图5)。



