详细地冠脉造影全程图解
- 格式:doc
- 大小:20.50 KB
- 文档页数:12

冠状动脉造影R AO——右前斜位LAO—左前斜位CRA——头位CAU——足位AP—后前位冠状动脉造影投照体位冠状动脉造影体位的选择以充分暴露病变为原则,由于冠脉造影的局限性,即便是冠脉造影正常的患者也宜多角度投射。
常用冠脉造影投照体位(图8及表4)。
图8冠脉造影投照角度示意图黑色箭头代表X线的方向;A .前位、侧位、左前斜、右前斜; B.头位和足位的区分主要以图像增强器的位置而定,当图像增强器斜向患者的头端时,称为头位(cranial );当图像增强器斜向患者的足端时称为足位(caudal )。
C.右前斜30°(RAO 30 )和左前斜40°; D.头位30°和足位20°冠状动脉造影投照体位[2 ]RCA LCX LAD (1)近段RCA (4)近段LCX (7)近段LAD30° LAO^30° CAU 30° LAO^30° CAU 30° LAO^30° CRA 30° LAO^30° CAU 60° LAO^30° CAU 30° LAO^30° CAU 90° LAO^30° CAU 60° LAO^30° CAU 45° LAO(2)中段RCA (5)钝缘支(8)中段LAD45° LAO 30° LAO^30° CAU 60° LAO^30° CRA 30° LAO 60° LAO^30° CAU 30° LAO^30° CRA 90° LAO 90° LAO60° LAO^30° CAU (3)远段RCA (6)远段LCX (9)远端LAD30° LAO^30° CRA 30° LAO^30° CAU 30° LAO^30° CAU 90° LAO 60° LAO^30° CRA 45° LAO60° LAO^30° CRAM ff!支山腭!cWifSAI AO 60 4 CRA 30灼角tfiiJIM2J .AO 60AP ( RA 30。
图文并茂从流程到诊断,详解冠状动脉造影!冠状动脉造影是诊断冠状动脉粥样硬化性心脏病(冠心病)的一种常用而且有效的方法,是一种较为安全可靠的有创诊断技术,现已广泛应用于临床,被认为是诊断冠心病的“金标准”。
冠脉造影只能显示直径大于0.5mm血管。
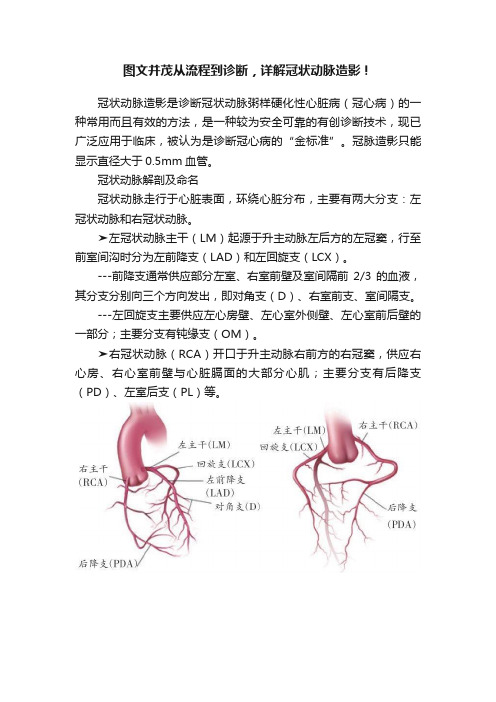
冠状动脉解剖及命名冠状动脉走行于心脏表面,环绕心脏分布,主要有两大分支:左冠状动脉和右冠状动脉。
➤左冠状动脉主干(LM)起源于升主动脉左后方的左冠窦,行至前室间沟时分为左前降支(LAD)和左回旋支(LCX)。
---前降支通常供应部分左室、右室前壁及室间隔前2/3的血液,其分支分别向三个方向发出,即对角支(D)、右室前支、室间隔支。
---左回旋支主要供应左心房壁、左心室外侧壁、左心室前后壁的一部分;主要分支有钝缘支(OM)。
➤右冠状动脉(RCA)开口于升主动脉右前方的右冠窦,供应右心房、右心室前壁与心脏膈面的大部分心肌;主要分支有后降支(PD)、左室后支(PL)等。
正头位:正位+头位------AP+CRA左肩位:左前斜+头位---LAO+CRA蜘蛛位:左前斜+足位---LAO+CAU正足位:正位+足位------AP+CAU肝位:右前斜+足位---RAO+CAU右肩位:右前斜+头位---RAO+CRA正头位:正位+头位:观察LAD近、中段,LAD与对角支分叉处左肩位:左前斜+头位:观察LAD中、远段和对角支开口蜘蛛位:观察LM、LAD、LCX开口病变,LCX体部、OM开口和体部肝位:右前斜+足位:观察LAD、LCX起始部、LCX体部、OM 开口和体部右冠状动脉造影常用的投照体位:(左侧倾斜或头位)左前斜:RCA呈“C”型,观察RCA开口、起始部至后降支后前位+头位:RCA呈“L”型,观察RCA远端分支及其开口情况冠状动脉造影的适应证以诊断为主要目的1.不明原因的胸痛或心律失常,需冠状动脉造影除外冠心病。
2.不明原因的左心功能不全,主要见于扩张型心肌病或缺血性心肌病,两者鉴别往往需要行冠状动脉造影。




1.左主干2.前降支近段3.前降支中段4.前降支远段5.第一对角支6.第二对角支7.回旋支近段8.回旋支远段9.钝缘支10.后降支11.窦房结动脉12.圆锥支13.右冠状动脉近段14.右冠状动脉中段15.右冠状动脉远段16.房室结动脉17.后降支18.左心室支19.右心室支20.锐缘支21.室间隔穿支22.左心房支正位(AP):图象增强器直接对着胸骨;左、右侧位:图象增强器分别位于受检者左侧或右侧,其X线与正位垂直;左、右前斜位(LAO,RAO):图象增强器分别位于受检者左侧或右侧且斜向观测心脏;头、足位:图象增强器分别位于受检者的头部或足部;右前斜+头位(右肩位):从受检者右肩观测心脏;左前斜+头位(左肩位):从受检者左肩观测心脏;右前斜+足位(肝位):从受检者肝区观测心脏;左前斜+足位(脾位、蜘蛛位):从受检者脾区观测心脏;前后位Anterior Posterior Projection (AP)LCA LAO45LCA RAO30°右前斜(RAO)30º+足位(Cau)20º(肝位)LAO 45º+ Cau 20º(脾位、蜘蛛位):观察LM、LAD、LCX开口病变(三分叉),LCX体部、钝缘支(OM)开口和体部正位(AP)+头位(Cra)观察LAD近、中段,LAD 与对角支分叉处;观察LM开口用于支架定位左前斜(LAO) 45º+ 头位(Cra) 20º观察LAD中、远段和对角支开口和全程右前斜(RAO)30º+头位(Cra)20º(右肩位)观察LAD中、远段前位(AP)+ 足位(Cau) 20º观察LM、LAD、LCX开口、近端,LCX体部和OM开口;左侧位: LAD,LCX近、中段;左前斜(LAO) 45º右冠状动脉呈“C”型,观察RCA开口、起始部至后降支;前位(AP)+ 头位(Cra) 20º右冠状动脉呈“L”型,观察RCA远端分支及其开口情况;右前位(RAO)观察RCA中段冠状动脉造影识图小窍门一般常识o 左前斜位(LAO):脊柱位于图像右侧,心尖指向左侧o 右前斜位(RAO):脊柱位于图像左侧,心尖指向右侧o 肋骨与脊柱相连,向前下方走行,如果在图像中看不到脊柱,可根据肋骨的走行方向判断脊柱的位置o 主动脉沿脊柱自下而上走行,导引导管走在其中(股动脉入路),故导引导管在图像的部位总与脊柱一致右冠状动脉(RCA)o 左前斜位:形状似“C”o 右前斜位:形状似“L”左冠状动脉(LCA)o 回旋支(LCX))永远最靠近脊柱o 左前斜位(LAO):前降支(LAD)位于图像左侧,间隔支(SP)从前降支左侧发出向左下走行,对角支(DX)从前降支右侧发出向右下走行o 右前斜位(RAO):前降支(LAD)位于图像上部,间隔支(SP)垂直于前降支发出向下走行,o 左侧位:前降支(LAD)与回旋支(LCX)勾勒出心脏的轮廓• 右冠主干走行于右房室沟内,在心后十字之前分枝为后降支动脉和右房室动脉 • 圆锥动脉 • 窦房结动脉 • 锐缘支动脉 • 后降支动脉 • 右房室动脉• 左主干的延伸 •• 左前降支近段在右前斜位15-30度暴露最清楚 • 左前斜位时,近段缩短,而中远段暴露较好 • 间隔支动脉 •• 对角支动脉左冠状动脉(Left Coronary Artery, LCA);左主干(Left Main, LM);左前降支(Left Anterior Descending, LAD)对角支(Diagonal, D)间隔支(Septal, S)左回旋支(Left Circumflex, LCX)钝缘支(Obtuse Marginal, OM)右冠状动脉(Right Coronary Artery, RCA )左室后支( Posterior branches of left ventricular, PL )。
史上最详细:冠脉造影全程图解作为一个新手,我想大家在第一次走进导管室时,会感到莫名紧张和茫然失措,你不知道自己的位置,不知道该干什么。
不要紧,当你能耐心读完以下文字后,也许结果会不一样。
学习冠脉造影,是学习介入治疗手术的前奏,是基础,是基本功,是一个飞行员在真正驾驶战斗机前,在教练机上的几千个小时的实战训练。
在接触介入造影术前,大家肯定做了不少的功课,而真正操作起来,却想不起来了。
所以,今天我们将其简化,和大家一步一步地讨论单纯造影术的操作流程细节,和鲜为人知的注意事项。
就从推病人进导管室,上导管床开始学起吧!这时,你将成为助手的助手。
首先,帮助病人躺在导管床合适的位置上,头向C 型臂,现在大家越来越倾向于桡动脉入路,所以我们先从摆穿刺手,也就是固定右手开始。
将病人右臂外展45°左右,放在右手支撑板上,为了给操作者提供良好的穿刺体位,在病人右手腕下垫上绷带卷,或者纱布包,有条件最好垫上500 ml 的袋装盐水,既能支撑,病人舒服,还能充分暴露穿刺点。
把支撑板和盐水袋子用手术包的外包装袋套上,视野干净多了。
然后用绷带绕患者右手掌捆扎结实,避免其移动。
自指尖一直到肘关节进行消毒,如下图。
谨慎起见,建议将右股动脉穿刺点也准备好,提前消好毒。
已备桡动脉穿不成功的不时之需。
消好毒,请站到一边,因为助手将铺手术巾了,这时你可以穿好铅衣,站在一旁看看肝素是怎么配置的,心电监护的联接,三联三通的联接,并学习助手操作。
当你站在一旁观察上十几台造影术后,你大可以试一试助手的工作。
有些工作不可能看会,比如说摇床到位!一个合格的助手,其实不输术者,阜外医院的摇床者多是经验丰富的专家,因为一台造影做得成不成功。
最关键的不是你造没造成影,而是你造的影是不是能完整将血管展开看清。
这就全凭助手摇床的技术了。
关于摇床,我们下次另讲。
穿上手术衣,站在助手的位置上,该从何处下手呢?就从整理手术台铺无菌巾开始。
首先要帮助操作者整理手术台,可以趁机学习造影所用的基本器械了。
一个造影所需的器械有:桡动脉穿刺包(将东西取出,放到弯盘里备用);造影导丝(一般为绿色J 头硬导丝,或者超滑又叫泥鳅导丝,它将在血管迂曲时发挥让人惊讶的通过效果);造影导管(一般为5 F 多功能导管);三联三通,输液器(2 个),测压导管,针管(5 ml 一个,20 ml 两个),肝素盐水盘,硝酸甘油杯,冲洗盆,两袋普通生理盐水,纱布两包,都要摆的井井有条。
这时助手的助手消毒完手了,那就赶快铺无菌巾吧。
在你铺的时候,操作者用5 ml 针管抽麻药,用一个20 ml 的针管抽取硝酸甘油和肝素。
当你铺好了,此时操作者已经开始选择穿刺点准备穿刺了。
这时可别在旁边傻站着,将造影导管用肝素盐水预冲下后将导丝穿入造影导管备用,然后连接三联三通。
连接好三联三通时,术者应该已经穿刺成功了,硝酸甘油和肝素(或者「鸡尾酒」)也已经推入病人血管中了,那请你将穿好导丝的造影导管递给术者,站在术者旁边,将机头位置摆正(即正位)。
那我们预备准备正式开始吧!首先还是要强调,助手的工作很重要,甚至有时强过术者!当你递给术者导管时,将导丝稍后撤,J 型头退入导管内,术者会将导管头塞入动脉鞘管,你的工作正式开始,小步快走,送入导丝。
一定感觉下有没有阻力,动作要轻柔,如果遇到任何阻力,马上停止推送,通知术者。
在这里提醒下,大家注意J 头导丝和多功能导管的长度。
有时略有阻力是因为J 头导丝通过导管头U 型弯,你可目测导丝在导管外的剩余长度来区别是遇到血管迂曲还是在导管头U 型弯的阻力。
如果推送顺利,要将导丝推送到末端,尾部剩下大约10-15 cm 即可。
此时术者会踩线,你的任务是摇床。
看到导丝J 型头位置,此位置一般已经在锁骨下动脉了!术者会继续送入导管,你可以将导丝导管交给术者,由术者进行导管操作。
咱们助手就应该专心致志摇床了。
摇床要使屏幕始终跟着导丝头走,就是屏幕始终显示导丝头,大部分初学者摇到不知道哪里去了,这里首先大家要掌握人体解剖结构,了解血管走形,知道机头位置与投射部位关系。
把看屏幕想象成在机头正上方看病人,你向前推,病人位置便是向右,向上推,病人投射影便是向下,就是你推床向那,屏幕显示病人投射影就向相反的方向。
顺便教给大家一个学习方法小窍门,你可以在一张A4 纸上画一个大概人形,用手机摄像头来看,手机屏幕就是机头所看到的影响,你固定手机,来推动A4 纸,代替练习摇床,你就会学的飞快的!。
当导丝送入后,踩线,将床摇到病人右锁骨处正好在机头正下方,你可以看着病人位置摇到位后,看看屏幕,切忌摇床不固定而出现滑床。
一般会看到导丝向左侧走入到锁骨下动脉。
跟随导丝头摇床,导丝会进入到升主动脉,然后下行,导丝头会在窦底盘曲。
此时助手固定导丝,将体位摆为正位,将屏幕显示。
术者将送入导管,到位后抽出导丝,助手将导丝取走,放入冲洗盆内备用,顺手将连接好并抽取5-7 ml 造影剂的三联三通递给术者。
由术者操作导管进入左冠口。
此时你的任务是学习术者的导管操作手法了。
术者会冒烟,寻找冠口位置,操作导管,当看到导管头在冠口有一个弹入动作时,术者会小冒烟,确定以插入冠口。
此时助手的重任到了:摇床到位!这是造影术最关键的环节,也是考验你技术过不过关的重要时刻。
摇床到位的好坏,直接影响造影结果,马虎不得!一般造影,会首先选择左冠造影(为什么?),左冠造影我们一般选择6 个固定体位,根据不同情况会进行小调整。
当正位导管到位后,马上选择正头位然后是左肩位—蜘蛛位—正足位—肝位—右肩位。
这样便于记忆,顺时针转一圈嘛!为控制篇幅,关注心血管时间后,到菜单页回复「0728」可获取上面六个固定体位的示意图。
以上基本可以总结为助手的基本工作,当然,现实中我们的工作其实远远不止于此。
但这毕竟是基础嘛!当助手的工作熟悉后,我们可以正式开始进行单独操作了。
言归正传,在造影准备时,助手有助手的工作,那术者此时该干什么呢?对,桡动脉穿刺!在这里,我只讲桡动脉穿刺,因为是现在冠脉造影的大趋势么!股动脉穿刺比较简单,我不赘述。
我们一般用泰尔茂的桡动脉穿刺鞘,用的透壁穿刺法。
先从认识泰尔茂的穿刺鞘管套装开始吧。
这是标准的穿刺套装(导丝未显示)认识了穿刺鞘,那我们就谈谈桡动脉穿刺吧。
实际操作该怎么办呢?其中又有什么书上或资料上没写的小细节和小窍门呢?首先是穿刺点的选择。
我们一般选择在搏动点最清楚,最强处,也就是右手腕横纹下一厘米左右,也就是大概第二腕横纹处进行穿刺。
因为此处没有大的静脉,所以没有误穿静脉的担心,只要穿刺针有回血,肯定是进动脉了,而此处的迂曲畸形也很少,进导丝一般不会有阻力。
若是此处穿刺未成功,可以向近心端移动1 cm 左右,再进行穿刺。
技术熟练了以后,基本上不会穿第三针!但不能保证穿第二针哦!用三指定位法,以食指为搏动最强点为穿刺点和麻醉点,中指及无名指标记动脉大体走向,针刺进皮肤后就要沿此走向进针。
进行表皮浸润麻醉。
麻药量不要太大,1 ml 左右即可,尽量使针头与皮肤平行进针,免得皮丘太大影响穿刺时搏动感变弱或搏动弥散,导致进针偏移。
老年人血管多少有些硬化,妇女则血管很细,此时会出现血管滑动,所以,进针时要用手指轻轻按压血管,以固定动脉。
穿刺成功后可少量的补充点麻药,以避免出现桡动脉痉挛,补充就沿导丝进入方向穿刺点后2-5 mm 内补充1 ml 即可,不用太多。
麻醉完成后,关键的是进针了,进针角度一般与皮肤呈30°-45°角,若是血管粗,而表浅,则穿刺角度大些亦可,若是血管细,搏动感不明显,则穿刺角度略小,进针点可选择麻醉的进针点。
记住:一针见血。
感觉动脉搏动最强点,用指腹来感觉,指腹的中点,即穿刺点。
穿刺时针进入皮肤下后,可以摸一摸,感觉下针尖走向和动脉搏动最强点的位置关系,来调整进针后的走向。
新手不建议上图的站在手臂一侧进行穿刺,因为你手下的角度往往与你的视角有关,容易看着像是沿血管走向进针,其实和走向有一定的角度,而导致:我摸着是这个点,怎么老是穿不进去的尴尬。
我的意见是,新手最好与患者手垂直站立!而不是平行站立。
这样,你观看的角度是一条类似竖线,这样进针,不会因视线关系偏移,提高穿刺的成功率。
进针后,穿刺套管针将会有回血。
拔出针芯。
右手持导丝,左手缓慢退针。
见回血(动脉喷血)后迅速送入导丝。
一般体外剩余5-10 cm 左右后,可用破皮刀破皮,以便鞘管送入。
送入鞘管,导丝尾端必须露出鞘管尾端,以免导丝脱落入体内。
送入后连同导丝一起拔出针芯。
然后注射硝酸甘油+肝素。
至此,穿刺成功,可以进行正式的造影了。
将造影导管头端塞入鞘管头,助手送入导丝,当外露导丝10-15 cm时,踩线,小步快走送入造影导管,当进入锁骨下动脉时,如下图。
可嘱病人深吸气并憋住,一般导丝可顺利进入升主动脉,下降至窦底,使导丝盘成L 型时,如下图。
然后导管跟进,固定导丝,进入窦底,导管进入如图时可回撤导丝。
切记,导丝进入导管前缓慢后撤,进入后可快速后撤,直至撤出体外,然后可以放脚不用踩线啦,连接三联三通,回抽见血(避免进入气泡!切记!)正式开始造影。
记得前面的问题么?为什么一般先进行左冠造影?因为一般多功能造影导管进入窦底后,根据导管铸型,其自然指向左侧,此时注意不要送入导丝过深,否则易进入左室。
如果进入左室,心电监护会显示连串的室性早搏,不要紧张,马上回撤导丝后即可。
以正位轻柔旋转导管,每次旋转15°左右,因为扭送力及扭送延迟的关系,看到导管头旋转后才可继续旋转,切忌粗暴旋转,大角度旋转。
一般左冠开口位置。
在大概此位置小冒烟,一般可以看到左冠开口,然后轻轻外提或内送导管,使之与开口水平,然后轻柔旋转导管,一般会有一个弹入动作,表示已经进入左冠,小冒烟的目的一个是寻找左冠开口位置,另一个就是观察开口大体情况,如开口即有狭窄,那造影时就一定万分谨慎,避免损伤开口而造成严重后果。
进入左冠后,第一件事:测压!原因么,避免嵌顿,而使左冠无血流。
此时,助手已经摇床到位,我们即可注入造影剂,注入时手脚配合,先踩线—出现图像后,缓慢注入—迅速注入—停止注入—造影剂排空—停止踩线。
缓慢和迅速注入的原因:避免一下子快速注入造成的血管内皮损伤和因为反弹力的原因使导管脱出。
一般过2-3 个心动周期即可。
此过程不要看手上的三联三通,不要看用了多少造影剂。
眼睛盯着屏幕,手不要乱动,固定好导管。
观察病人的心电监护及压力,观察病人造影图像,牢记那个体位观察病变清楚了然。
一个体位完成后,助手会摇床,此时你可以测压同时抽些造影剂,当你做完抽取造影剂,一般助手已经将下一个体位摆好。
当左冠六个标准体位完成后,透视下轻轻回撤导管,使之脱离左冠口,此时助手调整左前斜45°,好进行右冠造影吧!右冠造影的难度较之左冠更大。