浅谈颅内静脉及静脉窦血栓形成的诊断
- 格式:pdf
- 大小:295.89 KB
- 文档页数:2

中国颅内静脉和静脉窦血栓形成诊疗指导规范(2022)颅内静脉和静脉窦血栓形成约占所有脑卒中的0.5%~1.0%,多见于妊娠妇女、服用口服避孕药的女性以及<45岁的年轻人群。
对其治疗也仅局限于降颅压、抗癫痫等对症治疗。
目前,抗凝治疗是CVST 首选的治疗方法。
大量文献报道,接受溶栓治疗患者的血管再通率较高,尤其是患者在接受抗凝治疗后,病情仍继续恶化或尽管采用其他处理措施,但颅内压仍然较高,则应考虑溶栓治疗。
但目前的证据仅来自系列病例研究报道,缺乏循证医学研究证明溶栓与抗凝治疗的优劣性以及不同溶栓治疗方法的疗效。
01病因及诱因①遗传性高凝状态:抗凝血酶缺乏、补体蛋白C和S缺乏、激活蛋白Ⅴ抵抗、Ⅴ因子突变、凝血酶原突变、亚甲基四氢叶酸还原酶突变致高半胱氨酸血症等。
②获得性高凝状态:妊娠、产褥期、高半胱氨酸血症、抗磷脂抗体、肾病综合征等。
③感染:脑膜炎、耳炎、乳突炎、鼻窦炎、颈部、面部和嘴部感染、系统性感染、获得性免疫缺陷综合征等。
④炎症反应和自身免疫性疾病:系统性红斑狼疮、韦格纳肉芽肿病、结节病、炎性肠炎、血栓闭塞性血管炎、Adamantiades-Bechet病等。
⑤肿瘤:神经系统肿瘤、全身恶性肿瘤、神经系统外实体瘤等。
⑥血液病:红细胞增多症、血栓性血小板减少性紫癜、血小板增多症、严重贫血和自体免疫溶血性疾病、阵发性夜间血红蛋白尿、肝素诱导血小板减少症等。
⑦药物:口服避孕药、锂剂、雄激素、舒马曲坦,静脉输入免疫球蛋白、激素替代疗法、天冬酰胺酶、类固醇、违禁药品等。
⑧物理因素:头外伤、神经外科手术、颈静脉插管、脑静脉窦损伤等。
⑨其他因素:脱水(尤其儿童)、甲状腺毒症、动静脉畸形、硬脑膜动静脉瘘、先天性心脏病、放射治疗后等。
CVST患者中有54%的患者正在服用口服避孕药,34%处于遗传性或获得性血栓形成前状态,2%为妊娠妇女或产褥期女性,其他诱因包括血液系统疾病(12%)、感染(12%)及癌症(7%)。

2022颅内静脉和静脉窦血栓形成诊疗中国专家规范(全文)颅内静脉和静脉窦血栓形成(CVST)约占所有脑卒中的0.5%~1.0%,多见于妊娠妇女、服用口服避孕药的女性以及<45岁的年轻人群。
在我国,尽管CVST临床少见,但因其发病形式多样,临床表现各异,常被误诊或漏诊,具有较高的致残率和致死率;同时,由于对其发病原因尚没有明确的认识,现有临床治疗手段及评价方法缺乏统一的标准。
基于此现状,专家组联合制定了CVST治疗的指导规范。
一起来学习一下最新规范的诊断与治疗。
诊断根据临床表现、实验室检查及影像学表现一般可以确诊。
影像学建议如下。
➤尽管CT平扫或MRI有助于对怀疑CVST的患者进行初始评估,但是其阴性结果并不能排除CVST。
对于怀疑CVST的患者,如果其CT平扫或MRI结果是阴性的,或者其CT平扫或MRI已提示CVST的情况下为确定CVST的范围,建议进行静脉造影检查(CTV或MRV)。
(Ⅰ类推荐,C级证据)。
➤对于内科治疗下仍有持续或进展症状的,或有血栓扩大迹象的CVST患者,建议早期随访进行CTV或MRV检查。
(Ⅰ类推荐,C级证据)。
➤对于临床表现为CVST复发症状并既往有明确CVST病史的患者,建议复查CTV或MRV。
(Ⅰ类推荐,C级证据)。
➤结合MR的梯度回波T2敏感性加权图像有助于提高CVST诊断的准确性。
(Ⅱa类推荐,B级证据)。
➤对临床高度怀疑CVST的患者,而CTV或MRI结果不确定的患者,建议进一步行全脑血管造影术明确诊断。
(Ⅱa类推荐,C级证据)。
➤病情稳定的患者,为评估闭塞的皮层静脉或静脉窦的再通情况,在确诊后3~6个月进行CTV或MRV检查是合理的。
(Ⅱa类推荐,C级证据)。
治疗➤基础治疗➤降颅压治疗:对于轻、中度脑水肿患者,抗凝治疗可改善静脉回流,不需要其他抗高血压药物治疗。
对于重度颅内压增高的患者可使用甘露醇等脱水药物;目前尚无随机对照研究评估碳酸酐酶抑制药物或利尿剂对于CVST患者转归的影响,因此不建议对急性CVST患者使用乙酰唑胺来预防死亡或改善功能的转归;对于继发于CVST的孤立性高颅压引起严重头痛或危及视力时,如果乙酰唑胺相对安全,可考虑使用。
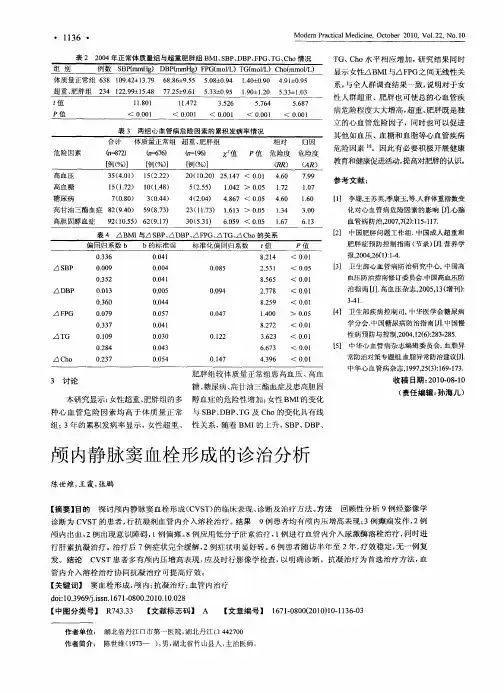








浅谈颅内静脉及静脉窦血栓形成的诊断摘要】目的讨论颅内静脉及静脉窦血栓形成的诊断。
方法:根据患者临床表现结合检查结果进行诊断并治疗。
结论:表现为海绵窦综合征的患者,依其头面部感染灶或全身化脓感染的证据,病变常累及双侧,结合脑脊液的炎性改变等,临床诊断海绵窦血栓形成一般不难。
【关键词】颅内静脉及静脉窦血栓形成诊断颅内静脉窦及静脉血栓形成是由多种病因所致的以脑静脉回流受阻、脑脊液吸收障碍为特征的一种脑血管病的特殊类型。
依病变的性质可分为感染性血栓形成和非感染性血栓形成。
Towbin在182例成人尸检中表现9%有脑静脉窦血栓形成,Scotti在一组作过脑血管造影的儿科患者中证明有3.7%为脑静脉血栓形成。
CT扫描、MRI检查、脑血管造影或数字减影造影等新技术的应用,使脑静脉和脑静脉窦梗死性疾病的发病率大为提高。
下面将颅内静脉及静脉窦血栓形成的诊断分析汇报如下。
1 病因及发病机理1.1.非炎性颅内静脉和(或)静脉窦血栓形成1.1.1全身疾病的影响:全身衰竭,慢性消耗性疾病,严重腹泻、脱水。
1.1.2颅内的因素:颅内肿瘤、颅脑创伤、脑动脉痉挛及癫痫发作缺氧均可导致静脉阻滞、血流缓慢,易于血栓形成。
1.1.3脑静脉窦血栓的扩延。
1.1.4其他的病因:口服避孕药,妊娠、分娩,真性红细胞增多症、镰状细胞贫血、严重缺铁性贫血、高凝状态。
1.1.5原因不明。
1.2.炎性颅内静脉和(或)静脉窦血栓形成均继发于感染病灶。
由于解剖的特点,海绵窦和乙状窦是炎状血栓形成最易发生的部位。
1.2.1海窦绵血栓的形成:常因颜面部、耳部、颅内以及颈咽部病灶所致。
1.2.2乙状窦血栓的形成:可因乙状窦壁直接损害而引发;也可由于乳突炎、中耳炎使流向乙状窦的小静脉发生血栓,而血栓扩展到乙状窦。
2 临床表现2.1.海绵窦血栓形成多继发于眶周、鼻及上面部“危险三角”的化脓性感染,患者可有对面部疖肿挤压史。
常急性起病,表现也较为特殊。
由于眶内静脉回流受阻而致眶周、眼睑及结膜水肿,眼球突出;行于海绵窦的动眼神经、滑车神经、外展神经及三叉神经的眼支受损,可出现眼睑下垂,眼球各方活动受限、甚至固定,瞳孔散大、对光反应消失,三叉神经眼支分布区痛觉减退,角膜反射消失。
浅谈颅内静脉及静脉窦血栓形成的诊断
发表时间:2013-02-04T10:00:51.170Z 来源:《中外健康文摘》2012年第44期供稿作者:张秀艳魏广宽王莉[导读] 对上述疾病和状态的及时诊断治疗和处理,可预防本病的发生。
张秀艳魏广宽王莉(黑龙江省医院 150036)【中图分类号】R 【文献标识码】【文章编号】1672-5085(2012)44-0231-02 【摘要】目的讨论颅内静脉及静脉窦血栓形成的诊断。
方法:根据患者临床表现结合检查结果进行诊断并治疗。
结论:表现为海绵窦综合征的患者,依其头面部感染灶或全身化脓感染的证据,病变常累及双侧,结合脑脊液的炎性改变等,临床诊断海绵窦血栓形成一般不难。
【关键词】颅内静脉及静脉窦血栓形成诊断颅内静脉窦及静脉血栓形成是由多种病因所致的以脑静脉回流受阻、脑脊液吸收障碍为特征的一种脑血管病的特殊类型。
依病变的性质可分为感染性血栓形成和非感染性血栓形成。
Towbin在182例成人尸检中表现9%有脑静脉窦血栓形成,Scotti在一组作过脑血管造影的儿科患者中证明有3.7%为脑静脉血栓形成。
CT扫描、MRI检查、脑血管造影或数字减影造影等新技术的应用,使脑静脉和脑静脉窦梗死性疾病的发病率大为提高。
下面将颅内静脉及静脉窦血栓形成的诊断分析汇报如下。
1 病因及发病机理 1.1.非炎性颅内静脉和(或)静脉窦血栓形成 1.1.1全身疾病的影响:全身衰竭,慢性消耗性疾病,严重腹泻、脱水。
1.1.2颅内的因素:颅内肿瘤、颅脑创伤、脑动脉痉挛及癫痫发作缺氧均可导致静脉阻滞、血流缓慢,易于血栓形成。
1.1.3脑静脉窦血栓的扩延。
1.1.4其他的病因:口服避孕药,妊娠、分娩,真性红细胞增多症、镰状细胞贫血、严重缺铁性贫血、高凝状态。
1.1.5原因不明。
1.2.炎性颅内静脉和(或)静脉窦血栓形成均继发于感染病灶。
由于解剖的特点,海绵窦和乙状窦是炎状血栓形成最易发生的部位。
1.2.1海窦绵血栓的形成:常因颜面部、耳部、颅内以及颈咽部病灶所致。
1.2.2乙状窦血栓的形成:可因乙状窦壁直接损害而引发;也可由于乳突炎、中耳炎使流向乙状窦的小静脉发生血栓,而血栓扩展到乙状窦。
2 临床表现 2.1.海绵窦血栓形成多继发于眶周、鼻及上面部“危险三角”的化脓性感染,患者可有对面部疖肿挤压史。
常急性起病,表现也较为特殊。
由于眶内静脉回流受阻而致眶周、眼睑及结膜水肿,眼球突出;行于海绵窦的动眼神经、滑车神经、外展神经及三叉神经的眼支受损,可出现眼睑下垂,眼球各方活动受限、甚至固定,瞳孔散大、对光反应消失,三叉神经眼支分布区痛觉减退,角膜反射消失。
因双侧海绵窦经环窦左右相连,故发病早期病变居一侧,不久可波及至对侧,但仍以原发侧为重。
视神经较少受累。
眼底可见静脉淤血、视乳头水肿,甚至出血。
并发症可见脑膜炎、脑脓肿、颈内动脉狭窄或闭塞以及垂体感染等。
2.2.上矢状窦血栓形成多为非感染性,以产褥期妇女、婴幼儿及老年患者居多。
由于上矢状窦侧壁有多处大脑上静脉的开口及蛛网膜颗粒,因此血栓形成主要引起大脑背外侧面上部静脉血液回流受阻及脑脊液吸收障碍,其部位越靠近后部则受累的脑组织越广泛,症状也越重。
临床特点为急性或亚急性起病,早期即见颅内压增高,表现为头痛、呕吐、视乳头水肿。
婴儿可见呕吐呈喷射状,前囟膨隆及其周围静脉怒张、颅骨缝分离。
可有不同程度的意识障碍,嗜睡甚至昏迷。
部分患者可有癫痫发作(局灶性或全身性)。
其他表现因受累脑组织的部位不同而有差异,也因侧支循环的建立而有变化。
若旁中央小叶受累可致双下肢瘫及膀胱功能障碍;一侧中央前、后回受损也可致偏瘫、偏身感觉障碍,但多以下肢表现为重;累及枕叶视觉皮质区可引起黑曚或偏盲。
2.3.大脑大静脉血栓形成大脑大静脉为接受大脑深静脉的主干静脉,其血栓形成临床罕见,但病情危重。
主要累及间脑、穹隆、基底节等深部结构,表现为无感染征象的高热、意识障碍、精神症状、颅内高压、去大脑强直、痫性发作等。
患者若能存活,多遗有手足徐动、舞蹈症等锥体外系统症状。
3 检查
3.1.脑电图、脑脊液检查结果均缺乏特异性改变,而影像学检查却是至关重要的。
3.2.CT 上矢状窦血栓形成患者CT增强扫描可见空三角征(高密度的三角形边为静脉窦壁,其内容物为等密度的凝血块)。
3.3.MRI的表现随发病时间的不同而有变化,最初数日T1加权像正常的血液流空效应消失,呈等T1和低T2信号血管影;发病1~2周,血栓内红细胞开始溶解,高铁血红蛋白增多,表现为T1、T2均为高信号;以后由于血栓溶解、血管再通,流空效应又复出现。
大脑大静脉血栓形成,CT可显示于丘脑、基底节等部位较对称的低密度灶。
3.4.DSA检查对CT及MRI尚不能明确诊断者,可直接显示血栓的部位和轮廓,为诊断最可靠的依据。
4 诊断
表现为海绵窦综合征的患者,依其头面部感染灶或全身化脓感染的证据,病变常累及双侧,结合脑脊液的炎性改变等,临床诊断海绵窦血栓形成一般不难。
5 诊断标准 5.1.有颅脑损伤史或为自发性。
5.2.出现搏动性眼球突出,多为一侧性,也可为双侧性,额、眶、额及眼球等部位听到与心搏节律一致的血流杂音。
压迫该侧颈动脉,杂音可消失或明显减轻。
5.3.常有眶上裂综合征表现(第Ⅲ、Ⅳ、Ⅵ及V对脑神经障碍),眼球活动受限,甚至固定,有结膜淤血、睑部静脉怒张等。
5.4.脑血管造影,在海绵窦区显示团状影像,并可见增粗的引流静脉。
6 鉴别诊断
对症状不典型者,需与其他原因所致眼球突出与眼肌麻痹相鉴别,特别需摒除眼眶蜂窝织炎等疾患。
对单纯颅内压增高,或局灶定位体征以下肢为重的脑部疾患,或以意识障碍为主症的亚急性脑病等表现者,均应考虑到脑静脉系统血栓形成的可能,应及早行影像学检查,以防误诊、漏诊。
7 讨论
颅内静脉和静脉窦血栓临床缺乏特异性,漏诊率可达73%,40%的患者平均诊断时间在10天以上,各年龄组均可发病,常无高血压、动脉粥样硬化、冠心病等病史,大多为亚急性(48小时至30天)或慢性(30天以上)起病。
症状体征主要取决于静脉(窦)血栓形成的部位、性质、大小以及继发性脑损害的程度等因素,可单侧或双侧,或左右交替出现,如存在局灶性神经功能缺损同时合并颅内压增高,应该考虑到CVST的可能,常出现急性或反复发作的头痛、视乳头水肿、一侧肢体的无力和感觉障碍、失语、偏盲、痫性发作、孤立性颅内压增高综合征、不同程度的意识障碍或精神症状。
颅内静脉窦血栓形成是脑血管病的一种特殊类型。
常起病于消耗性疾病、脑外伤、产褥期、血液病、心脏病、眼鼻颜面部感染、脑膜炎、败血症等之后。
各年龄性别均有,婴、幼儿、老年体弱、产后妇女、慢性病体弱患者易发,正确的诊断尤为重要。
对上述疾病和状态的及时诊断治疗和处理,可预防本病的发生。
参考文献
[1]柯将琼,王小同;上矢状窦血栓形成的临床研究进展[J];中国脑血管病杂志;2005年09期.
[2]明淑萍,张晓琴;影像学检查在脑静脉窦血栓形成诊断中的重要价值[J];临床误诊误治;2004年09.。