β内酰胺酶抑制剂对比
- 格式:docx
- 大小:14.03 KB
- 文档页数:2


β内酰胺酶抑制剂的差别
2014-06-18
舒巴坦、克拉维酸和三唑巴坦(他唑巴坦)
β-内酰胺酶抑制剂可以保护β-内酰胺类抗生素免受细菌产生的β-内酰胺酶的破坏,两者联合应用具有协同作用,表现在:
(1)增强了β-内酰胺类抗生素的抗菌作用;
(2)扩大了β-内酰胺类抗生素的抗菌谱。
如原来对产酶葡萄球菌无效的药物,在联用后对产酶葡萄球菌有效。
β-内酰胺类抗生素对脆弱类杆菌等厌氧菌的抗菌活性较弱,但联用后的复合制剂对厌氧菌具有良好的抗菌活性。
舒巴坦、克拉维酸和三唑巴坦对β-内酰胺酶都有抑制作用.
在抑制β-内酰胺酶方面三唑巴坦的作用最强,克拉维酸次之,舒巴坦最弱。
在透过血脑屏障方面,舒巴坦比三唑巴坦更易透过,而克拉维酸基本不能透过。
所以凡含有克拉维酸的复合制剂不宜用于中枢神经系统感染。
经典复方制剂:1、氨苄西林-舒巴坦 2、替考西林-克拉维酸 3、阿莫西林-克拉维酸 4、哌拉西林-三唑巴坦 5、头孢哌酮-舒巴坦。

β-内酰胺酶及其抑制剂简介抗菌药是指能抑制或杀灭细菌,用于预防和治疗细菌性感染的药物。
抗菌药包括人工合成抗菌药(喹诺酮类等)和抗生素。
抗生素(antibiotics)是由微生物(包括细菌、真菌、放线菌属)或高等动植物在生活过程中所产生的具有抗病原体或其它活性的一类次级代谢产物,能干扰其他生活细胞发育功能的化学物质。
现临床常用的抗生素有微生物培养液中提取物以及用化学方法合成或半合成的化合物。
随着抗生素药物使用的大量普及,抗生素耐药形势也日趋严峻。
抗生素耐药的主要机制为产生β-内酰胺酶。
β-内酰胺酶依据分子结构中氨基酸序列差异可主要分为两类,分别是以丝氨酸为活性位点的A、C、D类,还有以金属离子为活性位点的B(金属酶)类。
病原菌产生β-内酰胺酶,致使一些药物β-内酰胺环水解而失活,是病原菌对一些常见的β-内酰胺类抗生素(青霉素类、头孢菌素类)耐药的主要方式。
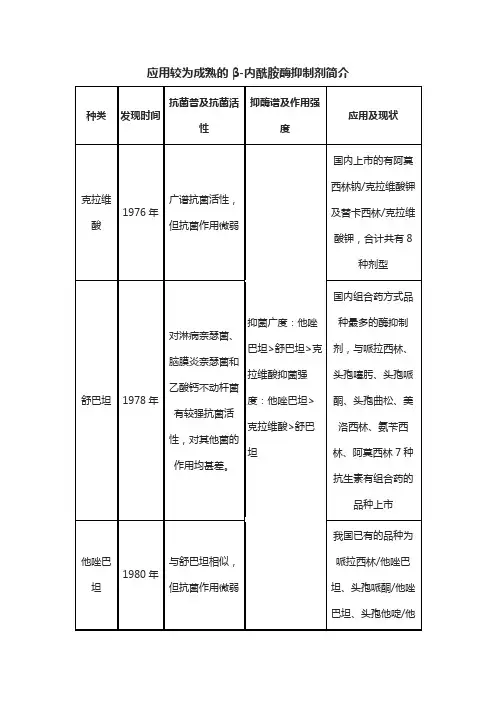
随着β-内酰胺酶的泛滥,一些β-内酰胺酶抑制剂应运而生。
β-内酰胺酶抑制剂是一类β-内酰胺类药物,可与β-内酰胺酶发生牢固的结合而使酶失活,和其他抗生素联用可增强其抗菌活性,减少其用量。
在治疗微生物感染时,常将β-内酰胺类抗生素与β-内酰胺酶抑制剂联用,治疗效果显著。
本文将对β-内酰胺酶及当前常用的抑制剂(克拉维酸钾、舒巴坦、他唑巴坦)的作用特点作简要介绍,以便于临床医生在应用这类药物时的选择β-内酰胺酶分类根据Bush2-Jacoby-Medeiros的分类法, β-内酰胺酶以底物谱和抑制剂不同分为4组,按各自的氨基酸和核苷酸序列属于A、B、C、D 4 类(表1) 。
第1组是不被克拉维酸抑制的头孢菌素酶,分子类别属于C类,本组酶大部分由染色体介导,也可由质粒介导。
第 2 组β-内酰胺酶数目最多,可被克拉维酸抑制,多由质粒介导。
本组酶根据对青霉素、头孢菌素、肟类β-内酰胺抗生素,邻氯西林、羧苄西林和碳青霉烯类的水解活性分属2a 、2b 、2be 、2c 、2d 、2e 6 个亚组,最近发现的不能被克拉维酸抑制的TEM 型酶和染色体介导的A 类碳青霉烯酶分别属于2br 和2f个亚组,除2d的分子类别为D类,其余各亚组均为类。




β-内酰胺类抗生素β内酰胺酶抑制剂复方制剂临床应用专家共识(2020年版)一、概述革兰阴性菌及少数革兰阳性菌对β-内酰胺类抗生素耐药的最重要机制是产生各种β-内酰胺酶。
β-内酰胺酶抑制剂能够抑制部分β-内酰胺酶,避免β-内酰胺类抗生素被水解而失活。
因此,β-内酰胺类抗生素/β-内酰胺酶抑制剂复方制剂(简称β-内酰胺酶抑制剂复方制剂)是临床治疗产β-内酰胺酶细菌感染的重要选择。
我国临床使用的β-内酰胺酶抑制剂复方制剂的种类和规格繁多,临床工作者对该类制剂的特点了解参差不齐,临床不合理使用问题比较突出。
二、主要β-内酰胺酶及产酶菌流行情况β-内酰胺酶是由细菌产生的,能水解β-内酰胺类抗生素的一大类酶。
β-内酰胺酶种类繁多,有多种分类方法,最主要的分类方法有两种:一、是根据β-内酰胺酶的底物、生化特性及是否被酶抑制剂所抑制的功能分类法(Bush分类法),其将β-内酰胺酶分为青霉素酶、广谱酶、超广谱β-内酰胺酶(ESBLs)、头孢菌素酶(AmpC酶)和碳青霉烯酶等;二、是根据β-内酰胺酶末端的氨基酸序列特征的分子生物学分类法(Ambler分类法),将β-内酰胺酶分为丝氨酸酶(包括A类、C类酶和D 类酶)及金属酶(B类酶)。
目前引用较多的是1995年Bush等基于上述二种方法建立的分类方法,2019年Bush等又将该分类表进一步完善和细化(表1)。
其中临床意义最大的是下列三类β-内酰胺酶:表1 常见β-内酰胺酶分类及特点,常见酶抑制剂抑酶活性1、ESBLs主要属2be\2br\2ber类酶,是由质粒介导的能水解青霉素类、头孢菌素及单环酰胺类等β-内酰胺类抗生素的β-内酰胺酶,其对碳青霉烯类和头霉素类水解能力弱。
ESBLs主要由肠杆菌科细菌产生,以肺炎克雷伯菌、大肠埃希菌、变形杆菌最为常见。
根据编码基因的同源性,ESBLs可分为TEM型、SHV型、CTX-M型、OXA型和其他型共5大类型。
2、AmpC酶属C类酶,通常由染色体介导,可以被β-内酰胺类抗生素诱导。


β内酰胺酶抗菌原理β内酰胺酶是一种重要的抗菌药物,其抗菌原理主要是通过靶酶的抑制作用来发挥抗菌活性。
本文将从分子结构、作用机制和应用领域三个方面介绍β内酰胺酶的抗菌原理。
一、分子结构β内酰胺酶是一类酶,可以催化β内酰胺类抗生素的水解反应,从而使抗生素失去抗菌活性。
这类酶的分子结构多样,但大多具有某种特定的催化结构域。
例如,在革兰氏阴性菌中广泛存在的TEM酶,其分子结构包含一个α结构域和一个β结构域,其中β结构域具有催化活性。
二、作用机制β内酰胺酶的作用机制主要是通过结合抗生素抑制其抗菌活性。
具体而言,β内酰胺酶与抗生素分子结合,形成酶-抗生素复合物。
这种结合可以发生在抗生素分子的活性部位,从而阻止抗生素与细菌靶酶的相互作用,进而使细菌对抗生素产生耐药性。
三、应用领域β内酰胺酶抑制剂是一类可以抑制β内酰胺酶活性的化合物,可以用于提高β内酰胺类抗生素的抗菌活性。
这些抑制剂可以与β内酰胺酶形成稳定的复合物,阻断其催化活性,从而抑制细菌对β内酰胺类抗生素的耐药性。
目前,已经开发出多种β内酰胺酶抑制剂,并用于临床治疗多重耐药菌感染。
除了作为抑制剂,β内酰胺酶的抗菌原理还可以用于快速检测耐药菌株的存在。
通过检测β内酰胺酶的活性,可以判断细菌是否对β内酰胺类抗生素产生耐药性,从而指导临床用药。
总结起来,β内酰胺酶的抗菌原理是通过抑制抗生素的抗菌活性来发挥作用。
其分子结构多样,作用机制主要是与抗生素形成复合物,阻断抗生素与细菌靶酶的相互作用。
β内酰胺酶的抗菌原理在临床治疗中具有重要意义,不仅可以用作抑制剂提高抗生素的抗菌活性,还可以用于快速检测耐药菌株的存在。
随着对β内酰胺酶抗菌原理的深入研究,相信将有更多的抗菌药物问世,为人类的健康保驾护航。
不同配比的哌拉西林—他唑巴坦治疗老年性社区获得性肺炎的疗效对比目的探討不同配比的哌拉西林-他唑巴坦治疗老年社区获得性肺炎的临床疗效。
方法回顾性分析2016年5月~2017年9月在我院治疗的老年CAP患者100例,以随机数表法随机分为华北组和中诺组,每组50例,华北组以3.0 g哌拉西林+0.75 g他唑巴坦(4:1配比)治疗,中诺组以2.0 g哌拉西林+0.25 g他唑巴坦(8:1配比)治疗。
用药后在不同时间点分别比较围用药期相关参数、C-反应蛋白和降钙素原、及细菌疗效评价。
结果华北组症状好转时间、住院时间及住院费用均少于中诺组(P<0.05)。
两组CRP和PCT用药后较用药前减小(P<0.05),但用药后 5 d,华北组CRP和PCT分别为(5.48±2.01)mg/L、(0.12±0.08)ng/L,低于中诺组(6.35±1.88)mg/L、(0.15±0.03)ng/L。
华北组清除43例和未清除1例,优于中诺组39例和4例,差异有统计学意义(P<0.05)。
华北组和中诺组分别出现用药后不良反应1例和4例。
结论4:1配比和8:1配比哌拉西林-他唑巴坦均能很好的控制老年CAP,但4:1配比能更快的逆转症状,防止感染蔓延,减轻患者痛苦,且缩短住院时间,节省费用,不失为一种性价比高的治疗老年CAP的用药选择。
Abstract:Objective To explore the clinical efficacy of different proportions of piperacillin-tazobactam in the treatment of elderly patients with community-acquired pneumonia.Methods 100 elderly CAP patients who were treated in our hospital from May 2016 to September 2017 were randomly divided into North China group and Zhongnuo group with 50 cases in each group.The North China group was treated with 3.0g piperacillin+0.75g tazobactam(4:1 ratio),and the Zhongnuo group was treated with 2.0g piperacillin+0.25g tazobactam(8:1 ratio).The perioperative parameters,C reactive protein,procalcitonin and bacterial efficacy were compared at different time points.Results The improvement time,length and expenses of hospitalization in the North China group were less than those in the Zhongnuo group(P<0.05).The CRP and PCT of two group decreased after medication (P<0.05),but 5 d after treatment,the CRP and PCT of the North China group were(5.48±2.01)mg/L and (0.12±0.08)ng/L respectively,lower than that of the Zhongnuo group(6.35±1.88)mg/L and(0.15±0.03)ng/L.In the North China group,43 cases were cleared and 1 case were not,better than the Zhongnuo group of which 39 cases cleared and 4 cases not,the difference was statistically significant(P<0.05).There was 1 case of adverse drug reactions in the North China group and 4 cases in the Zhongnuo group.Conclusion Both the 4:1 and 8:1 ratios of piperacillin-tazobactam can control CAP in in the elderly well,but 4:1 can reverse the symptoms more quickly,prevent the spread of infection,alleviate the pain of the patients,shorten the time of hospitalization and save the cost.It is a high cost-effective drug choice for the treatment of elderly CAP.Key words:Community acquired pneumonia;Elderly;Piperacillin-tazobactam社区获得性肺炎(community-acquired pneumonia,CAP)是指在医院外罹患的感染性肺实质炎症,包括在明确潜伏期内院外感染且院内发生的肺炎[1]。
β内酰胺酶功能分类β内酰胺酶(β-lactamases)是一类具有重要生物学功能的酶,在细菌中起着降解β内酰胺类抗生素的作用。
根据其功能和结构差异,β内酰胺酶可以分为四个主要分类:A、B、C和D类。
A类β内酰胺酶是一类广泛存在于革兰氏阴性菌中的酶,其特点是分子量较大,通常在40 kDa以上。
A类β内酰胺酶具有广谱抗性,可以降解大部分β内酰胺类抗生素,如青霉素、头孢菌素等。
这类酶的催化机制是通过羟基化水解β内酰胺类抗生素的内酰胺环,从而使其失去抗菌活性。
A类β内酰胺酶在细菌耐药性的发展中起着重要的作用,因此对其抑制剂的研发具有重要意义。
B类β内酰胺酶是一类金属酶,其催化过程中需要金属离子的参与。
这类酶通常能够降解多种β内酰胺类抗生素,并且具有不同的催化机制。
B类β内酰胺酶在细菌中的分布相对较少,但在临床耐药菌株中却普遍存在。
研究表明,B类β内酰胺酶的活性与其结构密切相关,因此深入了解其结构和功能对于研发新型抗生素具有重要意义。
C类β内酰胺酶是一类广泛存在于革兰氏阴性菌中的酶,其特点是分子量相对较小(通常在20-30 kDa之间)。
C类β内酰胺酶的活性主要依赖于丝氨酸残基的酰基化反应,从而使β内酰胺类抗生素失去抗菌活性。
这类酶对于青霉素类抗生素具有高度的亲和力,但对于头孢菌素类抗生素的亲和力较低。
D类β内酰胺酶是一类广泛存在于革兰氏阳性菌和革兰氏阴性菌中的酶,其分子量通常在20-30 kDa之间。
D类β内酰胺酶的催化活性主要依赖于丝氨酸残基的酰基化反应,与C类β内酰胺酶相似。
这类酶在细菌耐药性的发展中起着重要作用,因此对其抑制剂的研发具有重要意义。
总的来说,β内酰胺酶是一类在细菌中起着降解β内酰胺类抗生素的作用的酶。
根据其功能和结构差异,β内酰胺酶可以分为A、B、C和D类。
这些β内酰胺酶在细菌耐药性的发展中起着重要作用,对于研发新型抗生素和抑制剂具有重要意义。
希望通过进一步的研究和探索,能够更好地理解β内酰胺酶的功能和机制,为抗菌药物的研发提供有力支持。
β-内酰胺类抗生素:联合酶抑制剂,提升抗菌能力
文张永信(复旦大学附属华山医院传染科教授)
基层医院2013年5月20日D11版
【问】氨曲南属于窄谱抗生素,有哪些药理特点?其临床适应证是什么?
【答】氨曲南是单环类β-内酰胺抗生素,主要针对革兰阴性(G-)菌。
对肠杆菌和铜绿假单胞菌有效,但对不动杆菌、产碱杆菌以及革兰阳性(G+)菌和厌氧菌无效。
该药化学结构特殊,对β-内酰胺酶稳定,毒性低;对青霉素和头孢菌素过敏的患者仍可选用该药。
临床适用于敏感菌引起的脑膜炎、严重感染、院内感染、免疫缺陷者感染,以及不能使用青霉素和头孢菌素的患者。
如合并有G+菌感染,应加用林可霉素或克林霉素。
【问】头霉素与二代头孢菌素,氧头孢烯类与三代头孢菌素的抗菌谱有什么不同?对临床适应证有何影响?
【答】头霉素与二代头孢菌素、氧头孢烯类与三代头孢菌素抗菌谱上的不同在于:头霉素、氧头孢烯类对各种厌氧菌(包括脆弱类杆菌)有良好的抗菌活性。
由于头霉素和氧头孢烯类对需氧菌和厌氧菌均有良好的抗菌作用,常适用于需氧菌和厌氧菌的混合感染。
【问】β-内酰胺酶抑制剂与β-内酰胺类抗生素联用,有什么作用?舒巴坦、克拉维酸和三唑巴坦(他唑巴坦)在透过血脑屏障方面有何差异?
【答】β-内酰胺酶抑制剂可以保护β-内酰胺类抗生素免受细菌产生的β-内酰胺酶破坏,两者联合应用具有协同作用,能增强β-内酰胺类抗生素的抗菌效果。
而且扩大了β-内酰胺类抗生素的抗菌谱。
如原来对产酶葡萄球菌无效的药物,在联用后对产酶葡萄球菌有效。
β-内酰胺类抗生素对脆弱类杆菌等厌氧菌的抗菌活性较弱,但联用后的复合制剂对厌氧菌具有良好的抗菌活性。
舒巴坦、克拉维酸和三唑巴坦对β-内酰胺酶都有抑制作用,但以三唑巴坦最强,其次为克拉维酸,舒巴坦最弱。
在血脑屏障穿透力方面,舒巴坦比三唑巴坦更易透过,而克拉维酸基本不能透过。
所以克拉维酸的复合制剂不宜用于中枢神经系统感染。
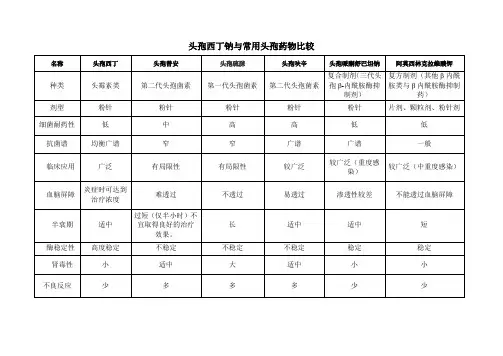
【问】氨苄西林/舒巴坦、阿莫西林/克拉维酸、替卡西林/克拉维酸、头孢哌酮/舒巴坦、哌拉西林/三唑巴坦这5种复合制剂在抗菌谱、临床适应证及不良反应方面有何异同?
【答】在抗菌谱方面,对厌氧菌的差别不大,对需氧菌有所不同。
氨苄西林/舒巴坦、阿莫西林/克拉维酸对肠杆菌科细菌有良好的抗菌作用,但对铜绿假单胞菌和沙雷菌等没有抗菌作用;其他3种药物不仅对肠杆菌科细菌有良好抗菌作用,且优于前两者,对铜绿假单胞菌和沙雷菌、不动杆菌等葡萄糖不发酵菌也有良好的抗菌活性。
由于抗菌谱不同,临床适应证也就不同。
氨苄西林/舒巴坦、阿莫西林/克拉维酸主要应用于肠杆菌科或肠杆菌科与厌氧菌的混合感染;由于克拉维酸的抑酶作用优于舒巴坦,阿莫
西林和氨苄西林的抗菌谱相似,而阿莫西林的杀菌作用快而强,口服的生物利用度较高,血药浓度高,皮疹发生率低于氨苄西林,因而两者相比,阿莫西林/克拉维酸具有更佳的药理特性。
其他3种药物主要用于各种G-菌(包括产酶株)或G-菌与厌氧菌引起的混合感染;替卡西林/克拉维酸和头孢哌酮/舒巴坦对嗜麦芽窄食假单胞菌有良好的抗菌活性,因而可用于应用过碳青霉烯类后发生的嗜麦芽窄食假单胞菌感染;头孢哌酮/舒巴坦、氨苄西林/舒巴坦对不动杆菌也有良好的抗菌作用,因此,可用于不动杆菌引起的严重感染;哌拉西林/三唑巴坦对肠球菌有独特的抗菌作用,临床适用于G-菌、肠球菌及厌氧菌引起的混合感染,主要指腹腔和盆腔感染。
在不良反应方面,氨苄西林/舒巴坦、阿莫西林/克拉维酸易发生皮疹;由于头孢哌酮的分子中含有四氮唑基,头孢哌酮/舒巴坦长期应用影响肠道细菌合成维生素K,因而有出血倾向;氨苄西林/舒巴坦和哌拉西林/三唑巴坦可用于中枢神经系统感染,由于克拉维酸和头孢哌酮难以透过血脑屏障,因而其他3种药物不宜用于中枢神经系统感染。