风湿类风湿实验室检查及临床意义
- 格式:doc
- 大小:29.50 KB
- 文档页数:3


1、类风湿因子(RF)类风湿因子(RF)是由于细菌、病毒等感染因子,引起体内产生的以变性IgG(一种抗体)为抗原的一种自身抗体。
因为这种炕体首先发现于类风湿关节炎病人,并在类风湿关节炎病人血清中滴度较高,且持续时间较长,所以被命名为类风湿因子。
其实,凡是存在变性IgG,并能产生抗变性IgG自身抗体的人,在其血清或病变中均能测出类风湿因子,说明类风湿因子并不是类风湿关节炎的特异性自身抗体。
正常值阴性(<20kU/L) 阴性 (乳胶凝集试验)临床意义阳性:类风湿性关节炎,Sjogren综合征,Waldenstrθ-m综合征,结节病,SLE等。
偶尔见于传染性单核细胞增多症,急性感染性疾病和老年人(低滴度的RF)。
2、血沉[ESR]红细胞沉降率:是指红细胞在一定条件下沉降的速度而言,简称血沉。
在健康人血沉数值波动于一个较狭窄范围内。
在许多病理情况下血沉明显增快。
红细胞沉降是多种因素互相作用的结果。
参考值魏氏(Westergren)法:成年男性0-15mm/h 成年女性0-20mm/h。
潘氏法:成年男性0-10mm/h 成年女性0-12mm/h。
临床意义贫血或血液被稀释血沉增快,是红细胞下降逆阻力减低,并不是红细胞聚集增强而增快。
通过红细胞比积的血沉方程K值,可排除贫血或血液稀释对血沉的影响。
K值高反映红细胞聚集性增强。
若血沉快,K值大,血沉一定是快;血沉快,K值正常,是由于红细胞比积低而引起血沉增快。
3、抗链球菌溶血素“O”抗链球菌溶血素“O”,简称抗“O”或ASO。
正常参考值:成人< 500U,儿童< 250U。
正常值因年龄、季节、气候、链球菌流行情况,尤其地区而有所差别。
类风湿时部分病人ASO升高在400单位以上。
Fichy等将类风湿的ASO分为四种血清类型:(1)抗链球菌溶血素型:ASO升高、RF阴性时,见于风湿病,(2)凝集型:ASO正常、RF阳性时,表示预后不良;(3)混合型:ASO升高,RF阳性,见于类风湿;(4)正常型:ASO阴性、RF阴性,可排除类风湿。

类风湿诊断标准类风湿诊断标准,全称“类风湿性关节炎诊断标准”,是世界卫生组织和美国风湿病学会于1987年联合制定的一套诊断标准,用于帮助临床医生准确诊断类风湿性关节炎。
该标准包括病史、体格检查、实验室检查和影像学检查四个方面,下面将详细介绍。
一、病史类风湿性关节炎的病史表现为对称性关节肿胀、疼痛、僵硬,持续时间超过6周。
同时还有晨僵现象、疲劳、低热等全身症状。
此外,还需排除其他风湿性疾病和感染性疾病的可能性。
二、体格检查体格检查主要包括关节、皮肤、眼部、呼吸系统、心血管系统等多个方面。
关节方面需要检查对称性关节肿胀、疼痛、压痛、活动度受限等情况。
皮肤方面需要注意是否有紫红色皮疹、皮下结节等表现。
眼部方面需要注意是否有结膜炎、巩膜炎等情况。
呼吸系统和心血管系统方面需要注意有无受累表现。
三、实验室检查实验室检查是类风湿性关节炎诊断的重要依据之一。
常规检查包括血常规、生化检查、免疫学检查等。
其中,类风湿因子是类风湿性关节炎的诊断标志之一。
同时,抗环瓜氨酸肽抗体和抗核抗体也是重要的检查项目。
四、影像学检查影像学检查是类风湿性关节炎诊断的另一个重要依据。
常用的影像学检查包括X线、MRI、超声等。
其中,X线检查可发现关节骨质破坏、关节间隙变窄等表现;MRI检查可以更清晰地显示关节软组织的变化;超声检查可以检测到关节滑膜、软骨下骨质变化等。
总之,类风湿诊断标准是临床医生诊断类风湿性关节炎的重要参考依据。
准确诊断类风湿性关节炎可以帮助患者尽早接受治疗,缓解疼痛、减轻关节损伤,提高生活质量。
同时,也可以避免误诊、漏诊等问题的发生,为患者提供更好的医疗保障。

类风湿关节炎六种指标联合检测的临床意义黄炎;陈峻;章爽【摘要】Objective To investigate the serum levels of 4 auto-antibodies including MCV,GPI and other markers in patients with rheumatoid arthritis (RA) and to assess their clinical application values.Methods The four auto-antibodies including MCV,GPI,CCP,AKA and RF and hs-CRP were detected in serum samples of 110 patients with RA,26 patient with SLE,23 patients with OA,20patients with SS,and 50 healthy controls.Results The positive rates of these four auto-antibodies in RA patients were significandy higher than in other patient groups and health controls.Except anti-AKA,there was no significantly differences in the levels of other antibodies among these groups.Conclusion Anti-MCV and anti-GPI has the highest sensitivity in the diagnosis of RA,while anti-CCP has the highest specificity and anti-AKA have good specificity with lowest sensitivity.The combination detection of these auto-antibodies could decrease the missed diagnosis by single test.%目的评价分析抗瓜氨酸化波形蛋白(MCV)抗体、抗葡萄糖-6-磷酸异构酶(GPI)抗体等六项指标在类风湿关节炎(RA)患者血清中的表达与疾病的相关性及应用价值.方法收集110例RA、26例SLE、23例强直性脊柱炎(0A)、20例干燥综合征(SS)患者和50名健康人血清标本,用ELISA检测血清中抗MCV、抗GPI和抗环瓜氨酸肽(CCP)抗体水平,采用间接免疫荧光法检测抗角蛋白(AKA)抗体,采用散射比浊法检测类风湿因子(RF)和hs-CRP水平.结果 4种抗体在RA患者组中的阳性率显著高于非RA疾病组和健康对照组.除AKA抗体阳性率较低(41.8%)外,其余抗体在RA组中的阳性率差异无统计学意义.结论抗MCV和抗GPI抗体诊断RA的敏感度最高;抗CCP抗体的特异性最高,AKA抗体具有较高的特异性,但敏感度最低,联合检测可弥补单项抗体检测造成的漏诊.【期刊名称】《标记免疫分析与临床》【年(卷),期】2013(020)004【总页数】4页(P233-236)【关键词】抗瓜氨酸化波形蛋白抗体;抗葡萄糖-6-磷酸异构酶抗体;抗环瓜氨酸肽抗体;抗角蛋白抗体;类风湿因子;类风湿关炎;超敏C反应蛋白【作者】黄炎;陈峻;章爽【作者单位】武汉市第一医院检验科,湖北武汉430022;武汉市第一医院检验科,湖北武汉430022;武汉市第一医院检验科,湖北武汉430022【正文语种】中文【中图分类】R392类风湿关节炎(RA)是一种以累及周围关节为主,以对称性、多关节炎为主要表现的慢性、多系统性、炎症性自身性免疫性疾病,其原因不明,由于该病早期大多数临床症状不典型且复杂多变,导致其不能及时确诊从而延误病情。

类风湿因子(RF)测试:原理,步骤,解释和临床意义类风湿因子(RF)是与个体自身免疫球蛋白反应的自身抗体。
这些抗体通常针对人IgG的Fc片段。
RF已与三种主要的免疫球蛋白类别相关:IgM,IgG和IgA。
在这些中,最常见的是IgM和IgG。
关节间隙中免疫复合物的形成导致补体的活化和破坏性炎症,从而引起类风湿关节炎(RA)如其名称所示,RF特别适用于类风湿关节炎的诊断和监测。
类风湿关节炎(RA)是一种慢性炎症性疾病,主要影响关节和关节周围组织。
在诊断出类风湿关节炎的病例中,有60-80%的人检出了类风湿因子。
但是,有时在系统性红斑狼疮(SLE)患者的血清中和某些非风湿性疾病中也可以检测到。
在正常的老年人口中也可以观察到升高的值。
测试原理有许多方法可用于测试RF。
最常用的血清学方法是基于乳胶凝集试验。
由于RF是针对IgG分子Fc部分的IgM类抗体,因此可以通过其凝集涂有IgG分子的乳胶颗粒的能力来检测。
使用的试剂是聚苯乙烯胶乳颗粒在甘氨酸盐水溶液中的悬浮液,pH值为8.6±0.1,并涂有人丙种球蛋白。
定性方法程序1. 将所有试剂和标本置于室温。
2. 将一滴阳性对照和40ul患者血清分别放入幻灯片上的圆圈中。
3. 轻轻地在每个要测试和控制的样品圆上添加一滴RF乳胶试剂。
4. 使用单独的涂药棒/搅拌棒将反应混合物散布在特定区域的整个区域。
5. 在旋转摇床上将载玻片前后倾斜2分钟,使混合物缓慢旋转。
6. 2分钟后在明亮的人造光下观察凝集。
解释胶乳颗粒的凝集被认为是阳性反应,表明类风湿因子的存在处于可检测的显着水平。
阳性结果:乳胶颗粒悬浮液会在两分钟内发生凝集,表明RF水平超过18 IU / ml。
阴性结果:乳胶颗粒悬浮液在两分钟内没有凝集。
半定量法1. 使用等渗盐水以定性方法1:2、1:4、1:8、1:16、1:32、1:64、1:128等方式制备阳性样品的系列稀释液,如下所示:1. 对于每个要测试的样品,将100 µL的0.9%盐水加入1至5的试管中。



类风湿因子的临床测定摘要】类风湿因子(rheumatoid factor,RF)实际上是血清中一种免疫球蛋白,因于本世纪40年代初发现时,主要见于类风湿关节炎病人,所以至今仍一直沿用这一名称。
目的讨论类风湿因子测定。
方法根据样本检测结果进行诊断。
结论由于RF无明显特异性,因此需要结合临床表现、其他实验室检查和影像学检查结果加以综合分析,才能做出疾病的正确诊断。
【关键词】类风湿因子测定一、概述(一)生理和免疫类风湿因子(rheumatoid factor,RF)实际上是血清中一种免疫球蛋白,因于本世纪40年代初发现时,主要见于类风湿关节炎病人,所以至今仍一直沿用这一名称。
其实,凡是存在变性IgG,并能产生抗变性IgG自身抗体的人,在其血清或病变中均能测出类风湿因子,说明类风湿因子并不是类风湿关节炎的特异性自身抗体。
它是由于细菌、病毒等感染因子,引起体内产生的以变性IgG为抗原的一种自身抗体,是抗人或动物IgG分子Fc片段上抗原决定簇的特异性抗体。
其实,人体内普遍存在着类风湿因子,并具有一定的生理作用:①能调节机体免疫反应;②激活补体,加快清除微生物感染;③清除免疫复合物,使机体免受循环复合物的损伤。
只有当类风湿因子的量超过一定的滴度时才称类风湿因子阳性。
目前已知有四种类风湿因子,即IgM型、IgA型、IgG型、IgE型。
其中的IgM 和 IgA类风湿因子易于检测,而IgG类风湿因子难于测出,约有50%的IgG类风湿因子被漏检,是“隐匿性类风湿因子”的原因之一。
IgA类风湿因子及IgM类风湿因子对类风湿关节炎诊断有较好的参考价值。
RF与其他抗体一样有交叉反应,也就是针对的抗原决定簇不仅存在于正常IgG分子、变性的IgG分子、自身IgG分子、异体IgG分子以及异种 IgG分子上,而且还存在于一些非相关抗原上,这些决定了RF结果的非特异性。
RF的产生原因和机制目前还不十分清楚,一般认为,它的形成可能是由于病毒、支原体等持续感染刺激机体产生了抗体(即免疫球蛋白IgG),当抗原与抗体形成复合物,使自身的IgG变性,变性的IgG又成为新的抗原,促使机体再产生抗IgG的抗体(即抗抗体),这种抗变性IgG的抗体(主要为IgM,部分为IgG)就是类风湿因子。

风湿五项(抗“0”、RF、CRP、血沉、血尿酸)的检验学相关知识及临床应用价值博爱生殖医学医院郑丽萍一、抗“O”:本试验是证明病人有无溶血性链球菌感染的一种免疫学检查,常用于急性风湿病的诊断。
是溶血性链球菌感染的指标,如风湿热、急性肾小球肾炎、扁桃体炎等1、原理:链球菌溶血素“O”简称ASO或抗“O”,是A簇溶血性链球菌的代谢产物之一,它是一种具有溶血活性的蛋白质,能溶解人类和一些动物的红细胞,如果病人血清中含抗链球菌溶血素“O”抗体,则可使得ASO失去溶血能力。
2、临床意义:(1)、由于A簇溶血性链球菌的感染较常见,故在正常人群血清中也含一定量的ASO抗体,通常为126~166单位,有时高达250单位以上,因此不能单凭一次检查结果作为诊断的依据。
成人一般500单位以上为明确阳性,250~330单位为可疑。
对于可疑患者,要在发病后进行多次检查,如单位上升两倍以上则有意义。
活动性风湿病人不但抗“O”效价高,并有血沉快、CRP阳性及白细胞增多的特点。
急性肾小球肾炎的抗“O”也高。
(2)、确为溶血性链球菌感染,但抗“O”效价不高者见于下列情况:①、病人在发病早期已使用过大量抗菌素或肾上腺皮质激素。
②、部分病人对A簇溶血性链球菌有耐受性,或被“O”抗原性低的菌株感染时,血清中ASO即不高。
这种情况可通过血清中IgM的增高(感染初期)及IgG增高(感染后期)来协助诊断。
(3)非特异性ASO增高:可见于某些肝炎,肾病综合征,结核性胸膜炎,多发性骨髓瘤,原发性良性单株峰性高球蛋白血症等。
二、类风湿因子(RF)测定--(胶乳凝集法):本度验用于类风湿因子相关疾病的的诊断。
类风湿性关节炎阳性率较高,约80~90﹪,RF阳性支持早期类风湿性关节炎的倾向性诊断,但RF也如ANA(抗核抗体)一样,并不是类风湿性关节炎独有的特异性抗体。
其他疾病如结缔组织病、病毒性肝炎等及60岁以上老年人也有不同程度的阳性率。
1、原理:以胶乳微粒为载体,使其吸附上人类变性Y—球蛋白而作为抗原。

抗溶血性链球菌“O”(Anti-Streptolysin “O”;ASO)是A族溶血性链球菌的重要代谢产物之一,它是一种具有溶血活性的蛋白质,能溶解人及一些动物的红细胞。
同时溶血性链球菌“O”具有抗原性,能刺激机体产生相应的抗体,称为ASO。
【标本要求】静脉血、空腹;不需空腹【参考值】 1:400及以下为阴性0-200IU/mL (西南医院;免疫比浊法)【临床意义】诊断溶血性链球菌感染症(增加),活动性风湿热,猩红热,丹毒等均可增高。
1)ASO俗称抗“O”,测定其效价可知病人最近或以前有无溶血性链球菌感染。
鉴于A组溶血性链球菌感染相当常见,故正常人能测到ASO的低滴度,但一般在500u以下。
2)ASO增高,常见于急性咽炎等上呼吸道感染,儿童多见。
还可见于皮肤急软组织感染。
3)风湿性心肌炎、心包炎、风湿性关节炎,急性肾小球肾炎,ASO滴度升高。
多次检验所呈现的趋势与病情平行,如渐渐下降提示病情好转。
4)A组溶血性链球菌所致败血症、菌血症心内膜炎等ASO均可升高。
注意事项:1)不能认为ASO升高就是风湿病,须结合临床症状考虑。
但ASO升高的各种致病因素中与A组溶血性链球菌最密切相关。
2)人体感染A组溶血性链球菌后ASO上升在4-6周内达到高峰,然后在血清中ASO升高可达数月至数年。
故一次检查尚难肯定是否为最近感染所致,须多次检查,观察变化动态。
在风湿热病人感染后4-6周,有80%可见ASO升高,常伴有血沉增快及白细胞增多,有助于鉴别诊断。
近期建立的A群溶血性链球菌胞外产物的抗链酶试验(ASZ),比单测ASO阳性率高。
对于诊断ASO不增高的急性风湿热和急性肾小球肾炎病人有助。
3)免疫机制不全及大量使用肾上腺皮质激素者,链球菌感染后ASO可不升高。
C-反应蛋白(CRP)标本要求】静脉血、空腹;不需空腹【参考值】<10mg/L(免疫单向扩散法)<8mg/L (西南医院;免疫比浊法)【临床意义】1)各种急性化脓性炎症、菌血症、组织坏死(如心肌梗死、大手术、烧伤、严重创伤等)、恶性肿瘤、结缔组织病等患者CRP升高,凡有器质性病变时升高,而功能性疾病正常,这对于鉴别器质性或功能性疾病有帮助。
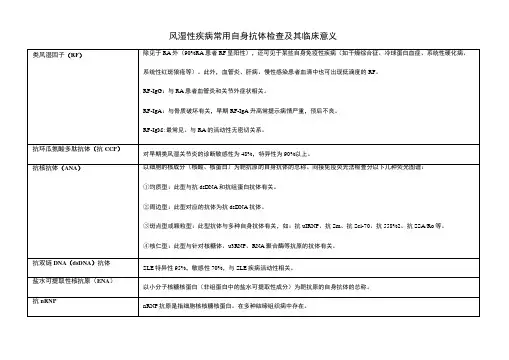
风湿科常见实验室检查项目及意义抗核抗体(ANA)抗核抗体是血清中存在的一组抗多种细胞核成份自身抗体的总称。
ANA可见于多种风湿性疾病,包括系统性红斑狼疮(SLE)、药物性狼疮、混合性结缔组织病(MCTD)、类风湿关节炎(RA)、干燥综合征(SS)、系统性硬化症(PSS)、多发性肌炎(PM)/皮肌炎(DM)及慢性活动性肝炎等。
抗双链DNA抗体(抗ds-DNA抗体)脱氧核糖核酸分为双链DNA(dsDNA)和单链DNA(ssDNA)两种。
针对前者的自身抗体为系统性红斑狼疮的标记性抗体,而后者则见于多种风湿性疾病。
类风湿因子(RF)类风湿因子是一种以变性 IgG 的Fc段为靶抗原的自身抗体,存在于类风湿关节炎及某些自身免疫病患者的血清和关节液中。
RF 可分为 IgM 、 IgG 、IgA 、 IgE 四型。
其临床意义在于:RF 对类风湿关节炎的诊断很有意义,阳性率为 60-80% 。
IgM-RF 持续阳性的病人更易发生骨侵蚀。
高水平IgM-RF阳性的病人预后差。
IgM-RF滴度与RA疾病活动性的体征,如关节疼痛数和关节肿胀数相关。
IgM-RF滴度高低是评价RA疾病活动性可靠、敏感的指标。
环状胍氨酸多肽抗体(CCP抗体)抗CCP抗体是针对环状聚丝蛋白多肽片段的自身抗体,以IgG型为主。
抗CCP抗体是类风湿关节炎高度特异性的抗体,阳性率为51%,特异性>96%,与类风湿关节炎的预后有很强的相关性。
抗RA-33抗体(anti-RA33 antibody)抗RA-33抗体是对Hela 细胞的核蛋白产生的一种特异性抗体。
其靶抗原为33kD的核酸蛋白。
在RA各项早期诊断指标中,抗RA33抗体特异性高,阳性率为35.85%。
该抗体的消长与病情及用药无关。
抗角蛋白抗体(AKA)AKA抗体的检测对RF阴性或抗RA33/RA36抗体阴性的RA患者提供诊断指标。
抗角蛋白抗体与疾病严重程度和活动性相关,在RA早期甚至临床表现出现前即可出现。
体检项目中的风湿指标异常指标解析类风湿因子的临床意义与诊断体检是一种常见的健康监测手段,通过体检结果可以对人体健康状况进行评估和预测。
在体检过程中,除了一般的常规指标外,也会检测一些特殊项目,其中就包括了风湿指标。
风湿指标是一组用于评估风湿性疾病的生化指标,其中最为重要的就是类风湿因子。
类风湿因子是一种自身免疫抗体,它主要与类风湿性关节炎等风湿性疾病的发生发展有关。
类风湿因子的检测通常是通过血清学方法进行的,常用的检测方法有凝集反应和免疫荧光等。
正常情况下,类风湿因子的检测结果应该是阴性,即未检出。
但是如果体检结果显示类风湿因子异常,则需要进行进一步的分析和诊断。
类风湿因子异常可能意味着存在风湿性疾病的风险,但并不意味着一定会发展成疾病。
综合考虑患者的临床症状、体征、家族病史等因素,可以确定是否存在风湿性疾病的可能性。
对于患者而言,了解类风湿因子的临床意义非常重要。
一方面,类风湿因子的阳性结果可能提示患者存在风湿性疾病的风险,需要及时进行专科医生的进一步诊断和治疗。
另一方面,对于部分患者来说,虽然类风湿因子阳性,但并未出现典型的风湿性症状,此时需要注意患者是否处于潜伏期或者早期阶段,及时进行干预和治疗,以防止疾病的进一步发展。
对于临床医生而言,正确解读类风湿因子的检测结果是很重要的。
首先,需要进行综合分析,了解患者的具体情况,包括症状、体征、病史等方面的信息。
其次,需要与其他相关指标进行结合,如C反应蛋白、类风湿因子亚型、抗核抗体等。
最后,需要考虑其他可能性,如感染性疾病、药物反应等因素,以排除非风湿性疾病导致的类风湿因子阳性。
在诊断风湿性疾病时,类风湿因子的检测结果虽然具有参考价值,但不能作为确诊的唯一依据。
临床医生还需要结合患者的其他临床表现,如关节炎的类型和病程、关节超声、X光及磁共振成像等检查结果,以制定针对性的治疗方案。
总之,体检项目中的风湿指标异常,特别是类风湿因子的异常,可能提示存在风湿性疾病的风险。
风湿性疾病的检测项目及临床意义风湿病学所研究的对象是风湿性疾病(Rheunaticdiseases),包括所有原因引起的骨关节疾病。
主要包括下列8种疾病:1、类风湿关节炎(RA):是一种伴急性发作的慢性、多发性关节病变的全身性自身免疫性疾病。
以对称性、进行性和破坏性关节病变以及血清中存在高滴度的类风湿因子为主要特征。
检测:A、RF乳胶凝集实验:滴度≧1:32时对诊断RA有意义。
80%的RA患者RF阳性,滴度大于1:64。
B、抗角蛋白抗体(AKA):AKA对RA诊断的特异性较强,在RA的早期、甚至在临床症状出现之前RA患者即可检出AKA。
因此AKA可作为RA早期诊断指针之一。
2、系统性红斑狼疮(SLE):红斑狼疮(LE)病变累及多系统、多脏器,并伴有多种自身抗体。
在临床上最多见的是SLE。
多见于育龄期妇女,女性与男性之比为10:1。
检测:A、抗核抗体(ANA)。
a、ANAIFA检测:首选Hep-2,原因:Hep-2抗原片敏感性较高,荧光图谱较典型、全面。
b、抗DNA抗体检测:SLE标记性抗体。
c、可提取性核抗原(ENA)抗体。
3、硬皮病(Sclerderma):是以皮肤进行性水肿、硬化,最后发生萎缩为特征的结缔组织病。
一般呈慢性经过,女性发病率高。
A、抗着丝点抗体(Anti-centromereantibody,ACA):检测方法是以Hep-2为底物,通过IFA 检测,阳性者在非分裂期细胞内可见核质内为数不多的散在荧光染色斑点。
在有丝分裂期细胞的染色体区呈密集的荧光颗粒。
约80%以上的CREST患者ACA阳性,对诊断CREST综合症具有很高的价值。
B、抗核仁抗体:检测方法是以Hep-2为底物,通过IFA检测,阳性者在核内呈块状荧光,与核内数目一致。
核仁型抗核抗体中有多种成分,既有抗核仁抗体,也有抗Scl-70抗体等等。
C、抗线粒体抗体:SCIMEDX公司IFAkit,阳性者在肾小球周围的肾曲管上皮细胞胞质呈亮绿色荧光。
1、类风湿因子(RF)
类风湿因子(RF)是由于细菌、病毒等感染因子,引起体内产生的以变性IgG(一种抗体)为抗原的一种自身抗体。
因为这种炕体首先发现于类风湿关节炎病人,并在类风湿关节炎病人血清中滴度较高,且持续时间较长,所以被命名为类风湿因子。
其实,凡是存在变性IgG,并能产生抗变性IgG自身抗体的人,在其血清或病变中均能测出类风湿因子,说明类风湿因子并不是类风湿关节炎的特异性自身抗体。
正常值
阴性(<20kU/L) 阴性 (乳胶凝集试验)
临床意义
阳性:类风湿性关节炎,Sjogren综合征,Waldenstrθ-m综合征,结节病,SLE等。
偶尔见于传染性单核细胞增多症,急性感染性疾病和老年人(低滴度的RF)。
2、血沉[ESR]
红细胞沉降率:是指红细胞在一定条件下沉降的速度而言,简称血沉。
在健康人血沉数值波动于一个较狭窄范围内。
在许多病理情况下血沉明显增快。
红细胞沉降是多种因素互相作用的结果。
参考值魏氏(Westergren)法:成年男性0-15mm/h 成年女性0-20mm/h。
潘氏法:成年男性0-10mm/h 成年女性0-12mm/h。
临床意义
贫血或血液被稀释血沉增快,是红细胞下降逆阻力减低,并不是红细胞聚集增强而增快。
通过红细胞比积的血沉方程K值,可排除贫血或血液稀释对血沉的影响。
K值高反映红细胞聚集性增强。
若血沉快,K值大,血沉一定是快;血沉快,K值正常,是由于红细胞比积低而引起血沉增快。
3、抗链球菌溶血素“O”
抗链球菌溶血素“O”,简称抗“O”或ASO。
正常参考值:成人< 500U,儿童< 250U。
正常值因年龄、季节、气候、链球菌流行情况,尤其地区而有所差别。
类风湿时部分病人ASO升高在400单位以上。
Fichy等将类风湿的ASO分为四种血清类型:
(1)抗链球菌溶血素型:ASO升高、RF阴性时,见于风湿病,
(2)凝集型:ASO正常、RF阳性时,表示预后不良;
(3)混合型:ASO升高,RF阳性,见于类风湿;
(4)正常型:ASO阴性、RF阴性,可排除类风湿。
溶血性链球菌产生的一种代谢产物能溶解红细胞,所以这种产物被取名为“O”溶血素人体感染了A组溶血性链球菌后,“O”溶血素在体内作为一种抗原物质存在。
为了对抗这测定这种能中和链球菌溶血素“O”的抗体含量,就称为抗链球菌溶血素“O”试验。
抗“O”的数值以单位计算,有100、125、166、250、333、500、625、833、1250、2500等数档。
正常仁一般在500单位以下,若高于500单位,说明最近有过溶血性链球菌感染。
有些病人抗”O”升高,但是没有关节酸痛等症状,不能认为就是患了风湿关节炎,只能说明近期曾有过溶血性链球菌感染,患了扁桃体炎、咽炎、猩红热等一类疾病。
但是,风湿性关节炎的发病原因确实与链球菌的感染有关,所以,风湿性关节炎活动期,抗“O”是会升高的。
据研究,柯萨奇B病毒、高胆固醇血症、溶血、肝炎、肾病综合症等疾病,均可呈现非特异性的抗“O”增高,但是滴度不是很高,类风湿关节炎也是如此。
一般认为,类风湿关节炎的发病可能与某些微生物的感染有关,感染后引起异常免疫反应。
链球菌也可能混杂在其间,部分参与了感染,因而出现了抗“O”。
另外,类风湿关节炎病人“久病体虚”,抵抗力较差,容易收到链球菌的侵袭,我们在临床上常见到类风湿关节炎病人患有咽炎。
还有部分关节炎病人应用肾上腺皮质激素或免疫抑制剂治疗之后,抗感染能力明显下降,这也是合并链球菌感染的原因。
抗“O”并不能像血沉、C-反应蛋白一样作为判断病情严重程度和衡量治疗效果的指标。
因此,在类风湿关节炎的检查中不作为常规项目
4、 C反应蛋白(CRP)
丙种反应性蛋白是一种急性时相(期)蛋白,亦称C反应蛋白(CRP)。
正常参考值≤10mg/L
类风湿早期和急性风湿时,血清中可达50mg/L,其阳性率为80%~90%。
CRP的临床意义与血沉相同,但不受红细胞、HB、脂质和年龄等因素的影响,是反应炎症感染和疗效的良好指标。
类风湿活动期明显增多,与血沉增快相平行,但比血沉增快出现的早、消失也快。
CRP含量愈多,表明病变活动度愈高。
炎症恢复过程中,若CRP阳性,预示仍有突然出现临床症状的可能性;停用激素后已转阴的CRP又阳性时,表明病变活动在继续。
炎症缓解期和用抗风湿药后,转阴或消失比血沉快,且在贫血和心力衰竭时不象血沉那样易受影响。
CRP亦于r球蛋白和RF呈平行关系。
CRP和后二者都是阴性而ASO升高时,表明机体免疫功能良好;三者都是阳性且含量高,而ASO降低时,表明机体免疫功能低下。
CRP阳性,亦可见于肺炎、肾炎、恶性肿瘤及急性感染、外伤和组织坏死、心肌梗死、心功能不全、多发性骨髓瘤、白血病、胆石症、肝炎、痢疾、风湿热、PM、PSS、结节性多动脉炎、SLE、结核和菌苗接种等。
但病毒感染时通常为阴性或弱阳性,故可作为细菌感染与病毒感染的鉴别指标。
5、抗双链DNA抗体
脱氧核糖核酸分为双链DNA(dsDNA)和单链DNA(ssDNA)两种,抗双链DNA抗体是针对其中双链DNA 的一种自身抗体。
临床意义:抗双链DNA抗体可视为系统性红斑狼疮的标记性抗体。
抗单链DNA抗体后者则见于多种风湿性疾病。
6、抗组蛋白抗体(AHA)
组蛋白是细胞核内的一种碱性核蛋白,抗组蛋白抗体即是以组蛋白为靶抗原的一种自身,是抗核抗体的一种。
临床意义:主要与药物性红斑狼疮、系统性红斑狼疮、类风湿关节炎有关。
7、抗核小体抗体(AnuA)
核小体是细胞染色质中的一种成分,它是由DNA和组蛋白以特殊的方式相连而组成的。
在系统性红斑狼疮的诱导和致病中有重要作用。
临床意义:抗核小体抗体比抗dsDNA抗体、抗组蛋白抗体更早出现于系统性红斑狼疮的早期,并且特异性较高。
阳性率为50-90%,特异性>98%。
8、环状胍氨酸多肽抗体(CCP)
CCP抗体是环状聚丝蛋白的多肽片段。
以IgG型为主的抗体。
临床意义:CCP抗体是类风湿关节炎高度特异性的抗体,阳性率为51%,特异性>96%,与类风湿关节炎的预后有很强的相关性,在类风湿因子阳性的患者中可出现。
9、抗着丝点抗体(ACA)
临床意义:可见于50-96%的局限性硬皮病的患者。
在CREST综合症可达98%,而且,一般认为该抗体是CREST综合症的标记抗体。
在弥漫性硬皮病患者中,抗着丝点抗体的阳性率仅为10%。
该抗体可较早出现于患者血清中,仅有雷诺氏现象者也可阳性。
临床研究发现,抗着丝点抗体与血管炎、肺受累有关,不随病情变化而波动,而且多提示预后相对较好。
10、抗中性粒细胞胞浆抗体(ANCA)
ANCA的相应抗原为丝氨酸蛋白E3、MPO和一些少见的抗原如弹性蛋白酶等。
是系统性坏死性血管炎的血清标记物。
临床意义:
1.ANCA可出现两种核型:①胞浆型(c-ANCA):主要与韦格氏肉芽肿血管炎有关;②核周型(P-ANCA)可在Churg-Strass综合症及溃疡性结肠炎的病人中产生。
2.ANCA对于血管炎疾病的鉴别诊断及预后估计均有价值,而且是疾病活动的一个重要指标。
在病人发病(复发)时,ANCA滴度均升高。
有研究表明,c-ANCA在血管炎复发前2-5周可升高4倍。
所以,c-ANCA 可作为预测病情复发的指标。
c-ANCA滴度可鉴别复发与其它原因(如感染)造成的病情恶化。