2019 年高血压管理指南
- 格式:doc
- 大小:30.00 KB
- 文档页数:2

健康随笔共识·指南高血压是老年人群的常见疾病。
老年高血压的发病机制以及临床表现有特殊之处,其诊断、评估和治疗也与一般人群显著不同,应该重视其群体特征并给予个体化的治疗措施。
继《老年高血压诊治中国专家共识(2017版)》之后,我国第一部专门针对老年人高血压防治的指南——《中国老年高血压管理指南2019》已经发布。
它针对老年人的血压测量、降压目标、特定人群的治疗、血压管理等问题做了详细阐述。
以下简要介绍该《指南》的要点。
1.老年高血压的定义年龄≥65岁,在未使用降压药物的情况下,非同日3次测量血压,收缩压(SBP )≥140毫米汞柱和(或)舒张压(DBP )≥90毫米汞柱,可诊断为老年高血压。
曾明确诊断高血压且正在接受降压药物治疗的老年人,虽然血压<140/90毫米汞柱,也应诊断为老年高血压。
2.老年高血压的特点①随年龄增长,大动脉弹性下降,动脉僵硬度增加,老年高血压患者常见收缩压升高和脉压增大。
②由于血压调节能力下降,老年人的血压水平容易受各种因素,如体位、进餐、情绪、季节或温度等影响,称为异常血压波动。
最常见为体位性低血压、餐后低血压和血压昼夜节律异常等。
③高龄老年高血压患者常伴有多种危险因素和相关疾病,如合并糖尿病、高脂血症、冠心病、肾功能不全和脑血管病等。
由于老年人可能具有血压波动大、夜间高血压、清晨高血压和体位性低血压等特点,应鼓励老年高血压患者开展家庭自测血压和动态血压监测,定期(如每年)进行双上肢及四肢血压和不同体位(立、卧位)血压测量。
特别注意临睡前、清晨时间段和服药前的血压监测。
家庭自测血压的方法如下:①使用经过国际标准方案认证合格的上臂式家用自动电子血压计,不推荐腕式血压计和手指血压计,不推荐使用水银柱血压计进行家庭血压监测。
电子血压计使用期间应定期校准,每年至少1次。
②家庭血压值一般低于诊室血压值,高血压的诊断标准为≥135/85毫米汞柱(对应于诊室血压的140/90毫米汞柱)。

2019高血压基层诊疗指南(实践版)完整版基层高血压防治的主要宗旨:根据基层医疗单位以全科为特点的疾病管理体系,充分利用社区慢性病防控网络和随诊体系,指导基层医疗机构和医护人员管理高血压及相关疾病患者。
根据各地区医保政策和基层服务水平存在很大差异的现状,高血压基层实践版在相关高血压管理中结合科学证据和卫生经济学原则做两个层次推荐,即基本推荐和优化推荐。
一、定义与分类高血压定义:未使用降压药物的情况下,非同日3次测量诊室血压,收缩压(SBP)≥140 mmHg(1 mmHg=0.133 kPa)和/或舒张压(DBP)≥90 mmHg。
SBP≥140mmHg和DBP<90 mmHg为单纯收缩期高血压。
患者既往有高血压史,目前正在使用降压药物,血压虽低于140/90 mmHg,仍应诊断高血压。
根据血压升高水平,进一步将高血压分为1、2和3级[1]。
血压水平分类和定义见表1。
二、诊断、危险分层与转诊(一)诊断及评估[1,2]1.血压测量:在临床和人群防治工作中,主要采用诊室血压测量和诊室外血压测量,后者包括动态血压监测(ABPM)和家庭血压监测(HBPM)。
不同血压测量方法的评价和高血压的诊断标准见表2。
基本推荐:在医疗机构所有高血压患者都需做诊室血压测量;鼓励患者做HBPM。
优化推荐:在基本推荐基础上,有条件的医疗机构可配备ABPM设备,有ABPM指征的患者需做该项检测。
(1)诊室血压测量:由医护人员在标准条件下按统一规范进行测量。
(2)ABPM:采用无创自动血压测量仪器,监测全天血压水平。
主要在医疗机构使用。
(3)HBPM:也称自测血压或家庭血压测量。
HBPM有助于增强患者健康参与意识,改善患者治疗依从性,适合患者长期血压监测。
随着血压遥测技术和设备的进展,基于互联网的家庭血压远程监测和管理可望成为未来血压管理新模式。
2.病史、体格检查及实验室检查:(1)应全面详细了解患者病史,包括以下内容:①家族史:询问患者有无高血压家族史以及心血管疾病家族史。

高血压基层诊疗指南(2019年)高血压是一种常见的疾病,它会引起多种健康问题,如心血管疾病、肾脏问题、视力问题等。
因此,及早诊断和治疗至关重要。
本文旨在为基层医疗人员提供一份高血压诊疗指南,帮助他们更好地管理患者的高血压病情。
一、高血压定义和分类高血压是指在安静状态下,血压持续升高,超过140/90mmHg。
它主要分为原发性高血压和继发性高血压。
原发性高血压是指没有明显的原因,如肾病、垂体瘤等,导致血压升高。
继发性高血压是由其他疾病引起的,如肾脏疾病、神经系统疾病、内分泌疾病等。
二、诊断标准根据中国高血压防治指南,高血压的诊断标准如下:1. 收缩压≥140mmHg和/或舒张压≥90mmHg;2. 对于老年人(≥60岁),收缩压在140mmHg-159mmHg之间需要监测并适当降低。
诊断高血压需要进行3次以上的血压测量,以确定血压的水平。
同时,还需要检查肾功能、血糖水平、尿量等。
在对患者进行诊断之前,还需要咨询病史,了解患者的家族病史、饮食习惯、嗜好等。
三、治疗策略1.生活方式干预对于轻度高血压患者,生活方式干预可能是有效的治疗手段。
包括:(1)饮食调整:限制钠摄入、增加蔬菜、水果、全谷物和低脂奶产品的摄入。
(2)体育锻炼:建议进行中等强度的有氧运动,如快走、慢跑、游泳、骑自行车等。
(3)减轻体重:减轻体重有助于降低血压。
(4)戒烟和限制饮酒:戒烟和限制饮酒是降低高血压风险的重要方法。
2.药物治疗对于中重度高血压患者,药物治疗是必要的,以降低患者的血压水平。
药物治疗需要根据患者的具体情况,包括年龄、性别、肾功能等因素来选择药物。
药物治疗的目的是降低患者的血压至于较低水平,从而减少心血管事件的发生。
目前常用的抗高血压药物包括:钙通道阻滞剂、ACEI、ARB、利尿剂等。
四、监测与随访1. 测量血压实施高血压干预治疗前、中、后均需测量血压,至少不少于3个月测量1次,需注意,测量时应:(1)正确选择血压计:手机等应用软件测量不准确,建议使用袖带式血压计进行测量;(2)防止影响测量的因素:应通知患者测量时应在安静环境下,禁止患者与他人谈话或活动;如服用某些药物会影响血压的测量,应在告知患者的情况下停药后再行测量。

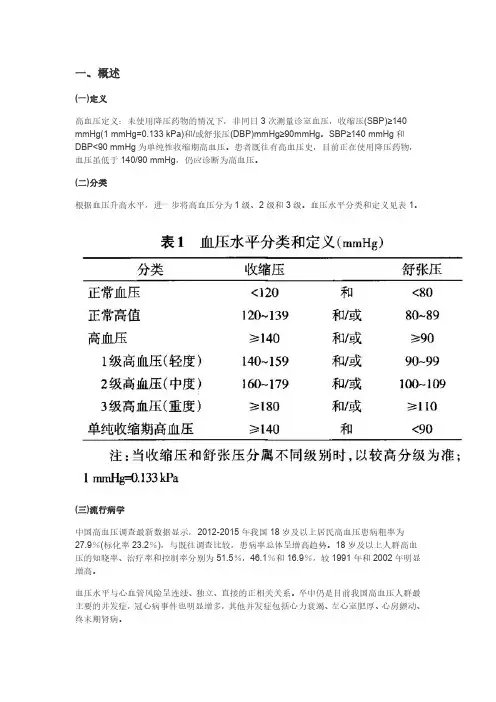
(一)定义高血压定义:未使用降压药物的情况下,非同日3次测量诊室血压,收缩压(SBP)≥140 mmHg(1mmHg=0.133kPa)和/或舒张压(DBP)mmHg≥90mmHg。
SBP≥140mmHg和DBP<90mmHg为单纯性收缩期高血压。
患者既往有高血压史,目前正在使用降压药物,血压虽低于140/90mmHg,仍应诊断为高血压。
(二)分类根据血压升高水平,进一步将高血压分为1级、2级和3级。
血压水平分类和定义见表1。
(三)流行病学中国高血压调查最新数据显示,2012-2015年我国18岁及以上居民高血压患病粗率为27.9%(标化率23.2%),与既往调查比较,患病率总体呈增高趋势。
18岁及以上人群高血压的知晓率、治疗率和控制率分别为51.5%,46.1%和16.9%,较1991年和2002年明显增高。
血压水平与心血管风险呈连续、独立、直接的正相关关系。
卒中仍是目前我国高血压人群最主要的并发症,冠心病事件也明显增多,其他并发症包括心力衰竭、左心室肥厚、心房颤动、终末期肾病。
高钠、低钾膳食,超重与肥胖,过量饮酒和长期精神紧张是我国人群重要的高血压发病危险因素,其中高钠、低钾膳食以及超重与高血压关系最大,另外其他危险因素还包括年龄、高血压家族史、缺乏体力活动以及糖尿病、血脂异常等。
调查发现2012年我国18岁及以上居民平均烹调盐Et摄入量为10.5g,虽低于1992年的12.9g和2002年的12.0g,但较推荐盐摄入量水平依旧高75.0%。
近年来,我国人群中超重和肥胖比例明显增加,35~64岁中年人超重率为38.8%,肥胖率为20.2%,超重组和肥胖组高血压发病风险是体重正常组的1.16~1.28。
超重和肥胖与高血压患病率关联最显著。
三、病理生理机制高血压的发病机制复杂,血压的调节受心输出量和外周阻力的影响以及很多解剖、生理、生化方面的因素影响,基本的血液动力学特征表现见图1。
(一)遗传的影响高血压具有家族聚集性,估计遗传因素对血压的变异影响占30%~50%,但血压终究是一种表型,是环境与多种遗传基因表达的相互作用的结果。


---------------------------------------------------------------最新资料推荐------------------------------------------------------ 2019中国高血压防治指南(修订版) 中国高血压防治指南(2005 年修订版全文)前言《中国高血压防治指南》(修订版)在多次广泛征求各学科专家意见的基础上,由我国 20 余位心血管、肾脏、内分泌、神经科、妇产、行为、营养、管理专家组成的委员会历时一年修订编写完成。
本次指南的修订是根据我国近年来的心血管流行病学和循证医学的进展,并参考借鉴了国外最新研究成果和指南建议《2003 年WHO/ISH 高血压处理指南》。
近年来,由于社会经济的快速发展和人们生活方式的变化,我国的心血管病发病率及相关危险因素均有增长的趋势。
据 2019 年全国居民营养与健康状况调查资料显示,我国成人高血压患病率为 18. 8%, 全国有高血压患者约 1. 6 亿。
但高血压的知晓率、治疗率及控制率均很低,我们面临的高血压防治任务是非常艰巨的。
本指南从我国高血压流行状况和防治实际出发,提出符合国情的全人群和高危人群相结合的防治策略,强调人群防治,同时加强高血压病人的治疗。
高血压的危害性除与患者的血压水平相关外,还取决于同时存在的其它心血管危险因素以及合并的其它疾病情况。
因此,在高血压的定义与分类中,除仍将高血压的诊断标准定在收缩压140mmHg 和/或舒张压90mmHg;根据血压水平分为正常、1/ 3正常高值血压和 1、 2、 3 级高血压之外,还应当根据合并的心血管危险因素、靶器官损害和同时患有的其它疾病,将高血压患者分为 4 层(组) ,即低危、中危、高危和很高危,并依此指导医生确定治疗时机、治疗策略与估计预后。
治疗高血压的主要目的是最大限度地降低心血管发病和死亡的总危险。
这就要求医生在治疗高血压的同时,干预患者检查出来的所有可逆性危险因素,并适当处理病人同时存在的各种临床情况。


卫生部疾病控制局高血压联盟(中国)国家心血管病中心(2010年修订版全文)中国高血压防治指南(第三版)中国高血压防治指南修订委员会主任委员:刘力生副主任委员:吴兆苏朱鼎良序言高血压是最常见的慢性病,也是心脑血管病最主要的危险因素,其脑卒中、心肌梗死、心力衰竭及慢性肾脏病等主要并发症,不仅致残、致死率高,而且严重消耗医疗和社会资源,给家庭和国家造成沉重负担。
国内外的实践证明,高血压是可以预防和控制的疾病,降低高血压患者的血压水平,可明显减少脑卒中及心脏病事件,显著改善患者的生存质量,有效降低疾病负担。
近年来,党和zhengfu日益重视以高血压为代表的慢性病防治工作,2009年高血压和糖尿病患者的管理作为促进基本公共卫生服务均等化的重要措施,纳入深化医疗卫生体制改革的3年实施方案,截至2010年底各地已管理3553.8万高血压患者;同时《全国高血压社区规范化管理》项目管理的50万例社区高血压患者中管理满1年患者的血压控制率达到70%。
为进一步加强我国高血压的人群防治工作,提高防治效果,我局委托国家心血管病中心和高血压联盟(中国)组织有关专家对2005年《中国高血压防治指南》(以下简称《指南》)进行修订。
修订工作以我国近年来心血管病流行病研究结果和高血压大规模随机临床试验为依据,根据中国自己的特点,参考国内外有关研究进展,经专家多次讨论,历时2年,于2010年底完稿。
2010年修订版《指南》坚持预防为主,防治结合的方针,提出符合我国人群特点的防治策略,从控制危险因素、早诊早治和病人规范化管理入手,加强对公众的健康教育和高血压的社区防治,努力提高人群高血压的知晓率、治疗率和控制率。
2010年修订版《指南》保留了以往指南的合理部分,更新了部分观念,增加了儿童青少年高血压、继发性高血压等“特殊人群”章节。
指出应对高血压患者全面检查评估,根据患者心血管总危险度决定治疗措施。
强调高血压患者改变不良生活方式的必要性;强调长期平稳控制血压的重要性;强调降低高血压患者血压水平是减少心脑血管病的关键。


2019高血压基层诊疗指南当前,估计我国高血压患病人数达2、45 亿,已成为我国家庭与社会的沉重负担。
基层医疗卫生机构承担着原发性高血压的诊断、治疗及长期随访管理工作。
《高血压基层诊疗指南(2019年)》的制定,可有效支持基层高血压管理。
该指南涵盖概述,病因学,病理生理机制,诊断、风险分层与转诊,治疗,基层医疗卫生机构对高血压急症与亚急症的急诊处置以及疾病管理等内容,本文仅就指南的要点部分进行阐述。
治疗改善生活方式➤生活方式干预在任何时候对任何高血压患者(包括正常高值者与需要药物治疗的高血压患者)都就是合理、有效的治疗,目的就是降低血压、控制其她危险因素与临床情况。
➤生活方式干预对降低血压与心血管危险的作用肯定,所有患者都应采用,主要措施包括:(1)减少钠盐摄入,每人每日食盐摄入量逐步降至<6 g,增加钾摄入。
(2)合理膳食。
(3)控制体重,BMI<24 kg/m2;腰围:男性<90 cm;女性<85 cm。
(4)不吸烟,彻底戒烟,避免被动吸烟。
(5)不饮或限制饮酒。
(6)增加运动,中等强度有氧运动;每周4~7次;每次持续30~60 min。
(7)减轻精神压力,保持心理平衡与良好睡眠。
降压药应用的基本原则➤常用的五大类降压药物【钙通道阻滞剂(CCB)、血管紧张素转换酶抑制剂(ACEI)、血管紧张素Ⅱ受体拮抗剂(ARB)、利尿剂与β-受体阻滞剂】均可作为初始治疗用药,建议根据特殊人群的类型、合并症,选择针对性药物个体化治疗。
➤应根据血压水平与心血管风险选择初始单药或联合治疗。
➤一般患者采用常规剂量;老年人及高龄老年人初始治疗时通常应采用较小有效治疗剂量。
根据需要,可逐渐增加剂量。
➤优先使用长效降压药物,以有效控制24 h血压,更有效预防心脑血管并发症。
➤对SBP≥160 mmHg与/或DBP≥100 mmHg、SBP高于目标血压20 mmHg与/或DBP高于目标血压值10 mmHg或高危及以上患者,或单药治疗未达标的高血压患者应联合降压治疗,包括自由联合或单片复方制剂。
2019版中国高血压防治指南2019 版《中国高血压防治指南》要点★我国人群高血压患病率仍是增长态势,每5 个成人中2 人患高血压;估计目前全国高血压患者至少2 亿;但高血压知晓率、治疗率和控制率较低。
★高血压是我国人群脑卒中及心脏病发病及死亡的主要危险因素。
控制高血压可遏制心脑血管病发病及死亡的增长态势。
★我国是脑卒中高发区。
高血压的主要并发症是脑卒中,控制高血压是预防脑卒中的关键。
★降压治疗要使血压达标,以期降低心脑血管病的发病和死亡总危险。
★高血压是一种心血管综合征,需根据心血管总危险度,决定治疗措施。
应关注多种危险因素的综合干预。
★我国每年新发生高血压1000 万人,对正常高值血压等高血压的易患人群,应改善不良生活方式,预防高血压的发生。
★一般高血压患者降压目标为140/90 mmHg 以下;高危患者血压目标是130/80 mmHg 以下。
在可耐受前提下,逐步降压达标。
★我国常用的钙拮抗剂、ACEI、ARB、利尿剂、受体阻滞剂及低剂量固定复方制剂均可作为高血压初始或维持治疗的药物选择。
联合治疗有利于血压达标。
★高血压是一种生活方式病,认真改变不良生活方式,限盐限酒,控制体重,有利于预防和控制高血压。
★关注少儿高血压,预防关口前移;重视继发性高血压的筛查与诊治。
★加强高血压的社区防治工作,定期测量血压、规范化管理和合理用药,是改善我国人群高血压知晓率、治疗率和控制率的根本。
高血压已纳入社区卫生服务范畴新指南修订组织单位包括卫生部疾病控制局、中国高血压联盟、国家心血管病中心。
卫生部疾控局的加入,体现了政府对中国高血压指南修订的重视,表明了政府对高血压防治的重视。
我国高血压患病率持续增加,部分省市调查目前成人患病率达25%,全国至少有2亿高血压患者。
高血压是我国心脑血管病的主要危险因素,70%脑卒中和50%心肌梗死的发病与高血压相关。
政府主导的新医改中,已将高血压纳入社区公共卫生服务的范畴,表明了政府对控制高血压的决心和具体措施。
中国老年高血压管理指南2019高血压的患病率接近90%,是罹患脑卒中、心肌梗死乃至造成心血管死亡的首要危险因素。
老年高血压的定义与分级年龄≥65 岁,在未使用降压药物的情况下,非同日3 次测量血压,收缩压( systolicbloodpressure, SBP) ≥ 140 mmHg( 1 mmHg =.0133 kPa) 和 (或)舒张压 ( diastolic bloodpressure ,DBP) ≥ 90 mmHg,可诊断为老年高血压。
老年高血压的特点随年龄增长,大动脉弹性下降,动脉僵硬度增加; 压力感受器反射敏感性和β 肾上腺素能系统反应性降低 ; 肾脏维持离子平衡能力下降。
老年人血压神经-体液调节能力下降,表现为容量负荷增多和血管外周阻力增加。
老年高血压患者常见SBP 升高和脉压增大。
随年龄增长,钙化性瓣膜病发生率增高,超声心动图可明确诊断。
严重主动脉瓣狭窄者不能过度降压,以免影响重要器官的血供; 若脉压过大,SBP 明显升高且DBP 水平< 50mmHg,应注意合并主动脉瓣关闭不全的可能性。
由于血压调节能力下降,老年人的血压水平容易受各种因素如体位、进餐、情绪、季节或温度等影响,称为异常血压波动。
最常见为体位性低血压、餐后低血压和血压昼夜节律异常等。
高龄老年高血压患者常伴有多种危险因素和相关疾病,合并糖尿病、高脂血症、冠心病、肾功能不全和脑血管病的检出率较高。
老年高血压患者伴有严重动脉硬化时,可出现袖带加压时难以压缩肱动脉,所测血压值高于动脉内测压值的现象,称为假性高血压。
通过无创中心动脉压检测可获得相对较为准确的血压值。
假性高血压发生率随年龄增长而增高。
当SBP 测量值异常升高但未合并相关靶器官损害或药物降压治疗后即出现低血压症状时,应考虑假性高血压可能。
假性高血压可导致过度降压治疗, SBP 过低在高龄患者可能引起跌倒、衰弱等不良预后的增加。
老年高血压的诊断性评估包括以下内容: ( 1) 确定血压水平 ; ( 2 ) 了解心血管危险因素 ;( 3) 明确引起血压升高的可逆和( 或 )可治疗的因素,如 : 有无继发性高血压; ( 4) 评估靶器官损害和相关临床情况,判断可能影响预后的合并疾病。
国家基层高血压防治管理指南解读近年来,高血压逐渐成为全球公共卫生问题,其中不乏中国国内的高血压患者。
据2019年中国心血管病报告显示,中国成年人高血压患病率达到了28.5%,其中男性患病率高于女性。
为了有效预防和治疗高血压,国家卫生健康委员会制定并发布了《基层高血压防治管理指南》。
现在,我们将对该指南进行解读,以期更好地促进基层高血压防治。
一、指南的指导意义国家基层高血压防治管理指南是针对我国特定国情和医疗体系,总结国内外研究和临床实践,基于循证医学理念的一种新的诊疗方案。
它提出了高血压的诊断标准、血压控制目标、高血压患者的治疗和管理,还强调了基层医疗卫生机构和区域性医疗中心的合作,及患者自我管理和生活方式干预等方面。
指南的发布,一方面为高血压的治疗提供了科学可靠的理论依据,另一方面也规范了高血压防治的管理方法,提高了基层医疗卫生机构的服务质量,增强了患者的健康意识。
因此,这份指南可以引导医生更好地接收和执行国家的诊断标准,加强药物治疗的监控和评价,并做到药物治疗和非药物治疗并重。
二、高血压的诊断标准指南中提出,高血压诊断的标准为血压≥140/90mmHg,而在根据高血压诊断时,必须在高血压的定义基础上考虑年龄、性别和疾病状态等因素的影响。
具体来说,50-59岁的人群,收缩压(SBP)在140-149mmHg和舒张压(DBP)在90-99mmHg之间是高血压前期;SBP在150-159mmHg和/或DBP在100-109mmHg是一级高血压;SBP≥160mmHg和/或DBP≥110mmHg属于二级高血压。
60岁以上及病理证实的高血压,SBP在140-159mmHg和/或DBP在90-99mmHg属于一级高血压;SBP≥160mmHg和/或DBP≥100mmHg则是二级高血压。
慢性肾脏病患者SBP≥130mmHg和/或DBP≥80mmHg则为高血压。
基于上述标准,医生可以更准确、更科学地进行高血压的诊断。
执业药师中国老年高血压管理指南2019答案1.老年高血压的特点是CA. 急进性高血压多见B. 体位性低血压少见C. 以收缩压升高为主D. 以舒张压升高为主2.老年高血压患者应慎用CA. 氢氯噻嗪B. 哌唑嗪C. 普萘洛尔D. 硝苯地平3.老年人高血压首选DA. 阿替洛尔或卡托普利B. 美托洛尔或硝苯地平C. 硝苯地平或卡托普利D. 呋塞米或尼群地平4.老年人高血压中部分为单纯收缩期高血压,原因是CA. 合并动脉粥样硬化B. 合并肾动脉狭窄C. 大动脉弹性减退D. 阻力血管张力增加5.老年高血压患者脉压增大的原因为DA. 老年人心排出量较小B. 老年人循环血量较少C. 老年人小动脉弹性降低D. 老年人大动脉弹性降低6.老年人高血压急症的治疗原则不包括CA. 安全有效地降低血压B. 减少靶器官功能损害C. 排除一些继发因素D. 减少并发症发生7.关于老年高血压病的描述正确的是CA. 老年人血压随年龄增高是正常的B. 老年人往往有单纯性收缩压升高,无碍健康C. 老年人高血压病的诊断标准与非老年人一样D. 老年性高血压病可根据一次随机抽查确定8.老年人高血压特点不包括AA. 单纯收缩期高血压少见B. 老年高血压波动大,且易出现直立性低血压C. 老年人高血压常有不同程度的心、脑、肾等靶器官损害D. 以高血压为主的临床表现的代谢综合征发病率高9.关于老年人高血压,下列哪项错误AA. 绝大多数是收缩压和舒张压均增高B. 容易有直立性低血压C. 易发生心力衰竭D. 血管阻力大,而心排出量正常或降低E. 血压波动较大10.高血压可以分为原发高血压与AA. 继发高血压B. 自发高血压C. 后发高血压D. 以上都是。
2019高血压基层诊疗指南当前,估计我国高血压患病人数达2。
45亿,已成为我国家庭和社会的沉重负担。
基层医疗卫生机构承担着原发性高血压的诊断、治疗及长期随访管理工作。
《高血压基层诊疗指南(2019年)》的制定可有效支持基层高血压管理。
该指南涵盖概述,病因学,病理生理机制,诊断、风险分层与转诊,治疗,基层医疗卫生机构对高血压急症和亚急症的急诊处置以及疾病管理等内容,本文仅就指南的要点部分进行阐述。
治疗改善生活方式>生活方式干预在任何时候对任何高血压患者(包括正常高值者和需要药物治疗的高血压患者)都是合理、有效的治疗,目的是降低血压、控制其他危险因素和临床情况.>生活方式干预对降低血压和心血管危险的作用肯定,所有患者都应采用,主要措施包括:(1)减少钠盐摄入,每人每日食盐摄入量逐步降至〈6g,增加钾摄入.(2)合理膳食。
(3)控制体重,BMI〈24kg/m2;腰围:男性〈90cm;女性<85cm.(4)不吸烟,彻底戒烟,避免被动吸烟。
(5)不饮或限制饮酒.(6)增加运动,中等强度有氧运动;每周4~7次;每次持续30〜60min。
(7)减轻精神压力,保持心理平衡和良好睡眠.降压药应用的基本原则>常用的五大类降压药物【钙通道阻滞剂(CCB)、血管紧张素转换酶抑制剂(ACEI)、血管紧张素II受体拮抗剂(ARB)、利尿剂和卜受体阻滞剂】均可作为初始治疗用药,建议根据特殊人群的类型、合并症,选择针对性药物个体化治疗。
>应根据血压水平和心血管风险选择初始单药或联合治疗。
> 一般患者采用常规剂量;老年人及高龄老年人初始治疗时通常应采用较小有效治疗剂量。
根据需要,可逐渐增加剂量.>优先使用长效降压药物,以有效控制24h血压,更有效预防心脑血管并发症。
> 对SBPN160mmHg和/或DBP>100mmHg、SBP高于目标血压20mmHg和/或DBP咼于目标血压值10mmHg或咼危及以上患者,或单药治疗未达标的高血压患者应联合降压治疗,包括自由联合或单片复方制剂。
---------------------------------------------------------------最新资料推荐------------------------------------------------------
2019 年高血压管理指南
2019 年高血压管理指南(以下简称新指南)东亚国家(中国、日本、韩国)高血压导致的卒中风险高于冠心病。
收缩压同样升高 15mmHg,亚洲人冠心病和卒中的风险增加高于高加索人,反之,血压降低带来的卒中风险降低也高于西方国家。
提示控制血压是降低亚洲国家心脑血管事件(尤其是卒中)最重要的策略。
新指南建议,白大衣高血压患者应开始生活方式调整,定期复查 ABPM 或行 HBPM,以尽早发现进展为持续高血压的证据。
夜间血压均值较白天血压均值对预后的意义更大。
强调家庭血压监测(HBPM)和动态血压监测(ABPM)的重要性,以便更好地检出夜间高血压、晨起高血压、白大衣高血压和隐性高血压生活方式调整是所有高血压治疗的基础,包括 S-ABCDE(限盐、限酒、减轻体重、戒烟、饮食、锻炼)几方面。
药物治疗则采用 PROCEED 策略(既往治疗经验、危险因素、器官损害、禁忌证、专家或医生的判断、费用和治疗依从性)。
对降压药物疗效的判断,遵循10 和 5 原则,即单药标准剂量可降低收缩压 10mmHg,降低舒张压 5mmHg。
同一药物剂量加倍,血压仅再降低 2/1mmHg,而联合不同机制的降压药物,降压幅度是二者的总和(20/10mmHg);推荐早期联合治疗,特别是单片固定复方制剂;⑤初始治疗血压未达标时推荐AT
1/ 2
GOALs方法调整治疗(依从性、给药时间、增加剂量、换用其他种类降压药物、联合用药以及实验室检查评估)。