2020CDS指南更新要点
- 格式:pptx
- 大小:487.97 KB
- 文档页数:12

2020版CDS指南全文发布,快看看对胰岛素是如何推荐的!*仅供医学专业人士阅读参考热乎乎的《中国2型糖尿病防治指南2020年版》新鲜出炉啦!2型糖尿病(T2DM)是一种慢性进展性疾病,随着病程进展,患者β细胞功能减退,控糖难度也随之增大,胰岛素治疗是常见的有力控糖方式,也是大部分患者控制高血糖的必经之路,当口服降糖药效果不佳时,患者需及时启动胰岛素治疗,以控制高血糖,并减少糖尿病并发症的发生风险[1]。
使用胰岛素时,何时起始、选择哪种胰岛素、如何滴定剂量、怎样减少低血糖风险等问题成为了内分泌科医生的必修课。
此次新鲜出炉的中华医学会糖尿病学分会(CDS)发布的《中国2型糖尿病防治指南2020年版》(以下简称2020《CDS指南》)相比于2017年版做出了更新,其中具体有哪些更新要点能够帮助我们更好地应用胰岛素这一降糖利器,帮助更多患者血糖达标呢?下面来好好盘点一下。
更新要点1T2DM治疗路径更新起始胰岛素治疗首选基础胰岛素首先2020《CDS指南》对胰岛素的起始治疗时机与胰岛素种类的选择做出推荐:在治疗路径方面,T2DM 患者在生活方式和口服降糖药联合治疗的基础上,若血糖仍未达到控制目标,可尽早(3个月)联合胰岛素治疗,并明确指出,通常选用基础胰岛素[1](图1)。
此前,对于需起始胰岛素治疗的患者,2017年《CDS指南》仅指出可选用基础胰岛素或预混胰岛素,并未在T2DM治疗路径中对胰岛素种类做出明确推荐[2]。
图1. 2型糖尿病患者高血糖治疗的简易路径从循证证据来看,相比于预混胰岛素,基础胰岛素治疗确有一定优势。
Przemyslaw等学者的一项荟萃分析显示,虽然两者糖化血红蛋白(HbA1c)控制情况相似,但相比于预混胰岛素治疗方案,使用甘精胰岛素联合口服降糖药方案的患者总体和症状性低血糖风险更低,体重增加更少,且可降低患者治疗过程中出现严重不良事件的数量,同时相比于基线数据,能够提升组内患者生活质量[3]。

2020 中国晚期乳腺癌诊疗指南更新要点及相关研究进展(全文)01、同步国际,彰显中国智慧2015年,中国抗癌协会多位专家共同编写了首部《中国晚期乳腺癌临床诊断和治疗专家共识》,2018年进行了第二次更新,2020年7月,2018年版《中国晚期乳腺癌临床诊断和治疗专家共识》正式发表于美国癌症学会《Cancer》杂志的中国乳腺特刊。
在此基础上,2020年版正式升级为指南,《中国晚期乳腺癌规范诊疗指南(2020年)》由国家肿瘤质控中心乳腺癌专家委员会、中国抗癌协会乳腺癌专业委员会、中国抗癌协会肿瘤药物临床研究专业委员会共同编写,是中国专家和学者智慧的结晶。
02、指南结构指南主要包括十三方面内容:指南总则、肿瘤评估原则、晚期乳腺癌治疗的基本原则、不可手术局部晚期乳腺癌的治疗、HR阳性HER2阴性晚期乳腺癌的治疗、HER2阳性晚期乳腺癌的治疗、三阴性乳腺癌的治疗、遗传性乳腺癌、化疗药物治疗和生物治疗、转移病灶管理、男性晚期乳腺癌的治疗、支持治疗和总结。
03、更新要点一、推荐级别描述二、晚期乳腺癌定义晚期乳腺癌包括局部晚期和复发或转移性(Ⅳ期)乳腺癌。
局部晚期乳腺癌通常包括可根治性手术的部分IIB(T3N0M0)、IIIA期原发性乳腺癌和难以根治性手术的累及皮肤、胸壁或广泛淋巴结受累的IIIB、IIIC期乳腺癌。
本指南中的局部晚期乳腺癌仅针对初始不可手术、尚未扩散至远处的局部晚期乳腺癌(IIIB、C期)。
三、晚期乳腺癌治疗的基本原则治疗选择应考虑HR和HER2状态、既往治疗、无病间期、肿瘤负荷、年龄、一般状态、月经状况、合并症等因素。
新增:在相关靶向药物临床可及的情况下建议明确PI3K、PDL1和BRCA状态以指导治疗。
四、HER2阳性不可手术局部晚期乳腺癌的治疗有条件医院推荐多学科综合治疗(全身治疗、手术、放疗),其中,全身治疗应为初始治疗,新增内容:对于局部晚期可转化为根治性手术的患者,应积极采用新辅助治疗策略;经评估即使新辅助治疗后仍不能达到根治性治疗的患者,参考转移性乳腺癌全身治疗策略。
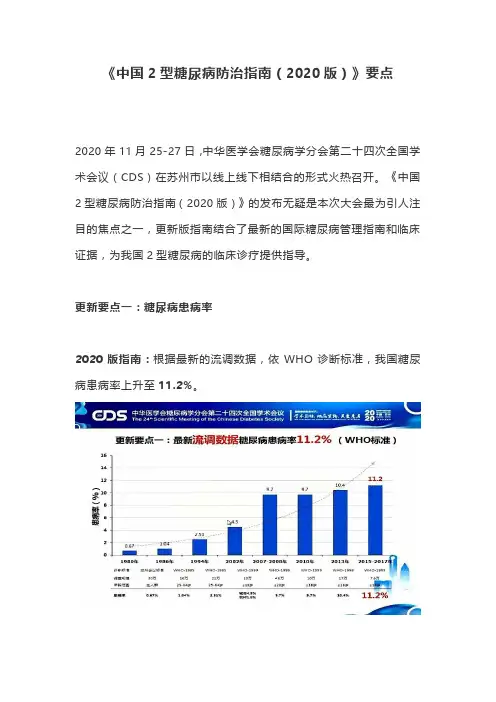
《中国2型糖尿病防治指南(2020版)》要点2020年11月25-27日,中华医学会糖尿病学分会第二十四次全国学术会议(CDS)在苏州市以线上线下相结合的形式火热召开。
《中国2型糖尿病防治指南(2020版)》的发布无疑是本次大会最为引人注目的焦点之一,更新版指南结合了最新的国际糖尿病管理指南和临床证据,为我国2型糖尿病的临床诊疗提供指导。
更新要点一:糖尿病患病率2020版指南:根据最新的流调数据,依WHO诊断标准,我国糖尿病患病率上升至11.2%。
图1 我国糖尿病患病率的变化更新要点二:将“糖化血红蛋白”纳入到糖尿病诊断标准2020版指南:在有严格质量控制的实验室,采用标准化检测方法测定的糖化血红蛋白(HbA1c)可以作为糖尿病的补充诊断标准。
(B)表1 糖尿病的诊断标准更新要点三:新增个体化HbA1c控制目标设定的“主要影响因素”2020版指南:HbA1c控制目标应遵循个体化原则,年龄较轻、病程较短、预期寿命较长、无并发症、未合并心血管疾病的2型糖尿病患者在没有低血糖及其他不良反应的情况下可采取更严格的HbA1c控制目标,反之则采取相对宽松的HbA1c目标。
(B)图2 个体化HbA1c控制目标的主要影响因素更新要点四:高血糖的药物治疗要点2020版指南:➤生活方式干预和二甲双胍为2型糖尿病患者高血糖的一线治疗。
生活方式干预是2型糖尿病的基础治疗措施,应贯穿于治疗的始终。
若无禁忌证,二甲双胍应一直保留在糖尿病的治疗方案中。
(A)➤一种降糖药治疗而血糖不达标者,采用2种甚至3种不同作用机制的药物联合治疗。
也可加用胰岛素治疗。
(A)➤合并ASCVD或心血管风险高危的2型糖尿病患者,不论其HbA1c 是否达标,只要没有禁忌证都应在二甲双胍的基础上加用具有ASCVD获益证据的GLP-1RA或SGLT2i。
(A)➤合并CKD或心衰的2型糖尿病患者,不论其HbA1c是否达标,只要没有禁忌证都应在二甲双胍的基础上加用SGLT2i。

2021年4月19日,由中华医学会糖尿病学分会组织编写的《中国2型糖尿病防治指南(2 020年版)》在万众期盼中同步发表于当期《中华糖尿病杂志》和《中华内分泌代谢杂志》上。
距上一版指南已时隔三年。
这三年里,国内外2型糖尿病(T2DM)的研究取得了新的重大进展,出现了更多有关糖尿病预防、诊断、监测及治疗的循证医学新证据。
为了及时地传递这些最新进展,更好地指导临床实践,改善中国T2DM患者的临床结局,由朱大龙教授作为通讯作者,中华医学会糖尿病学分会的专家们共同修订完成了《中国2型糖尿病防治指南(2020年版)》。
(图1)图1. 自2003年起,CDS共发布6版T2DM指南新版指南共19章,涵盖中国糖尿病流行病学、糖尿病的诊断与分型、糖尿病的筛查和评估、糖尿病的教育和管理、T2DM综合控制目标和高血糖的治疗路径等内容。
(图2)图2. 新版指南章节全貌相较上一版指南,新版指南主要有9点更新。
(图3)图3. 新版指南更新要点更新要点1:我国成人糖尿病患病率升至11.2%依据2015至2017年中华医学会内分泌学分会在全国31个省进行的甲状腺、碘营养状态和糖尿病的流行病学调查数据,按照世界卫生组织(WHO)的1999年的诊断标准,我国18岁及以上人群糖尿病患病率为11.2%(图4)。
图4. 中国糖尿病流行病学40年变迁更新要点2:将糖化血红蛋白(HbA 1c )纳入诊断标准2011年世界卫生组织(WHO)建议在条件具备的国家和地区采用HbA 1c诊断糖尿病,切点为HbA 1c ≥6.5%。
近年来,我国的HbA 1c 检测标准化程度逐步提高。
为与WHO诊断标准接轨,新指南推荐在有严格质量控制的实验室,采用标准化检测方法测定的HbA 1c (≥6.5%)可以作为糖尿病的补充诊断标准(B)。
但若患者同时有镰状细胞病、妊娠(中、晚期)、葡萄糖6磷酸脱氢酶缺乏症、艾滋病等情况,则只能根据静脉血浆葡萄糖水平诊断糖尿病。

中国2型糖尿病防治指南(2020年版)解读新指南更新要点图:中国2型糖尿病防治指南的发展历程糖化血红蛋白(HbA1c)纳入糖尿病诊断标准糖化血红蛋白(HbA1c )与糖尿病并发症发生发展密切相关,临床上HbA1c已被广泛用于评估长期血糖控制状况,也是临床决定是否需要调整治疗的重要依据[2]。
2011年,WHO建议在条件具备的国家和地区采用HbA1c 诊断糖尿病,诊断切点为HbA1c≥6.5%[2]。
鉴于HbA1c检测在我国尚不普遍,检测方法的标准化程度不够,测定HbA1c的仪器和质量控制尚不能符合糖尿病诊断标准的要求,因此在2017年版《中国2型糖尿病防治指南》中未推荐采用HbA1c 诊断糖尿病[2]。
近几年来我国HbA1c标准化工作推进速度迅速加快,随着对HbA1c认知程度和测定质量的不断提高,我国已完成HbA1c 检测的标准化工作,此次指南更新将HbA1c≥6.5%作为补充诊断标准[1]。
表:糖尿病的诊断标准将TIR纳入血糖控制目标促进多维度的血糖管理HbA虽然是血糖监测的“金标准”,但在临床应用中存在不能反映低血糖,不能反1c个体间差异等问题[3-9]。
葡萄糖目标范围内时间(TIR)可从高血糖、低血糖、血糖变异性的多维视角完映血糖变异性,不能反映HbA1c进行有效补充[10-11]。
糖尿病治疗领域对于TIR的关注与认识不断增加,大量研究发现TIR与微血管并善解析血糖控制状况,对HbA1c发症、心血管疾病、妊娠结局等显著相关,基于中国人群的前瞻性研究就发现,TIR与2型糖尿病(T2DM)全因死亡和心血管病死亡呈负相关[12-13]。
图:TIR与T2DM全因死亡和心血管病死亡负相关随着持续血糖监测(CGM)和自我血糖监测(SMBG)的快速发展,血糖管理的全新指标TIR的监测也越来越便捷[1]。
共识对TIR的推荐逐步完善,2019年发布的TIR国际共识推荐1型糖尿病(T1DM)及T2DM患者的TIR控制目标为>70%,但应高度个体化,同时关注低血糖以及血糖波动[14]。


《2020 ESC/EACTS 心房颤动诊断和临床管理指南》更新要点《2020 欧洲心脏病学会(ESC)/ 欧洲心胸外科协会(EACTS)心房颤动诊断和临床管理指南》(以下简称新版指南)延续了上一版指南《2016 ESC/EACTS 心房颤动诊断和临床管理指南》中的“ABC”路径,旨在进一步改善心房颤动患者的结构化管理,提高患者的生活质量,改善患者结局,促进患者坚持标准化治疗,其主要更新要点如下:1.所有心房颤动患者应考虑脑卒中风险、症状、心房颤动负荷及心房基质严重程度评估,以简化心房颤动评估、治疗决策、并促进优化心房颤动患者管理。
(Ⅱ a 类)2. 定期评估患者脑卒中和出血风险。
HAS-BLED 评分有助于处理患者可改善的出血风险因素,HAS-BLED 评分 >3 为高出血风险。
3. 抗凝决策不应受心房颤动类型的影响,如首次发现的心房颤动及阵发性、持续性、永久性心房颤动。
4. 病态窦房结综合征、房室传导阻滞或 QTc>500 ms 患者,在尝试药物复律时,应考虑心律失常和心动过缓风险。
5. 若考虑导管消融,建议考虑手术风险及术后心房颤动复发主要风险因素,并与患者进行讨论。
6. 若心房颤动复发患者在首次行肺静脉隔离术(PVI)后症状改善,应考虑再次行肺静脉隔离术。
7. 在某些特定的有症状的心房颤动患者,导管消融作为节律控制一线治疗。
8. 严格控制危险因素并避免触发因素,是节律控制策略的一部分。
(Ⅰ类)9. 强烈建议患者复律前后坚持接受新型口服抗凝药物治疗。
(Ⅰ类)10. 对于心房颤动持续时间>24 h 的复律患者,即使成功复律为窦性心律后,抗凝药物治疗也应至少持续 4 周。
(Ⅱ a 类)11. 对于有脑卒中危险因素者,建议术前进行脑卒中风险管理,包括启动抗凝治疗,射频消融前至少治疗性口服抗凝药物 3 周更优;或射频消融前行经食管超声心动图以排除左心房血栓。
12. 对于已接受过华法林、达比加群、利伐沙班、阿哌沙班或依杜沙班抗凝治疗的导管消融心房颤动患者,建议在不中断口服抗凝药物情况下进行射频消融。

《中国帕金森病治疗指南(第四版)》(2020)要点帕金森病(Parkinson′s disease)是一种常见的中老年神经系统退行性疾病,主要以黑质多巴胺能神经元进行性退变和路易小体形成的病理变化,纹状体区多巴胺递质降低、多巴胺与乙酰胆碱递质失平衡的生化改变,震颤、肌强直、动作迟缓、姿势平衡障碍的运动症状和睡眠障碍、嗅觉障碍、自主神经功能障碍、认知和精神障碍等非运动症状的临床表现为显著特征。
随着疾病的进展,帕金森病的运动和非运动症状会逐渐加重,一方面会损害患者本身的日常活动,另一方面,也会带来巨大的社会和医疗负担。
帕金森病的治疗原则一、综合治疗应对帕金森病的运动症状和非运动症状采取全面综合治疗。
二、多学科治疗模式在临床条件允许的情况下,组建以神经内科、功能神经外科、神经心理、康复乃至社区全科医生等多学科团队的医生,可以更有效地治疗和管理帕金森病患者,更好地为患者的症状改善和生活质量提高带来更大的益处。
三、全程管理治疗不仅立足当前,而且需长期管理,以达到长期获益。
药物治疗一、帕金森病的用药原则提倡早期诊断、早期治疗,不仅可以更好地改善症状,而且可能达到延缓疾病的进展。
应坚持“剂量滴定”以避免产生药物急性不良反应,力求实现“尽可能以小剂量达到满意临床效果”的用药原则,可避免或降低运动并发症尤其是异动症的发生率。
治疗应遵循循证医学证据,也应强调个体化特点,不同患者的用药选择需要综合考虑患者的疾病特点(是以震颤为主,还是以强直少动为主)和疾病严重度、发病年龄、就业状况、有无认知障碍、有无共病、药物可能的不良反应、患者的意愿、经济承受能力等因素。
尽可能避免、推迟或减少药物的不良反应和运动并发症。
抗帕金森病药物治疗时不能突然停药,特别是使用左旋多巴及大剂量多巴胺受体激动剂时,以免发生撤药恶性综合征。
二、早期帕金森病的药物治疗(一)早期帕金森病的疾病修饰疗法目前临床上尚缺乏具有循证医学证据的疾病修饰作用的药物,可能有疾病修饰作用的药物主要包括单胺氧化酶B型抑制剂(MAOBI)和多巴胺受体激动剂(DAs)。

中国帕金森病治疗指南(第四版)2020年包括改善运动和非运动症状、延缓疾病进展、提高生活质量和减轻社会和医疗负担。
治疗方法主要包括药物治疗、手术治疗和非药物治疗。
药物治疗是帕金森病治疗的主要方法,主要包括多巴胺类药物、抗胆碱药物、COMT抑制剂和MAO-B 抑制剂等。
手术治疗包括深部脑刺激和胶质细胞瘤植入术等,适用于药物治疗无效或难以控制症状的患者。
非药物治疗包括康复训练、心理干预和营养支持等,可以辅助药物治疗,提高生活质量。
近年来,我国学者对帕金森病的发病机制有了更深入的认识,早期诊断生物标志物的发现为早期干预和治疗提供了可能性。
同时,治疗理念的更新和治疗方法的探索也取得了显著进展。
在国外,欧美国家的治疗指南对我国治疗帕金森病提供了很好的借鉴和启示。
中华医学会神经病学分会帕金森病及运动障碍学组在2006、2009年和2014年分别制定了第一、二、三版中国帕金森病治疗指南,规范和优化了我国帕金森病的治疗行为,提高了治疗效果。
为了更好地指导临床实践,我们对6年前制定的第三版治疗指南进行了必要的修改和更新。
帕金森病的治疗原则包括改善运动和非运动症状、延缓疾病进展、提高生活质量和减轻社会和医疗负担。
药物治疗是主要的治疗方法,包括多巴胺类药物、抗胆碱药物、COMT抑制剂和MAO-B抑制剂等。
手术治疗和非药物治疗也是治疗帕金森病的重要方法。
我们相信,本指南的更新将为临床医生提供更准确、更全面、更实用的治疗方案,提高患者的治疗效果和生活质量。
帕金森病患者常常表现出运动症状和非运动症状,这些症状会影响患者的日常生活和工作能力。
因此,综合治疗是治疗帕金森病的重要方法。
治疗手段包括药物治疗、手术治疗、肉毒毒素治疗、运动疗法、心理干预和照料护理等。
药物治疗是主要的治疗手段,但手术治疗和肉毒毒素注射也是有效的补充手段。
运动康复治疗、心理干预和照料护理也可以改善患者的生活质量。
因此,多学科团队的治疗模式可以更好地治疗和管理帕金森病患者。
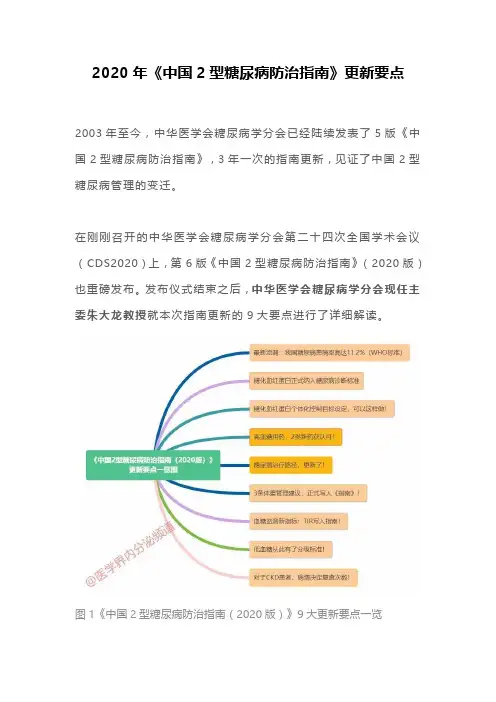
2020年《中国2型糖尿病防治指南》更新要点2003年至今,中华医学会糖尿病学分会已经陆续发表了5版《中国2型糖尿病防治指南》,3年一次的指南更新,见证了中国2型糖尿病管理的变迁。
在刚刚召开的中华医学会糖尿病学分会第二十四次全国学术会议(CDS2020)上,第6版《中国2型糖尿病防治指南》(2020版)也重磅发布。
发布仪式结束之后,中华医学会糖尿病学分会现任主委朱大龙教授就本次指南更新的9大要点进行了详细解读。
图1《中国2型糖尿病防治指南(2020版)》9大更新要点一览详细整理如下:·要点1 ·我国糖尿病患病率高达11.2%目前为止,我国糖尿病患病率仍在持续增长。
滕卫平教授团队最新发表的流行病学调查数据显示,按照世界卫生组织(WHO标准),我国的糖尿病患病率已高达11.2%。
图2 我国糖尿病患病率上扬趋势明显·要点2 ·HbA1c正式纳入糖尿病诊断标准糖化血红蛋白(HbA1c)是衡量血糖控制的重要指标,朱大龙教授表示,多年来,CDS一直致力于将HbA1c纳入诊断标准,近期开展的“中国糖化血红蛋白一致性计划(CGSP)”就是以优化中国的HbA1c标准化未目的的。
在本次指南更新中,CDS终于将HbA1c正式纳入糖尿病的诊断标准当中,以HbA1c≥6.5%作为切点,辅助糖尿病的诊断。
新增建议具体为:在有严格质量控制的实验室,采用标准化方法测定的HbA1c可以作为糖尿病的补充诊断标准——B级证据。
表1 最新糖尿病诊断标准注:只有通过一致性评价后,HbA1c才能被用于糖尿病诊断·要点3 ·HbA1c个体化控制目标设定,可以这样做!本次指南更新细化了个体化HbA1c控制目标设定的主要影响因素,提出:HbA1c控制目标应遵循个体化原则,年龄较轻、病程较短、预期寿命较长、无并发症、未合并心血管疾病的2型糖尿病患者在没有低血糖及其他不良反应的情况下可采取更为严格的HbA1c控制目标,反之则采取相对宽松的HbA1c控制目标——B级证据。

重磅!房颤指南11大更新要点,一文速递!ESC2020文章略长,建议先马后看!2020年欧洲心脏病学会年会(ESC 2020)已经盛大开幕,本次大会最受关注指南之一的《2020 ESC心房颤动指南》已经发布,一文为您整理房颤2020年指南更新要点!指南新增内容有哪些?1房颤的临床诊断推荐:•心电图记录对于诊断房颤是必须的。
房颤的诊断需要标准的12导联心电图记录或≥30s的单导联心电图描记。
心电图表现为无明显重复的P波,RR间期不规则(不损害房室传导时)可诊断为临床AF;(推荐等级:I)•应该在所有房颤患者中考虑房颤的心脏结构特征,包括评估卒中风险、症状状态、房颤负荷和基质评估,以优化不同医疗水平下房颤患者的评估方法,告知患者治疗决策并促进房颤患者的最优管理;(推荐等级:IIa)•筛查房颤时,应告知筛查患者房颤筛查及治疗的意义,针对筛查阳性的房颤患者,应通过组织化的转诊平台引导患者在医师指导下进行进一步的临床评估,以最终确诊房颤并提供最优管理。
筛查阳性的患者需要在医师检查超过30s的单导联心电图或12导联心电图后方可确诊。
(推荐等级:I)2房颤的综合管理和血栓栓塞事件的预防:•推荐定期监测患者报告结局(Patient Reported Outcomes, PROs),以评估治疗效果,改善诊疗水平;(推荐等级:I)•预防房颤血栓栓塞事件:1. 对于出血风险的评估,应考虑使用HAS-BLED评分,对于高出血风险的患者(HAS-BLED评分≥3分),应考虑尽早且频繁的进行临床检查和随访;(推荐等级:IIa)•推荐定期对患者的卒中、出血风险进行重新评估,告知治疗决策的变化,并解决潜在的可改变的出血危险因素;(推荐等级:I)•对于起始低卒中风险的房颤患者,应考虑在指标评估后4-6个月后重新评估卒中风险;(推荐等级:IIa)•在没有绝对禁忌症的情况下,出血风险评估的结果不应直接用于指导口服抗凝药(OAC)在卒中预防中的使用;(推荐等级:III)•房颤的临床分型(初发、阵发性、持续性、长程持续性、和永久性房颤)不应用于指导血栓预防的适应症。
走进2020CDS指南,新方案新药物新技术,糖尿病治疗与时俱进*仅供医学专业人士阅读参考新鲜出炉!面对新兴降糖方案、各种前沿技术,《中国2型糖尿病防治指南》做何推荐?2021年4月19日,中华医学会糖尿病学分会组织编写的2020年版《中国2型糖尿病防治指南》(以下简称《CDS指南》)全文正式发布,这是2003年至今,更新的第6版《CDS指南》,内容涵盖中国糖尿病流行病学、糖尿病的诊断与分型、2型糖尿病(T2DM)综合控制目标和高血糖的治疗路径、高血糖的药物治疗、糖尿病相关技术、糖尿病急性和慢性并发症、低血糖等。
此次指南从多方面进行了更新,纳入了近年来在国际上“声名鹊起”的创新方案、创新技术等,为临床医师提供了前沿信息,也为T2DM患者规范化综合管理及改善患者临床结局提供了指导和帮助。
那么与2017年《CDS指南》相比,本次更新的版本是怎样“与时俱进”的呢?1创新治疗方案降糖路径全面更新随着近年来创新降糖药物的不断出现,以及相关循证证据的增加,国际上各大指南纷纷对T2DM的治疗路径推荐作出更新,此次更新的《CDS指南》也纳入了包括降糖药物心血管结局研究在内的诸多前沿研究成果,更新了治疗路径,更加注重合并大血管、微血管并发症的糖尿病患者的综合获益[1]。
2020年版《CDS指南》新增生活方式干预为一线治疗,还强调并更新了2型糖尿病的三级预防相关内容,引入新概念“糖尿病自我管理教育和支持”(DSMES),并开始关注糖尿病患者的心理压力问题[1]。
同时2020年版《CDS指南》新纳入了近年来于国内上市的新型降糖药物及其特点描述,包括钠-葡萄糖协同转运蛋白2抑制剂(SGLT-2i)类药物艾托格列净,胰高糖素样肽-1受体激动剂(GLP-1RA)类药物度拉糖肽、洛塞那肽、艾塞那肽周制剂,新一代长效胰岛素类似物德谷胰岛素、甘精胰岛素U300,以及德谷门冬双胰岛素这一全球首个可溶性双胰岛素(图1)[1],紧跟时代潮流,为患者提供了更多更加理想的用药选择。