喉癌放射治疗临床路径
- 格式:docx
- 大小:65.10 KB
- 文档页数:7

1、胎膜早破行阴道分娩临床路径2、自然临产阴道分娩临床路径3、子宫腺肌病临床路径4、卵巢良性肿瘤临床路径5、宫颈癌临床路径6、输卵管妊娠临床路径7、子宫平滑肌瘤临床路径8、计划性剖宫产临床路径9、社区获得性肺炎临床路径10、慢性阻塞性肺疾病临床路径11、支气管扩张症临床路径12、支气管哮喘临床路径13、1型糖尿病临床路径14、2型糖尿病临床路径15、短暂性脑缺血发作临床路径16、脑出血临床路径17、急性ST段抬高心肌梗死路径18、舌癌临床路径19、唇裂临床路径20、腭裂临床路径21、下颌骨骨折临床路径22、下颌前突畸形临床路径23、腮腺多形性腺瘤临床路径24、原发性急性闭角型青光眼临床路径25、单纯性孔源性视网膜脱离临床路径26、老年性白内障临床路径27、共同性斜视临床路径28、上睑下垂临床路径29、腰椎间盘突出症临床路径30、股骨颈骨折临床路径31、胫骨平台骨折临床路径32、踝关节骨折临床路径33、股骨干骨折临床路径34、急性单纯性阑尾炎临床路径35、急性单纯性阑尾炎临床路径36、乳腺癌临床路径37、胃十二指肠溃疡临床路径38、腹股沟疝临床路径39、下肢静脉曲张临床路径40、血栓性外痔临床路径41、膀胱肿瘤临床路径42、输尿管结石临床路径43、肾结石临床路径44、结肠癌临床路径45、胃癌临床路径46、慢性硬脑膜下血肿临床路径47、病毒性心肌炎临床路径48、毛细支气管炎临床路径49、新生儿呼吸窘迫综合征临床路径50、支气管肺炎临床路径51、慢性化脓性中耳炎临床路径52、声带息肉临床路径53、慢性鼻-鼻窦炎临床路径54、喉癌临床路径55、急性左心功能衰竭临床路径56、病态窦房结综合征临床路径。

放射治疗基本流程放射治疗是一种利用放射性物质或放射线来杀死肿瘤细胞的一种治疗方法。
放射治疗的基本流程可以总结为预治疗评估、治疗规划、治疗实施和后治疗评估四个步骤。
一、预治疗评估:预治疗评估是放射治疗的第一步,目的是确定患者是否适合接受放射治疗,并为后续的治疗规划提供必要的信息。
预治疗评估包括以下几个方面:1.1临床评估:包括患者病史、体格检查、实验室检查等,以了解患者的身体状况和肿瘤的特点。
1.2影像学评估:通过CT、MRI、PET等影像学检查,确定肿瘤的位置、大小和周围组织的情况,以辅助治疗规划。
1.3骨髓评估:对于患有血液肿瘤或需要放射治疗的部位骨髓的情况进行评估,以评估患者的造血功能。
1.4心脏评估:对于需要接受胸部放射治疗的患者,需要评估其心脏的功能状况,以确定放射剂量。
二、治疗规划:治疗规划是根据患者的病情和治疗目标,制定个体化的治疗计划。
治疗规划的主要内容包括以下几个方面:2.1靶区划定:根据临床和影像学信息,确定肿瘤区域以及需要加大放射剂量的区域,以确定放射治疗的靶区。
2.2器械模拟:通过模拟装置,对患者进行定位,以确定放射治疗的位置和方向,并在模拟过程中制作定位标记。
2.3剂量计算:根据靶区的大小、位置和患者的个体情况,使用放射物理学的计算方法,确定放射剂量和照射计划。
2.4器械设计:根据治疗计划,设计用于发射放射线或放射性粒子束的装置,如放射线治疗机或质子治疗装置等。
三、治疗实施:治疗实施是将治疗计划转化为实际的治疗过程。
治疗实施的主要步骤包括以下几个方面:3.1定位和定标:根据模拟过程中制作的定位标记,对患者进行定位,确保放射线或粒子束准确照射到靶区。
3.2治疗装置校准:对一些放射治疗机或质子治疗装置等进行校准,确保放射剂量的准确性。
3.3治疗会话:根据治疗计划,将放射线或粒子束照射到患者的肿瘤区域,每次照射时间通常较短,可以在多个会话中完成治疗。
四、后治疗评估:治疗结束后,还需要进行一定的后治疗评估。

喉癌放射治疗标准流程一、适用对象。
第一诊断为喉癌(ICD-10:C32,D02.0)行喉部分或全切除术(ICD-9-CM-3:30.1-30.4)二、诊断依据。
根据《临床诊疗指南.肿瘤学分册》(中华医学会编著,人民卫生出版社)、《临床技术操作规范.放射肿瘤学分册》(中华医学会编著,人民军医出版社)、《肿瘤放射治疗学第4版》(殷蔚伯,谷铣之主编,湖北科学技术出版社)、美国NCCN喉癌临床实践指南(2010,中文版)、其他可以获得的最新循证医学证据、临床研究结果、自身经验。
1.间接喉咽镜或显微喉咽镜提示喉咽粘膜毛糙或/和有新生物2.喉咽CT或MRI提示喉咽粘膜增厚或以喉咽为中心的肿物(可伴有周围浸润)3.病理提示:角化型鳞状细胞癌;非角化型癌;基底细胞样鳞状细胞癌(2003WHO分类)4.可有单侧或双侧颈部淋巴结肿大三、放射治疗方案的选择依据。
根据《临床诊疗指南.肿瘤学分册》(中华医学会编著,人民卫生出版社)、《临床技术操作规范.放射肿瘤学分册》(中华医学会编著,人民军医出版社)、《肿瘤放射治疗学第4版》(殷蔚伯,谷铣之主编,湖北科学技术出版社)、美国NCCN喉癌临床实践指南(2010,中国版)、其他可以获得的最新循证医学证据、临床研究结果、自身经验。
四、标准住院日为7-9周。
五、入院检查。
血常规、尿常规、大便常规生化全项胸部增强CT肿瘤相关抗原测定C12鳞状细胞癌相关抗原测定(SCC)淋巴细胞免疫分析(NK)、淋巴细胞免疫分析(T)异常蛋白(TAP)检测ECT全身骨显像凝血功能[普诊]D-二聚体】+【抗凝血酶Ⅲ活性】胸部正位+左侧位彩超消化系统检查(肝.胆.脾.胰.肾.腹水.腹腔内包块)心电图、根据病情:腹部CT、头MRI六、联合治疗方案的选择和治疗时机。
1.可用放射增敏剂,建议在放疗初期开始使用,直至放疗结束2.可用放疗防护剂,建议在放疗初期开始使用,直至放疗结束,目前不建议与增敏剂同时使用。
3.可同时用中草药口服和/或中成药调理。

下咽癌临床路径(2016 年版)一、下咽癌临床路径标准住院流程(一)适用对象。
第一诊断为下咽癌(ICD-10 : C12/C13)。
行下咽切除术、下咽加喉部分或全喉切除术(ICD-9-CM-3:29.33/30.2-30.4)。
(二)诊断依照。
依照《临床诊断指南- 耳鼻喉科分册》(中华医学会编著,人民卫生初版社,2009 年)。
1.症状:咽异物感、咽痛、吞咽困难、颈部包块等。
2.体征:下咽部再生物。
3.协助检查:喉镜,梨状窝及食道钡剂造影,食道镜,增强 CT或 MRI 检查提示下咽部占位病变。
4.病理组织学活检:可明确诊断。
(三)治疗方案的选择。
依照《临床诊断指南- 耳鼻喉科分册》(中华医学会编著,人民卫生初版社,2009 年)、《临床技术操作规范- 耳鼻喉科分册》(中华医学会编著,人民军医初版社,2009 年)、《头颈肿瘤综合治疗专家共鸣》(中国抗癌协会头颈肿瘤专业委员会,中国抗癌协会放射肿瘤专业委员会,中华耳鼻咽喉头颈外科杂志, 2010)。
1. 保留喉功能下咽癌切除术:T1、T2 下咽癌,有保喉意愿、肿瘤条件赞成。
2.下咽及全喉切除术: T2 、 T3、 T4 下咽癌,不能够保留喉功能或病人无保喉意愿。
3.下咽缺损修复:依照缺损情况,选择合理的修复资料和修复方法。
4.颈淋奉迎打扫术:依照颈淋奉迎转移情况而定。
(四)标准住院日。
标准住院日≤ 21 天。
(五)进入路径标准。
1.第一诊断符合下咽癌疾病编码( ICD-10 : C12/ C13)。
2.当患者同时拥有其他疾病诊断,但住院期间不需要特别办理也不影响第一诊断的临床路径流程推行时,能够进入路径。
(六)术前准备。
术前准备≤ 4 天。
1.必要的检查项目:( 1)血、尿老例;( 2)肝功能、肾功能、电解质、血糖、凝血功能;( 3)传染性疾病筛查(乙肝、丙肝、梅毒、艾滋等);( 4)胸部 X 线片、心电图;( 5)喉镜;( 6)增强 CT或 MRI;( 7)标本送病理学检查。

扁桃体癌患者的放射治疗发表时间:2013-05-14T15:44:21.827Z 来源:《中外健康文摘》2013年第10期供稿作者:闫海霞[导读] 扁桃体癌单纯放疗后,总的5年生存率一般为37%~49.4%闫海霞 (大庆油田总医院肿瘤科 163001)【中图分类号】R815 【文献标识码】A【文章编号】1672-5085(2013)10-0141-01【摘要】目的讨论扁桃体癌患者的放射治疗。
方法对扁桃体癌患者进行放射治疗。
结论原发灶的治疗:治疗采用高能射线。
对于扁桃体癌T1、T2病变常采用单纯放疗;T3、T4病变范围广,常采取综合治疗,方法有术前放疗加手术或手术加术后放疗。
如无颈淋巴结转移,仅预防照射上半颈。
【关键词】扁桃体癌放射治疗扁桃体癌是头颈部常见的恶性肿瘤之一,约占全身恶性肿瘤的1.3%~5%,点头颈肿瘤的3%~10%。
发病以男性多见,男女这比为2~3:1,高发年龄为30~60岁。
发病原因主要为烟酒长期刺激所致。
一临床特点(1)扁桃体癌早期,异物感及疼痛仅在吞咽时出现,但较轻微;另有些病人无自觉症状。
随肿物增大,症状加重,并呈持续性。
(2)早期体征不明显,可表现为扁桃体轻度肿大,或其表面呈小结节状,部分伴浅溃疡改变。
(3)肿瘤局部发展特点:扁桃体癌易向周围邻近结构如软腭、舌根、口咽等部位蔓延和侵犯,较少向深部浸润。
瘤体增大可阻塞口咽部,导致呼吸及进食困难、言语不清;侵犯舌根,可引起伸舌受限;向上可蔓延至鼻咽部,引起涕中带血、耳鸣、耳聋等症状;较晚期可侵犯翼腭窝和咽旁间隙,引起张口受限;肿瘤坏死严重可发生明显口臭。
(4)颈部淋巴结转移较多见,有报道其发生率可达71.9%。
常见部位为颈深淋巴结、中颈淋巴结;一般同侧转移多见,亦可发生双侧颈部淋巴结转移。
二临床分期T1、T2、T3的分期标准与其它口腔癌相同。
T4:肿瘤侵犯邻近组织(翼肪肌、下颌、硬腭、舌深部肌肉、喉)。
N、M分期及TNM组合分期标准也与口腔癌相同。



喉癌放射治疗临床路径 Modified by JACK on the afternoon of December 26, 2020喉癌放射治疗临床路径(2017年版)一、喉癌临床路径标准住院流程(一)适用对象。
1.第一诊断为喉癌(ICD-10:C32:900)。
2.不适合手术治疗或患者不愿接受手术治疗的早期(I-Ⅱ期)病例。
3.晚期病例可作计划性术前放射治疗4.低分化癌或未分化癌应首选放射治疗5.姑息性放疗。
6、行喉部分或全喉切除术,术后放射治疗指征:(1)手术切缘不净,残存或安全界不够。
(2)局部晚期病变如T3、T4病变。
(3)广泛性的淋巴结转移(≥2个)、或淋巴结包膜受侵、或转移淋巴结直径超过3cm。
(4)软骨受侵。
(5)周围神经受侵。
(6)颈部软组织受侵。
(二)诊断依据。
根据中华医学会妇科肿瘤学组《肿瘤放射治疗学》(中国协和医科大学出版社出版)、《放射治疗科诊疗常规》等。
1.症状:声嘶或其他喉部不适。
2.体征:喉部有新生物。
3.辅助检查:喉镜、CT和(或)MRI或B超等提示病变。
4.病理学明确诊断。
(三)临床路径标准住院日为≤50天。
(四)进入路径标准。
1.第一诊断必须符合喉癌疾病编码(ICD-10:C32:900)。
3.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
4.根据患者病情,可选择检查项目:CT或MRI或B超,下咽-食管造影,肺功能,输血准备等。
(五)放射治疗前准备。
1.必需的检查项目:(1)血常规、尿常规、大便常规;(2)感染性疾病筛查、肝功能、肾功能;(3)纤维喉镜检查;(4)普通模拟机定位/喉部增强CT扫描。
(5)颈部、腹部B超检查2.根据患者情况,可选检查项目:(1)心电图、肺功能;(2)凝血功能、肿瘤标志物;(3)食管造影检查;(4)颅脑MRI检查;(5)全身骨显像。
(六)放射治疗方案。
1.靶区的确定:CT扫描、食管吞钡造影均可以为靶体积及其边界的确定提供参考。


临床护理路径在喉癌切除术患者中的应用【摘要】目的:分析探讨临床护理路径在喉癌切除术患者中的应用效果。
方法:随机筛选80例在我院行喉癌切除术治疗的患者,分为观察组和对照组。
对两组患者满意度、护理质量、住院天数、并发症等情况进行统计学分析。
结果:观察组各项指标明显高于对照组,差异有统计学意义(p<0.05)。
结论:临床护理路径可以有效提高护理服务质量,提升患者和家属的满意度,深受患者好评。
【关键词】临床护理路径;喉癌切除术;应用临床护理路径(cnp)是指,责任护士在病人在住院期间,以时间为横轴,以住院期间的护理措施为纵轴,在一定的时间执行相应的护理计划的护理模式[1]。
喉癌是头颈部肿瘤中最常见的恶性肿瘤之一,此病会导致患者丧失发音功能、破坏外形,还会使患者出现焦虑、恐惧等心理心理问题[2]。
喉癌切除术是喉癌的主要治疗方法。
因此,在临床护理工作中,采用临床护理路径的护理模式,利于喉癌切除术患者康复。
现将本院实施临床护理路径的护理模式总结分析如下。
1一般资料与方法1.1一般资料随机筛选2011年5月至2011年12月期间,在我院进行喉癌切除术治疗的患者80例,并随机分为分为观察组40例和对照组40例。
其中观察组40例,男36例,女4例,年龄38至63岁,全喉切除术26例,部分切除术14例。
对照组40例,男33例,女7例,年龄41至62岁,全喉切除术23例,部分切除术17例。
80例患者均排除其他慢性疾病。
两组患者在性别、年龄、文化程度、职业、病情、手术方法及麻醉方式等方面比较,均无显著差异(p>0.05),具有可比性。
1.2护理措施对照组组采用常规护理措施。
观察组采用临床护理路径模式进行护理。
分三个阶段进行,即准备阶段、执行阶段、评价阶段。
准备阶段包括:组建临床路径监督委员会;制定临床护理路径表;确定临床路径评价指标等。
执行阶段包括:责任护士按照临床护理路径开展护理工作,完成相应的护理计划。
评价阶段包括:收集评价数据并进行统计学分析;提出改进方案[3]。
详述放射治疗的四个主要流程
放射治疗是一种使用高能量射线或颗粒来杀死癌细胞的治疗方法。
其主要流程通常包括四个步骤:
1. 肿瘤定位:在开始放射治疗之前,医生需要确定准确的肿瘤位置和大小。
这通常通过使用影像学技术,如CT扫描、MRI
或PET扫描来完成。
根据肿瘤的位置和形状,医生可以规划
出适当的放射治疗计划。
2. 靶区定位:一旦肿瘤位置确定,医生将确定所需的靶区。
靶区是需要接受放疗的特定区域,其中包括肿瘤及其周围可能存在的潜在癌细胞。
靶区定位通常需要患者进行模具制作或标记,以确保每次治疗的准确性。
3. 治疗计划:基于肿瘤位置和靶区定位,医生将制定一个个性化的放射治疗计划。
这个计划考虑到了肿瘤类型、大小、位置以及患者的整体健康状况。
计划会确定每个治疗会话的剂量和持续时间,以及治疗的总共持续时间。
4. 放疗会话:一旦治疗计划制定完成,患者将开始接受放疗。
治疗会话通常在放射治疗中心进行,并由专业医疗团队监督。
在每个会话中,患者将被定位在正确的位置,并确保治疗区域准确照射。
放疗可以通过不同的方式进行,包括外部放射治疗、内部放射治疗或者放射性药物治疗。
治疗可能需要几周或几个月的时间,每个会话之间通常会有间隔时间,以允许患者的身体恢复和处理治疗的副作用。
这些流程可能在不同的个体和具体情况下有所变化。
放射治疗的具体流程应由医生根据患者的特定情况定制。
耳鼻喉科疾病的放射治疗指南放射治疗是一种常用于耳鼻喉科疾病治疗的方法。
它可以减轻患者的症状,提高生活质量,并且在某些情况下可以实现治愈。
本指南将介绍耳鼻喉科常见疾病的放射治疗原理、适应症和治疗方法,以帮助医生和患者做出合理的治疗决策。
一、耳鼻喉科疾病的放射治疗原理放射治疗利用高能射线对病灶进行破坏,抑制或杀死癌细胞,从而达到治疗的目的。
不同于手术或化学治疗,放射治疗可以通过直接照射或内照射的方式作用于病变部位,对局部病灶进行精确治疗,减少对周围正常组织的损伤。
二、耳鼻喉科疾病的放射治疗适应症1. 鼻咽癌:放射治疗对早期和中晚期鼻咽癌的治疗效果显著。
对于不能手术切除的病例,放射治疗也是一种常用的治疗方法。
2. 喉癌:对于切除手术后喉癌的患者,放射治疗可以起到补充的作用,提高治愈率和生存率。
3. 唾液腺肿瘤:放射治疗对于恶性唾液腺肿瘤的治疗效果较好。
在手术后的辅助治疗中,放射治疗可以有效控制局部复发和转移。
4. 非霍奇金淋巴瘤:对于早期非霍奇金淋巴瘤的治疗,放射治疗是首选的治疗方法之一。
三、耳鼻喉科疾病的放射治疗方法1. 外照射放射治疗:外照射是将射线从体外照射到患者的体内病灶部位,治疗过程无痛感。
这种治疗方法适用于较表浅的病灶,如头颈部的肿瘤。
2. 内照射放射治疗:内照射是通过将放射源放置在或靠近病灶部位,使射线直接作用于病变组织。
这种治疗方法适用于较深部的病灶,如咽喉癌等。
3. 放射性粒子植入治疗:放射性粒子植入是一种介入治疗方法,将放射性粒子植入至病变组织中,通过给予射线来杀灭病变细胞。
四、耳鼻喉科疾病放射治疗的注意事项1. 个体化治疗:放射治疗需要根据患者的具体情况来制定治疗方案,包括病情、病变部位和患者的整体状况。
治疗应由专业医生进行,患者需密切配合医生的指导。
2. 治疗期间的护理:放射治疗期间,患者需要注意口腔卫生,避免感染和损伤,注意饮食调理,保持营养平衡。
同时,患者应遵从医生的用药指导,注意药物的副作用和毒性反应。
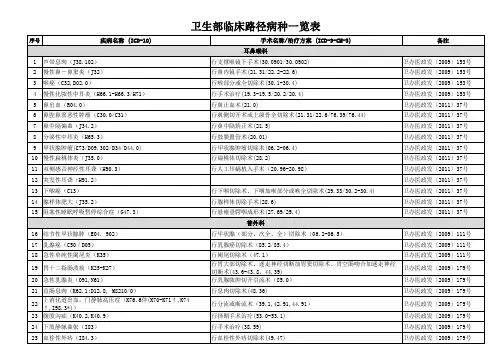
耳鼻咽喉15种临床路径目录一》慢性化脓性中耳炎临床路径(2009年版) ................................. - 1 - 二》声带息肉临床路径(2009年版)................................................. - 4 - 三》慢性鼻-鼻窦炎临床路径(2009年版)..................................... - 6 - 四》喉癌临床路径(2009年版)......................................................... - 9 - 五》鼻出血临床路径(2011年版)................................................... - 12 - 六》鼻腔鼻窦恶性肿瘤临床路径(2011年版) ............................... - 15 - 七》鼻中隔偏曲临床路径(2011年版)........................................... - 18 - 八》分泌性中耳炎临床路径(2011年版)....................................... - 20 - 九》甲状腺肿瘤临床路径(2011年版)........................................... - 22 - 十》慢性扁桃体炎临床路径(2011年版)..................................... - 26 - 十一》双侧感音神经性耳聋(人工耳蜗植入)临床路径(2011年版) ............................................................................................................... - 28 - 十二》突发性耳聋临床路径(2011年版)..................................... - 31 - 十三》下咽癌临床路径(2011年版)............................................... - 34 - 十四》腺样体肥大临床路径(2011年版)....................................... - 37 - 十五》阻塞性睡眠呼吸暂停低通气综合症临床路径(2011年版) ..... - 39 -一》慢性化脓性中耳炎临床路径(2009年版)根据《临床诊疗指南-耳鼻喉科分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范-耳鼻喉科分册》(中华医学会编著,人民军医出版社),《中耳炎的分类和分型》(中华医学会耳鼻咽喉科学分会,2004年)一、慢性化脓性中耳炎临床路径标准住院流程(一)适用对象:第一诊断为慢性化脓性中耳炎(ICD-10:H66.1-H66.3/H71)行手术治疗(ICD-9-CM-3:19.3-19.5/20.2/20.4)(二)诊断依据:1.症状:有间断性或持续性耳溢脓病史;不同程度的听力下降。
喉癌放射治疗临床路径 The latest revision on November 22, 2020
喉癌放射治疗临床路径
(2017年版)
一、喉癌临床路径标准住院流程
(一)适用对象。
1.第一诊断为喉癌(ICD-10:C32:900)。
2.不适合手术治疗或患者不愿接受手术治疗的早期(I-Ⅱ期)病
例。
3.晚期病例可作计划性术前放射治疗
4.低分化癌或未分化癌应首选放射治疗
5.姑息性放疗。
6、行喉部分或全喉切除术,术后放射治疗指征:
(1)手术切缘不净,残存或安全界不够。
(2)局部晚期病变如T3、T4病变。
(3)广泛性的淋巴结转移(≥2个)、或淋巴结包膜受侵、或转移淋巴结直径超过3cm。
(4)软骨受侵。
(5)周围神经受侵。
(6)颈部软组织受侵。
(二)诊断依据。
根据中华医学会妇科肿瘤学组《肿瘤放射治疗学》(中国协和医科大学出版社出版)、《放射治疗科诊疗常规》等。
1.症状:声嘶或其他喉部不适。
2.体征:喉部有新生物。
3.辅助检查:喉镜、CT和(或)MRI或B超等提示病变。
4.病理学明确诊断。
(三)临床路径标准住院日为≤50天。
(四)进入路径标准。
1.第一诊断必须符合喉癌疾病编码(ICD-10:C32:900)。
3.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
4.根据患者病情,可选择检查项目:CT或MRI或B超,下咽-食管造影,肺功能,输血准备等。
(五)放射治疗前准备。
1.必需的检查项目:
(1)血常规、尿常规、大便常规;
(2)感染性疾病筛查、肝功能、肾功能;
(3)纤维喉镜检查;
(4)普通模拟机定位/喉部增强CT扫描。
(5)颈部、腹部B超检查
2.根据患者情况,可选检查项目:
(1)心电图、肺功能;
(2)凝血功能、肿瘤标志物;
(3)食管造影检查;
(4)颅脑MRI检查;
(5)全身骨显像。
(六)放射治疗方案。
1.靶区的确定:CT扫描、食管吞钡造影均可以为靶体积及其边界的确定提供参考。
2.放射治疗计划:推荐使用CT模拟定位和三维计划系统。
3.放射治疗剂量:
(一)采用常规分割放疗
(1根治性放疗:原发灶DT70Gy/35f/7w;高危区DT60Gy/30f/6w;低危区(预防区)DT50Gy/25f/5w
(2)术前放疗:总剂量50Gy/25f/5w;
(3)术后放疗:总剂量60Gy/30f/6w、高危区66Gy;切缘不净,DT70Gy。
(二)采用三维适形放疗技术
PGTV70Gy/33f
PTV160Gy/33f
PTV250-54Gy/28-30f
4.同步放化疗的化疗方案按相应的指南、诊疗规范执行。
(七)治疗中的检查和其他治疗。
1.至少每周一次体格检查。
2.每周复查血常规。
3.密切观察病情,针对急性毒性反应,给予必要的治疗,避免可治疗的毒性反应造成治疗中断和剂量缩减。
5.治疗中根据病情复查影像学检查,酌情对治疗计划进行调整或重新定位。
(八)治疗后复查。
(1)血常规、尿常规、大便常规;
(2)感染性疾病筛查、肝功能、肾功能;
(3)纤维喉镜检查;
(4)喉部CT扫描。
(九)出院标准。
1.完成全部放射治疗计划。
2.无严重毒性反应需要住院处理。
3.无需要住院处理的其他合并症/并发症。
(十)参考费用标准。
1.喉癌及喉癌术后放疗常规15000-19000元/例
2.喉癌及喉癌术后放疗三维40000-43000元/例
二、喉癌放射治疗临床路径表单
适用对象:第一诊断为喉癌(ICD-10:C32:900)的患者。
患者姓名:性别:年龄:门诊号:住院号:。