肾病综合征低蛋白血症的起因
- 格式:doc
- 大小:23.50 KB
- 文档页数:1


肾病综合征肾病综合征由以下临床表现组成:①尿蛋白多于8.8g/d;②血浆白蛋白低于30g/L;③水肿;④血脂升高。
其中①②两条为诊断所必需,亦即①②③、①②④或①②③④三或四项齐备时,肾病综合征诊断即成立。
【分类】肾病综合征能由多种肾小球疾病引起,可分为原发性及继发性两大类。
[病理生理]一、病生大量蛋白尿肾小球滤过膜通透性增高为其主要原因。
本篇第了章已叙,肾小球滤过膜具有筛孔屏障及电荷屏障作用,当上述屏障、尤其电荷屏障受损时,血浆蛋白大量漏出,其漏出量远超过近曲小管回吸收量,形成大量蛋白尿。
此时,任何增加肾小球内压、灌注和滤过的因素(如合并高血压,输往血浆或进高蛋白饮食)均可进一步增加尿蛋白排泄。
二、血浆蛋白减少白蛋白从尿中丢失,且原尿中部白蛋白在近曲小管上皮中分解,即刺激肝脏代偿合成蛋白增加,若代偿合成仍不能补足丢失和分解时,即出现低白蛋白血症。
三、水肿本篇第二章已详述肾性水肿发生机制。
一般认为,低白蛋白血症、血浆胶体渗透压下降,使水分从血管内渗出是造成肾病综合征水肿之基本原因。
但是,近年的研究提示,某些原发于肾内的销、水储留因素在致成肾病综合征水肿上也起重要作用,这种肾钠、水潴留作用并不依赖于血浆肾素一血管紧张素一醛固酮水平。
四、高脂血症高胆固醇和(或)高甘油三酯血症、血清中低及极低密度脂蛋白浓度升高,常与低蛋白血症并存。
肾病综合征时高脂血症的发生,与肝合成脂蛋白增加、及脂蛋白分解减少相关(参与分解代谢的某些酶的辅因子从尿中丢失,以致脂蛋白分解减弱)。
[原发性肾病综合征的病理类型及其临床表现]引起原发性肾病综合征的肾小球疾病病理类型主要为微小病变病、系膜增生性肾炎、系膜毛细血管性肾炎、膜性肾病及局灶性节段性肾小球硬化。
本篇第三章已述及,毛细血管内增生性肾炎及新月体肾炎中部分病例也可出现肾病综合征,但它们的主要临床表现为急性肾炎综合征及急进性肾炎综合征,不拟在此再讨论。
现将各主要类型病理及临床特点分述如下:一、微小病变光镜下肾小球基本正常,仅见近曲小管上皮严重脂肪变性。

低蛋白血症﹙hypoproteinemia﹚一、概述㈠、定义:血浆总蛋白质,特别是血浆白蛋白﹙血液中的蛋白质主要是血浆蛋白质及红细胞所含的血红蛋白﹚的减少,称为低蛋白血症。
低蛋白血症不是一个独立的疾病,而是各种原因所致氮负平衡的结果。
主要表现营养不良。
㈡、预后:对低蛋白血症一般经及时、合理的治疗,均可取得一定疗效。
二、病因㈠、蛋白摄入不足或吸收不良1、各种原因引起的食欲不振及厌食,如严重的心、肺、肝、肾脏疾患,胃肠道淤血,脑部病变;消化道梗阻,摄食困难如食道癌、胃癌;慢性胰腺炎、胆道疾患、胃肠吻合术所致的吸收不良综合征。
2、严重的营养不良﹙如长期饲喂营养结构单一的粮食﹚也会导致低蛋白血症。
㈡、蛋白质合成障碍各种原因的肝损害使肝脏蛋白合成能力减低,血浆蛋白质合成减少。
㈢、长期大量蛋白质丢失1、消化道溃疡、钩虫病、大面积创伤渗液等均可导致大量血浆蛋白质丢失。
2、反复腹腔穿刺放液、终末期肾病腹膜透析治疗时可经腹膜丢失蛋白质。
3、肾病综合征、恶性高血压、糖尿病肾病等可有大量蛋白尿,蛋白质从尿中丢失。
4、消化道恶性肿瘤及巨肥厚性胃炎、蛋白漏出性胃肠病、溃疡性结肠炎、局限性肠炎等也可由消化道丢失大量蛋白质。
㈣、蛋白质分解加速长期发热、恶性肿瘤、皮质醇增多症、甲状腺功能亢进等,使蛋白质分解超过合成,而导致低蛋白血症。
三、临床表现除有原发疾病的表现外,其主要临床表现是营养不良。
㈠、消瘦型(marasmus):由于热能严重不足,导致体重低下、生长迟缓、消瘦。
毛发干燥易脱落、体弱乏力、萎靡不振。
㈡、浮肿型(kwashiorkor):由严重蛋白质缺乏引起,周身水肿,眼睑和身体低垂部水肿。
严重时可出现胸水及腹水。
浮肿的发生与血浆有效渗透压减低有关。
体液的渗透压与其所含溶质的分子量成反比,白蛋白分子量较小,是维持胶体渗透压的主要成分,血浆与组织液的总渗透压相差不大,但因血浆内所含不能渗透过毛细血管壁的白蛋白较多,故血浆的渗透压较高,从而使水分有从组织液进入血浆的趋势。

肾病综合症【定义】肾病综合症(nephrotic syndrome,NS)简称肾病,是一组多种原因所致肾小球基底膜通透性增高,导致大量血浆蛋白自尿丢失引起的一种临床症候群。
【特点】①大量蛋白尿;②低蛋白血症;③高胆固醇血症;④不同程度的水肿。
【分型】先天性单纯性肾病肾病综合症原发性继发性肾炎性肾病【病因和发病机制】病因尚不十分清楚。
单纯性肾病的发病可能与T细胞免疫功能紊乱有关。
肾炎性肾病患者的肾病变中常可发现免疫球蛋白和补体成分沉积,提示与免疫病理损伤有关。
先天性肾病与遗传有关。
【病理生理】1、大量蛋白尿是本病最根本的病理生理改变,是导致本征其他三大临床特点的基本原因。
由于肾小球毛细血管通透性增高所致。
肾病时由于基底膜构成改变使血浆中分子量较大的蛋白能经肾小球滤出(非选择性蛋白尿);另一方面由于基底膜阴电荷位点和上皮细胞表面的阴电荷减少,使带阴电荷的蛋白(如白蛋白)能大量通过(选择性蛋白尿)。
长时间持续大量蛋白尿能促进肾小球系膜硬化和间质病变,可导致肾功能不全。
2、低蛋白血症是病理生理改变中的关键环节,大量血浆蛋白自尿中丢失是造成低蛋白血症的主要原因,蛋白质分解的增加是次要原因,同时蛋白的丢失超过肝脏合成蛋白的速度也使血浆蛋白减低。
血浆白蛋白下降影响机体内环境的稳定,低白蛋白血症还影响脂类代谢。
3、高胆固醇血症低蛋白血症促进肝合成蛋白增加,以及其中大分子脂蛋白难以从肾排出而导致患儿血清总胆固醇和低密度脂蛋白、极低密度脂蛋白增高,形成高脂血症,持续高脂血症可促进肾小球硬化和间质纤维化。
4、水肿肾病综合症时水肿机制尚未完全阐明,传统理论认为由于低蛋白血症使血浆胶体渗透压降低,水和电解质由血管内往外渗到组织间隙,当血浆白蛋白低于25g/L时,液体主要在间质区潴留,低于15g/L时可同时形成胸水和腹水。
此外由于水和电解质由血管内外渗到组织间隙,有效血循环量减少,肾素-血管紧张素-醛固酮系统激活,造成水钠潴留,进一步加重水肿。

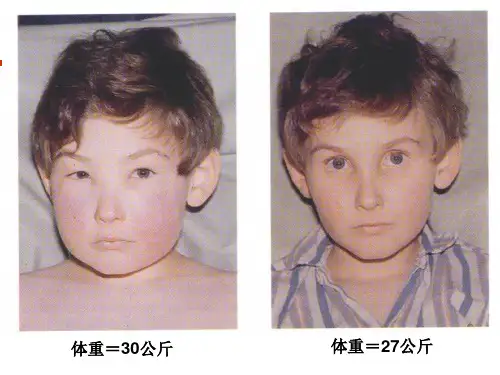

第四节肾病综合征小儿肾病综合征(nephroticsyndrome;NS)是一组由多种原因引起的肾小球基膜通透性增加,导致血浆内大量蛋白质从尿中丢失的临床综合征。
临床有以下四大特点:①大量蛋白尿;②低白蛋白血症;③高脂血症;④明显水肿。
以上第①、②两项为必备条件。
NS在小儿肾脏疾病中发病率仅次于急性肾炎。
1982年我国的调查结果NS占同期住院泌尿系疾病患儿的21%。
男女比例为3.7:1。
发病年龄多为学龄前儿童,3~5岁为发病高峰。
NS按病因可分为原发性、继发性和先天性三种类型。
本节主要叙述原发性NS(primarynephroticsyndrome,PNS)[病因及发病机制]PNS约占小儿时期NS总数的90%。
原发性肾脏损害使肾小球通透性增加导致蛋白尿,低蛋白血症、水肿和高胆固醇血症是继发的病理生理改变。
PNS的病因及发病机制目前尚不明确。
近年研究已证实下列事实:①肾小球毛细血管壁结构或电化学改变可导致蛋白尿。
实验动物模型及人类肾病的研究看到微小病变时肾小球滤过膜多阴离子丢失,致静电屏障破坏,使大量带阴电荷的中分子血浆白蛋白滤出,形成高选择性蛋白尿。
因分子滤过屏障损伤,尿中丢失大中分子量的多种蛋白,形成低选择性蛋白尿。
②非微小病变型常见免疫球蛋白和(或)补体成分肾内沉积,局部免疫病理过程可损伤滤过膜正常屏障作用而发生蛋白尿。
③微小病变型肾小球未见以上沉积,其滤过膜静电屏障损伤原因可能与细胞免疫失调有关。
④患者外周血淋巴细胞培养上清液经尾静脉注射可致小鼠发生大量蛋白尿和肾病综合征的病理改变,表明T淋巴细胞异常参与本病的发病。
近年发现NS的发病具有遗传基础。
国内报道糖皮质激素敏感NS患儿HLA—DR7抗原频率高达38%,频复发NS患儿则与HLA—DR9相关。
另外NS还有家族性表现,且绝大多数是同胞患病。
在流行病学调查发现,黑人患NS症状表现重,对糖皮质激素反应差。
提示NS发病与人种及环境有关。
自1998年以来,对足细胞及裂孔膈膜的认识从超微结构跃升到细胞分子水平提示“足细胞分子”nephrin、CD2—AP、podocin、。

低蛋白血症的诊断标准
低蛋白血症诊断指标为机体内血浆总蛋白含量低于60g/L,血浆白蛋白<30g/L。
引起低蛋白血症的常见原因主要是肾病综合征,低蛋白血症的治疗往往需要进一步的检查,确定病因后根据医生建议进行干预治疗。
若是由膜性肾病引起的低蛋白血症,可以在医生指导下采用ACEI或者ARB类的药物进行治疗,严重时可以选择激素联合免疫抑制剂治疗,预防肾病的恶化。
另外,低蛋白血症在平时生活中还应在食物摄入方面进行补充,可以适当服用蛋白粉,补充矿物质、维生素和微量元素。


白蛋白过低的原因有哪些白蛋白(Albumin)是人体内最主要的血浆蛋白,由肝脏合成,具有维持正常生理功能的重要作用。
白蛋白过低(低白蛋白血症)可能由多种原因引起,以下是常见的几个原因:1.肝功能损害:肝脏是合成白蛋白的主要器官,如果肝脏受损,合成白蛋白的能力将受到影响。
肝硬化、肝炎、肝癌等肝脏疾病都可能导致白蛋白过低。
2.营养不良:膳食中蛋白质的摄入不足、严重的蛋白消化吸收障碍等都可能导致白蛋白合成不足,从而引起低白蛋白血症。
3.肠道蛋白丢失增加:一些疾病或病理状态,如肠胃疾病、炎症性肠病、克罗恩病等,可导致肠道通透性增加,从而导致大量的白蛋白从肠道丢失。
4.大量丢失液体:烧伤、重度腹泻、肾病综合征等大量蛋白尿和液体丢失的情况会导致白蛋白过低。
这些情况下,失去的液体中含有大量的白蛋白,导致血液中白蛋白浓度下降。
5.肾功能障碍:肾脏在正常情况下可对白蛋白进行阻滞性或非阻滞性的重新吸收,从而维持白蛋白在体内的平衡。
如果肾功能出现异常,如肾小球肾炎、肾衰竭等疾病,就会导致白蛋白丢失增加,致使血浆中白蛋白浓度降低。
6.炎症反应:一些疾病或情况,如感染、癌症、炎症等,会导致机体内的炎症反应加剧,从而促使白蛋白的分解加速,造成白蛋白过低。
7.药物与物质滥用:一些药物或物质的滥用也可能导致白蛋白过低。
例如,长期大量饮酒会影响肝脏功能,从而使白蛋白合成不足。
8.遗传因素:罕见的一些遗传性疾病,如先天性白蛋白缺乏症等,也会导致白蛋白过低。
除了上述列举的原因外,白蛋白过低也可由多种原因的组合所引起。
在临床上,通过详细的病史、体格检查和相关的实验室检验,可以进一步明确白蛋白过低的原因。
针对不同的原因进行治疗以改善白蛋白水平是必要的。

简述肾病综合征诊断标准
肾病综合征(Nephrotic Syndrome)是一组以肾小球病变为主要特征的疾病综合症,其主要特征包括大量蛋白尿、低蛋白血症、高脂血症和水肿。
肾病综合征的诊断通常需要一系列的检查和临床表现来确认。
以下是一般的肾病综合征诊断标准:
1.大量蛋白尿:24小时尿蛋白排泄量大于3.5克,是肾病综合征的主要特征之一。
通常通过24小时尿蛋白定量检查来确认。
2.低蛋白血症:血浆白蛋白水平降低,通常小于
3.0 g/dL。
这是由于大量蛋白尿导致的蛋白丢失。
3.高脂血症:血浆胆固醇和/或三酰甘油水平升高,是另一个典型的特征。
这可能由于肝脏对白蛋白的合成增加、胆固醇代谢异常等因素引起。
4.水肿:由于低蛋白血症引起的渗透性浮肿,通常在面部、眼睑、手脚等部位出现。
水肿是肾病综合征患者常见的症状。
5.肾小球病变:通过肾活检或其他影像学检查,确认存在肾小球病变,如膜性肾病、微小病变性肾病等。
需要强调的是,肾病综合征的确诊通常需要综合考虑临床表现、实验室检查和病理学检查等多个方面的信息。
对于临床症状典型、检查结果符合标准的患者,可能无需进行肾脏活检;而对于某些特殊情况,可能需要进一步的检查以明确诊断。
因此,在诊断肾病综合征时,建议患者寻求专业医生的帮助,进行全面的评估和确诊。
简述肾病综合征的诊断标准肾病综合征是一种以蛋白尿、低蛋白血症和水肿为主要表现的肾小球疾病,是临床上常见的肾脏疾病之一。
肾病综合征的诊断标准主要包括以下几个方面。
一、蛋白尿蛋白尿是肾病综合征的主要表现之一,通常指24小时尿蛋白排泄量大于 3.5g/24h。
但是,对于儿童和老年人,这个标准可能会有所不同。
此外,如果患者的尿蛋白排泄量在1.5-3.5g/24h之间,同时伴有低蛋白血症和水肿等症状,也可以被诊断为肾病综合征。
二、低蛋白血症低蛋白血症是肾病综合征的另一个重要表现,通常指血清白蛋白浓度低于35g/L。
低蛋白血症的发生与肾小球滤过膜的通透性增加有关,导致大量的蛋白质从尿液中丢失,从而引起血浆蛋白浓度下降。
三、水肿水肿是肾病综合征的另一个常见症状,通常表现为面部、手脚等部位的水肿。
水肿的发生与低蛋白血症有关,因为低蛋白血症会导致血浆胶体渗透压下降,从而使水分从血管内部渗出到组织间隙中,引起水肿。
四、肾小球病变肾小球病变是肾病综合征的病理基础,通常表现为肾小球毛细血管壁的损伤和通透性增加,导致大量的蛋白质从尿液中丢失。
肾小球病变的类型和程度不同,可以根据肾活检结果进行分类和诊断。
五、排除其他疾病在诊断肾病综合征时,需要排除其他可能引起蛋白尿、低蛋白血症和水肿等症状的疾病,如糖尿病肾病、高血压肾病、系统性红斑狼疮肾病等。
因此,在诊断肾病综合征时,需要进行全面的检查和评估,以确定是否存在其他疾病。
肾病综合征的诊断标准主要包括蛋白尿、低蛋白血症、水肿、肾小球病变和排除其他疾病等方面。
对于患有肾病综合征的患者,应及时进行治疗,以减轻症状和延缓疾病的进展。
同时,定期进行检查和评估,以监测疾病的病情和治疗效果,是非常重要的。
文章导读
如果患者肾病综合征的话,就容易导致发生低蛋白血症,从而就会让人体血液中的蛋白
浓度变的越来越低,无法保证身体上的需求,那么就会让生命体征的平稳受到影响,要想对
肾病综合征低蛋白血症的治疗效果更加的理想,就要找到形成它的病因,那么造成肾病综合
征低蛋白血症的原因都有哪些呢?
第一,血浆蛋白异常丢失。蛋白的丢失是导致低蛋白血症的原因之一,由于肾脏内固有
细胞受外界诱因而发生纤维化病理改变,致使肾小球滤过屏障功能发生障碍,从而直接导致
大量蛋白质从尿液中丢失。血液中过多的蛋白随尿排出体外而不能被人体重吸收利用,血液
蛋白成分降低,如此形成低蛋白血症。肾病综合征的患者及时阻止蛋白的漏出十分重要。
第二,患者体内蛋白异常表现。肾病综合征的到来会导致患者出现一系列的症状,水肿、
高脂血症、氮质血症、负氮平衡、高凝状态、贫血等。这些症状说明肾病综合征患者机体抵
抗能力下降,同时体内免疫调节系统发生了巨大的变化,这样将导致其体内的蛋白出现异常
表现:体内存在蛋白分解代谢异常现象;蛋白合成降低现象;蛋白合成虽然增加但不足以代偿
蛋白的丢失;蛋白在体内的分布改变等。
第三,肠道吸收蛋白成分减少。导致患者出现低蛋白血症的原因是多方面的。因为肾病
综合征患者的肾脏纤维化病理发生改变,所以肾脏的肾小球滤过功能和肾小管重吸收功能均
发生障碍,从而使得肾病综合征患者血浆中大量蛋白丢失,发生水肿。
肾病综合征低蛋白血症一旦出现要进行有效的治疗,否则就会导致肾病综合征患者的胃
肠道吸收功能下降,则由胃肠道吸收回血的蛋白质含量将有一定程度减少,导致患者负氮平
衡的发生。