老年髋部骨折围手术期并发症及死亡率的分析
- 格式:doc
- 大小:39.50 KB
- 文档页数:6

高龄髋部骨折患者术后并发症及死亡原因分析
方秀统;丁立祥;陈迎春;姚琦;张亘瑷;沈煜
【期刊名称】《中国老年学杂志》
【年(卷),期】2010(030)017
【摘要】@@ 非手术治疗老年人股骨颈骨折和粗隆间骨折可引起较多的并发症,病死率可达10%~20%.全髋置换术、股骨头置换术和内固定手术是这些髋部骨折有效的治疗措施.本文对我院2006~2008年167例老年人髋部骨折手术的临床资料进行回顾性分析.
【总页数】2页(P2531-2532)
【作者】方秀统;丁立祥;陈迎春;姚琦;张亘瑷;沈煜
【作者单位】北京大学第九临床医院,北京世纪坛医院骨科,北京,100038;北京大学第九临床医院,北京世纪坛医院骨科,北京,100038;北京大学第九临床医院,北京世纪坛医院骨科,北京,100038;北京大学第九临床医院,北京世纪坛医院骨科,北
京,100038;北京大学第九临床医院,北京世纪坛医院骨科,北京,100038;北京大学第九临床医院,北京世纪坛医院骨科,北京,100038
【正文语种】中文
【中图分类】R68
【相关文献】
1.治疗方式和行走能力对高龄髋部骨折患者死亡率的影响 [J], 李军;王春生;周晓庆;王清;李向阳;陈宏
2.高龄髋部骨折患者术后瞻妄原因分析及护理 [J], 孙向群
3.高龄髋部骨折患者术后谵妄的原因分析与护理 [J], 刘素云;李云莉;梁平
4.高龄髋部骨折患者术后瞻妄原因分析及护理 [J], 孙向群
5.高龄髋部骨折死亡原因分析 [J], 雷文海;叶吉忠
因版权原因,仅展示原文概要,查看原文内容请购买。


老年髋关节骨折术后死亡率的分析研究叶楠;黄健【期刊名称】《内蒙古医科大学学报》【年(卷),期】2013(035)005【摘要】目的:探讨老年髋关节骨折手术治疗的术后死亡率及死亡原因。
方法:选取2009-03~2012-12期间我院关节外科手术治疗髋关节骨折的214例老年病人(65~95岁)开展术后随访,对其临床病历资料进行回顾性分析研究。
分析总体死亡率及术后1a内死亡率,总结其构成特点及死亡原因。
结果:髋关节手术治疗术后的总体死亡率为10.28%(22/214),术后1a内死亡率为7.48%(16/214)。
术后1a内死亡人数占总体死亡人数的43.75%。
影响术后死亡率的主要因素为性别(字2=3.546,P=0.044)、年龄(字2=12.417,P=0.027)、呼吸功能衰竭及心脑血管疾病意外。
此外, ASA 评分高的病人术后死亡率较低的病人增高,差异有统计学意义( P〈0.05)。
结论:手术治疗老年髋关节骨折的术后死亡率较低。
同时积极地配合康复锻炼,有助于降低术后死亡率。
【总页数】5页(P341-345)【作者】叶楠;黄健【作者单位】内蒙古医科大学第二附属医院关节外科,内蒙古呼和浩特010030【正文语种】中文【中图分类】R684【相关文献】1.老年髋关节骨折术后死亡率的分析研究2.老年髋关节骨折术后对侧髋关节再骨折危险因素分析3.老年髋关节骨折术后对侧髋关节再骨折危险因素分析4.不同剂量右美托咪定对老年髋关节骨折患者术后谵妄的影响5.术前血清IL-2R、IL-6和IL-8水平与老年髋关节骨折术后30 d预后的相关性因版权原因,仅展示原文概要,查看原文内容请购买。

骨科精读五大要点带你全面了解老年髋部骨折的围术期管理!手术时机98%老年髋部骨折需要采用外科治疗,手术能改善患者的预后。
采用非手术治疗者30 d住院死亡率是采用手术治疗者的2倍。
早期手术治疗(如入院48 h内实施手术)除可减轻患者疼痛外,还可降低术后并发症发生率和死亡率、改善术后自理能力。
与入院48 h内手术相比,48 h后手术者术后30 d全因死亡率增加41%,1年全因死亡率增加32%;患者手术拖延时间越长,住院死亡率越高;而在48 h内手术可降低术后死亡风险,比值比(OR)=0.74,95%可信区间(CI):0.67~0.81。
此外,错过最佳手术时机也会导致肺部感染或深静脉血栓形成等并发症的风险明显增加。
导致手术延迟的因素通常源于管理和医疗因素。
需要尽量避免因管理因素导致的手术延迟。
建议应积极创造条件及早手术,条件具备时强烈建议在髋部骨折后24~48 h内实施手术。
术前准备所有患者术前都应进行病情告知,包括各种检查的目的、术前准备的意义。
告知患者围手术期各项相关事宜和患者预设的出院标准和随访时间安排等。
患者教育可以缩短住院时间,降低手术并发症,同时缓解患者的术前焦虑和抑郁症状,增强信心,并提高患者满意度2.1术前评估术前评估建议参考《中国老年患者围术期麻醉管理指导意见(2014)》系统全面进行。
重点评估重要脏器系统功能如心功能及心脏疾病、肺功能及呼吸系统疾病、脑功能及神经系统疾病和精神疾病、肝脏与肾脏功能、凝血功能与血小板计数以及是否使用抗凝或抑制血小板聚集的药物,同时要注意对骨骼肌肉疾病(骨关节和脊柱)、皮肤状况、牙齿和听力检查,了解手术麻醉史及服药史等情况。
注意是否存在深静脉血栓风险,如果条件具备,建议术前常规行深静脉血栓筛查2.2术前并存疾病的处理术前并存疾病和并发症多的患者术后并发症的发生率高,应尽早明确诊断。
出现如下情况可酌情推迟手术时间,建议内科治疗改善后应积极手术:•(1)Hb<80 g/L;•(2)血钠浓度<120 mmol/L,或>150 mmol/L;•(3)血钾浓度<2.8 mmol/L,或>6.0 mmol/L;•(4)可纠治的出凝血异常;•(5)可纠治的心律失常,心室率>120次/min。

高龄髋部骨折围手术期风险分析及护理措施目的对高龄髋部骨折围手术期的风险进行分析及探讨相应的护理措施。
方法选取该院收治的老年髋部骨折患者76例,加强对围手术期并发症的危险因素采取针对性的预防及护理措施,严密监测病情变化。
结果术后出现精神障碍等中枢神经症6例,肺部感染3例,1例压疮及2例尿道感染经对症处理后均痊愈。
结论采取积极的术前准备,根据患者病情的不同制定具体的手术方案,积极的预防和控制并发症的发生,降低致残率,促进患者的康复。
标签:高龄;髋部骨折;围手术期;风险分析;护理措施随着社会人口结构的老年化及社会活动的增加,加之老年患者均有不同程度的骨质疏松,尤其髋部是骨质疏松的好发部位,近年来发生率呈上升趋势,对高龄髋部骨折后长期卧床容易引起严重并发症并威胁生命,不但给患者自身造成了身心痛苦,而且也给社会及家庭带来了沉重的护理负担[1]。
老年骨质疏松髋部骨折围手术期的医疗风险临床较常见,如何减少老年骨质疏松髋部骨折围手术期的医疗风险,是临床骨科需要解决的问题。
在围手术期如何预防和处理这些并发症关系到手术的成败和疗效的优劣。
为对高龄髋部骨折围手术期的风险进行分析及探讨相应的护理措施,现回顾性分析2011年12月—2012年12月间该院收治的老年髋部骨折患者76例的临床资料,现报道如下。
1 资料与方法1.1 一般资料选取该院收治的老年髋部骨折患者76例,其中男40例,女36例,年龄65~84岁,平均(74.62±7.11)岁,入院至手术时间平均(7.23±4.81)d。
骨折类型:股骨颈骨折39例,股骨粗隆间骨折37例。
76例患者在伤前均并存各种不同程度的合并症,其中高血压22例,冠心病18例,房室传导阻滞7例,糖尿病12例,慢性支气管炎19例,慢性肾功能不全6例,脑卒中后遗症2例。
1.2 治疗患者入院后视骨折移位情况,多数先行骨牵引,并作常规实验室检查和心电图检查,必要时再作X线胸部平片、肺功能测定、超声心动图、B超等检查。


髋部骨折,死亡率高!
癌症和髋部骨折哪个更危险?答案是髋部骨折。
资料显示,发生髋部骨折的老年人,一年内的死亡率超过20%,最高达50%,这比不少癌症的死亡率都要高。
在我国,食管癌一年的生存率为54.0%;乳腺癌一年的生存率达90.5%,5年的生存率达73.0%。
而髋部骨折,被称为“人生最后一次骨折”。
髋部是大腿和臀部连接的部位,一旦骨折,就会严重影响患者的行走和生活。
为确保安全,很多患者会选择保守治疗,卧床静养,而这个过程往往非常痛苦。
数据显示,髋部骨折手术只有4%的死亡风险。
最大的威胁来自于延迟手术、保守治疗,以及长期卧床引起的并发症。
比如,患者吃喝拉撒全在床上解决,并有肌肉萎缩、身体溃烂等症状,还会引发肺炎等疾病,造成呼吸困难、高烧、意识不清……
生活中,许多患者是在保守治疗不理想、病情恶化后,才到医院要求手术治疗。
此时,患者已经错过了最佳手术治疗时间。
目前,国内外大量研究和指南均建议,遇到髋部骨折,请与医生仔细沟通,无论多大年纪,尽量在48小时内进行手术治疗。
然后,积极康复治疗。
专家提醒,在日常生活中,要注意预防骨质疏松的发生:
如果家里有老人,请叮嘱他们定期监测骨密度,合理锻炼,预防跌倒;
如果老人发生髋部骨折,请及时与医生沟通,争取手术治疗,避免长时间卧床;
如果老人无法手术,请积极配合医护人员进行护理,预防并发症的发生。
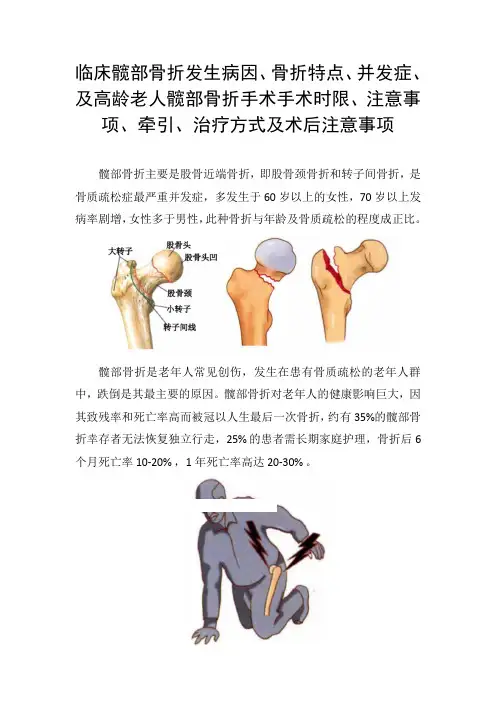
临床髋部骨折发生病因、骨折特点、并发症、及高龄老人髋部骨折手术手术时限、注意事项、牵引、治疗方式及术后注意事项髋部骨折主要是股骨近端骨折,即股骨颈骨折和转子间骨折,是骨质疏松症最严重并发症,多发生于60岁以上的女性,70岁以上发病率剧增,女性多于男性,此种骨折与年龄及骨质疏松的程度成正比。
髋部骨折是老年人常见创伤,发生在患有骨质疏松的老年人群中,跌倒是其最主要的原因。
髋部骨折对老年人的健康影响巨大,因其致残率和死亡率高而被冠以人生最后一次骨折,约有35%的髋部骨折幸存者无法恢复独立行走,25% 的患者需长期家庭护理,骨折后6个月死亡率 10-20% ,1年死亡率高达 20-30% 。
髋部骨折特点1、死亡率高:患者年龄高,常伴随多种老年疾病,伤后容易发生肺炎、泌尿系感染、压疮、下肢静脉血栓等并发症,死亡率高。
2、骨坏死率及不愈合率高:股骨颈囊内骨折由于解剖原因,骨折部位承受的扭转及剪切应力大,影响骨折复位的稳定性;由于股骨头血供的特殊性,骨折不愈合率高;骨折后股骨头缺血,还可造成股骨头缺血坏死,其发生率约为20%—40%。
3、致畸致残率高:髋部转子间骨折常留有髋内翻、下肢外旋、缩短等畸形,从而影响下肢功能,发生率高达50%。
4、康复缓慢:高龄患者体能恢复差,对康复和护理有较高要求。
髋部骨折的治疗不仅对骨折本身治疗,针对并发症和伴随疾病进行处理。
髋部骨折常见并发症老年髋部骨折所引起并发症:坠积性肺炎。
老年髋骨骨折病人卧床后因呼吸减弱、疼痛等原因更不愿主动咳嗽咳痰,甚至不敢做深呼吸动作,痰液不能顺利排出,容易导致肺部感染,这是高龄髋部骨折病死的主要原因之一。
泌尿系感染。
老年人抵抗能力差,如果伤后饮水不足,很容易发生泌尿系感染。
出现褥疮。
患者长期卧床不运动,容易使骶骨部、髋部的皮肤受压,局部血液循环障碍,易形成压疮。
髋部骨折患者为高龄老人,身体的各项机能大大下降,长期卧床会更加容易出现褥疮,褥疮一旦出现便难以愈合。

Journal of China-Japan Friendship Hospital,2019Aug,Vol.33,No.4中日友好医院学报2019年第33卷第4期经验交流80岁以上高龄患者髋部骨折术后1年内死亡率及相关因素分析陈超,布特格勒其,赵自芳,鲍林,高腾,尹毅青*(中日友好医院手术麻醉科,北京100029)摘要目的:探讨80岁以上高龄患者髋部骨折术后1年内死亡率及其相关危险因素。
方法:回顾性随访中日友好医院2012年1月1日~2014年6月30日因髋部骨折住院高龄(年龄>80岁)行PFNA、半髋置换术患者58例,电话随访术后1年内死亡率,并分析围术期临床相关参数。
结果:高龄患者髋部骨折术后1年内死亡率为34.48%,术前患有肺部疾患(P=0.015)、泌尿系感染(P=0.014)以及术后新发心血管事件(P=0.013)与死亡率具有相关性;多因素Cox回归分析,谵妄(P=0.014)合并肺部疾患、泌尿系统感染及新发术后心血管事件与死亡率相关。
结论:术前患有肺部疾患、泌尿系统感染以及术后新发心血管事件是80岁以上高龄患者髋部骨折术后死亡的独立危险因素。
其原因是术后谵妄会增加术后死亡风险。
因此,麻醉医生及外科医生应在围术期密切关注上述相关危险因素。
关键词:高龄;髋部骨折;死亡率;围术期中图分类号:R687.4文献标识码:B文章编号:1001-0025(2019)04-0223-03doi:10.3969/j.issn.1001-0025.2019.04.007目前医疗技术进步及对于生活质量要求的提升,使得以往以保守治疗为主的超高龄(>80岁)髋部骨折的患者开始越来越多地接受麻醉和手术治疗,但由于高龄患者身体状况差,合并基础疾病多,围术期麻醉和手术风险较大,死亡率高,给社会和家庭带来沉重负担[1]。
本研究旨探明80岁以上高龄患者髋部骨折术后1年内死亡的相关危险因素,从而提高围术期的生存率和患者的生活质量。

髋部骨折是老年患者急诊手术麻醉最常见的原因,也是导致老年患者意外死亡的首要病因。
在英国,每年此类患者数量约7 5000例,日均占用床位数超过4 000张,平均住院日约3周,年度住院总费用高达10亿英镑,约占NHS(National Health Service,英国国家医疗服务体系)年度预算的1%。
尽管麻醉、手术和多学科协作水平的进步已使几乎所有老年患者均可接受手术治疗,但患者围手术期的死亡风险仍居高不下。
据统计,髋部骨折患者伤后1年内的死亡率高达30%,其中约1/3为院内死亡。
仅有少数患者能恢复至伤前的功能状态,而1/4的患者术后仍存在行走困难且需要长期医治。
因尽管至少70%的患者术后生存时间可超过1年,但上述“悲观”的数据可能仍会怂恿有关“治疗无用论”的喧嚣尘上。
来自英国威尔士大学医院的Johansen等通过对全国多中心数据库中数据的回顾性分析,依据ASA评分分层统计了髋部骨折患者的累计死亡率和相对死亡率。
该文于2017年6月6日在线刊发于Anaesthesia(IF=4.74)上。
目的按ASA评分分层统计髋部骨折患者术后死亡时间;观察ASA评分对患者术后累积死亡率和相对死亡率的影响;探讨不同层级的风险框架对治疗决策和“治疗无用论”的可能影响。
方法本研究回顾性分析了包含ASA评分数据的2015年全国髋部骨折数据库(NHFD) 中的数据。
本数据库未录入年龄小于60岁患者。
数据排除标准为未手术治疗的患者以及缺失患者年龄、性别和入院、手术及出院日期等数据的患者。
并将上述数据与既往已发表的有关2012年~2015年诺丁汉髋部骨折评分(NHFS)的数据进行比较分析。
主要观察指标为术后院内死亡率。
结果本研究共纳入2015年NHFD数据库共收录64 864例髋部骨折患者。
其中,女性比例为71.6%,平均年龄82.7±8.5岁。
其中,68.5%的患者年龄大于79岁,14 22.5%的患者年龄大于90岁。
老年髋部骨折病死率的影响因素分析目的:回顾性分析老年人髋部骨折病死情况的影响因素。
方法:选取2013年01月-2014年06月间在我院进行髋部骨折治疗的患者106例,治疗后随访3年,按照存活与否分为2组,对患者的一般资料、用药、合并症、生活习惯以及并发症情况为指标,进行统计学分析。
结果:观察组中女性比例、年龄、体质指数、吸烟饮酒史以及合并症和并发症的比例均高于对照组,而骨密度、坚持运动以及服用保健品的比例低于对照组,组间差异显著(P<0.05)。
结论:在治疗老年髋部骨折时,应重视高龄、偏胖、有不良生活习惯以及合并症的患者,还要注意预防术后并发症的发生,制定最佳的治疗方案以及人性化的护理,从而可以有效改善患者的生存质量。
标签:髋部骨折;病死率;影响因素老年髋部骨折是一种老年人常见病,发病率较高。
由于老年人的骨质疏松、反应能力降低、髋部肌肉的保护能力差,导致轻微的损伤就可以造成髋部骨折,通常表现为股骨颈或者股骨粗隆间的骨折。
而老年髋部骨折后具有高病死率的特点,加重了老龄化社会的负担。
本文以老年髋部骨折患者为研究对象,分析患者病死的影响因素,旨在为今后的治疗提供一个临床参考。
1 资料与方法1.1 一般资料选取2013年01月-2014年06月间在我院进行髋部骨折治疗的患者106例,男64例,女42例,年龄在61-77岁,平均年龄为69.6±5.8岁。
其中股骨颈骨折58例,股骨粗隆间骨折48例。
所有患者均根据病情和身体情况进行合适的治疗,并且术后随访不少于3年。
三年内病死患者27例,作为观察组,存活患者79例,作为对照组。
1.2 观察项目分析患者的一般资料、生活习惯、合并症以及用药情况,同时以术后并发症情况作为指标,进行统计学分析。
1.3 统计学分析采用SPSS 18.0统计软件包,对两组数据的结果进行统计学分析。
计量资料采用均数±标准差(X±s)来表示,组间比较使用配对t检验,计数资料用卡方检验,以P<0.05为差异有统计学意义。
老年人髋部骨折术后的并发症及其对疗效影响的研究目的:分析老年髋部骨折患者行手术治疗后的并发症及对疗效的影响。
方法我院2012年1月-2013年12月入院的老年髋部骨折患者,均在60岁以上,共62例。
行手术治疗后,观察患者术后的并发症情况及其对疗效的影响。
结果62例患者手术均成功完成,无死亡病例。
患者术后并发症发生情况以呼吸道和泌尿道感染发生率较高,其他系统的并发症如深静脉血环、压疮性感染、应激性溃疡等等。
结论老年髋部骨折患者手术后的并发症多与患者合并的其他系统疾病有关,如心、肺疾病等,术前可常规进行心、肺功能评估后再进行手术。
深静脉血栓是骨折术后患者最严重的并发症,老年患者多见。
术后应适当给予功能训练,同时合理应用抗凝治疗,预防下肢深静脉血栓。
并发症的预防和治疗对疾病的发展和预后有重要的影响。
标签:髋部骨折术后;并发症;老年人老年人由于生理機能减退,骨骼脆性增大,骨质疏松的患病率较高,较容易发生骨折。
而且由于老年人机体恢复能力较差,骨折愈合能力弱,日常生活中较轻微的承重压力就会对骨骼产生危害。
近年来,随着生活质量的不断改善,人们对于身体素质的要求也不断提高,老年人对于自身行为功能的要求也日益的提高。
髋部骨折已经成为影响老年人行为和生活能力的一个重大的危险因素。
手术方法是治疗老年人髋部骨折的主要方法和手段,通过手术固定能够快速有效的提高骨折愈合的质量和速度[1]。
1资料与方法1.1一般资料选取我院2012年1月—2013年12月入院的60岁以上的老年髋部骨折患者,共62例。
一般资料见表1,其中有35例患者术前即有其他系统疾病,包括心脏病、高血压、慢性肺疾病等等,以心血管疾病为多,其他有脑梗塞、肾炎等。
1.2手术方法所有入院患者积极采取治疗,37例股骨颈骨折的患者,共有36例进行了手术治疗。
其中,25例患者进行了股骨头置换手术,1例患者选择全髋关节置换术,行下肢持续牵引术和空心钉内固定术的患者分别是3例和8例。
质量的异常在慢性乙型肝炎进展中起重要的作用。
Fas L 是表达于活化免疫细胞的膜分子,它与相应受体结合,通过Fa s 2Fas L 信号途径可介导细胞凋亡,而B cl 22是体内重要的抗凋亡蛋白分子,能阻断凋亡信号传递的最后通路而抑制凋亡。
所以,这两种凋亡蛋白表达在一定程度上调节体内CD4+T 细胞的数量和功能,但是该蛋白在慢性HBV 患者体内的表达情况尚未完全明确。
我们研究结果显示慢性乙肝患者CD4+T 细胞表面Fas 、Fas L 的表达显著高于健康人群,而B cl 22在两组间差异无显著性。
这可能是由于乙肝患者体内活化的C D4+T 细胞增多,细胞免疫活性上调,但免疫效应的结果是在清除病毒感染的同时,通过Fas 2Fas L 途径诱导Th 细胞凋亡,也就是活化诱导凋亡(A I C D )方式,促使患者免疫调节失衡,细胞免疫紊乱,这或许是慢性乙肝患者CD4+T 细胞数量下降的潜在机制。
Fa s L 是T 细胞活化的标志之一,因此Th 细胞表面Fa s L 的表达可能与慢性HBV 的病情密切相关。
在慢性HBV 患者外周血CD4+T 细胞表面Fa s L 表达量和细胞数量结合起来可能有如下几点临床意义:细胞数量正常,Fas L 表达量上升表明机体针对乙肝病毒免疫力增强,病情较轻;细胞数量下降而Fas L 表达量增加,表明机体免疫系统在对乙肝病毒实行细胞免疫同时,引起自身凋亡,导致效应细胞数量减少;细胞数量和Fas L 表达量均下降,说明效应细胞数减少且细胞免疫功能低下,病情有可能恶化[5]。
因此,我们可以通过检测慢性H BV 患者外周血CD4+T 细胞的数量及其凋亡相关蛋白Fa s/Fa s L 的表达来预测病情的发展,为临床诊断与治疗提供实验依据。
参考文献:[1] Maini MK,B oni C,Lee CK,et al .The r ole of virus 2s peci fi c C D8+cel ls in liver da m age and vi ral con tr o l du ring persist ent hepatitis B viru s infecti on [J ].J EXPM ed,2000,191:126921280.[2] 中华医学会传染病与寄生虫病学分会、肝病学分会.病毒学肝炎防治方案[J ].肝脏,2000,5:2572263.[3] 王敏,王福生,刘敬超.慢性乙型肝炎患者外周血淋巴细胞亚群与病程相关性研究[J ].肝脏,2003,8:18220.[4] 杜美华,高涛,王介非,等.从淋巴细胞亚群绝对值探讨慢性乙型肝炎细胞免疫[J ].肝脏,2006,8:2602261.[5] 俎燕会,陈士俊.慢性乙型肝炎患者外周血T 淋巴细胞凋亡变化及其意义[J ].山东医药,2006,46(11):74275.(收稿日期:2007211208)高龄髋部骨折围手术期并发症的分析郑淑娟(临沂市人民医院,山东临沂276000)[摘 要]目的:探讨手术治疗高龄(>80岁)髋部骨折患者住院期间并发症的预防和处理方法。
老年髋部骨折围手术期并发症及死亡率的分析 发表时间:2009-10-03发表者:许树柴 (访问人次:456 许树柴 袁凯
【摘要】 目的 探讨65岁及以上老年人髋部骨折的围手术期并发症及死亡率。 方法 回顾性分析2007年1月至2009年4月手术治疗的65~100岁715例老年髋部骨折患者的资料。结果 715例中,股骨颈骨折385例,粗隆间骨折330例。术前582例(81.4%)有并存症,其中心血管系统疾病最常见(442例)。术后229例(32.03%)发生并发症,其中肺部感染(80例)最为高发,本组患者平均住院时间24.10±12.71天。 结论 老年髋部骨折术后早期并发症发生率高,积极的围手术期治疗和精心护理是手术治疗成功的重要条件。 【关键词】髋部骨折;手术期间;手术后并发症;关节成形术;老年
An epidemiological survey on relative complications and mortality of hip fracture during perioperative period in elderly patient in guangzhou
【Abstract】 0bjective To investigate the complications and mortality of hip fracture in the perioperative period. Methods An retrospective data of the elderly aged 65 years and over who received surgica1 treatment between Jan 2007 and Apr 2009 were reviewed. Results 385 cases were femora1 neck fracture while 330 cases were intertrochanteric fracture.Five hundred and eighty-two cases (81.4%) had preoperative comorbidities in which the circulation system was most often involved.Two hundred and twenty-two cases(32.03%) had postoperative complications,among which the Pulmonary infection was the most involved.The average in-hospita1 time was 24.10±12.71 days. Conclusions The risk of early post-operative complications of hip fractures in patients over 65 years of age is high. Monitering the perioperative medical conditions and carefu1 nursing should be emphasized. 【Keys words】 Hip fracture;Intraoperative period;Perioperative complications;Arthroplasty;Olderly
随着社会人口结构的老年化,髋部骨折中高龄患者所占比重越来越大。髋部骨折手术风险高,易发生多种术后早期并发症。“围手术期”是指以手术治疗为中心,包括术前、术中和术后的一段时间。如何减少老年髋部骨折围手术期的医疗风险,是临床骨科需要解决的问题。因此在围手术期如何预防和处理这些并发症关系到手术的成败和疗效的优劣。本研究通过回顾性分析对老年髋部骨折患者围手术期并发症原因及预防进行探讨。
对象与方法
1.调查对象 回顾性收集2007年1月至2009年4月在广州中医药大学附属第一医院、附属第二医院(广东省中医院)骨科住院的髋部骨折患者,包括股骨颈骨折患者和股骨粗隆间骨折患者。纳入标准:①年龄>65岁,有明确外伤史,经X线片确诊为股骨颈骨折或股骨粗隆间骨折;②住院后经检查可接受手术的老年股骨颈骨折患者或股骨粗隆间骨折患者。排除标准:①病理性骨折;②合并有严重心血管或肺部原发性疾病,不能耐受手术者;③精神病患者;④合并恶性肿瘤,对观察有影响者。 2.资料来源 从医院病案信息管理系统获得患者住院期间临床资料。由经培训的骨科医生采用自行设计的老年髋部骨折围手术期信息采集表收集人口学信息、既往病史、临床及试验室数据。根据国内外报告的老年髋部骨折常见并存症及术后并发症结合科室老年髋部骨折患者的常规病历记录,搜集如下变量:住院号、姓名、性别、年龄、入院时间、住院天数、入院至手术间隔时间、发病部位、心血管疾病史、慢性呼吸系统疾病史、脑血管疾病史、糖尿病史、视觉异常史、麻醉方式、手术治疗方案、并发症、病死率等。研究前制定调查手册并进行预试验;为保证数据的真实性,每周由研究小组对调查表进行抽样复查。 3.统计学方法 将调查表及随访卡内容编码后建立数据库,采用Excel软件双人双录入,并对两个数据库进行有效性核查。计数资料采用X2检验,计量资料采用独立样本配对t检验。所有数据采用SPSS 13.0统计软件进行,采用P<0.05作为有统计学意义标准。
结 果
1.病例一般特征:共收治65岁以上髋部骨折患者863人,其中行手术治疗715人。手术组病人中,男215例,女500例。年龄65~100岁,平均79.62±7.11岁,其中65~74岁185例,75~84岁345例,85岁以上185例。入院至手术时间平均7.23±4.81天。骨折类型:股骨颈骨折385例(53.85%),粗隆间骨折330例(46.15%)。发病部位:左侧369例(51.61%),右侧346例(48.39%)。 2.并存症:术前有并存症者582例(81.4%),其中1种并存症者307例(42.94%),2种并存症者188例(26.29%),3种及3种以上并存症者87例(12.17%)。65~74岁组有并存症者占78.92%,75~84岁组占82.61%,85岁以上组占81.62%。经多组数据X2检验显示,不同年龄之间并存症差异无统计学意义(X2=1.091,df=2,P>0.05)。并存症中以心血管疾病最多见(442例),慢性呼吸系统疾病(138例),脑血管疾病(172例),糖尿病(95例),视觉异常(44例),其他疾病(53例)。 3.手术方案 麻醉方式:全麻32例,连续硬膜外麻醉224例,腰硬联合麻醉442例,腰麻16例,局麻加基础麻醉1例。手术方式:股骨颈骨折:滑动式鹅头钉(DHS)10例,股骨近端髓内钉(PFNA)3例,人工全髋关节置换术106例,人工股骨头置换术231例,加压空心螺钉35例。粗隆间骨折:滑动式鹅头钉(DHS)165例,股骨近端髓内钉(PFNA)121例,动力髁螺钉(DCS)8例,人工全髋关节置换术6例,人工股骨头置换术19例,加压空心螺钉3例,GAMMA钉2例,解剖型钢板6例。 4.住院时间的比较 本组患者住院时间5~216天,平均24.10±12.71天。术后无并发症者住院时间平均22.39±12.12天,术后有并发症者住院时间平均27.74±13.19天,两者之间差异有统计学意义(P<0.05)。 5.术后并发症 715例中,229例(32.03%)术后有并发症,1种并发症者193例,2种并发症者29例,3种并发症者6例,4种并发症者1例。并发症中,中枢神经系统异常32例,其中神情萎靡淡漠7例,谵妄3例,烦躁7例,脑梗塞15例;肺部感染80例;严重电解质紊乱(低钠低氯症、低钾血症)40例;尿路感染50例;褥疮3例;严重心血管疾病(恶性高血压、冠心病加重、严重心律失常、传导阻滞)29例;下肢深静脉栓塞5例;肺栓塞4例;应激性溃疡10例;肠道感染7例;不明原因高热(连续两天,>39.1℃)5例;急性肺水肿2例;术后关节脱位4例;其中1例行全髋关节置换术,置入股骨柄假体时发生同侧股骨干骨折;术后康复阶段发生足下垂5例。未发生伤口或深部感染等并发症。 6.不同年龄组别间术后并发症的比较 65~74岁组术后并发症53例(28.65%),75~84岁组术后并发症105例(30.43%),85岁以上组术后并发症71例(38.38%)。经多组数据X2检验显示,不同年龄组别之间差异无统计学意义(X2=4.800,df=2,P>0.05)。 7.术前并存症与术后并发症的关系 术前有并存症并发症发生率34.88%,术前无并存症者并发症发生率18.8%,采用X2检验显示,两组并发症间差异有统计学意义(X2=12.892,df=1,P<0.05)。 8.患者入院至手术间隔时间与术后并发症的关系 患者入院至手术时间在7天以内者413例,术后出现并发症112例(27.12%);入院至手术时间在7天及7天以上者302例,术后出现并发症117例(38.74%),采用X2检验显示,两组并发症间差异有统计学意义(X2=10.825,df=1,P<0.05)。 9.病死率 住院围手术期死亡11例,全部为术后死亡。其中5例因肺部严重感染,相继出现感染性休克死亡;有2例行全髋关节置换术后(骨水泥型),出现肺栓塞,最后因呼吸衰竭死亡;2例因出现急性心脏衰竭死亡;1例患者术后出现急性上消化道严重出血,因失血性休克死亡;1例因肾功能衰竭,并发脓毒血症死亡。
讨 论
随着人口寿命延长和社会老年化,髋部骨折中高龄患者的比例越来越大。65岁以上髋部骨折患者多患有心、肺、脑、肝、肾等脏器功能不全,手术风险较高。但是,这并不等于说65岁以上髋部骨折应放弃手术治疗,老年髋部骨折若不采用积极手术治疗,患者很可能因长期卧床而出现肺炎、褥疮等并发症,以及加重骨折前原有心、肺、脑、肝、肾等疾患,严重者可导致多器官功能衰竭。通常认为髋部骨折手术宜尽早进行[1],Sexson等[2]报道有1~2种并存症的患者(相对健康者)于24小时后手术,其1年后病死率为15%,而于24小时内手术者为3%;有3种或3种以上并存症,24小时后手术病死率为22%,24小时内为33%,认为相对健康者应尽早手术,反之应适当延迟。而本组手术等待时间平均为7.23±4.81天,因在术前进行必要的检查和重要脏器功能调整是必要的。本组显示术前并存症发生率较夏军[3]报道的稍高。并存症中以心脑血管疾病、糖尿病和慢性肺部疾病占大多数,心脑血管疾病