直肠腺管瘤的病理变化
- 格式:docx
- 大小:4.42 KB
- 文档页数:2


结直肠癌是最常见的恶性肿瘤之一,其发病率在全球居于恶性肿瘤第3位,死亡率高居第2位,是占全球发病和死亡首位的消化系统恶性肿瘤[1]。
在我国,大肠癌已成为消化系统发病率第2位、患病率第1位的恶性肿瘤[2-3]。
结直肠息肉中最常见的是结直肠腺瘤,占息肉类型的80%~90%,约80%的结直肠癌由结直肠腺瘤通过一系列的遗传变化在至少10年内发展而来的[4]。
由于结直肠腺瘤多无明显症状或症状轻微,临床中需要通过结肠镜等检查才能确诊。
在全世界范围内,结直肠腺瘤的检出率呈上升趋势[5-6],因此,总结结直肠腺瘤患者的临床特点,对结直肠癌早期预防、诊断和治疗具有重要意义。
1 资料与方法1.1 临床资料 选择2020年6—12月于北京中医药大学东方医院肛肠科及消化内镜中心就诊,经病理诊断为腺瘤性息肉的且符合纳入标准以及排除标准的患者338例。
肠镜诊断标准及病理诊断标准[7-8]:①肠镜检查发现结肠或直肠息肉;②病理诊断为腺瘤性息肉,包括管状腺瘤、绒毛状腺瘤、管状绒毛状腺瘤、锯齿状腺瘤;③根据异型增生情况分为:低级别上皮内瘤变包括轻、中度异型增生,高级别上皮内瘤变则包括重度异型增生、原位癌、原位癌可疑浸润以及黏膜内癌;按病理结果根据腺瘤恶变程度分为:无上皮内瘤变、低级别上皮内瘤变及高级别上皮内瘤变。
纳入标准:①依照内镜及病理诊断标准明确诊断为结直肠腺瘤性息肉;②在知情同意的情况下,自愿配合,资料填写完整,而且资料填写比较准确。
排除标准:①合并有心血管病、脑病、肝病、肾病、肺系疾病和造血系统疾病等严重原发性疾病的患者;②患者年龄在18岁以下,或者年龄比较大的患者不能配合本次调查;③妊娠或正准备妊娠的妇女以及哺乳期的妇女;④不能正确表达自己的主诉,如患有严重神经官能症、抑郁症、精神分裂症等精神类疾病且不能配合者;⑤同时合并存在消化道肿瘤以及消化道手术史、出现肠梗阻的患者,既往腹部手术病史以及同时合并炎症性肠病及其他器质性病变;⑥明确诊断为息肉病的患者,包括家族性腺瘤性息肉病、遗传性色素沉着消化道息肉病综合征、幼年性结直肠腺瘤患者临床特点分析王华超1,姚玉璞3,刘薇2,彭丹3,刘立阳2,刘仍海2*(1. 北京中医药大学,北京 100029;2. 北京中医药大学东方医院肛肠科,北京 100078;3. 北京中医药大学东方医院脾胃肝胆科,北京 100078)摘 要:目的 总结结直肠腺瘤患者的临床特点。


结直肠原发性粒细胞肉瘤临床病理分析及鉴别诊断结直肠原发性粒细胞肉瘤是一种罕见的恶性肿瘤,其来源于结直肠的粒细胞前体。
本文将对结直肠原发性粒细胞肉瘤的临床病理表现进行分析,并进行鉴别诊断。
结直肠原发性粒细胞肉瘤常见于中老年人,男性发病率略高于女性。
其临床症状主要包括腹痛、腹泻、便血等消化道症状。
部分病例也可出现腹块、腹膜后淋巴结肿大以及全身体重减轻等症状。
不同于其他结直肠肿瘤,结直肠原发性粒细胞肉瘤的病程较短,预后相对较差。
在组织学方面,结直肠原发性粒细胞肉瘤的病理变化主要包括瘤细胞呈现小至中等大小,核浓染而异型,胞浆呈嗜酸性,并显示出多样性的细胞形态和核分裂象。
免疫组织化学染色显示这些肿瘤细胞可表达CD45、CD68、CD163等单核巨噬细胞和粒细胞系细胞特异性标志物。
1.其他结直肠肿瘤:结直肠原发性粒细胞肉瘤需与结直肠腺癌、恶性淋巴瘤等进行鉴别。
结直肠原发性粒细胞肉瘤的瘤细胞具有明显的异型性和细胞多样性,核仁明显,胞浆呈嗜酸性,与结直肠腺癌的典型腺癌样细胞及恶性淋巴瘤的淋巴样细胞形态有所不同。
2.结直肠其他肉瘤:结直肠原发性粒细胞肉瘤与其他结直肠肉瘤如平滑肌肉瘤、肉瘤样横纹肌肉瘤等进行鉴别。
结直肠原发性粒细胞肉瘤的瘤细胞呈现出单核巨噬细胞和粒细胞系特征,而平滑肌肉瘤和肉瘤样横纹肌肉瘤的瘤细胞则表现出相应的肌肉调节蛋白标记。
3.转移性肿瘤:在鉴别诊断上要注意与其他原发部位转移至结直肠的肿瘤进行区别。
对于具有肠黏膜表面病变的患者,需排除其他可能的原发部位肿瘤,如乳腺癌、肺癌、肾癌等。
结直肠原发性粒细胞肉瘤的确诊主要依赖于病理组织学及免疫组织化学检查。
其中免疫组织化学检查可以确定该肿瘤具有巨噬细胞和粒细胞系特征。
结直肠原发性粒细胞肉瘤还应注意与相关的遗传病因以及分子生物学特征进行研究,以利于预后评估和治疗选择。

一、引言直肠腺鳞癌是一种常见的消化系统恶性肿瘤,约占结直肠癌的5%。
该疾病具有发病率高、预后差等特点。
随着医疗技术的不断发展,治疗手段日益丰富,本文将详细介绍直肠腺鳞癌的治疗方案。
二、术前评估1. 病理分期:根据美国癌症联合委员会(AJCC)制定的分期标准,将直肠腺鳞癌分为0期、Ⅰ期、Ⅱ期、Ⅲ期和Ⅳ期。
术前评估应详细了解患者的病理分期,以便制定合理的治疗方案。
2. 肿瘤标志物:血清癌胚抗原(CEA)、癌抗原19-9(CA19-9)等肿瘤标志物可辅助判断病情,为治疗方案提供参考。
3. 影像学检查:CT、MRI、超声等影像学检查可了解肿瘤大小、侵犯范围、周围器官受累情况等,有助于制定手术方案。
4. 血液检查:包括肝肾功能、电解质、血常规等,评估患者全身状况,为手术及术后治疗提供依据。
三、治疗方案1. 手术治疗(1)手术方式:根据肿瘤位置、大小、分期、患者全身状况等因素,可选择以下手术方式:①经腹直肠癌根治术:适用于大部分直肠癌患者,包括D0、D1、D2等根治术。
②经腹会阴联合直肠癌根治术(Miles手术):适用于低位直肠癌,需切除肛门,进行人工肛门造口。
③经肛门直肠癌切除术(TME手术):适用于中低位直肠癌,无需切除肛门,可保留肛门功能。
(2)术前准备:术前进行肠道准备,包括禁食、灌肠、使用抗生素等,预防术后感染。
2. 术后辅助治疗(1)化疗:化疗是直肠癌术后重要的辅助治疗手段,可降低复发风险。
常用的化疗方案包括:①FOLFOX方案:奥沙利铂、亚叶酸钙、5-氟尿嘧啶。
②CAPOX方案:奥沙利铂、亚叶酸钙、5-氟尿嘧啶、奥沙利铂。
(2)放疗:放疗适用于术后局部残留、复发或转移的患者。
放疗方式包括:①术前放疗:适用于局部晚期直肠癌,可缩小肿瘤,提高手术切除率。
②术后放疗:适用于术后局部残留、复发或转移的患者。
3. 靶向治疗靶向治疗是近年来直肠癌治疗领域的新进展,针对肿瘤细胞的特定分子靶点,具有疗效好、副作用小的特点。
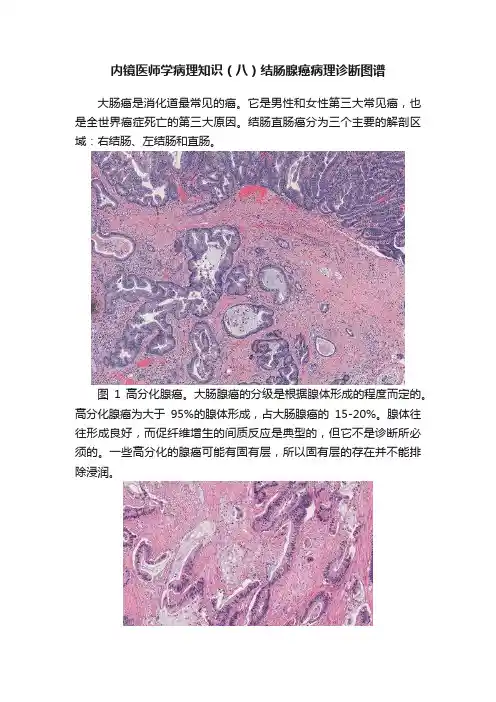
内镜医师学病理知识(八)结肠腺癌病理诊断图谱大肠癌是消化道最常见的癌。
它是男性和女性第三大常见癌,也是全世界癌症死亡的第三大原因。
结肠直肠癌分为三个主要的解剖区域:右结肠、左结肠和直肠。
图1 高分化腺癌。
大肠腺癌的分级是根据腺体形成的程度而定的。
高分化腺癌为大于95%的腺体形成,占大肠腺癌的15-20%。
腺体往往形成良好,而促纤维增生的间质反应是典型的,但它不是诊断所必须的。
一些高分化的腺癌可能有固有层,所以固有层的存在并不能排除浸润。
图2 中分化腺癌。
中分化腺癌是最常见的结直肠腺癌,占所有病例的60%至70%。
肿瘤累及50-95%的腺体,腺体往往比高分化腺癌的腺体组织更紊乱,并常充满坏死的碎片(“脏性坏死”)。
图3 中分化腺癌伴脏性坏死。
结直肠癌常见腔内坏死(本例所示)。
中分化腺癌典型的腺体分化程度和细胞异型性。
图4 中分化结肠腺癌。
大多数浸润性结直肠腺癌都与促结缔组织增生性间质反应有关(本例所示)。
有些低异型度大肠腺癌也有例外,特别是与炎症性肠病相关的低异型度管状腺癌。
图5 中分化腺癌,本例腺体紧密地排列在一起,但是肿瘤仍然>50%的腺体形成,应该被认为是中分化腺癌。
图6 低分化腺癌。
低分化腺癌的腺体形成<50%。
大约15-20%的大肠腺癌分化较差。
肿瘤可以由肿瘤细胞、浸润巢或单个浸润细胞组成。
低分化腺癌预后较差。
本例肿瘤是以单个细胞的形式浸润的。
图7 低分化腺癌。
分化差的腺癌也可能以不规则岛的形式浸润。
在本例中,肿瘤岛被包埋在结缔组织增生间质中,仅形成局灶性腺体。
图8 低分化腺癌。
低分化腺癌也可以形成肿瘤生长的实性区域。
本例肿瘤显示明显的细胞异型性与拉长的肿瘤细胞。
本例细胞异型性的程度通常大于中分化腺癌,支持低分化腺癌。
图9 胶样(黏液)腺癌。
黏液腺癌约占大肠腺癌的10%。
肿瘤由黏液池和恶性上皮组成;超过50%的肿瘤必须有粘液样结构才能被认为是黏液腺癌。
大多数黏液腺癌是微卫星稳定的(MSS),但黏液腺癌比传统腺癌有更高的微卫星不稳定性(MSI-H)。


直肠脂肪瘤会癌变吗,治疗方法直肠脂肪瘤是指发生在直肠可触及区域的一种良性肿瘤,通常是由于粘液和脂肪细胞混合所形成的。
虽然直肠脂肪瘤本身良性,但是在少数情况下有可能发生癌变。
由于直肠脂肪瘤比较罕见,因此许多人往往不了解该肿瘤的治疗方法和注意事项。
在本文中,我们将针对直肠脂肪瘤的癌变情况、治疗方法和注意事项进行详细介绍。
一、直肠脂肪瘤的癌变情况虽然直肠脂肪瘤绝大部分情况下是良性的,但在极少数情况下,它们有可能发生癌变。
患上直肠脂肪瘤的人中,只有约0.2%发生恶性变化。
直肠脂肪瘤癌变的情况与肠壁内的肌肉纤维或是其他腺体肿瘤细胞融合有关。
由于直肠脂肪瘤癌变率较低,因此治疗此类肿瘤不需要采取过于激进的方式,通常的手术能够很好地将瘤体切除并且恢复良好。
二、治疗方法目前治疗直肠脂肪瘤的主要方法是手术切除。
在手术前,医生通常会要求对患者进行配肠,以排除干扰的因素,减少术前并发症的发生。
在手术中,医生会根据瘤体大小、位置和浸润情况等因素来判断最佳的手术方式。
如果瘤体较小,仅限于粘膜层,则可以采用内镜下切除的方法;如果瘤体较大,浸润深度较深,则建议采用直肠癌根治手术。
此外,对于直肠脂肪瘤良性肿瘤的患者,可以选择行观察与随访。
患者应该定期到医院进行体检,注意观察直肠脂肪瘤肿瘤的大小、形态和数量等变化。
如果患者的瘤体有明显增大,或出现恶性病变迹象时,则需要及时采取相应的治疗措施。
三、注意事项1. 患者在进行手术前,应严格遵守医生的相关指导和建议,如进行抗感染治疗、便秘肠准备、禁食等;2. 准备手术期间,患者应保持精神乐观,积极配合医生进行各项检查;3. 在术后康复期间,患者应及时进行恢复训练,加强营养保健,预防伤口感染和恶化;4. 患者应严格按照医生的随访建议定期复查,以便及时掌握肿瘤恶变情况并采取相应的处理。
总之,直肠脂肪瘤是一种罕见的良性肿瘤,在治疗时应采取更加个性化的方法,避免癌变并及时进行恢复。
患者应该定期进行体检和随访,积极配合医生的治疗,加强自我保健和营养,以期达到良好治疗效果。

直肠癌黏膜下浸润癌与直肠高级别上皮内瘤变的病理特征比较王霞【摘要】目的比较直肠癌黏膜下浸润癌与直肠高级别上皮内瘤变的病理特征.方法回顾性分析2015年1月至2017年1月本院收集的直肠肿瘤性病变黏膜活检标本240例资料,经病理确诊为浸润性腺癌标本161例(观察组)及高级别上皮内瘤变标本79例(对照组),对比两组HE染色处理后病理形态学特征.结果观察组及对照组中可见黏膜肌结构的标本占比分别为39.1%(63/161)、31.6%(25/79),差异无统计学意义(P>0.05).观察组中可见黏膜肌且未穿过黏膜肌层占比显著低于对照组,差异有统计学意义(P<0.05).观察组异常腺体结构,包括筛状结构腺体、锐角形腺体及腺性结构消失检出率均明显高于对照组,差异均有统计学意义(均P< 0.05).两组腺体分支出芽占比差异无统计学意义(P>0.05).对照组未见黏膜间质病理化改变特征,观察组均表现出不同程度的黏膜间质病理化改变特征,其中观察组标本间质纤维化、厚壁血管检出率明显高于对照组,差异均有统计学意义(均P< 0.05).结论在直肠肿瘤性病变标本中出现的腺体呈筛状结构变化、黏膜间质纤维化等特征,对于鉴别直肠癌黏膜下浸润癌与直肠高级别上皮内瘤变具有一定的参考价值.%Objective To compare the pathological features of submucosal invasive adenocarcinoma of the rectum and high-grade intraepithelial neoplasia in pathological biopsy of rectal cancer.Methods We performed a retrospective analysis of 161 patients of invasive adenocarcinoma and 79 patients with high-grade intraepithelial neoplasia in 79 cases collected from January 2015 to January 2017 in our hospital Pathological findings were compared with surgical specimens.The pathological features of HE staining were compared between the two groups by pathologicaldiagnosis of surgical specimens.Results In the observation group and the control group,the proportion of specimens with mucosal muscle structure was 39.1% (63/161) and 31.6% (25/79),respectively,and the difference was not statistically significant (P > 0.05).In the observation group,the proportion of not through the muscularis mucosa layer was significantly lower than that of the control group (P < 0.05).The detection rate of abnormal gland structure in the observation group,including the sieve-like structure gland,acute angle gland and glandular structure disappearance,was significantly higher than that of the control group (all P < 0.05).The proportion of budding branch glands showed no significant difference between the two groups (P > 0.05).The control group had no pathological changes of mucosa mesenchymal characteristics and the observation group showed different pathological changes.In the observation group,the detection rate was significantly higher than that the control group in terns of interstitial fibrosis and thick walled blood vessels (P < 0.05).Conclusion For differential diagnosis of submucosal invasive carcinoma and High-grade intraepithelial neoplasia in rectum specimen,the sieve-like structure gland and interstitial fibrosis of mucosa would do some help.【期刊名称】《结直肠肛门外科》【年(卷),期】2017(023)005【总页数】4页(P594-597)【关键词】直肠癌;黏膜下浸润腺癌;高级别上皮内瘤变;病理特征【作者】王霞【作者单位】榆林市中医医院病理科陕西榆林719000【正文语种】中文【中图分类】R735.3当直肠癌病灶穿透黏膜肌层至黏膜下层,方可诊断为直肠浸润性腺癌,若浸润仅局限于黏膜肌层上层固有层,则仅为高级别上皮内瘤变[1],两者治疗策略及预后存在较大的差异,有效的早期鉴别诊断具有重要的临床意义。
如对您有帮助,可购买打赏,谢谢
生活常识分享
直肠腺管瘤的病理变化
导语:
我们都知道,直肠是大肠的组成部分之一,主要是吸收食物中
的水分,是消化系统中的一部分。因为直肠所处的环境比较特殊,所
以经常会得病,比
我们都知道,直肠是大肠的组成部分之一,主要是吸收食物中的水
分,是消化系统中的一部分。因为直肠所处的环境比较特殊,所以经
常会得病,比如说一些炎症,甚至是肿瘤;直肠管状腺瘤就是比较常见
的一种,是腺上皮组织的良性肿瘤,生长缓慢,无疼痛及其他自觉症
状。那么,直肠管状腺瘤的病理变化是怎样的呢?
1、肉眼观察
有完整包膜,表面光滑。剖面呈棕黄色,可有大小不等的囊腔,内
含粘液。
2、显微镜观察
实质:肿瘤由柱状或立方上皮组成,双层排列,并互相吻合成不规
则的小管状或狭长的小梁状。细胞核大,卵圆形,大小一致,胞浆嗜
酸性。管腔或小梁外周无肌上皮细胞。管腔内含PAS阳性分泌物。间
质:疏松,其中有大量毛细血管和小静脉。实质和间质间有基底膜分
隔。
3、鉴别诊断
腺样囊性癌基底细胞腺瘤生物学特点:肿瘤生长缓慢,体积小,包
膜完整。手术切除后极少复发。组织发生:内层细胞为柱状,外层为
基底样细胞,结构上与排泄管相类似,推测其组织来源可能为排泄管
上皮。
管状腺瘤又称“腺瘤性息肉”,是大肠腺瘤中 最常见的一种。管状腺
瘤绒毛成分占20%以下。腺瘤呈球形、椭球形或不规则形,表面光滑