急性腹膜炎诊疗常规
- 格式:pdf
- 大小:139.50 KB
- 文档页数:1

急性阑尾炎临床指南和诊疗常规【概述】急性阑尾炎是一种常见的外科急腹症,表现多种多样。
急性阑尾炎发病的主要原因是阑尾腔梗阻和细菌侵入阑尾壁。
【临床表现】1.腹痛典型的急性阑尾炎患者,腹痛开始的部位多在上腹痛、剑突下或脐周围,约经6~8小时,下移,最后固定于右下腹部。
腹痛固定后。
这种腹痛部位的变化,临床上称为转移性右下腹痛。
2.胃肠道的反应恶心、呕吐最为常见,早期的呕吐多为反射性,晚期的呕吐则与腹膜炎有关。
3.全身反应部分患者自觉全身疲乏,四肢无力,或头痛、头晕。
病程中觉发烧,体温多在37.5~38℃之间,化脓性和穿孔性阑尾炎时,体温较高,可达39℃左右,极少数患者出现寒战高热,体温可升到40℃以上。
4.腹膜刺激征(1)包括右下腹压痛,肌紧张和反跳痛。
压痛是最常见的最重要的体征。
(2)腹部包块:化脓性阑尾炎合并阑尾周围组织及肠管的炎症时,大网膜、小肠及其系膜与阑尾炎可相互粘连形成团块;阑尾穿孔所形成的局限性脓肿,均可在右下腹触到包块。
5.间接体征(1)罗氏征(又称间接压痛)(2)腰大肌征(3)闭孔肌征6.血常规检查白细胞总数和中性白细胞有不同程度的升高,总数大多在1万~2万之间,中性约为80%~85%。
7.尿常规化验多数患者正常,但当发炎的阑尾直接刺激到输尿管和膀胱时,尿中可出现少量红细胞和白细胞。
8.X线检查合并弥漫性腹膜炎时,为除外溃疡穿孔、急性绞窄性肠梗阻,立位腹部平片是必要的。
9.腹部B超检查病程较长者应行右下腹B超检查,了解是否有炎性包块及脓肿存在。
【诊断要点】1.转移性右下腹痛转移性腹痛是急性阑尾炎的重要特点。
2.右下腹有固定的压痛区和不同程度的腹膜外刺激征。
3.化验检查白细胞总数和中性白细胞数可轻度或中度增加,大便和尿常规可基本正常。
4.影像学检查立位腹部平片观察膈下有无游离气体等其他外科急腹症的存在。
右下腹B超检查,了解有无炎性包块,对判断病程和决定手术有一定帮助。
5.青年女性和有停经史的已婚妇女,对急性阑尾炎诊断有怀疑时,应请妇科会诊以便排除宫外孕和卵巢滤泡破裂等疾病。
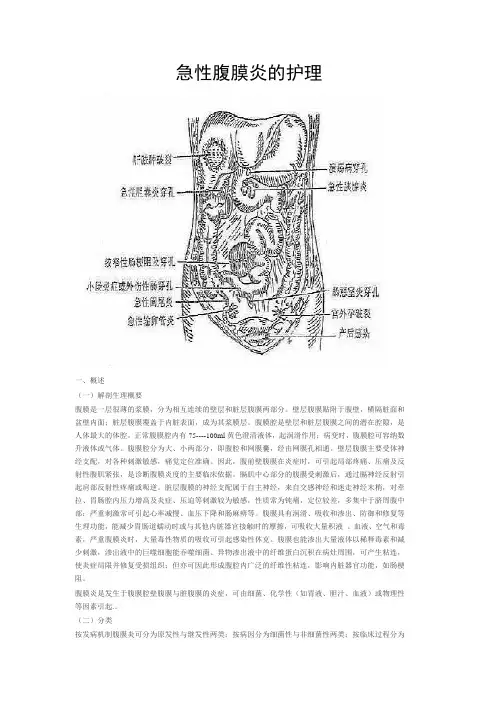
急性腹膜炎的护理一、概述(一)解剖生理概要腹膜是一层很薄的浆膜,分为相互连续的壁层和脏层腹膜两部分。
壁层腹膜贴附于腹壁,横隔脏面和盆壁内面;脏层腹膜覆盖于内脏表面,成为其浆膜层。
腹膜腔是壁层和脏层腹膜之间的潜在腔隙,是人体最大的体腔。
正常腹膜腔内有75----100ml黄色澄清液体,起润滑作用;病变时,腹膜腔可容纳数升液体或气体。
腹膜腔分为大、小两部分,即腹腔和网膜囊,经由网膜孔相通。
壁层腹膜主要受体神经支配,对各种刺激敏感,痛觉定位准确。
因此,腹前壁腹膜在炎症时,可引起局部疼痛、压痛及反射性腹肌紧张,是诊断腹膜炎度的主要临床依据。
膈肌中心部分的腹膜受刺激后,通过膈神经反射引起肩部反射性疼痛或呃逆。
脏层腹膜的神经支配属于自主神经,来自交感神经和迷走神经末梢,对牵拉、胃肠腔内压力增高及炎症、压迫等刺激较为敏感,性质常为钝痛,定位较差,多集中于脐周腹中部;严重刺激常可引起心率减慢、血压下降和肠麻痹等。
腹膜具有润滑、吸收和渗出、防御和修复等生理功能,能减少胃肠道蠕动时或与其他内脏器官接触时的摩擦,可吸收大量积液、血液、空气和毒素,严重腹膜炎时,大量毒性物质的吸收可引起感染性休克。
腹膜也能渗出大量液体以稀释毒素和减少刺激,渗出液中的巨噬细胞能吞噬细菌、异物渗出液中的纤维蛋白沉积在病灶周围,可产生粘连,使炎症局限并修复受损组织;但亦可因此形成腹腔内广泛的纤维性粘连,影响内脏器官功能,如肠梗阻。
腹膜炎是发生于腹膜腔壁腹膜与脏腹膜的炎症,可由细菌、化学性(如胃液、胆汁、血液)或物理性等因素引起.。
(二)分类按发病机制腹膜炎可分为原发性与继发性两类;按病因分为细菌性与非细菌性两类;按临床过程分为急性、亚急性和慢性三类;按累及范围分为弥漫性与局限性两类;各类型间可以转化。
临床所称急性腹膜炎多指继发性的化脓性腹膜炎,是一种常见的外科急腹症,是由化脓性细菌包括需氧菌和厌氧菌或两者混合引起的腹膜的急性炎症,累及整个腹膜腔时称为急性弥漫性腹膜炎。

普外科急性化脓性腹膜炎疾病护理要点解答一、疾病概述(一)概念腹膜炎(peritonitis)是发生于腹腔脏腹膜和壁腹膜的炎症,可由细菌感染、化学性(胃液、胆汁、血液)或物理性损伤等引起。
急性化脓性腹膜炎是指由化脓性细菌包括需氧菌和厌氧菌或两者混合引起的腹膜急性炎症,累及整个腹腔时称为急性弥漫性腹膜炎。
按发病机制分为原发性腹膜炎和继发性腹膜炎。
原发性腹膜炎,又称为自发性腹膜炎,腹腔内无原发性病灶,致病菌多为溶血性链球菌、肺炎双球菌或大肠杆菌。
继发性腹膜炎多由于腹腔内空腔脏器穿孔、破裂,或腹腔内脏器缺血、炎症扩散引起。
临床所称急性腹膜炎(acute peritonitis)多指继发性的化脓性腹膜炎,是一种常见的外科急腹症。
(二)相关病理生理腹膜受到刺激后立即发生充血、水肿等炎症反应,随后大量浆液渗出,可以稀释腹腔内的毒素。
并逐渐出现大量中性粒细胞和吞噬细胞,可吞噬细菌及微细颗粒,加上坏死组织、细菌和凝固的纤维蛋白,使渗出液变为浑浊而成为脓液。
大肠杆菌感染的脓液呈黄绿色、稠厚,并有粪臭味,在诊断上有着重要意义。
腹膜炎的转归取决于患者全身和腹膜局部的防御能力和污染细菌的性质、数量和时间。
当患者身体抵抗力较弱,细菌数量多,毒力强时,炎症趋于恶化。
这时细菌及其内毒素刺激机体的防御系统,激活多种炎性介质后,可导致全身炎症反应;毒素吸收可导致感染性休克;腹膜严重充血水肿并渗出大量液体后可引起水、电解质紊乱、蛋白丢失和贫血;腹腔内脏器浸泡在脓液中,肠管扩张、麻痹,膈肌上抬影响心肺功能加重休克。
当患者年轻体壮,抗病能力强时可使病菌毒力减弱,使炎症局限和消散。
当腹膜炎治愈后,腹腔内多有不同程度的粘连,部分肠管粘连扭曲可造成粘连性肠梗阻。
(三)病因与诱因原发性腹膜炎多由血行播散、上行性感染、直接扩散、透壁性感染引起。
继发性腹膜炎多由腹内脏器穿孔、炎症、损伤、破裂或手术污染引起的。
其主要的原因是急性阑尾炎,其次是胃、十二指肠溃疡穿孔。

急性胰腺炎概述、定义急性胰腺炎是多种病因导致胰酶在胰腺内被激活后引起胰腺组织自身消化、水肿、出血甚至坏死的炎症反应。
临床以急性上腹痛、恶心、呕吐、发热和血胰酶增高等为特点。
病变程度轻重不等,轻者以胰腺水肿为主,临床多见,病情常呈自限性,预后良好,又称为轻症急性胰腺炎。
少数重者的胰腺出血坏死,常继发感染、腹膜炎和休克等,病死率高,称为重症急性胰腺炎。
临床病理常把急性胰腺炎分为水肿型和出血坏死型两种。
病因本病病因迄今仍不十分明了,胰腺炎的病因与过多饮酒、胆管内的胆结石等有关。
1.梗阻因素由于胆道蛔虫、乏特壶腹部结石嵌顿、十二指肠乳头缩窄等导致胆汁反流。
如胆管下端明显梗阻,胆道内压力甚高,高压的胆汁逆流胰管,造成胰腺腺泡破裂,胰酶进入胰腺间质而发生胰腺炎。
2.酒精因素长期饮酒者容易发生胰腺炎,在此基础上,当某次大量饮酒和暴食的情况下,促进胰酶的大量分泌,致使胰腺管内压力骤然上升,引起胰腺泡破裂,胰酶进入腺泡之间的间质而促发急性胰腺炎。
酒精与高蛋白高脂肪食物同时摄入,不仅胰酶分泌增加,同时又可引起高脂蛋白血症。
这时胰脂肪酶分解甘油三酯释出游离脂肪酸而损害胰腺。
3.血管因素胰腺的小动、静脉急性栓塞、梗阻,发生胰腺急性血循环障碍而导致急性胰腺炎;另一个因素是建立在胰管梗阻的基础上,当胰管梗阻后,胰管内高压,则将胰酶被动性的“渗入”间质。
由于胰酶的刺激则引起间质中的淋巴管、静脉、动脉栓塞,继而胰腺发生缺血坏死。
4.外伤胰腺外伤使胰腺管破裂、胰腺液外溢以及外伤后血液供应不足,导致发生急性重型胰腺炎。
5.感染因素急性胰腺炎可以发生各种细菌感染和病毒感染,病毒或细菌是通过血液或淋巴进入胰腺组织,而引起胰腺炎。
一般情况下这种感染均为单纯水肿性胰腺炎,发生出血坏死性胰腺炎者较少。
6.代谢性疾病可与高钙血症、高脂血症等病症有关。
7.其他因素如药物过敏、血色沉着症、遗传等。
临床表现1)病史:有胆石病或长期服用激素、避孕药等病史。


第一章急诊症状鉴别常规第一节心脏骤停【临床表现】(一)基本表现1.发病或受伤后24小时内心脏停搏。
2.意识突然丧失。
3.大动脉(颈动脉和股动脉)摸不到搏动。
4.呼吸停止或抽搐样呼吸。
(1)将面部贴近患者的鼻部,感觉呼吸时气流。
(2)听病人是否有呼吸声。
(3)看胸廓有无起伏。
5.瞳孔散大固定。
(1)常于停搏后45秒才出现瞳孔散大。
(2)1~2分钟后才出现瞳孔固定。
(3)部分在心脏骤停后无瞳孔散大。
(4)不能作为早期诊断依据。
6.全身发绀7.心电图表现为心室颤动、无脉有电活动或心室停搏(二)问诊要点1.不适宜花时间详细询问病史。
2.扼要询问目击者:(1)发作到就诊时间。
(2)患者发作前症状,当时所处环境。
(3)有无外伤史。
(4)心脏病史。
(5)药物、化学品中毒史。
【院前处理】1.就地心肺复苏:基础生命支持。
2.A(airway):保持气道通畅。
3.B(breath):建立人工呼吸。
4.c(circulation):建立人工循环。
5.有条件场地使用体外自动除颤器。
6.及时呼救,转运至最近医院。
7.建立静脉通路。
8.心电图,心电监护。
【诊断和鉴别诊断】(一)诊断1.意识突然丧失。
2.大动脉(颈脉和股动脉)摸不到搏动。
3.心电图。
(1)心室颤动或扑动、持续性心动过速。
(2)电机械分离。
(3)心室停搏。
4.根据前两项即可作出临床诊断(二)鉴别诊断急性意识障碍(有脉搏):(1)晕厥。
(2)虚脱。
(3)急性脑血管病。
(4)低血糖。
(5)急性气道阻塞。
(6)头部创伤。
【急诊治疗】(一)基本处理1.基础生命支持直至恢复自主呼吸循环(1)基础生命支持包括识别心脏骤停、心脏事件、卒中、气道异物梗阻,心肺复苏和体外自动除颤器使用。
(2)A:保持气道通畅:①人工或吸引器清除呼吸道异物(如义齿、呕吐物);②怀疑为气道异物可采用l~emilich手法排除;③患者取仰卧位,前额用力加压,头后仰,提高颏部,使下颌尖、耳垂与平地成垂直;④气管内插管,或食管气管联合式导气管、喉罩;⑤必要时环甲膜穿刺、气管切开。

急诊科诊疗常规目录1第一章急诊症状鉴别常规第一节心脏骤停【临床表现】(一)基本表现1.发病或受伤后24小时内心脏停搏。
2.意识突然丧失。
3.大动脉(颈动脉和股动脉)摸不到搏动。
4.呼吸停止或抽搐样呼吸。
(1)将面部贴近患者的鼻部,感觉呼吸时气流。
(2)听病人是否有呼吸声。
(3)看胸廓有无起伏。
5.瞳孔散大固定。
(1)常于停搏后45秒才出现瞳孔散大。
(2)1~2分钟后才出现瞳孔固定。
(3)部分在心脏骤停后无瞳孔散大。
(4)不能作为早期诊断依据。
6.全身发绀7.心电图表现为心室颤动、无脉有电活动或心室停搏(二)问诊要点1.不适宜花时间详细询问病史。
2.扼要询问目击者:(1)发作到就诊时间。
(2)患者发作前症状,当时所处环境。
(3)有无外伤史。
(4)心脏病史。
(5)药物、化学品中毒史。
【院前处理】1.就地心肺复苏:基础生命支持。
2.A(airway):保持气道通畅。
3.B(breath):建立人工呼吸。
4.c(circulation):建立人工循环。
5.有条件场地使用体外自动除颤器。
6.及时呼救,转运至最近医院。
7.建立静脉通路。
8.心电图,心电监护。
【诊断和鉴别诊断】(一)诊断1.意识突然丧失。
2.大动脉(颈脉和股动脉)摸不到搏动。
3.心电图。
(1)心室颤动或扑动、持续性心动过速。
(2)电机械分离。
(3)心室停搏。
4.根据前两项即可作出临床诊断(二)鉴别诊断急性意识障碍(有脉搏):(1)晕厥。
(2)虚脱。
(3)急性脑血管病。
(4)低血糖。
(5)急性气道阻塞。
(6)头部创伤。
【急诊治疗】(一)基本处理1.基础生命支持直至恢复自主呼吸循环(1)基础生命支持包括识别心脏骤停、心脏事件、卒中、气道异物梗阻,心肺复苏和体外自动除颤器使用。
(2)A:保持气道通畅:①人工或吸引器清除呼吸道异物(如义齿、呕吐物);②怀疑为气道异物可采用l~emilich手法排除;③患者取仰卧位,前额用力加压,头后仰,提高颏部,使下颌尖、耳垂与平地成垂直;④气管内插管,或食管气管联合式导气管、喉罩;⑤必要时环甲膜穿刺、气管切开。


急性阑尾炎临床指南和诊疗常规:急性阑尾炎【概述】急性阑尾炎(acute appendicitis)是一种常见的外科急腹症,表现多种多样。
急性阑尾炎发病的主要原因是阑尾腔梗阻和细菌侵入阑尾壁。
ﻫ【临床表1。
腹痛典型的急性阑尾炎患者,腹痛开始的部位现】ﻫ多在上腹痛、剑突下或脐周围,约经6~8小时,下移,最后固定于右下腹部。
腹痛固定后。
这种腹痛部位的变化,临床上称为转移性右下腹痛。
2.胃肠道的反应恶心、呕吐最为常见,早期的呕吐多为反射性,晚期的呕吐则与腹膜炎有关。
3.全身反应部分患者自觉全身疲乏,四肢无力,或头痛、头晕。
病程中觉发烧,体温多在37.5~38℃之间,化脓性和穿孔性阑尾炎时,体温较高,可达39℃左右,极少数患者出现寒战高热,体温可升到40℃以上。
4.腹膜刺激征(1)包括右下腹压痛,肌紧张和反跳痛.压痛是最常见的最重要的体征。
(2)腹部包块:化脓性阑尾炎合并阑尾周围组织及肠管的炎症时,大网膜、小肠及其系膜与阑尾炎可相互粘连形成团块;阑尾穿孔所形成的局限性脓肿,均可在右下腹触到包块。
5.间接体征(1)罗氏征(Rovsing征又称间接压痛)(2)腰大肌征(3)闭孔肌征ﻫ6.血常规检查白细胞总数和中性白细胞有不同程度的升高,总数大多在1万~2万之间,中性约为80%~85%。
ﻫ7.尿常规化验多数患者正常,但当发炎的阑尾直接刺激到输尿管和膀胱时,尿中可出现少量红细胞和白细胞。
ﻫ8.X线检查合并弥漫性腹膜炎时,为除外溃疡穿孔、急性绞窄性肠梗阻,立位腹部平片是必要的。
9.腹部B超检查病程较长者应行右下腹B超检查,了解是否有炎性包块及脓肿存在.ﻫ【诊断要点】1。
转移性右下腹痛转移性腹痛是急性阑尾炎的重要特点。
ﻫ 2.右下腹有固定的压痛区和不同程度的腹膜外刺激征。
3.化验检查白细胞总数和中性白细胞数可轻度或中度增加,大便和尿常规可基本正常。
ﻫ4。
影像学检查立位腹部平片观察膈下有无游离气体等其他外科急腹症的存在。
急 性 腹 膜 炎
【诊断标准】
(一)症状 腹痛、呕吐、发热、脉搏及呼吸增快等。
(二)腹部检查 腹肌紧张、压痛明显并伴有反跳痛。
(三)腹痛性质及其可能病因
1.腹痛较轻,逐渐加重,先局限后波及全腹,常伴有体温增高,
白细胞增多时应想到腹腔内器官炎症所致腹膜炎,如阑尾炎、胆囊炎
等。
2.腹痛突然发作,持续加剧,先局部后波及全腹,早期即出现脉
快,呼吸急促,烦躁不安且多有原发病史,应考虑为消化道穿孔所致腹
膜炎,如溃疡穿孔、伤寒肠穿孔等。
3.阵发性腹痛伴有呕吐、腹胀、便秘,中毒症状严重,应想到肠
梗阻所致腹膜炎,如绞窄性肠梗阻、肠扭转等。
4.腹痛较轻、脉快、呼吸急促、血压下降、皮肤发白、四肢发
冷,有外伤或原发病史,应考虑为出血性腹膜炎,如肝、脾破裂、子宫
外孕等。
5.先有发热、白细胞增多,后出现腹痛,无腹内局限病灶或穿孔
等原因。特别是10岁以下的女孩,应想到原发性腹膜炎,如肺炎球菌及
链球菌性腹膜炎。
【治疗原则】
(一)一般处理 禁食,半斜坡卧位。
(二)胃肠减压 以减轻腹胀或减少胃肠道内容物继续流人腹腔。
(三)补液 纠正水、电解质紊乱和酸碱平衡失调。
(四)抗感染。
(五)手术疗法 应早期手术治疗。手术目的为治疗原发病灶或引
流。
(六)有下列情况者可非手术治疗
1.弥漫性腹膜炎已超过48小时,症状有好转,炎症有局限化趋
势。
2.产褥热引起的腹膜炎。
3.处于重危状态,不能耐受手术者。