卵巢疾病的超声鉴别诊断
- 格式:ppt
- 大小:11.19 MB
- 文档页数:77

中外医疗中外医疗I N FOR I GN M DI L TR TM NT2008N O .19CH I NA FOR EI G N M EDI CAL TREATM ENT影像与检验卵巢肿瘤是常见的妇科疾病,尤其是卵巢癌更是死亡率较高的疾病。
犹豫缺乏早期的及时正确诊断,往往患者被确诊时多数已经属于晚期患者了。
研究先进的诊断方法,及时对重大疾病做到早诊断,是我们要解决的问题。
由于卵巢组织复杂,卵巢肿瘤组织学类型繁多,具有不同的性质和形态,常常存在有异质同形,异形同质的现象,给超声诊断带来一定的困难。
经阴道超声采用的高频探头使成像的清晰度和对血流的敏感性显著提高,能更好地进行卵巢形态学评价,观察血管分布及血流频谱特点,为早期发现卵巢肿瘤提供有利的帮助。
1卵巢肿瘤的分类方法V a l e nt i n 分类法最为方便,其特点为:单房囊肿,无隔、无实性成份或乳头;多房囊肿,无实性成份和乳头;实性成份的单房囊肿,无隔,但有实性成份或乳头;有实性成份的多房囊肿,有隔和实性成份或乳头;实性肿瘤,大于80%的成份为实性。
其中1和2常被认为是良性,直径小于6cm 单房壁薄的囊肿常是肯定的良性肿瘤。
2彩色多普勒超声在鉴别卵巢肿瘤良恶性中的应用正常卵巢的静脉系统大致与动脉系统平行,呈蔓状分布。
而卵巢肿瘤的血管生成是没有规律的,与肿瘤的生长和向周围的转移密切相关。
研究证明最大径线超过2~3m m 的实性肿瘤的生长依赖于新生血管的生成,而且由于恶性肿瘤的血管没有或只有很少量的肌性中间层,肿瘤血管更容易扩张,并可形成肿瘤血管网中的动静脉短路,产生低阻血流。
恶性肿瘤内部血管粗细不一,缺乏逐级分支,走行弯曲甚至卷曲,产生动静脉短路、微动脉瘤、血管湖等等,在超声上表现出异常的血流信号。
研究还发现大部分肿瘤有多种多样的血流灌注区,血流分布很不均匀,肿瘤血管网也会随肿瘤的不同生长时期而变化,在肿瘤早期明显充血的区域,随着肿瘤的增长会成为中心缺血区。

卵巢肿瘤的超声诊断和鉴别诊断复旦大学附属肿瘤医院超声诊断科常才常见卵巢肿瘤的声像图特征1.卵巢囊腺瘤:卵巢囊腺瘤包括浆液性和粘液性囊腺瘤。
声像图特征:为圆形或椭圆形的低回声或无回声区,单房或多房,肿块形态规则,边界清晰。
囊壁厚薄均匀,囊壁光滑。
有时在囊壁内侧见小的乳头状突起,形态规则,内部回声均匀,内部血管分布稀少。
粘液性囊腺瘤体积可以很大,最大可达25cm。
呈多房性,内含较多光点。
2.卵巢成熟性畸胎瘤:呈圆形或椭圆形的肿块,其内部回声情况与其组成成分有关。
内部回声可以呈低回声、等回声、高回声或强回声,或镶嵌存在。
高回声或强回声多数为脂肪、毛发或牙齿,往往形态不规则,附于囊壁一侧,低回声区为液性部分。
肿块内部脂质与液性部分之间形成较为清楚的分界线,并随体位变化。
彩色多普勒超声在肿块内部及边界较难探及血管。
由于畸胎瘤内部回声与肠曲相似,由于混于肠曲中,超声下容易漏诊。
2%-4%可发生恶变。
3.卵巢内膜样囊肿:为圆形或椭圆形的低回声区,单房或多房,多位于子宫后方。
囊腔内含密集光点,囊壁厚度基本均匀。
有时囊腔内血块沉积表现为囊腔内回声增强区,附于囊壁一侧。
彩色多普勒超声在囊壁探不到探及阻力较高的血管。
4.卵巢功能性囊肿:(1)卵泡囊肿:为圆形或椭圆形的无回声区,大小为3-8cm,壁薄,内壁光滑。
彩色多普勒检查囊壁上无新生血管存在。
观察2个月,囊肿往往自行消失。
(2)黄体囊肿:直径为3-6cm,呈圆形的无回声区,边界较模糊。
彩色多普勒超声在囊肿表面探及环状彩色血流,血管扩张,阻力降低。
(3)黄素囊肿:多为双侧性,多房性,大小从几毫米到直径20cm或更大。
囊肿呈无回声区,壁薄,表面光滑。
彩色多普勒超声在囊肿壁或分隔上探及新生血管存在。
滋养叶细胞疾病治愈后,黄素囊肿自行消失。
卵巢恶性肿瘤的超声诊断由于卵巢位于盆腔的深部,早期卵巢癌无明显临床表现,缺乏特异性的早期诊断方法。
卵巢癌确诊时,605-70%已属晚期。
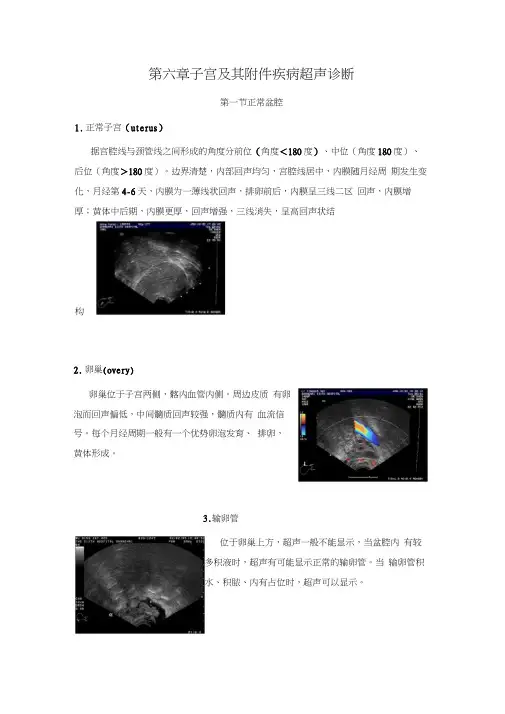
第六章子宫及其附件疾病超声诊断第一节正常盆腔1.正常子宫(uterus)据宫腔线与颈管线之间形成的角度分前位(角度<180度)、中位(角度180度)、后位(角度>180度)。
边界清楚,内部回声均匀,宫腔线居中,内膜随月经周期发生变化,月经第4-6天,内膜为一薄线状回声,排卵前后,内膜呈三线二区回声,内膜增厚;黄体中后期,内膜更厚,回声增强,三线消失,呈高回声状结构2.卵巢(overy)卵巢位于子宫两侧,髂内血管内侧。
周边皮质有卵泡而回声偏低,中间髓质回声较强,髓质内有血流信号。
每个月经周期一般有一个优势卵泡发育、排卵,黄体形成。
3.输卵管位于卵巢上方,超声一般不能显示,当盆腔内有较多积液时,超声有可能显示正常的输卵管。
当输卵管积水、积脓、内有占位时,超声可以显示。
第二节异位妊娠受精卵在子宫体腔以外着床,称为异位妊娠。
是常见的急腹症之一。
1 .输卵管妊娠(tubal pregnancy)包括:输卵管壶腹部妊娠、输卵管峡部妊娠、输卵管伞部妊娠、输卵管间质 部妊娠。
发病率按排列顺序递减,前三者超声图象相似,后者不同(1) 输卵管壶腹部、峡部、伞部妊娠囊或胚芽和胎心搏动。
(2) 输卵管间质部妊娠输卵管间质部肌肉较厚破裂时间推迟,甚至可达孕16-18周,一旦破裂出血甚猛,危及生命。
图象:子宫增大,一侧宫角突起,内见胚囊,胚囊上部围绕肌层缺少或不全,宫腔内无胚囊。
注意与子宫角妊娠鉴别,宫角妊娠胚囊位于宫腔的角部,随着孕 期可逐渐向宫腔内生长至晚孕。
可在 B 超监护下行刮宫术。
(3) 子宫颈妊娠(cervical pregnancy)孕早期输卵管未破裂、流产时,宫腔内未见胚囊,在一侧卵巢旁见到完好的胎少见。
孕囊种植在宫颈管内。
子宫体略大,内口未开;子宫颈膨大,内塞满胎物。
注:与难免流产,胎物流入颈管内鉴别,此时宫颈内口扩张第三节子宫疾病1.子宫肌瘤(myoma of uterus)肌瘤分:肌壁间肌瘤:子宫增大,肌层内一实质性,有一定界限的低回声区或等回声区, 周边血供呈环形。

【序号一】概述卵巢是女性生殖系统中非常重要的器官,它不仅负责生产卵子,还分泌雌激素和孕激素,调节女性生理周期。
卵巢功能的检查对于女性的健康至关重要。
本文将介绍卵巢功能检查的常用方法,以帮助读者对该领域有更深入的了解。
【序号二】超声波检查超声波检查是目前常用的一种无创检查方法,可通过超声波波束在人体组织内的传播和回声来获取图像资料。
对于卵巢功能的检查,超声波检查可以观察卵巢的大小、形态、结构和血流情况,以帮助诊断卵巢囊肿、肿瘤、多囊卵巢综合征等疾病。
超声波检查还可用于监测卵泡的生长和排卵情况,是辅助辅助生殖技术(ART)中常用的手段之一。
【序号三】血液激素检查血液激素检查是通过检测血液中的雌激素、孕激素、促性腺激素(FSH)、黄体生成素(LH)等激素水平来评估卵巢功能的一种方法。
这些激素的分泌水平可以反映卵巢的功能状态,对月经周期的正常与否、卵泡的发育和排卵等都有重要的指导意义。
通过血液激素检查,可以帮助医生判断患者是否存在卵泡发育不良、卵巢功能减退、多囊卵巢综合征等情况。
【序号四】宫腔镜检查宫腔镜检查是通过在宫腔内插入一根细长的光学仪器,观察宫腔和附件器官的一种检查方法。
对于卵巢功能的检查,宫腔镜可以直接观察卵巢的情况、检测卵巢囊肿、异样性生长、粘连等情况。
宫腔镜检查可以清晰地显示宫腔和附件器官的病变情况,是一种准确性较高的检查手段。
【序号五】排卵监测排卵监测是针对不孕症患者进行的一种检查方法,主要用于评估卵泡的生长、排卵的时间和情况。
常用的方法包括基础体温法、宫颈黏液观察和子宫内膜厚度测量等。
通过排卵监测,可以帮助患者了解自己的排卵情况,及时发现问题并进行调整治疗方案。
【序号六】结语以上就是卵巢功能检查的常用方法的简要介绍,每种方法都有其独特的优势和适用范围。
在进行卵巢功能检查时,应根据具体情况选择合适的检查方法,以帮助医生准确判断疾病的类型和程度,并制定相应的治疗方案。
希望本文对您有所帮助,如需了解更多信息,请及时交流专业医生。

卵巢子宫内膜异位症的超声诊断【摘要】目的提高卵巢子宫内膜异位症的超声诊断率。
方法应用深圳迈瑞M5/M5T型,美国百胜osaote MyLab 30超声诊断仪,经腹部或经阴道超声检查,腹部探头频率2.5~5.0 MHz,阴道探头频率7.5~13 MHz。
结果子宫内膜异位症(卵巢巧克力囊肿)超声表现可分为以下5种类型①单纯囊肿型;②囊内光点均匀型;③多囊型;④囊内团块型;⑤混合型。
结论超声检查对卵巢子宫内膜异位症的诊断具有重要价值。
【关键词】B型超声;卵巢;子宫内膜异位症子宫内膜异位症是育龄妇女的常见疾病,对广大妇女造成极大痛苦与伤害。
近年来发病率上升趋势,其体内受累的器官和部位广,而卵巢则是内膜异位症受累最常见的部位,约占7%~44%,卵巢内异位症约占盆腔良性肿瘤的35%。
现回顾性分析中山大学第五附属医院手术、病理及超声诊断为卵巢内异位症的36例病例作一相关因素分析,以探讨卵巢内膜异位症的超声诊断特点。
1 资料与方法1.1 一般资料36例经本院手术及病理证实的2007~2009年之间卵巢子宫内膜异位症患者,年龄26~43岁,平均34岁。
1. 2 方法深圳迈瑞M5/M5T型,美国百胜osaote MyLab 30超声诊断仪,经阴道或经腹部超声检查,腹部探头频率2.5~5.0 MHz,阴道探头频率7.5~13.0 MHz。
2 结果本组36例卵巢子宫内膜异位症患者中累及双侧者17例,占47.2%。
单纯囊肿6例,占16.6%。
多囊性囊肿4例,占11.1%。
囊内均匀光点型17例,占47.2%。
囊内团块型及混合型包2例,占5.5%。
卵巢囊肿4,炎性包2例。
一共6例,占16.6%,诊断符合率83.4%。
3 讨论3.1 病理特点子宫内膜异位症常发生于卵巢(80%),子宫肌层,子宫骶骨韧带,盆腔腹膜及邻近器官等。
卵巢子膜异位症亦称巧克力囊肿,其中80%累及一侧卵巢,50%累及双侧卵巢.常导致不孕.常见于30~40岁妇女,出现渐近性痛经,不孕,腹部不适,月经失调等症状,少数患者可无明显临床表现。


卵巢扭转的超声诊断卵巢蒂扭转是属于常见的妇科急腹症之一,在女性群体中大约有10%的患有卵巢肿瘤的女性可并发蒂扭转,该疾病通常发生在患者突然改变体位时,或者妊娠期,产褥期,子宫大小位置等改变的时候,以上情况均容易发生蒂扭转。
卵巢扭转占妇科急诊的3%左右。
所有年龄段的妇女中,卵巢扭转发生率为每100000名妇女中5.9例,育龄妇女(15-45岁)的发病率为9.9%。
其中70%的病例发病年龄在20~39岁。
危险因素包括卵巢韧带较长,病理性增大的卵巢(超过6厘米) ,卵巢肿块或囊肿,以及妊娠期的黄体增大。
那么关于卵巢扭转都有哪些相关知识呢,超声诊断又该如何选择,下面跟随小编一起来看看吧!发生卵巢扭转的原因以及危害剧烈运动也会造成卵巢囊肿扭转,其原因可能是由于女性在剧烈运动的时候,囊肿就会容易发生扭转,有时女性在变换体位的时候也会导致囊肿出现倾斜扭转,严重时不仅囊肿蒂会扭转,输卵管也会被扭进去。
此外,卵巢囊性病变也是造成卵巢囊肿扭转的重要原因,比如卵巢上皮性囊肿、皮样囊肿、卵巢冠囊肿等都会引起卵巢体积增大以及重量增加从而造成囊肿蒂扭转。
卵巢囊肿扭转危害大,会导致静脉回流受阻,囊肿内高度充血还会造成血管破裂,当囊肿坏死甚至还会引发继发感染,所以当女性发现自己有腰围增粗、腹内有肿物、月经紊乱等症状时要引起重视,这极可能就是卵巢囊肿疾病引起的,卵巢囊肿不及时治疗就容易发生扭转致使病情进一步扩大。
若是扭转的时间相对较长,可能还需要进行手术切除,这对生育功能有极大的影响。
卵巢扭转该如何治疗由于卵巢发生扭转后,供应卵巢的血管往往会发生血管受阻,发生血流受阻。
随着时间延长,卵巢组织会出现缺血缺氧状况,随即可以发生坏死,破裂和继发感染。
因此,一旦确诊卵巢扭转,应尽早手术,术中根据病人的详细情况及扭转的附件血运情况来决定手术治疗的方法。
一般卵巢扭转发病时间短,卵巢组织没有缺血坏死,附件没有萎缩,这时可以保留卵巢组织,单纯将囊肿剥除。

卵巢囊肿,生理or病理,如何区分?临床常见卵巢囊肿的鉴别诊断。
作者:付虹来源:医学界妇产科频道卵巢瘤样病变(tumor-like lesion of the ovary)是一类卵巢非肿瘤性囊肿或增生性病变,可为生理性,亦可为病理性。
可发生于任何年龄,以育龄女性多见。
一、卵泡囊肿正常生理情况下,卵泡发育为成熟卵泡时,平均直径不超过1.5cm。
若在生长发育过程中,卵泡发生闭锁或不破裂,致卵泡液积聚,形成卵泡扩张,直径1.5~2.5cm,称囊状卵泡,大于2.5cm称卵泡囊肿(follicle cyst)。
卵泡囊肿与囊状卵泡相比,除大小差异外,前者常为单个囊肿,仅少数情况下可有数个囊肿,因此又称为孤立性卵泡囊肿。
孤立性卵泡囊肿可发生于生育年龄女性,尤多见于月经初潮不久或围绝经期女性,也有见于胎儿或绝经后7年的女性。
胎儿、新生儿囊状卵泡和卵泡囊肿的标准,前者定为卵泡直径0.5~1cm。
后者大于1cm。
1、肉眼形态卵巢表面光滑或囊肿处隆起,单发,偶可多发。
位于皮质内或其下方。
囊肿直径很少超过8cm。
囊壁薄,腔面光滑,灰白色或暗紫色,囊液水样或呈血性。
2、临床表现一般无自觉症状。
囊肿可自然吸收、消退。
个别病例因持续卵泡分泌雌激素引起子宫内膜增生过长、绝经后阴道流血,在幼女可引起假性性早熟。
3、超声表现1)卵巢增大。
2)卵巢内出现圆形无回声区,壁极薄而光滑,常突出于卵巢表面,囊肿直径2.5~5cm。
3)CDFI(彩色多普勒血流显像)扫查其内无血流信号,在定期随诊探测中,可见囊肿无回声区自行缩小或消失。
4、治疗临床无症状者不需治疗。
如囊肿破裂、扭转引起急腹症可行卵巢囊肿切除或一侧附件切除。
二、黄体囊肿黄体囊肿(corpus luteum cyst)多发生于生育年龄的女性,妊娠女性有形成黄体囊肿的倾向。
正常和妊娠期黄体直径小于2cm,若黄体直径达2~3cm,称囊状黄体;直径大于3cm,则称黄体囊肿。
当囊状黄体或黄体囊肿退变时,转变为玻璃样变的结缔组织,但仍保持囊腔内液体,其直径在2~3cm,称囊状白体。


卵巢囊肿的超声波诊断与鉴别诊断目的:探讨卵巢黄体囊肿与卵巢子宫内膜异位囊肿的超声诊断及鉴别诊断价值。
方法:黄体囊肿惠者8例,巧克力囊肿患者12例,对患者腹部肿块部位进行多方住扫查,对此两种疾病进行诊断与鉴别诊断。
结果:术前超声对巧克力囊肿的检查中,正确诊断10例,误诊为黄体囊肿2例。
术前超声对黄体囊肿的检查中,正确诊断7例,误诊为巧克力囊肿1例。
结论:通过认真对黄体囊肿和巧克力囊肿的临床和超声学比较分析,可提高对两种疾病的正确诊断率。
标签:卵巢黄体囊肿;卵巢子宫内膜异位囊肿;超声诊断;鉴别诊断黄体囊肿属于卵巢非赘生性囊肿之一,系指黄体腔内的大量积液,直径超过3cm以上者。
黄体囊肿内分泌功能不活跃时,临床上一般无不适感;内分泌功能活跃时,可引起不规则的阴道流血,当囊肿破裂时,可引起急性腹痛。
卵巢子宫内膜异位囊肿,又称为“巧克力囊肿”[1],约50%以上累及双侧卵巢,囊肿直径一般为5~6cm。
临床上多发生在青年的生育期女性,主要表现为月经期腹痛[2]。
对我院2008年6月至2009年6月间收治并经手术病理证实的8例黄体囊肿患者及12例巧克力囊肿患者的临床及超声检查资料进行回顾性对比分析,旨在提高对卵巢黄体囊肿与卵巢子宫内膜异位囊肿的超声诊断及鉴别诊断水平。
1资料和方法1.1一般资料2008年6月至2009年6月门诊卵巢囊肿病人共20例。
黄体囊肿患者,8例,年龄14~52岁,平均32岁,5例患者无明显症状,2例偶感下腹部不适,1例突发性腹痛。
巧克力囊肿患者,12例,年龄16~68岁,平均36岁,7例有月经期腹痛,5例无明显症状。
1.2方法使用飞利浦HDI-4000、HDI-5000超声诊断仪,探头频率(3~4.5)Hz。
患者充盈膀胱后仰卧位,探头对肿块部位进行多方位扫查,观察病变内部声像图特征及干与周围脏器的关系。
2结果8例黄体囊肿,单侧7例,双侧1例;直径小于5cm者2例。
大于5cm者6例。
2例呈“囊内均匀光点”,表现为囊内见欠均匀或均匀细小光点回声;3例呈“囊壁结节”,囊壁光滑,可见向囊内突出的光团;3例呈“囊内增强光团”,光团后方无声影。

・影像与临床・临床医生学超声第7讲 卵巢疾病汪 龙 霞(解放军总医院超声科,北京100853)中图分类号:R711.75 文献标识码:C 文章编号:1008-1089(2004)12-0050-04 卵巢是女性性腺,深藏于盆腔,在从幼年到老年的不同年龄阶段其形态和功能发生着不同的变化,B 超检查不仅对这些生理性的变化能够进行细致入微的观察,而且对于卵巢的各种病理改变也能进行详细的观察,甚至提出可能的病理诊断。
1 卵巢的生理性变化青春前期卵巢体积较小,2岁前容积小于1cm 3,12岁前小于2cm 3,8岁半后未出现青春期任何临床征象的正常女孩卵巢内可有多个4~9mm 直径的卵泡。
生育期妇女卵泡的大小随月经周期可发生变化,优势卵泡(图1)会逐渐长大并排卵,排卵后形成黄体(图2)。
绝经后卵巢内卵泡逐渐消失,呈低回声实性结节(图3)。
图1 优势卵泡在长大图2 黄体形成2 卵巢瘤样病变卵巢瘤样病变是一类卵巢疾病,不是真正的肿瘤,这类疾病是育龄妇女卵巢肿大的最常见原因,其重要性在于需与真正的卵巢肿瘤鉴别。
有些瘤样病变是可以自行消失的,用超声进行定期随访即可避免图3 绝经后卵巢,内无卵泡不必要的手术,又可排除肿瘤发生的可能性。
2.1 卵泡囊肿 在卵泡发育的各个阶段都可形成。
可单侧卵巢多发,也可双侧卵巢多发,B 超检查可见卵巢增大,内有囊肿,壁薄,内部透声好(图4)。
图4 卵泡囊肿,壁薄光滑,内部透声好2.2 黄体囊肿 成熟卵泡排卵后形成黄体,黄体增大成为黄体囊肿。
黄体囊肿呈圆形或椭圆形,壁薄或稍厚且回声稍强,边界清楚,内部透声好或稍差(图5)。
图5 黄体囊肿2.3 黄素囊肿 由促绒毛膜激素过度刺激致卵泡不排卵不破裂而形成,多见于葡萄胎、绒癌及人工促排卵治疗后。
超声检查表现为卵巢明显增大,内为多房囊腔,有大量薄壁分隔(图6)。
图6 黄素囊肿2.4 子宫内膜异位囊肿 临床又称之为“巧克力囊肿”,由异位到卵巢的子宫内膜反复多次出血并与周围组织粘连形成,囊内为糊状陈旧血液。