高血压及2018最新指南解读
- 格式:pptx
- 大小:4.19 MB
- 文档页数:75

中国高血压防治指南(2018年修订版)中国高血压防治指南(2018年修订版)引言:高血压是一种常见的心血管疾病,严重影响人们的身体健康。
根据世界卫生组织的数据,全球有超过10亿人患有高血压,其中中国的高血压患病率居高不下。
为了制定更加有效的防治高血压的措施,中国心血管病学会于2018年对高血压防治指南进行了修订,本文将对修订版指南的重要内容进行介绍,以期提高高血压的防治水平,保障人民群众的身体健康。
一、诊断标准的修订根据最新的研究成果,修订版指南对高血压的诊断标准进行了一系列修改。
与之前的标准相比,修订版在血压水平、测量方法、诊断时间等方面做出了调整。
血压水平上,修订版将正常血压的上限由之前的≤120/80mmHg修改为≤130/80mmHg,进一步降低了高血压的阈值,以更早地发现和干预高血压患者。
测量方法上,修订版强调使用标准化的血压计进行测量,并规定血压测量应在静息状态下进行,以提高测量的准确性。
诊断时间上,修订版强调确认高血压的诊断需要在至少2次不同时间点进行,以避免偶然性的血压偏高对诊断结果的影响。
二、高血压的分级与危险分层修订版指南将高血压分为3个级别:I级高血压(130-139/80-89mmHg)、II级高血压(140-159/90-99mmHg)和III 级高血压(≥160/≥100mmHg)。
在危险分层上,指南根据降低心血管病风险的重要因素,将高血压患者分为无危险因素、低危、中危和高危四个等级。
通过准确的分级与危险分层,可以更好地评估患者的疾病严重程度和危险程度,进行针对性的治疗和管理。
三、高血压的非药物治疗修订版指南强调,非药物治疗是高血压防治的首选方法。
具体措施包括:1.饮食调整:推荐低盐饮食,减少高盐食物的摄入量,同时增加蔬菜水果的摄入。
2.减轻体重:适度减轻体重有助于降低血压水平,减少心脑血管病风险。
3.适量运动:有氧运动如快步走、游泳等有助于降低血压,提高心血管功能。

可编辑修改精选全文完整版新版《中国高血压防治指南》来了近日,《中国高血压防治指南(2018年修订版)》发布(中国心血管杂志.2019,24:1),从我国人群高血压流行特点、高血压与心血管风险的关联、诊断评估、治疗手段、防治策略、社区规范化管理等多个方面进行了详细而科学的阐述,为我国高血压规范化管理指明方向。
领衔者说“2018版中国高血压防治指南并未改变高血压定义,建议按危险分层进行管理,初始即可使用联合治疗与单片复方制剂。
希望能够以简单路径实现指南落实的最后一公里,助力实现健康中国2030!”新指南制定领衔者、中国医学科学院阜外医院刘力生教授表示。
要点1:我国人群高血压患病率民族、地区间存差异我国人群高血压患病率仍呈升高趋势,且具有2个比较显著的特点:从南方到北方,高血压患病率递增;不同民族之间高血压患病率存在差异。
我国高血压患者的知晓率、治疗率和控制率近年来有明显提高,但总体仍处于较低水平。
高钠、低钾膳食,超重和肥胖是我国人群重要的高血压危险因素。
要点2:卒中仍是最主要并发症血压水平与心血管风险呈连续、独立、直接的正相关关系。
卒中仍是目前我国高血压人群最主要的并发症,冠心病事件也有明显上升,其他并发症包括心衰、左心室肥厚、房颤、终末期肾病。
要点3:诊室血压为常用诊断方法诊室血压是我国目前诊断高血压、进行血压水平分级以及观察降压疗效的常用方法。
有条件者应进行诊室外血压测量,用于诊断白大衣高血压及隐蔽性高血压,评估降压治疗的疗效,辅助难治性高血压的诊治。
动态血压监测可评估24 h血压昼夜节律、体位性低血压、餐后低血压等。
家庭血压监测可辅助调整治疗方案。
基于互联网的远程实时血压监测是血压管理的新模式。
精神高度焦虑的患者,不建议频繁自测血压。
要点4:高血压定义不变按危险分层管理高血压定义:在未使用降压药物的情况下,诊室收缩压(SBP)≥140 mmHg 和(或)舒张压(DBP)≥90 mmHg。
根据血压升高水平,将高血压分为1级、2级和3级。

中国高血压防治指南2018年修订版中国高血压防治指南2018年修订版高血压,也被普遍称为“隐形杀手”,是一种常见的慢性疾病。
它可能在没有任何明显症状的情况下长期存在,却对人体的多个系统产生严重影响,包括心血管系统、肾脏和大脑。
为了更好地管理和控制高血压,中国前瞻医学会高血压专业委员会发布了《中国高血压防治指南2018年修订版》,旨在提供最新指导,帮助医生和患者更有效地预防和治疗高血压。
该指南是在对最新研究结果和全球指南的综合分析基础上制定的。
它涵盖了高血压的定义、流行病学、筛查和诊断、治疗目标、非药物治疗和药物治疗等内容。
以下将对指南的修订点进行概括介绍。
首先,指南首次提出了高血压的定义。
根据指南,高血压被定义为收缩压大于等于140mmHg和/或舒张压大于等于90mmHg。
此外,对于糖尿病患者、慢性肾脏病患者和老年人,高血压的定义有所调整,以反映针对这些特定人群的更严格监测。
其次,指南对高血压的流行病学做了详细阐述。
高血压在中国是一种常见的健康问题,影响了包括城市和农村地区在内的大量人口。
随着社会发展和生活方式的变化,高血压的发病率不断上升。
指南还关注了高血压在特定人群中的流行情况,如儿童、孕妇和老年人。
指南第三部分是关于高血压的筛查和诊断。
尽早发现高血压的重要性不言而喻,因此指南提供了详细的诊断流程和标准。
包括临床问诊、动态血压监测和静态血压测量等多种方法用于确诊和评估高血压。
治疗目标是指南的重点之一。
根据最新证据,指南提出了更为严格的治疗目标,包括将收缩压控制在130-139mmHg之间,舒张压控制在80-89mmHg之间。
这是考虑到在高血压达标的过程中,越低的血压将带来更多的好处。
非药物治疗是高血压管理中的重要环节,包括生活方式干预和营养咨询。
指南鼓励减盐、控制体重、戒烟和限制酒精摄入等健康生活方式的培养。
此外,针对特定人群,如儿童和孕妇,指南提供了适用的非药物治疗方案。
药物治疗是高血压治疗的重要组成部分。
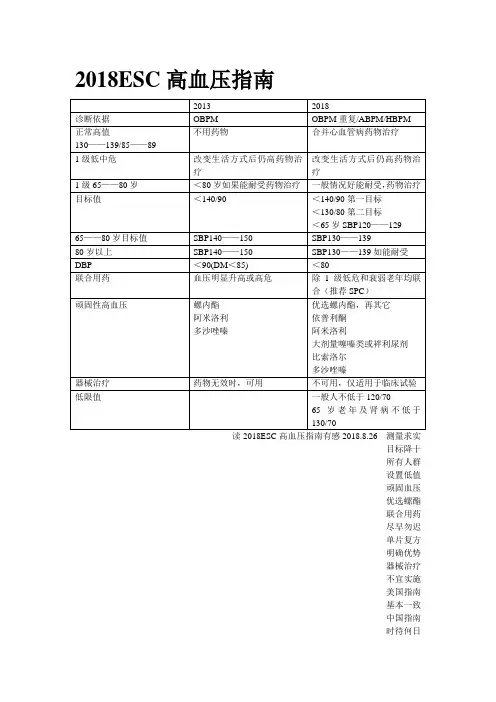


2018esc高血压指南解读一、指南更新的背景与目的。
随着高血压领域研究的不断进展,2018 ESC高血压指南旨在综合最新证据,为临床医生提供更精准、更全面的高血压管理策略。
这有助于改善高血压患者的血压控制水平,减少心血管疾病等并发症的发生风险。
二、高血压的诊断标准。
1. 血压分级。
- 高血压的定义仍为诊室血压≥140/90 mmHg。
指南更强调了准确测量血压的重要性,包括测量前患者的准备(如安静休息5分钟以上等)、测量设备的规范使用等。
- 血压分级方面,继续沿用之前的分级系统:- 1级高血压:收缩压140 - 159 mmHg或舒张压90 - 99 mmHg。
- 2级高血压:收缩压160 - 179 mmHg或舒张压100 - 109 mmHg。
- 3级高血压:收缩压≥180 mmHg或舒张压≥110 mmHg。
2. 家庭血压监测和动态血压监测的意义。
- 家庭血压监测(HBPM)受到更多重视。
HBPM的正常参考值为<135/85 mmHg。
它有助于发现隐匿性高血压(诊室血压正常但家庭血压升高)和白大衣高血压(诊室血压高但家庭血压正常)。
- 动态血压监测(ABPM)对于评估血压的昼夜节律、诊断夜间高血压等特殊类型高血压有重要价值。
其正常参考值为白天<135/85 mmHg,夜间<120/70 mmHg。
三、高血压的风险评估。
1. 心血管风险分层。
- 指南采用了新的心血管风险分层系统,综合考虑了血压水平、危险因素(如年龄、吸烟、血脂异常、糖尿病等)、靶器官损害(如左心室肥厚、肾功能损害等)和临床并发症(如冠心病、脑血管疾病等)。
- 与以往相比,更加细化和准确地评估了患者未来发生心血管事件的风险,以便制定个体化的治疗策略。
例如,对于高危患者,需要更积极的血压控制和心血管危险因素的综合管理。
2. 特殊人群的风险评估。
- 在老年人高血压方面,考虑到老年人常伴有多种合并症,指南强调了综合评估的重要性,不仅关注血压数值,还要考虑到血压降低的速度和幅度对老年人身体机能的影响。

中国肺高血压诊断和治疗指南2018近日,由中华医学会心血管病学分会肺血管病学组和中华心血管病杂志编辑委员会联合制定的《中国肺高血压诊断和治疗指南2018》正式发表,新版指南是我国肺高血压症领域专家对2007年版肺动脉高压筛查诊断与治疗专家共识的修订和更新,涵盖了国内外进展,特别是我国近11年来该领域取得的成就。
新版指南具体内容包括肺高血压(pulmonary hypertension,PH)相关的专用术语与定义、临床分类、流行病学、危险因素、发病机制、诊断评估和治疗策略等。
专用术语与定义肺高血压是一类常见肺血管疾病,其主要病理生理学特征是静息状态下肺动脉压力升高,同时合并不同程度右心功能衰竭。
肺高血压指各种原因导致的肺动脉压力升高,包括毛细血管前性肺高血压、毛细血管后性肺高血压和混合性肺高血压(肺动脉和肺静脉压力均升高)。
肺高血压的血流动力学诊断标准为:海平面状态下、静息时、右心导管测量肺动脉平均压(mPAP)≥25 mmHg。
正常人mPAP为(14±3)mmHg,上限为20 mmHg。
肺动脉高压(pulmonary arterial hypertension,PAH)指孤立性肺动脉压力升高,而左心房与肺静脉压力正常,主要由肺小动脉本身病变导致肺血管阻力增加,且不合并慢性呼吸系统疾病、慢性血栓栓塞性疾病及其他未知因素等导致的肺高血压。
PAH的血流动力学诊断标准为右心导管测量mPAP≥25 mmHg,同时肺小动脉楔压(PAWP)≤15 mmHg及肺血管阻力>3 Wood单位。
特发性肺动脉高压(idiopathic pulmonary arterial hypertension,IPAH)是一类无明确原因、以肺血管阻力进行性升高为主要特征的恶性肺血管疾病。
血流动力学符合PAH诊断标准。
临床分类本指南推荐的肺高血压临床分类仍延续既往五大类分类原则,并参照2018年第6届世界肺高血压大会最新内容进行修订。

中国高血压防治指南(2018年修订版)中国高血压防治指南(2018年修订版)导言:高血压是一种常见的慢性病,严重危害人们的健康,已经成为全球公共卫生问题。
根据现有研究,高血压与心血管疾病、肾脏疾病等严重疾病密切相关。
为了引导中国各级医疗机构和医务人员在高血压的防治过程中作出正确的诊断及治疗,中国高血压学会与国家心血管疾病防控中心等单位联合发布了《中国高血压防治指南(2018年修订版)》。
一、高血压概述高血压是一种慢性疾病,主要表现为动脉压力持续升高。
根据收缩压和舒张压的不同组合,高血压分为不同的级别,即正常、正常高值、高血压一级、高血压二级和高血压三级。
二、高血压的早期预防早期预防是高血压防治的重要环节。
通过改善生活习惯来减少高血压的发生,包括控制饮食、增加体力活动、减轻体重、限制饮酒和戒烟等。
此外,降低钠盐的摄入也是预防高血压的关键措施之一。
三、高血压患者的诊断及分类高血压的诊断主要是根据血压测量结果和患者的病史进行判断。
在诊断过程中,需要排除其他疾病的可能性。
高血压可分为原发性高血压和继发性高血压两种类型。
原发性高血压是最常见的形式,其发病机制复杂多样,包括环境因素、遗传因素以及生活习惯等。
四、高血压的治疗原则治疗高血压的原则包括非药物治疗和药物治疗两部分。
非药物治疗主要包括控制饮食、增加体力活动、减轻体重、限制饮酒和戒烟等。
对于需要药物治疗的患者,应根据患者的具体情况选用适当的药物,并遵循适宜的用药原则。
五、高血压并发症的防治高血压患者容易出现多种并发症,包括心脑血管疾病、肾脏疾病、视网膜病变等。
预防和治疗高血压并发症是高血压防治的重要环节。
除了正确的药物治疗,患者还应遵循健康的生活方式,如定期运动、健康饮食、规律作息等。
六、高血压的长期管理与随访高血压患者需要进行长期的管理和随访,以保持良好的血压控制。
医务人员应定期对患者进行血压监测,评估疗效,并指导患者改善生活习惯。
此外,还应关注患者的心理健康,加强对患者的教育和支持。
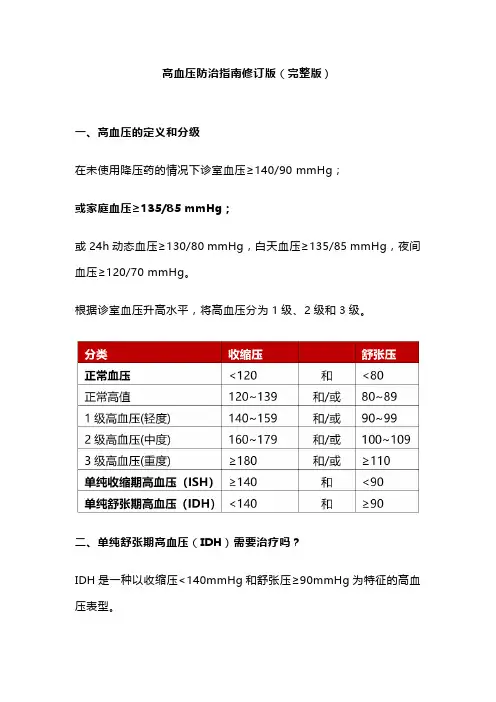
高血压防治指南修订版(完整版)一、高血压的定义和分级在未使用降压药的情况下诊室血压≥140/90 mmHg;或家庭血压≥135/85 mmHg;或24h动态血压≥130/80 mmHg,白天血压≥135/85 mmHg,夜间血压≥120/70 mmHg。
根据诊室血压升高水平,将高血压分为1级、2级和3级。
二、单纯舒张期高血压(IDH)需要治疗吗?IDH是一种以收缩压<140mmHg和舒张压≥90mmHg为特征的高血压表型。
IDH在男性中的患病率高于女性,在腹型肥胖更常见。
目前没有证据表明降压药对IDH具有保护作用。
由于IDH与不良心血管结局关联的证据在年轻患者中比在老年患者中更充分,因此对年龄<50岁的患者进行降压药物治疗也是合理的。
特别提醒:对于心血管疾病高风险的患者,应进行降压治疗三、单纯收缩期高血压(ISH)如何治疗?ISH定义为诊室收缩压>140mmHg且舒张压<90mmHg。
我国60岁以上老年人中ISH患病率为30.33%。
ISH与心血管结局和死亡率的风险升高相关,即使1级ISH患者也是如此,在直立性高血压的ISH人群中则更为显著。
四、降压药是早晨服,还是夜间服?一般高血压患者通常应在早晨服用降压药。
早上与晚上服药降压治疗研究结果显示,与早上服药相比,晚上服用降压药并不能带来更多心血管获益。
除非明确需要控制夜间血压升高,不应常规推荐睡前服用降压药。
五、启动降压药物治疗的时机启动降压药物治疗的时机主要取决于心血管风险,而非仅依据血压水平。
心血管风险水平分层六、心血管危险因素1、高同型半胱氨酸血症高血压伴高同型半胱氨酸可以导致更多的脑卒中发生,中国脑卒中一级预防研究显示,控制血压的同时补充叶酸,可减少脑卒中发生的风险21%。
2、高尿酸血症高血压合并高尿酸血症患者长期控制血尿酸水平<360μmol/L;合并痛风发作者控制血尿酸水平<300μmol/L;不建议将血尿酸水平降至<180μmol/L以下。


2018年高血压指南:高血压标准一、血压水平定义在静息状态下,收缩压≥140mmHg和/或舒张压≥90mmHg,即可诊断为高血压。
二、分级标准根据血压水平的高低,可将高血压分为三级:1级高血压:收缩压140-159mmHg和/或舒张压90-99mmHg;2级高血压:收缩压160-179mmHg和/或舒张压100-109mmHg;3级高血压:收缩压≥180mmHg和/或舒张压≥110mmHg。
三、特殊人群的处理老年人:对于老年患者,收缩压≥150mmHg和/或舒张压≥90mmHg即可诊断为高血压。
对于这类患者,应充分评估其心血管风险,酌情进行抗高血压治疗。
糖尿病:糖尿病患者的血压控制目标应低于130/80mmHg。
对于这类患者,应积极采取抗高血压治疗,同时控制血糖在正常范围内。
慢性肾脏病:慢性肾脏病患者的血压控制目标应低于130/80mmHg。
对于这类患者,应采取严格的抗高血压治疗,以保护肾功能。
妊娠期:妊娠期女性的血压控制目标应低于130/80mmHg。
对于这类患者,应采取谨慎的抗高血压治疗,以保证母婴安全。
儿童及青少年:对于儿童及青少年患者,应根据年龄和身高定制血压控制目标。
对于这类患者,应采取积极的抗高血压治疗,以预防心血管疾病的发生。
四、抗高血压治疗抗高血压治疗的目标是降低血压,预防心血管事件的发生。
常用的抗高血压药物包括利尿剂、β受体拮抗剂、钙通道阻滞剂、血管紧张素转化酶抑制剂和血管紧张素受体拮抗剂等。
具体使用哪种药物应根据患者的具体情况和医生的建议进行选择。
五、生活方式干预生活方式干预是高血压治疗的重要措施之一。
主要包括以下几个方面:饮食调整:减少钠盐的摄入,增加钾盐的摄入;控制饮食总热量,保持适当的体重;减少脂肪摄入,适量摄入蛋白质;增加新鲜蔬菜和水果的摄入。
运动锻炼:每周进行至少150分钟的中等强度有氧运动或75分钟的高强度有氧运动。
控制饮酒:饮酒量应控制在每天男性不超过两个标准饮品,女性不超过一个标准饮品。
高血压及2018最新指南解读高血压及2018最新指南解读1.引言1.1 背景1.2 目的1.3 阅读指南2.高血压定义与分类2.1 高血压的定义2.2 分类与分级2.2.1 原发性高血压2.2.2 继发性高血压2.2.3 临床分级3.高血压流行病学3.1 全球高血压概况3.2 人群分布3.3 危险因素4.高血压的病因与发病机制4.1 遗传因素4.2 外部环境因素4.3 生活方式因素4.4 病理生理改变4.4.1 动脉粥样硬化4.4.2 肾脏病变4.4.3 神经内分泌调节异常5.高血压的临床表现与诊断5.1 早期症状5.2 高血压相关疾病5.3 诊断标准与方法5.3.1 血压测量方法5.3.2 附加检查6.高血压的治疗策略6.1 非药物治疗6.1.1 生活方式干预6.1.2 膳食治疗6.1.3 运动疗法6.1.4 血压监测和自我管理6.1.5 心理支持6.2 药物治疗6.2.1 降压药物分类6.2.2 主要降压药物种类及作用机制 6.2.3 药物的联合应用原则6.2.4 特殊人群的药物治疗7.并发症与预后7.1 心脑血管病变7.2 肾脏病变7.3 其他并发症7.4 高血压的预后8.2018最新指南解读8.1 指南概述8.2 重大变化8.3 争议与局限性附件:附件一: 高血压诊断标准及分类附件二: 常用药物治疗方案附件三: 健康饮食指南附件四: 运动处方方案法律名词及注释:1.高血压:指收缩压和/或舒张压持续升高的一种疾病。
2.原发性高血压:原因不明的高血压,占绝大多数高血压病例。
3.继发性高血压:由其他疾病或药物引起的高血压。
4.动脉粥样硬化:动脉血管内壁发生脂质斑块沉积、纤维化和钙化,导致血管硬化和狭窄。
5.肾脏病变:肾脏功能异常引起的高血压。
6.神经内分泌调节异常:由于神经和内分泌系统的异常调节导致的高血压。
7.血压监测:连续记录24小时血压变化的检查方法。
8.自我管理:通过自我监测、生活方式调整和合理用药来控制血压。
2018高高血压诊断标准全文共四篇示例,供读者参考第一篇示例:高血压,又称为高血压病,是一种常见的慢性疾病,是指在心脏搏动时血液对血管壁施加的压力超过正常范围,长期高血压会对心脏、脑血管、肾脏等器官造成严重的损害,甚至危及生命。
及早发现和有效控制高血压至关重要。
为了更好地诊断高血压,国际和国内专家们不断努力,不断修订高血压的诊断标准。
本文将介绍2018年的高血压诊断标准。
根据2018年的《中国高血压防治指南》,高血压的诊断标准如下:1. 血压的测量高血压的诊断首先要进行血压的测量。
一般情况下,应该在安静状态下连续测量三次,每次测量间隔至少1分钟。
测量血压时应该坐姿,腿不交叉,胳膊平举,袖口松紧适中,袖管不限,收缩压和舒张压的平均值应该记录。
2. 分级根据测量结果,将高血压患者分为以下几个级别:正常血压:收缩压<120mmHg,舒张压<80mmHg;正常高值:收缩压120-129mmHg,舒张压<80mmHg;高血压阶段1:收缩压130-139mmHg,舒张压80-89mmHg;高血压阶段2:收缩压≥140mmHg,舒张压≥90mmHg。
3. 高危分层根据患者的其他危险因素和脏器损害情况,将高血压患者分为以下几个高危分层:低危组:无任何危险因素和脏器损害;中危组:有1个或2个危险因素或无靶器官损害;高危组:有3个或以上危险因素或有靶器官损害。
4. 靶器官损害在诊断高血压的还需要检查靶器官的损害情况,主要包括心脏、脑血管、肾脏、视网膜等。
这些器官的损害情况会直接影响病情的严重程度和治疗方案的选择。
5. 诊断标准的依据高血压的诊断主要依据患者的血压测量结果,同时还需要考虑患者的其他危险因素和靶器官损害情况。
只有全面评估了这些因素,才能给出准确的诊断和治疗建议。
2018年的高血压诊断标准主要包括血压的测量、分级、高危分层、靶器官损害和诊断标准的依据等内容。
通过全面综合患者的各项指标,及早发现和有效控制高血压,可以降低心血管事件的发生率,提高生活质量。