骨折内固定的分类分析
- 格式:ppt
- 大小:2.31 MB
- 文档页数:24


多发性肋骨骨折内固定的分析与体会目的:分析肋骨骨折内固定的手术适应证。
方法:回顾性分析105例肋骨骨折的临床资料,按治疗方法分成内固定组(n=52)与保守组(n=53),并比较两组的治疗效果。
结果:在住院时间、V AS疼痛评分及骨折愈合时间方面,内固定组明显低于保守组,内固定组显著降低了肺部感染、胸廓畸形及迟发性血胸的发病率。
结论:肋骨骨折内固定术有极大的优越性,对有适应证的患者应积极采取内固定治疗以提高治疗效果。
标签:肋骨骨折内固定镍钛合金环抱器手术适应证随着现代社会的不断发展,各种外伤较前明显增加,特别是交通事故导致的外伤。
肋骨骨折是胸部创伤最常见的形式,约占胸部闭合性损伤的85%,其中第4~9肋是骨折的好发部位。
三根以上肋骨同时有两处或有两处以上的骨折称为多根、多处肋骨骨折,当导致胸壁浮动时称为连枷胸[1]。
因胸壁不稳定导致呼吸、循环病理生理改变,严重时出现呼吸、循环功能障碍,甚至衰竭。
国外部分临床医生对多根、多处肋骨骨折治疗存在一定争议[2-3]。
个性化的处理统损伤的程度方法取决于创伤后患者的心肺功能和其他器官系统损伤的程度[4]。
目前国内医生更倾向于手术内固定治疗肋骨骨折[5]。
本研究回顾性分析兰州陆军总医院2010年3月至2014年1月105例肋骨骨折患者的临床资料,旨在探讨内固定的手术适应证。
1 资料与方法1.1 一般资料105例患者中,男56例,女49例;单根多处骨折11例,多根单处骨折61例,多根多处骨折27例,单根单处骨折7例;单侧骨折76例,双侧骨折28例;反常呼吸23例,胸壁塌陷畸形23例,合并血(气)胸81例,合并脑外伤12例,肝破裂7例,脾破裂3例,四肢骨折12例,锁骨骨折6例。
按治疗方法分成两组,内固定组:52例,其中男29例,女23例,年龄(50.3±16.2)岁,AIS 评分(4.1±0.5)分,ISS评分(17.6±5.7)分。
保守治疗组:53例,男29例,女24例,年龄(51.3±10.3)岁,AIS评分(4.3±0.6)分,ISS评分(17.8±6.9)分。

骨折评级标准骨折是指骨骼在外力作用下发生断裂,是一种常见的创伤性损伤。
骨折的评级标准对于正确诊断和治疗至关重要。
在临床实践中,医生们根据骨折的类型、位置、严重程度等因素来进行评级,以便为患者制定合理的治疗方案。
本文将介绍常见的骨折评级标准,帮助读者更好地了解骨折的严重程度和治疗方案选择。
一、骨折类型。
1. 闭合性骨折,骨折发生后皮肤未受损,骨折断端未暴露在外。
2. 开放性骨折,骨折断端暴露在外,与外界环境相通,易感染。
3. 稳定性骨折,骨折断端相对稳定,不易移动。
4. 不稳定性骨折,骨折断端不稳定,易发生移位。
二、骨折位置。
1. 近端骨折,发生在骨干近端部位。
2. 中段骨折,发生在骨干中段部位。
3. 远端骨折,发生在骨干远端部位。
三、骨折严重程度。
1. 简单骨折,骨折断端未造成明显移位,周围软组织损伤轻微。
2. 复杂骨折,骨折断端造成明显移位,周围软组织损伤严重。
3. 开放性骨折,骨折断端暴露在外,易感染,治疗难度大。
四、骨折评级标准。
根据骨折的类型、位置和严重程度,医生们常常采用以下评级标准:1. 一级骨折,闭合性、稳定性、简单性骨折,治疗相对简单,预后良好。
2. 二级骨折,闭合性、稳定性、复杂性骨折,需注意复位和固定,预后一般。
3. 三级骨折,开放性、不稳定性、复杂性骨折,治疗难度大,预后较差。
根据骨折的评级,医生们可以制定相应的治疗方案,包括手术治疗、保守治疗、康复训练等。
同时,患者在了解自身骨折的评级后,也能更好地配合医生的治疗,促进康复进程。
总之,骨折的评级标准对于正确诊断和治疗至关重要。
通过了解骨折的类型、位置、严重程度等因素,医生们能够更准确地制定治疗方案,患者也能更好地配合治疗,提高治疗效果,加快康复进程。
希望本文能够帮助读者更好地了解骨折评级标准,促进骨折治疗的科学进行。

骨盆骨折的分类及内固定治疗近年来,随着体外骨折模型的建立、大宗临床资料的总结以及各种相关技术的引入,骨盆损伤的研究工作取得了一定的进展。
一、骨折分类系统的适用性互补骨折分类的目的在于指导临床治疗、评价伤情特征、了解损伤机理、判断病程转归及推测预后结局等。
然而,目前各种分型方法都难以同时满足上述要求。
相比之下,Tile [1]根据骨折的稳定程度及其移位方向所提出的分类标准(表1)得到了学术界(AO/ASIF, OTA, SICOT )较广泛的认可,具有明显的优点:(1)有助于制定个体化治疗方案:对稳定型骨折(A1-A 3):一般采取保守疗法;对分离性旋转不稳定型骨折(B1)可使用外固定支架或前方钢板固定;对压缩性旋转不稳定型骨折(B2、B3),应视伤情而定,其中骨折相对稳定者只需卧床休息,而骨折失稳者应同时对前后环施行手术固定;对旋转及垂直均不稳定型骨折(C1-C3),其前环损伤可使用外固定支架或前路钢板固定,后环骨折通常有三种处理方法——骶骨骨折,可采用骶骨棒或骶髂螺钉固定、骶髂关节脱位可选择骨盆后环前路钢板固定或后路骶髂螺钉固定、髂骨翼骨折可采用切开复位重建钢板和(或)拉力螺钉固定。
(2)与损伤严重度(injury severity score, ISS )有一定的相关性。
(3)强调骨折的移位方向和稳定性。
(4)可间接反映软组织的损伤情况。
(5)能在一定程度上提示远期疗效。
据文献报道[1,2],骨盆骨折常继发于直接暴力,其侧方压缩性损伤(lateral compression , LC)(图1)占41%-72% 前后挤压性损伤(anterior-posterior compression , APC)(图2)占15%-25% 垂直剪力型损伤(vertical shear, VS )(图3)占6%,复合应力性损伤(complex mechanism of injury ,CMI )占14%。
Young-Burgess [3,4]在总结Pennal和Tile [1]分型的基础上,以损伤机制为重点,提岀了新的修订方法(表2),作者认为,该分类方法可作为判断骨盆损伤严重程度的预警性标准,其临床意义为:( 1 )注重暴力的传递途径及骨折发生的先后顺序,旨在减少对后环损伤的遗漏;(2)注意骨折局部及其伴发损伤的存在,并预见性地采取相应的复苏手段;(3)根据患者的全身情况结合骨折的具体表现选择恰当的救治方法。
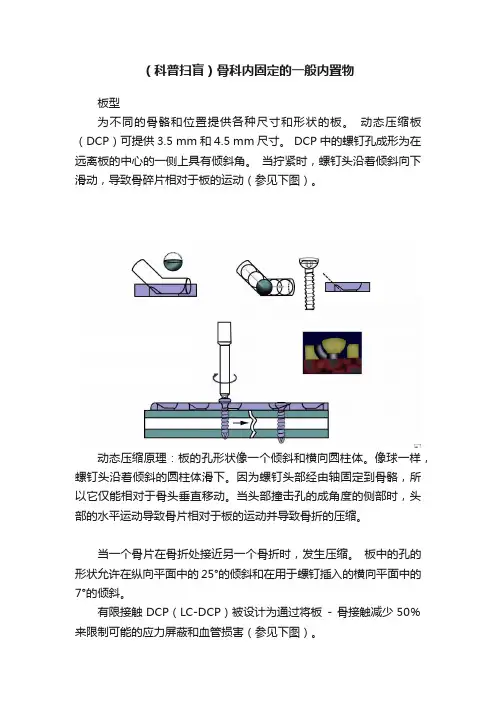
(科普扫盲)骨科内固定的一般内置物板型为不同的骨骼和位置提供各种尺寸和形状的板。
动态压缩板(DCP)可提供3.5 mm和4.5 mm尺寸。
DCP中的螺钉孔成形为在远离板的中心的一侧上具有倾斜角。
当拧紧时,螺钉头沿着倾斜向下滑动,导致骨碎片相对于板的运动(参见下图)。
动态压缩原理:板的孔形状像一个倾斜和横向圆柱体。
像球一样,螺钉头沿着倾斜的圆柱体滑下。
因为螺钉头部经由轴固定到骨骼,所以它仅能相对于骨头垂直移动。
当头部撞击孔的成角度的侧部时,头部的水平运动导致骨片相对于板的运动并导致骨折的压缩。
当一个骨片在骨折处接近另一个骨折时,发生压缩。
板中的孔的形状允许在纵向平面中的25°的倾斜和在用于螺钉插入的横向平面中的7°的倾斜。
有限接触DCP(LC-DCP)被设计为通过将板- 骨接触减少50%来限制可能的应力屏蔽和血管损害(参见下图)。
有限接触动力压缩板的结构。
常规DCP具有位于板孔处的刚度降低的区域,并且随着弯曲,具有以分段图案在孔处弯曲的趋势,而具有包括孔和板下表面的不同几何设计的LC-DCP,允许轻柔弯曲分布在整个板(见下图)。
在动态压缩板(A)中,板孔处的面积比它们之间的面积刚性小。
在弯曲期间,板倾向于仅在孔的区域中弯曲。
有限接触动压板(B)具有均匀的刚度,而没有在螺钉孔处弯曲的风险。
最后,LC-DCP被设计为具有板孔对称性,提供从孔的任一侧的动态压缩的选项,并允许在几个级别的压缩。
一般来说,标准DCP在多年前被大多数制造商更换为LC-DCP上的变化的更新设计,并且这些板又被具有锁定和非锁定功能的板的所有制造商所取代。
一些特定的非锁定型板仍然保持使用,因为它们对于各种特定的骨折有效,例如用于外侧踝骨折的三分之一管状板和用于周围固定的3.5mm复合板。
用于应用DCP和LC-DCP的技术是相同的(参见下图)。
根据所需的机械结果,螺钉可以插入中性位置或压缩位置。
DCP使用绿色导向件来插入中性螺钉,由于0.1mm的偏移,这增加了对断裂的一些压缩。



骨折的分类和治疗原则解析一、骨折的分类骨折是指骨头在外力作用下断裂或破坏。
根据骨折发生的位置、类型和特点,可将其分为以下几类:1. 按照发生位置:(1) 闭合性骨折:也称为简单性骨折,在皮肤完整的情况下发生,没有与外界环境相通。
(2) 开放性骨折:伴随着软组织损伤,使骨折部位与外界相通,容易感染。
2. 按照断裂程度:(1) 完全性骨折:指骨头完全断开为两段。
(2) 不完全性骨折:仅有一侧皮质断裂,而另一侧未断。
3. 按照形态特征:(1) 直线性(纵向)骨折:沿着长轴方向断裂。
(2) 斜行(倾斜)型骨折:以不同角度倾斜断开。
(3) 螺旋型(扭转)骨折:呈螺旋状扭转断开。
(4) 横行骨折:与骨长轴垂直方向断裂。
(5) 骨粉碎性骨折:发生在暴力较大的情况下,骨头多处破碎。
4. 按照损伤程度:(1) 普通骨折:只有一根破碎的骨头。
(2) 复合性骨折:除破碎的主要骨头外,还有其他部位的附属损伤。
二、骨折的治疗原则对于不同类型的骨折,采取适当的治疗方法是至关重要的。
常见的治疗原则如下:1. 复位和固定:在复杂、恶劣环境中,开放性骨折需要在手术室进行清创术,并进行及时复位和内固定。
而闭合性骨折可以通过手动复位或应用适当牵引来保持正确位置。
2. 合理选择固定器材:依据不同类型和部位的骨折,选择适当的固定器材,如接骨板、外固定器、钢钉等。
局部解剖特点及功能需求是选择器材的重要考虑因素。
3. 早期功能锻炼和康复:骨折愈合后,适时开始早期功能锻炼和康复训练,以恢复受损骨骼和肌肉的功能,并避免关节僵直及肌肉萎缩。
4. 药物辅助治疗:根据患者的具体情况,医生可能会使用药物来帮助骨头愈合和减轻疼痛症状。
如非甾体消炎药(NSAIDs)能减轻术后局部组织浸润反应,促进骨折愈合等。
5. 准确判断感染情况并进行处理:对于开放性骨折或存在感染风险的患者,需要及时行清创、清洁术和给予抗生素预防治疗,以防止感染引起严重并发症。
6. 定期随访和评估:治疗过程中,定期随访患者的愈合情况,并根据新形成骨皮质、脊柱特点等进行评估。



骨折内固定术后的编码骨折内固定术是一种常见的外科手术,用于治疗骨折。
该手术通过在骨折部位插入金属板、螺钉或钉子等材料,将骨头固定在一起,以促进骨折愈合。
骨折内固定术的编码是一项非常重要的工作,它能够帮助医生记录手术过程、诊断和治疗过程,以便于医学记录和管理。
本文将介绍骨折内固定术的编码及其相关知识。
一、骨折内固定术的编码骨折内固定术的编码是由ICD-10-PCS(国际疾病分类第十版手术编码系统)规定的。
该编码系统是为了描述医疗过程中的手术操作而设计的,它包括七个字符,每个字符都代表着手术的不同方面。
ICD-10-PCS编码系统的第一个字符是手术部位(Body Part),用来描述手术操作的部位。
例如,如果手术操作是在股骨上进行的,则该字符为“0”。
第二个字符是手术方法(Approach),用来描述手术操作的方法。
例如,如果手术操作是通过皮肤切口进行的,则该字符为“B”。
第三个字符是设备(Device),用来描述手术需要使用的设备。
例如,如果手术需要使用金属板,则该字符为“F”。
第四个字符是操作(Operation),用来描述手术操作的具体过程。
例如,如果手术操作是将金属板插入骨骼中,则该字符为“3”。
第五个字符是定位(Qualifier),用来描述手术操作的特殊位置。
例如,如果手术操作是在骨髓腔内进行,则该字符为“4”。
第六个字符是补充(Supplement),用来描述手术操作的补充信息。
例如,如果手术需要使用镜子,则该字符为“6”。
第七个字符是后缀(Suffix),用来描述手术操作的修饰。
例如,如果手术操作是在右侧进行的,则该字符为“R”。
二、骨折内固定术的分类根据骨折内固定术的不同部位和手术方法,可以将其分为以下几类:1、股骨骨折内固定术股骨骨折内固定术是一种常见的骨折内固定术,主要用于治疗股骨骨折。
手术操作通常是通过皮肤切口将金属板插入股骨内部,将骨头固定在一起。
该手术的编码为0BFF3ZZ。
对骨折有效内固定的几点思考发表时间:2011-04-13T11:11:12.667Z 来源:《中外健康文摘》2011年第1期作者:陈跑洪刘建[导读] 固定术,在骨折的治疗手段中,内固定始终扮演着重要的角色。
(1 陈跑洪江西萍乡市麻山中心医院 337029;2 刘建江西萍乡市二医院骨科 337000)【中图分类号】R687 【文献标识码】A 【文章编号】1672-5085 (2011)01-0014-02【关键词】骨折骨折内固定术,在骨折的治疗手段中,内固定始终扮演着重要的角色。
常用内固定器材从外形和结构上分,总的可分为接骨板/螺钉、髓内钉、骨圆针和螺钉、钢丝等五类,其中前两者最常用于长骨干骨折的治疗。
内固定的主要目的,是在骨折的愈合的过程中,允许关节肌肉尽早进行充分、主动、无痛的活动,而不需借助任何外固定,防止“骨折病”的发生。
因而,近50年来,AO倡导的坚强和加压内固定一直在骨折治疗过程中占据主导地位[1]。
但是,骨折在坚强固定下,常发生骨不连、固定段骨质疏松和去固定后再骨折等并发症。
由此可见,坚强内固定并不是万能的。
近年来,AO虽然又提出生物学固定(Biological osteosythesis, BO)的新概念[2],强调保护骨折局部的血供和弹性固定,但是所用器材多为不锈钢,固定的坚强性并未有根本性的改变。
此外,BO固定下骨折愈合是二期愈合,这种愈合的初始骨痴强度不够,需较长时间的塑形才能满足功能的需要。
判断那一种疗法孰优孰劣,唯一的检验标准就是临床实践,具体地说,是由骨折愈合的质量和伤肢的功能恢复决定的。
一般认为[3],AO 是一个成熟的治疗体系,BO则是发展中的概念,BO是对AO理论的重要补充和修正,如强调保护血供、改进内固定构形等,尽管在骨折的治疗原则上有不同之处,两者在内固定材料选择和结构特性等方面并无实质性的区别。
换言之,在内固定器与骨构成的几何体系中,两者仍然一脉相承。
比如,近年BO推崇不扩髓髓内钉插入技术,其意在于减少对髓内血供的损伤[4],但是髓内钉固定无论逆行还是顺行插入,均要波及髋或膝关节,使术后功能康复受到限制。
骨折固定操作程序及评分标准骨折固定是指通过不同的操作程序将骨折部位恢复正常,并固定以促进骨折的愈合。
在进行骨折固定操作之前,医生会对骨折进行详细的检查和评估,并根据骨折类型和具体情况选择适当的固定方法。
在本文中,我将介绍一些常见的骨折固定操作程序及其评分标准。
1.关节固定:关节固定是指通过将骨折部位的关节固定在一定角度,以保持关节的正常位置。
这种固定方法通常适用于关节周围的骨折,如肱骨远端骨折、髋关节骨折等。
评分标准主要根据术后X线片的骨折愈合情况和关节功能恢复情况,包括骨折愈合时间、关节运动角度和关节功能。
2.内固定:内固定是指通过手术将钢板、螺钉或钢钉等内部固定材料置入骨折部位,将骨折恢复正常并固定。
这种固定方法适用于较复杂的骨折,如胫骨骨折、股骨骨折等。
评分标准主要根据术后X线片的骨折愈合情况和骨折部位的稳定性,包括骨折愈合时间、术后合并症发生情况和骨折处活动度。
3.外固定:外固定是指通过在骨折部位周围外部固定材料,如钢筋或固定架等,来固定骨折。
这种固定方法适用于开放骨折和不能做内固定的患者。
评分标准主要根据术后创口愈合情况、术后合并症发生情况和骨折处活动度。
除了以上几种常见的骨折固定操作程序,还有其他一些特殊情况下的固定方法,如利用患者自身骨片进行骨折固定、骨融合促进等。
这些操作程序的评分标准也会根据具体情况进行调整。
在进行骨折固定操作时,除了需要根据评分标准评估固定效果外,还需要注意以下几个方面:1.术前准备:对患者进行全面的检查和评估,包括相关检查(如X线、CT等)、术前麻醉准备和皮肤消毒等。
2.麻醉选择:根据患者年龄、病情、术中操作难度等因素选择合适的麻醉方法,如全身麻醉、局麻或腰麻等。
3.术中操作:根据预定的手术方案进行骨折固定操作,注意术中无菌操作和避免损伤周围组织。
4.术后护理:术后进行及时的伤口处理、止血和固定检查,提供必要的镇痛和抗感染治疗,定期进行术后复查和康复训练。
综上所述,骨折固定操作程序及评分标准主要根据骨折类型和具体情况而定。
大盘点:骨折内固定物的选择策略及操作技巧!骨折治疗基本概述骨折治疗的基本原则:复位——固定——功能锻炼1.固定的作用:1)维持已整复的位置;2)保障正常骨愈合过程的进行;3)为早期的肌肉关节活动创造条件;4)镇痛、解除肌肉痉挛及预防继发损伤。
2.内固定的适应症:A.有利于骨折愈合;B.有助于简化治疗;C.有利于并发的血管神经损伤的修复;D.有利于减少后遗症发生的机会;E.有利于不宜长期卧床病人的早期离床活动;F.经保守治疗不能取得理想复位者。
3.内固定选择原则绝对稳定(absolute stability)——关节内骨折、简单的骨干部骨折相对稳定(relative stability)——粉碎性骨折1)绝对稳定:-拉力螺钉/ 钢板-加压钢板2)相对稳定:-髓内钉-外固定-桥接钢板常用内固定种类及技巧(一)克氏针和斯氏针1.克氏针与斯氏针:即可用作临时骨折的固定,也可用作确定性固定,单独应用时应辅以支架或石膏。
克氏针-------常用于固定骨折块,直径常小于3mm,用作内固定时有时需要与钢丝联合应用。
斯氏针-------用于骨牵引,直径为3mm-6mm2.克氏针在骨折中的妙用1)克氏针阻挡复位技术当髓内钉偏于一侧时,会引起肢体力线的不正常,采用克氏针阻挡钉技术可以使髓内钉居中,从而复位骨折端。
2)U型克氏针撬拨技术U型针撬拨技术是利用杠杆原理,对侧方移位的骨折端进行撬拨,前提是骨折端得充分牵开,没有骨性阻挡。
3)U型针的支撑作用内踝骨折短缩,通常需要抗滑或支撑固定,而U型针可以起到支撑固定作用。
4)U型克氏针的悬吊固定作用近节指基底粉碎压缩性骨折,利用U型克氏针的悬吊固定作用,维持骨折的高度。
5)克氏针的阻挡作用伸肌腱止点撕脱骨折型的锤状指,利用克氏针的阻挡作用,将末节基底背侧的骨折块复位并卡压固定。
6)U型钉固定细小的骨折块对于一些特殊位置的关节面骨折块,使用U型克氏针,像钉书钉一样可以将两个骨折块抱在一起,不易退出,还可以将突出的骨折块压迫后复位。