胸痛患者分诊流程
- 格式:docx
- 大小:12.72 KB
- 文档页数:2



急诊胸痛救治流程一、评估和诊断(见流程图1)急诊科医生在首次接诊急性胸痛患者,首先立即评估病情,识别引起胸痛的致命性疾病。
1、院前急救医生首次接诊病人,首先立即评估病情,识别引起胸痛的致命性疾病。
1.1如果患者存在危及生命的症状和体征,立即给予在左上肢建立静脉通路,吸氧,稳定生命体征。
1.2了解病史(包括此次胸痛发作的时间,既往胸痛病史,既往心脏病史,糖尿病和高血压病史,既往药物治疗史)1.3 5分钟内完成第一份心电图(12-18导)及体格检查,如患者在院外已行心电图检查超过一小时,需再次复查。
1.4 20分钟内完成肌钙蛋白、D-二聚体、BNP的快速检测。
1.5 进行胸痛患者转运,途中行心电、血压、血氧监测,密切观察患者生命体征,如病情变化,及时处置。
1.6 转运途中电话通知急诊分诊护士:启动胸痛患者救治流程、大概返院时间、需要院内准备的抢救器械和药品、相关会诊科室和所需辅助检查并做好准备工作。
1.7 转运途中及时保持电话联系,必要时把病人相关资料、心电图图像发送至微信群,并通知心内科主任查看。
如确诊或高度考虑急性心肌梗死,即刻给予肠溶阿司匹林300mg,氯吡格雷600mg嚼服。
1.8 患者回院后直接推入抢救室,按照胸痛患者院内流程继续救治2、院内急救医生首次接诊病人,首先立即评估病情,识别引起胸痛的致命性疾病。
2.1如果患者存在危及生命的症状和体征,由分诊护士立刻推入抢救室,立即摆放合适体位。
畅通气道、吸氧、重症监测,建立左上肢静脉通道并给予药物治疗。
2.2 5分钟内完成病史采集和查体,并完成首份心电图检查。
如首份心电图无法确诊急性心梗,可在15-30分钟后重复检查。
2.3 20分钟内完成肌钙蛋白、D-二聚体、BNP的快速检测,并通知心电图、超声科来急诊行床旁检查,如需行影像学检查,接诊医护人员携带抢救器械陪同。
2.4 高度怀疑ACS患者按照我院《会诊制度》请心内科专科医生会诊,值班医生需在五分钟内到达,二线医生需在十分钟内到达,经专科会诊如确诊或高度考虑急性心肌梗死,即刻给予肠溶阿司匹林300mg,氯吡格雷600mg嚼服。
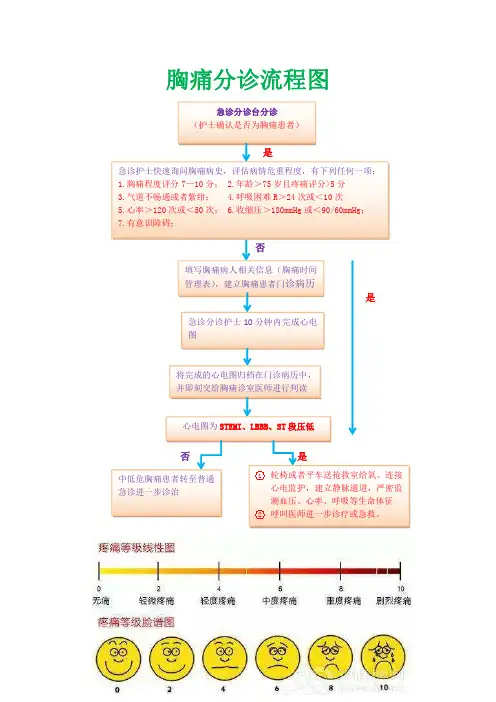
胸痛分诊流程图急诊分诊台分诊
(护士确认是否为胸痛患者)
填写胸痛病人相关信息(胸痛时间
管理表),建立胸痛患者门诊病历
急诊分诊护士10分钟内完成心电
图
将完成的心电图归档在门诊病历中,
并即刻交给胸痛诊室医师进行判读
心电图为STEMI、LBBB、ST 段压低
否
是中低危胸痛患者转至普通
急诊进一步诊治1轮椅或者平车送抢救室给氧、连接心电监护,建立静脉通道,严密监
测血压、心率、呼吸等生命体征
2呼叫医师进一步诊疗或急救。
否
是急诊护士快速询问胸痛病史,评估病情危重程度,有下列任何一项:1.胸痛程度评分7—10分; 2.年龄>75岁且疼痛评分>5分
3.气道不畅通或者紫绀;
4.呼吸困难R>24次或<10次
5.心率>120次或<50次;
6.收缩压>180mmHg 或<90/60mmHg;
7.有意识障碍;
是
是。


胸痛得预检分诊胸痛就是急诊很常见得急症,约占急诊总数得5%,其病因多种多样。
由不同原因所致得胸痛,其临床危险性有较大得差异,对急性胸痛患者作出快速得、正确得诊治就是急诊预检护士面临得严峻挑战,这不仅能保证高危患者得到及时救治,而且可防止漏诊、误诊、因此正确明辨胸痛得性质、找出胸痛得原因、分析胸痛得严重程度,对正确处理胸痛、判断预后非常必要。
急性胸痛最为重要得就是它为一些致命性疾病得临床表现,如急性冠脉综合症(ACS)、主动脉夹层、肺栓塞、气胸、心包炎致心脏压塞及食管损伤等。
其中ACS在这些严重危及生命得疾病中所占比例最高,心肌梗死(AMI)得误诊率在3%~5%,主动脉夹层动脉瘤得发病率约0.5~1/10万人,如果误诊其死亡率超过90%。
PE得发病率大约70/10万人,自发性气胸发病率 2.5~18/10万人,食管破裂发病率就是12.5/10万人。
一·起胸痛得原因常包括下述疾病:1。
胸壁疾病:急性皮炎、皮下蜂窝织炎、带状疱疹、流行性胸痛、肌炎、非化脓性肋软骨炎、肋间神经炎、肋骨骨折、急性白血病、多发性骨髓瘤等。
2。
心血管疾病:心绞痛、急性心肌梗死、心肌炎、急性心包炎、二尖瓣或主动脉瓣病变、主动脉瘤、主动脉窦瘤破裂、夹层动脉瘤、肺梗塞:肺动脉高压与心脏神经官能症等。
3.呼吸系统疾病:胸膜炎、胸膜肿瘤、自发性气胸、肺炎、急性气管支气管炎、肺癌等。
4、纵隔疾病:纵隔炎、纵隔脓肿、纵隔肿瘤,及食管炎、食管裂孔疝、食管癌等。
5。
其她:膈下脓肿、肝脓肿、脾梗塞等。
二·胸痛需要鉴别得疾病很多,其伴随症状多有提示意义,需要重点鉴别得疾病为急性冠脉综合征(ACS)、主动脉夹层、肺栓塞(PE)、张力性气胸等高危疾病、1、ACS(急性冠脉综合征)ACS包括ST段抬高型心肌梗死(ST elevation myocardial infarction,STEMI)、非ST段抬高型心肌梗死(non ST elevation myoca rdial infarction,NSTEMI)与不稳定性心绞痛(unstable angina,UA)、其中,后两种类型统称为非ST段抬高型ACS(NSTE—ACS)、典型得心绞痛位于胸骨后,呈压榨性、紧缩感、憋闷或烧灼感等,可放射至颈部、下颌、上腹部、肩部或左前臂,一般持续2~10分钟,休息或含服硝酸甘油后3~5分钟内可缓解。

急性胸痛胸闷的急诊分诊与一般处理摘要: 探讨急诊胸痛胸闷分诊模式及诊断思路。
以急性胸痛、胸闷为主要症状就诊的病例很常见,但因其病因复杂、预后迥异,又急需得到及时有效的诊疗。
笔者回顾分析本院近两年诊治的500例患者临床资料,及该院以胸痛急性发作为主要症状就诊患者分析。
分诊方法及步骤:(1)预检分诊护士询问并记录重要相关痛史;(2)进入胸痛诊疗通道;(3)经急诊胸痛诊疗处置流程分拣出可能高危胸痛者并直接进入抢救室给予医疗干预;(4)中、低危胸痛患者转至急诊普通诊断室进一步诊治;(5)提出分类诊断思路。
全体500例患者中过度通气106例、冠心病93例、室上性心动过速46例、急性心肌梗塞38例、急性肺水肿35例、支气管哮喘32例、心房纤颤31例、肺炎16例、心肌炎15例、自发性气胸12例、戒酒硫样反应5例、肺结核4例;主动脉夹层瘤、胸膜炎、心肌病各2例、食管炎、急性喉炎、高渗血症、药物不良反应、甲亢性心脏病、焦虑障碍、食管穿孔各1例。
分别转至相关科室治疗。
另47例无明确诊断,但经数小时至1天的观察,症状缓解,并不需要进一步诊疗。
结论通过广泛普及危重急症抢救流程,规范了胸痛处置流程,改变单凭护士个人经验指导分诊的现状,同时,减少了高危胸痛的漏诊和低危胸痛的过度医疗,合理运用了急诊有限资源。
【关键词】胸痛/诊断;急诊处理;分诊;流程在当今医院负责急诊分诊工作者的任务和职责,已远不止只是简单的内、外、妇、儿科导医工作,而是要对急诊就诊患者的一般状况在第一时间予以初步评估,再根据具体情况,安全、有效、合理、及时地引导就诊者。
对急性胸痛、胸闷的急诊分诊更显得非常重要,不仅要求急诊分诊者具有相当丰富的临床诊疗经验,了解急性胸痛、胸闷的病因,必要时应进行病情告知签名,以防发生医患纠纷。
1 对象与方法1.1 收集2013年到2016年内胸痛、胸闷急性发作为主要症状就诊于该院急诊科的成年患者,剔除以往有明显高血压、冠心病、慢性阻塞性肺病(COPD)、肺结核及近期胸腹外伤者。

急性胸痛急诊诊疗专家共识一、危险分层与病情评估胸痛病因繁多,需立即对胸痛的危险程度作出评估( 见图1)。
致命性胸痛需要立即进入抢救流程,中危胸痛需动态评估与监测,低危胸痛需合理分流。
1、急性非创伤性胸痛急诊分诊策略胸痛且伴有下列任一情况者,应当立即进入监护室或抢救室:(1)意识改变;(2)动脉血氧饱和度低(< 90 %),呼吸衰竭;(3)血压显著异常;(4)影响血流动力学的严重心律失常;(5)既往有冠心病史,此次发作使用硝酸酯类药物不缓解;(6)既往有马凡综合征,伴有严重高血压;(7)伴呼吸困难,患侧胸廓饱满。
胸痛伴有下列任一情况者,应当尽快进行监护,并完善相关检查:(1)长期卧床、长途旅行者,突发胸痛且持续不缓解;(2)确诊肿瘤、下肢静脉血栓者突发胸痛且持续不缓解;(3)既往无冠心病史,突发胸痛伴有喘憋;(4)伴咯血;(5)近4 周内有手术,并有制动史;(6)合并多种心血管病高危因素;(7)长期高血压控制不佳。
下列胸痛患者可常规就诊:(1)不伴有上述情况的胸痛;(2)有胸壁压痛的胸痛;(3)与呼吸相关的胸痛;(4)超过一周的轻度胸痛。
2、致命性胸痛的判断接诊胸痛患者后,除关注患者血流动力学、心脏电活动外,还应注意胸痛持续时间,结合病史、症状、查体、辅助检查等快速识别高危ACS、AAD、APE、张力性气胸等致命性胸痛疾病。
病史:(1)是否有高血压病、糖尿病、血脂异常、吸烟史、冠心病家族史等心血管危险因素;(2)是否有长途乘车和飞行史、下肢静脉炎、骨折、卧床等深静脉血栓形成危险因素;(3)是否有肺大疱、肺结核等慢性肺病病史或剧烈咳嗽、体型瘦长等危险因素。
症状:ACS 症状主要包括发作性胸部闷痛、压迫感或=憋闷感,甚或濒死感,部分患者可放射至上肢、后背部或颈部,劳累、情绪激动、气候骤变等均可诱发,持续数分钟至数十分钟,休息或硝酸甘油可缓解,持续时间超过20 min 未缓解,需考虑急性心肌梗死的可能性;AAD 及大血管疾病多表现为持续撕裂样胸、背痛,可伴血压明显升高、双侧肢体血压差别较大等;APE 常伴呼吸困难或咯血,常同时合并氧饱和度下降,甚或晕厥、猝死;张力性气胸患者表现为极度呼吸困难,缺氧严重者出现发绀、甚至窒息。

一、预案背景胸痛是临床常见的急症之一,可能导致急性心肌梗死、主动脉夹层、肺栓塞等严重疾病,甚至危及生命。
为了提高医务人员对胸痛患者的应急处置能力,确保患者得到及时、有效的救治,特制定本预案。
二、预案目标1. 确保胸痛患者得到快速、精准、高效的救治。
2. 提高胸痛患者的抢救成功率。
3. 规范胸痛患者的救治流程,提高医务人员对胸痛疾病的认识。
三、预案适用范围本预案适用于各级医疗机构急诊科、心血管内科、呼吸内科、ICU等科室,以及其他可能涉及胸痛患者救治的科室。
四、预案组织架构1. 成立胸痛患者救治领导小组,负责制定、修订和实施本预案。
2. 设立胸痛中心,负责胸痛患者的诊断、治疗和会诊工作。
3. 明确各科室职责,确保救治流程顺畅。
五、预案处置流程1. 患者就诊(1)患者进入医院后,由分诊护士询问症状,初步判断病情,并将患者引导至胸痛单元或急诊科。
(2)分诊护士测量患者生命体征,记录胸痛登记本及时间节点表。
2. 初步检查(1)急诊科值班医生接诊后,询问患者既往病史,进行体格检查。
(2)急诊科值班医生立即为患者行心电图检查,根据心电图结果初步判断病情。
3. 评估与分类(1)根据心电图结果,将患者分为高危、中危和低危三类。
(2)对高危患者,立即启动胸痛中心工作,并上传心电图。
4. 介入治疗(1)对高危患者,迅速启动介入治疗流程。
(2)急诊科值班医生与心血管内科医师进行快速会诊,制定救治方案。
5. 抢救与治疗(1)对患者进行心肺复苏、吸氧、建立静脉通路等抢救措施。
(2)给予患者抗凝、抗血小板聚集、抗心肌缺血等治疗。
(3)密切监测患者生命体征,调整治疗方案。
6. 会诊与转诊(1)邀请相关科室进行会诊,确保患者得到全面救治。
(2)根据患者病情,及时转诊至上级医院或专科医院。
7. 患者家属沟通(1)及时告知患者家属病情,取得其同意。
(2)协助家属办理相关手续。
8. 演练与总结(1)定期组织胸痛患者救治应急预案演练,提高医务人员应急处置能力。
胸痛患者分诊流程
由于炎症、外伤、肿瘤或其他理化因素造成的组织损失,刺激肋间神经、膈神经、脊神经后根和迷走神经支配的气管、支气管、心脏及主动脉的神经末梢,均可引起胸痛。
胸痛在内科急症中较为常见,其疼痛的部位和严重程度并不一定和病变的部位和轻重一致。
起源于浅表或局部的轻微损害,容易诊断和处理,但如果是由于内脏或躯干病变所致者,病变往往比较隐蔽,如果不能及时诊所处理,有时可危及生命。
例如,肺梗死、心绞痛、心肌梗死、主动脉夹层和气胸等。
1.胸痛患者问诊要点
(1)胸痛的部位和放射区:胸壁炎症病变常局限于病灶局部,有红、肿、热、痛等改变。
带状疱疹的疼痛沿神经分布,不超过中线,且有多数小水疱群;自发性气胸常为患侧胸痛;食管、纵隔疾病常在胸骨后疼痛,且可向肩部或肩脾间区放射;心绞痛、心肌梗死时,常为胸骨后和心前压疼痛,并向左肩和左臂内侧放射;膈下脓肿、胸膜炎常在患侧下胸部疼痛,也可向同侧肩、颈部放射。
(2)胸痛的性质:肌痛多为酸胀痛,骨痛常呈酸痛或刺痛,肋间神经痛为阵发性灼痛、刺痛或刀剖样痛;心包炎呈尖锐、持续、剧烈疼痛,疼痛在深呼吸和咳嗽时加重;自发性气胸与急性纤维索性胸膜炎多呈撕裂样痛;食管炎多有灼热感或灼痛;心绞痛和心肌梗死常为压榨样痛或伴有窒息感;主动脉瘤侵及胸壁时呈锥痛;原发性肺癌和纵隔肿瘤可有胸部隐痛和闷痛。
(3)伴随症状:
①伴咳嗽见于气管、支气管和胸膜疾病;
②伴吞咽困难多见于食管疾病;
③伴咯血常见于肺结核、肺梗死和肺癌;
④伴呼吸困难可见于方炎双球菌性肺炎、自发性气胸和渗出性胸膜炎等;
⑤心绞痛、心肌梗死常发病于高血压动脉粥样硬化的基础上,下壁心肌梗死及腹部疾病常伴有恶心、呕吐、腹痛。
2.胸痛患者身体评估
全身评估胸痛的临床意义可大可小,如胸壁皮肤轻度擦伤,虽然可引起胸痛,但对身体影响不大;反之,如果由于心血管疾病引起,如AMI、主动脉夹层,不仅可产生严重的胸痛,而且可危及生命。
遇胸痛患者,首先应测量体温、心率、呼吸、血压,肺炎所致胸痛常伴有发热;大叶性肺炎、自发性气胸、渗出性胸膜炎、过度换气综合征所致胸痛常伴有呼吸困难;AMI可伴有心律失常、低血压、休克或急性心力衰竭;伴面色苍白常见于AMI、主动脉夹层、自发性气胸等。
故预检护士还必须为急性胸痛患者做心电图检查。