临床医疗教学资料之八十八:急性心力衰竭诊治新进展
- 格式:ppt
- 大小:3.42 MB
- 文档页数:41

急性心力衰竭发生机制及新型治疗方法研究进展急性心力衰竭(Acute Heart Failure,AHF)是指由于一系列因素引起的心脏功能突然恶化,导致血液回流不畅、肺淤血等多种病理生理过程,表现为呼吸困难、体液潴留、脏器功能异常等症状的心血管疾病。
AHF是临床上一种常见的心血管急症,具有高危、多发性、低治愈率、高致残率和高死亡率等特点。
虽然国内外学术界已经对AHF的发生机制、诊治方案等方面进行了广泛的研究,但是该疾病依然是导致心脏疾病死亡的主要原因之一。
本文将从疾病的发生机制、现有治疗方法及新型治疗进展等方面进行论述。
一、急性心力衰竭的发生机制1. 病因因素AHF的发生通常由多种病因因素共同作用导致。
在非心肌梗塞AHF患者中,最常见的病因是高血压和心肌缺血,其他病因包括瓣膜病变、心肌炎症、药物反应、心肌肥厚、心功能不全等。
此外,AHF也可能由某些外源性因素如过度饮酒、暴饮暴食等引发。
2. 发病机制AHF的发生机制主要涉及心血管、神经内分泌系统和免疫系统等方面。
心血管方面,心脏负荷加重、心室壁张力增大等因素可能导致心肌损伤和心肌细胞凋亡,同时血管管壁厚度增加、血管弹性下降等病理变化也会致使心脏输出减少,导致AHF的发生。
神经内分泌系统则是通过影响心脏的反射性功能传导对心脏产生影响,综合激素影响、神经调节和离子平衡等方面,促进血流循环和体液调节,使心脏适应生理情况。
而免疫系统方面,炎症介质的产生和抗炎反应的不足则可能导致心脏肌肉组织损伤,进而引发AHF的发生。
二、目前的AHF治疗方法1. 药物治疗目前主要的AHF药物治疗包括利尿剂、心肌增强剂、心血管活性药、抗凝剂等。
利尿剂能够促进尿液排出和减少组织水肿,从而缓解体液潴留的症状。
针对心肌功能减退的治疗,有心肌增强剂,如多巴胺、多巴酚丁胺等。
而心血管活性药包括如利多卡因、右旋糖酐和普萘洛尔等,能够通过对心血管系统的影响来促进心血管功能的恢复和保护心肌,但其安全性和有效性仍存在争议。






急性心力衰竭的诊断和治疗新进展急性心力衰竭〔AHF〕指心力衰竭的症状和体征突然发作或迅速恶化,需要紧急救治的临床状态。
可以是首次急性发作,也可以是慢性心力衰竭〔CHF〕急性失代偿〔ADHF〕。
可以是收缩性或舒张性心力衰竭。
多数患者有肺循环淤血、水肿和/或体循环淤血的表现,然而,由于病因的复杂性,患者的临床表现有所差异。
1 AHF的诊断及其进展2012ESC心力衰竭指南提出了心力衰竭的诊断条件:射血分数降低的心力衰竭〔HF-REF〕诊断需要满足以下三个条件:1.典型的心力衰竭症状2. 典型的心力衰竭体征3. 左心室射血分数〔LVEF〕降低射血分数保留的心力衰竭〔HF-PEF〕诊断需要满足以下四个条件:1.典型的心力衰竭症状2. 典型的心力衰竭体征3. LVEF正常或仅轻度减低,左心室〔LV〕不扩大4. 显著地结构性心脏病〔LV肥厚/左心房扩大〕和/或舒张功能异常如果患者急性起病或迅速加重,病情符合以上心力衰竭的诊断条件,即可诊断AHF。
在临床实践中,诊断AHF首先要对病史和临床表现做初步判断,再结合实验室检查和心电图、胸片、超声心动图等辅助检查来完成。
临床上AHF以突发作严重的呼吸困难为首要症状,常伴有下肢水肿、频繁咳嗽,咯粉红色泡沫痰、大汗等,典型体征有颈静脉怒张、两肺满布干湿啰音、S3奔马律等。
所有疑心AHF的患者均应进行心电图检查判断有无心律失常和急性心肌缺血等情况;行胸片检查评估心脏大小、肺淤血情况及有无肺部基础疾病;行超声心动图检查进一步评估心脏局部和整体的结构和功能。
必要时还需选择性的进行血管造影和血流动力学评估。
在2012 ESC心衰指南中,对于疑似心衰的患者提出了评估建议:除采集病史、症状和体征外,要求对所有患者进行超声心动图、心电图、血生化、全血细胞计数〔均为I/C〕、BNP/NT-proBNP(IIa/C)、胸部X线(IIa/C)等检查,并监测血氧饱和度。
BNP/NT-ProBNP由于其良好的阴性预测价值而被越来越多的应用于临床,假设BNP<100ng/ml而NT-ProBNP<300ng/ml,则不考虑为AHF所致心源性呼吸困难。


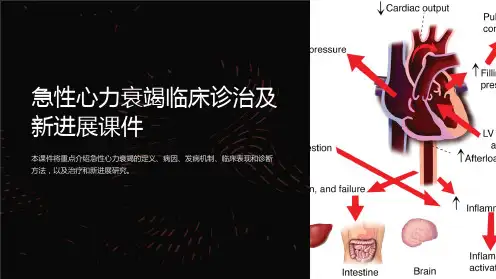
急性心力衰竭治疗新进展——重组人B型钠尿肽在急性心肌梗死并心力衰竭中的应用急性心力衰竭(acute heart failure, AHF)是指各种原因引起迅即发生的心肌收缩力降低、心脏负荷加重以及体循环和肺循环阻力升高,导致严重心功能失代偿状态,从而引起急性心排血量骤降,甚或急性肺淤血和组织器官灌注不足,并出现心原性肺水肿和/或休克的临床综合征。
AHF的主要病因包括冠心病、扩张型心肌病、高血压病、重症心肌炎以及瓣膜病等,尤其是缺血性心脏病——急性冠脉综合征急性心肌梗死(acute myocardial infarction,AMI)是目前AHF的常见原因。
AHF预后很差,住院病死率为3%,60天病死率为9.6%,3年和5年病死率分别高达30%和60%。
AMI所致的AHF则病死率更高。
1 BNP具有针对AMI-AHF的病理生理和血流动力学关键病生理环节的独特的治疗逆转效应,其主要作用机制包括:1.1 BNP降低冠脉循环阻力,改善心肌灌注水平基础研究应用冠脉内多普勒血流测量技术发现rhBNP可以减低冠脉微循环阻力,提高平均峰值流速和冠脉血流量。
傅向华等在临床实践中发现对AMI患者PCI术中冠脉给予rhBNP可改善前向心肌组织灌注血流(TIMI)级别,在一定程度上减轻和逆转无复流现象。
1.2 BNP可以扩张体肺循环动静脉系统,迅即降低肺循环阻力,降低肺毛细血管楔压(PcWP),增加每搏量BNP同时显著的钠尿效应明显增加钠尿排泌的作用,达到迅即利尿效果,迅速减轻心脏容量负荷,同时对体循环阻力依据血压水平也有不同程度的降低,体现出平衡性调节性降压效果,间接的降低心肌耗氧量。
傅向华(中国全科医学.2007,10(8)615-617)等对发病12h内的急性前壁心肌梗死PCI术后患者, 随机给予rhBNP和常规治疗,观察发病后1周、4周和24周患者心功能变化,发现PCI术后在常规治疗的基础上应用rhBNP可进一步阻抑急性前壁心肌梗死后心室重塑,改善左心功能。
