肿瘤病理图谱
- 格式:ppt
- 大小:35.61 MB
- 文档页数:35





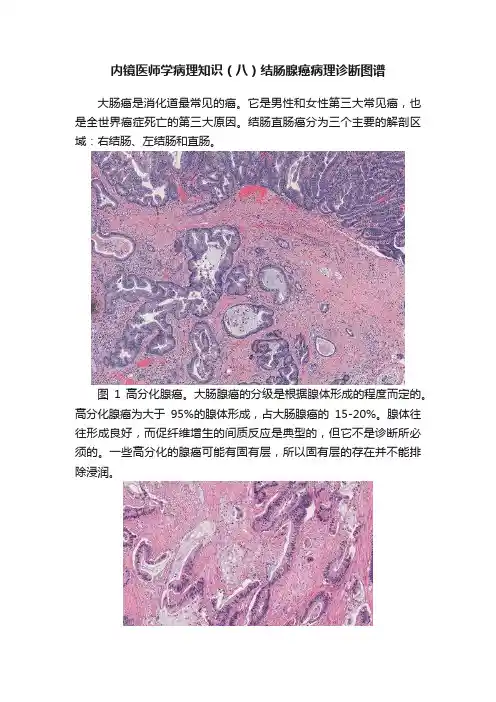
内镜医师学病理知识(八)结肠腺癌病理诊断图谱大肠癌是消化道最常见的癌。
它是男性和女性第三大常见癌,也是全世界癌症死亡的第三大原因。
结肠直肠癌分为三个主要的解剖区域:右结肠、左结肠和直肠。
图1 高分化腺癌。
大肠腺癌的分级是根据腺体形成的程度而定的。
高分化腺癌为大于95%的腺体形成,占大肠腺癌的15-20%。
腺体往往形成良好,而促纤维增生的间质反应是典型的,但它不是诊断所必须的。
一些高分化的腺癌可能有固有层,所以固有层的存在并不能排除浸润。
图2 中分化腺癌。
中分化腺癌是最常见的结直肠腺癌,占所有病例的60%至70%。
肿瘤累及50-95%的腺体,腺体往往比高分化腺癌的腺体组织更紊乱,并常充满坏死的碎片(“脏性坏死”)。
图3 中分化腺癌伴脏性坏死。
结直肠癌常见腔内坏死(本例所示)。
中分化腺癌典型的腺体分化程度和细胞异型性。
图4 中分化结肠腺癌。
大多数浸润性结直肠腺癌都与促结缔组织增生性间质反应有关(本例所示)。
有些低异型度大肠腺癌也有例外,特别是与炎症性肠病相关的低异型度管状腺癌。
图5 中分化腺癌,本例腺体紧密地排列在一起,但是肿瘤仍然>50%的腺体形成,应该被认为是中分化腺癌。
图6 低分化腺癌。
低分化腺癌的腺体形成<50%。
大约15-20%的大肠腺癌分化较差。
肿瘤可以由肿瘤细胞、浸润巢或单个浸润细胞组成。
低分化腺癌预后较差。
本例肿瘤是以单个细胞的形式浸润的。
图7 低分化腺癌。
分化差的腺癌也可能以不规则岛的形式浸润。
在本例中,肿瘤岛被包埋在结缔组织增生间质中,仅形成局灶性腺体。
图8 低分化腺癌。
低分化腺癌也可以形成肿瘤生长的实性区域。
本例肿瘤显示明显的细胞异型性与拉长的肿瘤细胞。
本例细胞异型性的程度通常大于中分化腺癌,支持低分化腺癌。
图9 胶样(黏液)腺癌。
黏液腺癌约占大肠腺癌的10%。
肿瘤由黏液池和恶性上皮组成;超过50%的肿瘤必须有粘液样结构才能被认为是黏液腺癌。
大多数黏液腺癌是微卫星稳定的(MSS),但黏液腺癌比传统腺癌有更高的微卫星不稳定性(MSI-H)。



图1-5. 肝脂肪变性大体观:肝脏体积轻度增大,包膜光滑、紧张,切缘变钝,表面及切面颜色变黄,油腻感。
图1-6. 肝细胞脂肪变性(10×10)镜下见肝细胞内出现大小不等的脂滴(→),当脂滴融合变大时,细胞核被挤压位于细胞边缘处。
图1-7. 胸膜玻璃样变性大体观胸膜(↑)明显增厚,达1-2厘米,灰白色,切面见增厚的胸膜致密,均质,半透明。
图1-8. 脾细动脉玻璃样变性镜下观(4×10)脾白髓中央动脉(细动脉)(←)的内皮下有均质红染的玻璃样物质沉着,致内膜增厚,管腔变窄。
图2-1. 肉芽组织 (granulation tissue)镜下观(4×10)。
可见大量毛细血管增生(↑)。
图2-2. 肉芽组织(granulation tissue)镜下观高倍(10×40)。
肉芽组织主要由成纤维细胞(▲)及毛细血管(↑)组成。
伴有较多炎症细胞浸润。
图3-1. 急性肺淤血(acute congestion of the lung )大体观 肺的切面呈均匀的红褐色,质地致密(↑)。
图3-2. 肺正常组织结构(4×10)。
图3-3. 急性肺淤血(acute congestion of the lung )镜下观(10×10):肺泡壁毛细血管扩张充血,部分肺泡腔内有淡红色均匀一致水肿液(▲)。
图3-4. 慢性肺淤血(chronic congestion ofthe lung )大体观 肺切面可见散在分布的斑点状病灶,呈棕黄色(↑),肺组织质韧。
图3-5. 慢性肺淤血(chronic congestion ofthe lung )镜下特点 见于左心衰,肺泡壁毛细血管充血,肺泡腔内有心力衰竭细胞(↑)。