泌尿系统常见症状及体征
- 格式:ppt
- 大小:4.37 MB
- 文档页数:35



泌尿系统感染的临床诊断标准泌尿系统感染是指细菌、病毒、真菌或寄生虫等病原体侵入泌尿系统引起的感染性疾病。
泌尿系统感染包括尿道感染、膀胱炎、肾盂肾炎、输尿管炎等,临床表现多样,严重者可危及生命。
因此,准确的临床诊断对于及时治疗和预防并发症至关重要。
下面将介绍泌尿系统感染的临床诊断标准。
一、症状和体征。
1. 尿频、尿急、尿痛,患者出现频繁排尿、尿急、尿痛等尿路刺激症状,特别是排尿时灼痛感明显。
2. 腰痛,患者出现腰部或腹部隐痛或阵发性绞痛,可伴有恶心、呕吐等表现。
3. 发热,患者出现体温升高,多数伴有寒战、乏力等全身不适症状。
二、实验室检查。
1. 尿常规,白细胞计数增高,中性粒细胞增多,尿蛋白、尿红细胞、尿管型颗粒体阳性等。
2. 尿培养,阳性结果可确诊泌尿系统感染的病原体及其敏感药物,有助于指导治疗方案的选择。
3. 血常规,白细胞计数增高,中性粒细胞增多,C反应蛋白和降钙素原等炎症指标升高。
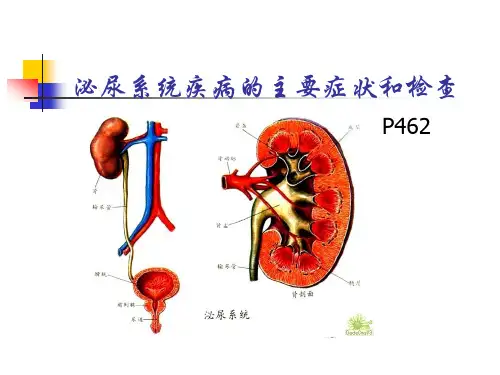
三、影像学检查。
1. B超,可发现肾盂肾炎患者肾脏肿大、积液等表现。
2. CT/MRI,对于泌尿系统感染的严重并发症如肾脓肿、输尿管结石等有重要诊断价值。
四、特殊检查。
1. 膀胱镜检查,对于反复发作的膀胱炎患者,可行膀胱镜检查以明确病因。
2. 尿路造影,对于疑似输尿管炎或泌尿系统结石的患者,可行尿路造影明确诊断。
五、其他。
1. 病史,包括近期有无尿路感染史、长期导尿史、免疫抑制治疗史等。
2. 年龄和性别,女性更容易患上尿路感染,年龄越大越容易发生泌尿系统感染。
综上所述,泌尿系统感染的临床诊断应综合症状、体征、实验室检查、影像学检查和特殊检查等多方面信息,进行综合分析,以明确诊断和指导治疗。
对于特殊人群如儿童、孕妇、老年人等,应特别注意其临床表现的差异性,以免延误诊断和治疗。
希望本文所述内容能为临床医生提供一定的参考价值,更好地指导临床实践。

泌尿系统疾病病人常见症状或体征的护理教案标题:深入了解泌尿系统疾病病人常见症状或体征的护理教案总结:泌尿系统疾病是指影响肾脏、膀胱、尿道和尿液排泄等器官的疾病。
在护理泌尿系统疾病病人时,我们需要对常见症状或体征有深入的了解,并提供相应的护理教案。
本文通过从浅入深的探讨,向您介绍了泌尿系统疾病的常见症状或体征,并为护理人员提供了一份有价值的教案,帮助他们更好地照顾和管理泌尿系统疾病病人。
一、尿量异常1. 多尿:多尿可能是泌尿系统疾病的常见症状之一,如糖尿病、慢性肾炎等。
护理教案建议检测尿液中的葡萄糖、蛋白质等指标,定期记录尿量以及尿液的颜色和气味。
饮食要合理搭配、均衡,避免过多的咖啡因和酒精摄入。
病人和护理人员要合理安排如厕时间,以减轻病人的不适感。
2. 少尿或无尿:少尿或无尿常见于急性肾衰、尿路梗阻等,可能会导致尿毒症。
护理教案建议密切观察尿量、质地和颜色的变化。
病人应该避免过多摄入盐分和饮水不足,护理人员要定期监测尿液有无血尿、白细胞等异常情况。
二、尿频、尿急、尿痛1. 尿频:尿频可能是尿路感染、膀胱炎等疾病的常见症状之一。
护理教案建议给予适当的饮水量,加强个人卫生习惯,以减少感染的风险。
饮食宜清淡,避免辛辣食物和饮品,如咖啡、茶等。
2. 尿急:尿急可能是泌尿系统疾病如膀胱过度活动、尿道炎等的症状。
护理教案建议病人进行耐心的膀胱训练,尽量延长排尿间隔时间。
避免摄入过多刺激性食物和酒精,保持充足的饮水量。
3. 尿痛:尿痛可能是泌尿系统感染或结石等引起的症状。
护理教案建议饮食宜清淡,避免辛辣食品和饮品,同时病人可以适量摄入含高碱度的饮品,如柠檬水。
多饮水可以帮助稀释尿液,减少尿液对尿道的刺激。
三、腹痛、背痛、恶心、呕吐1. 腹痛:泌尿系统疾病如尿路感染、肾结石等常常伴随腹痛。
护理教案建议给予病人适当的镇痛药物,并观察疼痛的部位、性质和持续时间。
病人应保持适当的卧床休息,避免过度运动。
2. 背痛:背部疼痛可能是肾脏疾病如肾结石、肾积水等的常见体征。

泌尿系感染诊断标准泌尿系感染是指细菌感染泌尿系统的疾病,包括膀胱炎、尿道炎、肾盂肾炎等。
泌尿系感染是常见的临床疾病,临床表现多样,且易于漏诊和误诊。
因此,准确的诊断对于泌尿系感染的治疗至关重要。
本文将介绍泌尿系感染的诊断标准,以帮助临床医生更好地诊断和治疗患者。
一、临床表现。
泌尿系感染的临床表现主要包括尿频、尿急、尿痛、尿道灼热感、尿失禁、尿色混浊、尿中带血、腰痛等症状。
部分患者还会出现发热、寒战、恶心、呕吐等全身症状。
需要注意的是,泌尿系感染在老年患者和免疫功能低下患者的表现可能不典型,容易被忽视。
二、实验室检查。
1. 尿常规检查,尿常规检查是泌尿系感染诊断的重要实验室检查手段。
阳性结果包括白细胞增多、蛋白质阳性、亚硝酸盐阳性等。
2. 尿培养,对于疑似泌尿系感染的患者,尿培养是确诊的金标准。
需要注意的是,尿培养前应采集新鲜尿标本,并且要避免细菌污染。
3. 血常规检查,对于有发热或全身症状的患者,可行血常规检查,观察白细胞计数和中性粒细胞比例是否升高。
三、影像学检查。
对于疑似肾盂肾炎的患者,可行B超、CT、MRI等影像学检查,以明确肾脏的病变情况。
此外,对于反复发作的泌尿系感染患者,还可以考虑行尿路造影等检查,排除泌尿系解剖结构异常。
四、其他检查。
1. 尿路造影,对于慢性泌尿系感染的患者,可行尿路造影检查,以明确泌尿系解剖结构的异常情况。
2. 免疫功能检查,对于反复发作的泌尿系感染患者,可行免疫功能检查,排除免疫功能低下的可能性。
综上所述,泌尿系感染的诊断需要综合临床表现、实验室检查、影像学检查和其他相关检查,以明确诊断、明确病因、制定合理的治疗方案。
希望本文能够帮助临床医生更好地诊断和治疗泌尿系感染患者,提高患者的生活质量。

泌尿系统疾病常见症状体征的护理一.肾源性水肿1.水肿是肾小球疾病最常见的临床表现。
按发生机制可分为肾炎性水肿和肾病性水肿。
肾炎性水肿,主要指肾小球滤过率下降,而肾小管重吸收功能相对正常造成球管失衡,导致钠水潴留而产生水肿,主要由肾小球肾炎引起;肾炎性水肿多从颜面部开始,重者可波及全身。
肾病性水肿,主要指血浆渗透压降低,液体从血管内进入组织间隙内,产生水肿,多见于肾病综合征;肾病性水肿一般比较严重,多从下肢部位开始,常为全身性、体位性和凹陷性。
2.护理措施及依据:体液过多A.休息:严重水肿应卧床休息,下肢明显水肿者卧床休息时可抬高下肢。
B.饮食护理:钠盐,限制钠盐摄入,予以低盐饮食,每天以2-3g为宜;液体,若每天尿量小于500ml或有严重水肿者需限制水的摄入,每天液体入量应不超过前一天24小时尿量加上不明显失水量(约500ml);蛋白质,若无氮质潴留,可给予0.8-1.0g/(kg*d)的优质蛋白,有氮质血症的水肿病人则应限制蛋白质的摄入,一般给予0.6-0.8g/(kg*d)的优质蛋白,慢性肾衰竭病人需根据GFR来调节蛋白质的摄入量;热量:补充足够热量;注意补充各种维生素。
C.病情观察:记录24小时出入液量,监测尿量变化;定期测量病人体重;监测生命体征;监测实验室检查结果。
D.用药护理:遵医嘱使用利尿剂。
二.尿路刺激征1.尿路刺激征:指膀胱颈和膀胱三角区受炎症或机械刺激而引起的尿频、尿急、尿痛。
2.护理诊断及措施:排尿障碍A.休息B.增加水分的摄入C.保持皮肤黏膜的清洁D.缓解疼痛E.用药护理三.肾性高血压:肾脏疾病常伴有高血压,称肾性高血压。
四.尿异常:尿量异常(少尿、无尿,多尿,夜尿增多);蛋白尿;血尿;白细胞尿、脓尿和菌尿;管型尿。
五.肾区痛:肾区痛系肾盂、输尿管内张力增高或包膜受牵拉所致,表现为肾区胀痛或隐痛、肾区压痛和叩击痛阳性。
多见于肾脏或附近组织炎症、肾肿瘤等。
案例引导患者,男,39 岁,间断性晨起眼睑水肿2 年。
4 天来,患者每天的尿量为200 mL左右,遂来院就诊。
体格检查:T 36.5 ℃,P 90 次/min,R 18 次/min,BP 145/.90 mmHg,眼睑水肿。
辅助检查:尿蛋白(++),白细胞计数每高倍镜视野3 个,红细胞计数每高倍镜视野30 个,血肌酐350 μmol/L,血尿素氮 7.9 mmol/L 。
考虑诊断:慢性肾炎、肾衰竭。
一、肾性水肿的护理肾性水肿是由肾脏疾病引起人体组织间隙过多液体积聚而导致的组织肿胀。
肾性水肿常见于各种肾炎和肾病患者,是肾小球疾病最常见的症状。
各种急、慢性肾炎,肾病综合征,急、慢性肾衰竭均可引起水肿。
肾炎性水肿主要由肾小球滤过率下降,水钠滤过减少,而肾小管重吸收功能正常,即球- 管失衡,引起水钠潴留而导致。
1. 临床分类1)肾炎性水肿2)肾病性水肿蛋白尿可引起显著低蛋白血症,血浆胶体渗透压下降,体液移向组织液是造成水肿基本的原因。
此外,血容量下降可使肾素- 血管紧张素- 醛固酮系统活性增加,使醛固酮释放和抗利尿激素分泌增加,钠、水重吸收增多,水肿加重。
因组织间隙蛋白含量低,肾病性水肿常呈全身性。
一、肾性水肿的护理1)健康史评估护士应询问患者在发病前1 ~ 3 周有无上呼吸道感染史2. 护理评估3)辅助检查评估护士应了解患者的尿常规、尿蛋白定性和定量检查、血清电解质、肾功能指标等有无异常。
2)身体状况评估护士应评估患者水肿的发生时间、范围、程度,使其加重或减轻的因素,全身营养、皮肤状况;4)社会心理评估肾性水肿发展到中、重度时会影响患者的精神状况.一、肾性水肿的护理一、肾性水肿的护理3. 护理诊断(1)体液过多:与肾小球滤过功能下降致水钠潴留或大量蛋白尿有关。
(2)有皮肤完整性受损的危险:与水肿时皮肤营养不良有关。
护士应嘱轻度水肿者卧床休息;嘱严重水肿者取平卧位卧床休息,以增加肾血流量,减轻水钠潴留。


第十二章泌尿系统症状第一节局部和反射痛泌尿生殖系肿瘤可以引起腰部、腹部、会阴、腹股沟和腰骶部疼痛。
疼痛性质可以有持续性或阵发性绞痛、钝痛和刺痛。
疼痛可以是局部的,即疼痛发生于有疾病的器官附近,也可以是反射性的,即疼痛发生于远离疾病器官的部位。
一、肾脏疼痛肾脏疼痛包括肾区绞痛和钝痛。
疼痛部位在患侧肋脊角。
绞痛的典型表现为患侧腰部突然发生剧烈绞痛,并沿着同侧输尿管走行向下腹部、腹股沟、睾丸、外阴和大腿内侧放射,患者坐卧不安,绞痛时往往伴发恶心、呕吐、血尿、出汗甚至出现虚脱或休克。
疼痛多为阵发性发作,轻者数小时,随梗阻解除而缓解,重者可反复发作达一周以上。
原因常常是由于结石、凝血块或肿瘤组织阻塞输尿管,导致输尿管和肾盂壁平滑肌痉挛引起肾盂内压急剧升高而致,常见于肾输尿管结石,也可发生于肾肿瘤、肾积水部分梗阻者。
肾绞痛应该和某些急腹症如急性阑尾炎、胆道结石、卵巢囊肿扭转和急性输卵管炎等鉴别。
肾脏钝痛常常是由于肾脏肿胀或炎症引起,常为一侧或双侧感到酸胀不适的疼痛,往往局限于腰部的脊肋角区,多为持续性,常见于肾挫伤、肾内或肾周感染、肾周脓肿、肾或输尿管结石、肾积水和肾脏肿瘤。
肾下垂病人可出现肾脏绞痛或钝痛。
二、排尿痛指病人排尿时膀胱区及尿道痛。
膀胱病变引起的疼痛常位于耻骨上方,为持续性胀痛或不适感,且常和排尿有关,输尿管下端或膀胱病变,疼痛有时放射到尿道外口或阴茎头。
常见原因是膀胱感染、结石、异物以及膀胱肿瘤。
病因可为单一,也可以多种因素共同存在,相互影响。
尿道炎症或结石及肿瘤组织块梗阻引起的疼痛表现为尿道烧灼感或刺痛。
疼痛常常是由于感染或占位对膀胱或尿道粘膜或深层组织的刺激,引起膀胱或尿道的痉挛性收缩及神经反射所致。
疼痛的性质呈烧灼样或刀割样,在排尿或尿终末时加重,排尿结束逐渐减轻或消失。
尿痛在排尿结束后不减轻或不消失,或不排尿时也有疼痛,病变可能在前列腺或尿道周围器官,晚期膀胱肿瘤侵及膀胱深肌层和周围组织可出现尿痛合并耻骨上、会阴及腰骶部疼痛。