形成肢体导联心电图
- 格式:ppt
- 大小:849.51 KB
- 文档页数:30

心电图形成原理
心电图是测量和记录心脏电活动的一种方法,可以帮助医生判断心脏是否正常工作。
它的形成原理是基于心脏肌肉收缩时产生的微弱电信号。
心脏电活动源于心脏内的起搏传导系统,其由赫氏束、希氏束、浦肯野纤维等组成,这些特殊细胞能够产生电脉冲。
这些电脉冲通过心脏肌肉传导,引起心脏收缩和舒张。
心电图的记录从胸壁或四肢表面的电极上测得电信号,这些电信号是心脏电活动的体现。
测量心电图通常需要使用导联,也称为电极贴片,将电信号传输到心电图仪上。
在记录心电图时,通常使用标准的十二导联技术,包括六个肢体导联和六个胸前导联。
肢体导联电极被放置在右手腕、左手腕和左脚踝上,胸前导联电极则被放置在胸壁上。
当心脏收缩时,电信号从起搏传导系统开始传导,通过心脏肌肉。
这些电信号在肌肉之间的传导过程中会被电极捕获和测量,然后通过导联传输到心电图仪。
心电图仪会将电信号转换为图形波形,这些波形对应着心脏在收缩和舒张过程中的电活动。
常见的心电图波形包括P波、QRS波群和T波。
P波代表心脏的心房收缩,QRS波群代表心室收缩,T波代表
心室舒张。
通过观察这些波形的形态、振幅和时程,医生可以
判断心脏的节律、传导和肌肉功能是否正常。
总的来说,心电图形成的原理是基于心脏电活动在心肌传导过程中产生的电信号,通过电极测量和传输到心电图仪,最终转换为图像波形,用于医生分析和诊断心脏疾病。

正常心电图正常心电图心电图是空间心电向量环经过两次投影而产生的。
第一次投影是指空间心电向量环在平面(额面、横面、侧面)上的投影,产生平面心电向量环的过程。
第二次投影是指平面心电向量环在导联轴上的投影,产生标准心电图的过程。
额面心电向量环投影在六轴系统中,产生肢体导联心电图,即Ⅰ、Ⅱ、Ⅲ、aVR、aVL、aVF;横面心电向量环投影在横面(V1-V6导联),产生V1-V6导联心电图。
说明心电图与心电向量环图关系密切。
第一节心电图测量心电图是一组具有正、负向波的综合曲线,可显示在心电示波器上,也可用描笔将图形记录在有正方形小格的记录纸上。
心电图记录纸上横向坐标可以检测各波的宽度。
即时间。
每小格距离为1.0mm,采用25 mm/s的纸速时,则横坐标上1.0mm的距离等于0.04s,根据需要可以提高走纸速度。
如成倍提高至50 mm/s或100mm/s,则每小格1.0mm表示0.02s或0.01s.心电图记录纸上的纵向坐标可以检测各波的振幅。
即输入1.0mv 的定标电压,正好能使心电图机的描笔上下移动10mm,即每1.0mm 的振幅相当于0.1mv的电压,在实际操作中可根据具体情况而改变定标电压。
如受检者心电波形振幅过小者可加倍输入,振幅过大者可减半输入。
一、心率的计算测量P-P(或R-R)间期(一个心动周期的时间),以秒(s)表示,带入下列公式,即为每分钟心房或心室率。
若心律不齐,则需测量5个以上P-P(或R-R)间期的平均值代入公式。
心率=60/P-P(或R-R)间期,例如:R-R间期为0.8 s.,则心率为60/0.8=75次/分。
二、各波段振幅的测量首先检查电压是否正确。
基线(等电位线)应以T-P段为准。
因此时心脏无电流活动,电位等于零。
测量向上的波,自基线的上缘垂直至波顶,测量向下的波,自基线的下缘垂直至博得底端;若为双向波,上下振幅的绝对值之和为其电压数。
三、各波段时间的测量选择比较清楚的导联进行,测量时从该波起始部分内缘,量至终止部分外缘。

以下是经过润色后的心电图导联详解:探索心电图导联的奥秘,为您揭开生命的律动之谜。
在心电图的专业领域,导联扮演着至关重要的角色。
它们是用来记录心脏电活动的电极位置和连接方式,确保医生能够准确捕捉心脏的每一次跳动。
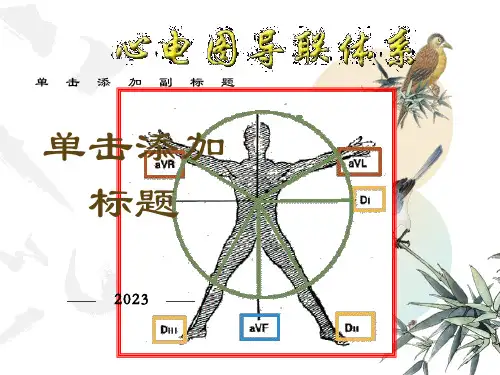
在广泛采纳的国际通用导联体系中,我们采用了常规12导联体系。
这12个导联包括标准肢体导联I、II、III以及加压单极肢体导联aVR、aVL、aVF,它们与我们的肢体相连,捕捉着身体各部位的电信号。
此外,还有V1~V6这6个胸导联,它们作为单极导联,负责监测我们胸部的电活动。
每一个导联都有其独特的职责和功能。
标准肢体导联,也被称为双极导联,它们通过记录两肢体之间的电位差,为我们提供了心脏的整体视图。
而加压单极肢体导联则通过一个电极显示电位,另一电极电位为零的方式,使得我们能够观察到更为微妙的电位变化。
在心电图的实际检测中,肢体导联的电极按照特定的颜色标准放置在相应的位置上:红色电极位于右上肢手腕部,黄色电极位于左上肢手腕部,绿色电极位于左下肢足踝部,而黑色电极则位于右下肢足踝部。
这样做的目的是为了确保每个电极都能准确无误地捕捉到心脏的电活动。
胸导联作为单极导联,它们的作用是捕捉胸部各部位的电活动。
在检测时,正电极被放置在胸壁的特定部位,而其他肢体导联的电极则通过5 K电阻与负极连接构成中心电端,确保心电图记录的准确无误。
总结:心电图导联作为监测心脏电活动的关键工具,在医学诊断中发挥着至关重要的作用。
通过了解这些导联的原理和功能,我们可以更好地理解心电图背后的生命律动,为我们的健康保驾护航。
心电图导联包括肢体导联和胸前导联,各有不同的具体位置:1. 肢体导联:肢体导联包括4个不同颜色的夹子,通常红色夹子位于患者右上肢手腕处,黑色夹子位于患者右下肢脚腕处,黄色夹子位于患者左上肢手腕处,绿色夹子位于患者左下肢脚腕处。
2. 胸前导联:胸前导联是通过6个不同颜色的能吸附于皮肤表面的球来反映,通常用V1-V6来表示。

心电图肢体导联位置心电图肢体导联位置:心电图肢体导联是心电图检查中最基本的一种导联方式,包括三个肢体导联:I导联(左右臂电位差)、II导联(左腿电位差)、III导联(右腿电位差)。
I导联:将左手电极和右手电极贴在下面的位置:左手电极位置:在左手腕正中央,钳子向左,向心脏方向;右手电极位置:在右手腕正中央,钳子向右,向心脏方向。
II导联:将左手电极贴在左臂中段外侧的位置,右手电极贴在右手腕直下的位置,左腿电极贴在左膝盖的前方,位置大概是“费”字的中间点。
左手电极位置:在左手肘关节和肩膀之间,离肘关节大致1/3处;右手电极位置:在右手腕内侧,离手腕关节1-2cm;左脚电极位置:在左脚踝的前下方,离踝关节2-3厘米。
III导联:将左手电极贴在左手腕上方的位置,右手电极贴在右手腕下方的位置,左腿电极贴在左膝盖的前方。
左手电极位置:在左手腕内侧,离手腕关节1-2cm;右手电极位置:在右手腕内侧,离手腕关节1-2cm;左脚电极位置:在左膝盖前方的位置,距离左膝盖大概3-4cm 的位置。
治疗方法:心电图肢体导联是一种无创、无痛的检查方法,通过贴上电极,记录心电图信号,诊断心脏病变。
通常情况下,检查前无需空腹,但最好不吃过多、过于油腻的食物,保持心情平静,不要激动或紧张。
1.准备工作患者需要脱掉上衣,胸前贴上心电图导联贴片,以保证记录的心电信号质量。
一般来说,电极的粘贴应该保持整洁,不要有肥皂、油脂等影响导电的物质。
如果皮肤有擦伤、烧伤等情况,需要先进行消毒处理,然后再进行贴片。
2.取样录入安装好导联以后,医生会开始记录心电信号,这个过程中患者需要尽量保持身体安静,不要突然的移动身体,以免影响心电图记录的信号质量。
3.结束检查检查结束后,患者需要把导联贴片撕下,同时清洁皮肤,不要让电极上留下粘着物。
需要注意的事项:1.心电图检查对皮肤有一定的刺激性,一些人可能会出现皮肤红肿、过敏、瘙痒等情况,如果出现这种情况,需要及时就医,并告知医生检查的情况。


标准肢体导联标准肢体导联是心电图检查中的重要内容,通过记录心脏电活动的变化,可以帮助医生判断心脏功能和诊断心脏疾病。
在进行心电图检查时,通常会使用标准肢体导联(I、II、III导联)来观察心脏的电活动。
下面将详细介绍标准肢体导联的相关知识和应用。
I导联是指将左臂电极(负极)和右臂电极(正极)连接到心电图仪器上,通过这种连接方式可以记录心脏电活动在冠状面上的变化。
II导联是将左腿电极(负极)和右臂电极(正极)连接到心电图仪器上,通过这种连接方式可以记录心脏电活动在冠状面和水平面上的变化。
III导联是将左腿电极(负极)和左臂电极(正极)连接到心电图仪器上,通过这种连接方式可以记录心脏电活动在水平面上的变化。
这三种标准肢体导联可以全面地观察心脏电活动在不同平面上的变化情况,有助于医生进行心电图的分析和诊断。
在进行心电图检查时,医生通常会观察标准肢体导联下的心电图波形,包括P波、QRS波和T波。
P波代表心房肌的兴奋和收缩,QRS波代表心室肌的兴奋和收缩,T波代表心室肌的复极。
通过观察这些波形的形态和时间间隔,可以帮助医生判断心脏的起搏和传导功能是否正常,是否存在心律失常等问题。
除了观察心电图波形,标准肢体导联还可以用于诊断心脏病变的位置和程度。
比如,通过观察I导联下的ST段变化,可以判断心脏的前壁和侧壁是否存在缺血或梗死;通过观察II导联下的ST段变化,可以判断心脏的下壁是否存在缺血或梗死;通过观察III导联下的ST段变化,可以判断心脏的下壁和后壁是否存在缺血或梗死。
因此,标准肢体导联在心电图检查中具有重要的临床意义。
在进行心电图检查时,医生需要严格按照操作规程来连接标准肢体导联,保证心电图信号的准确性和可靠性。
同时,患者在进行心电图检查时也需要配合医生的操作,保持身体的稳定和放松,避免因体位改变和肌肉活动而影响心电图信号的记录。
总之,标准肢体导联是心电图检查中的重要内容,通过观察心电图波形和ST段变化,可以帮助医生判断心脏功能和诊断心脏疾病。


心电图肢体导联波形产生的原理心电图是通过记录心脏在工作过程中产生的电信号来评估心脏健康状况的一种常用方法。
心电图记录包括肢体导联和胸导联,其中肢体导联是最基本的记录方式之一。
那么,心电图肢体导联波形产生的原理是什么?要理解心电图肢体导联波形的产生原理,首先需要了解心脏的电生理过程。
心脏是一个由肌肉组成的器官,它会自发地发生节律性的脉搏,并通过电信号传导来协调心脏收缩和舒张的过程。
这些电信号可以通过肢体导联的电极传感器记录下来,形成心电图波形。
肢体导联是一种对心脏电活动进行记录的方法,使用四个电极分别放置在右手腕(RA)、左手腕(LA)、右踝(RL)和左踝(LL)上。
这些电极可以捕捉到心脏电信号经过胸部和四肢传导的过程。
心脏的电信号是由心脏起搏点生成的,主要包括窦房结、房室结、希氏束和浦肯野纤维等。
当窦房结生成一个电信号时,这个信号会传导到心房肌,使得心房收缩;之后,信号会经过房室结延迟传导到希氏束和浦肯野纤维,最终传导到心室肌,引起心室收缩。
这个过程可以用心电图波形来表示。
当心脏电信号传导到四肢导联的电极上时,会生成相应的电信号波形。
根据肢体导联的位置,可以捕捉到心脏电信号在不同方向上的传导情况。
具体来说,RA 和LA之间的电极可以记录下心脏电信号在水平传导方向上的波形,RL和LL之间的电极可以记录下心脏电信号在垂直传导方向上的波形。
正常情况下,心电图肢体导联波形的特征是有序的,呈现出明确的P波、QRS 波群和T波等特征。
P波代表心房的收缩,QRS波群代表心室的收缩,T波代表心室的复极过程。
这些波形特征反映了心脏的节律和传导情况,能够评估心脏的健康状况。
然而,当心脏发生异常情况时,心电图肢体导联波形会发生变化。
例如,心房扑动或颤动会使得P波消失;心室肥厚或扩张会导致QRS波群增宽或变形;心室复极异常则会引起T波改变。
这些异常波形特征可以为医生提供诊断心电图异常的依据。
总的来说,心电图肢体导联波形产生的原理是通过放置在四肢上的电极记录心脏电信号的传导过程。

标准肢体导联标准肢体导联是心电图检查中常用的导联方式之一,它是通过四个电极分别贴在四肢上,记录心脏电活动的一种方法。
标准肢体导联通常包括I、II、III、aVR、aVL和aVF六个导联,它们可以提供关于心脏电活动的不同角度和方向的信息,有助于医生准确判断心脏的功能和病变情况。
在进行心电图检查时,正确贴好肢体电极是非常重要的。
一般来说,I导联的电极贴在右手腕,II导联的电极贴在左手腕,III 导联的电极贴在左踝部。
aVR导联的电极贴在右手腕,aVL导联的电极贴在左手腕,aVF导联的电极贴在左踝部。
正确的贴电极位置可以确保心电图记录的准确性和可靠性。
对于医生来说,标准肢体导联提供了丰富的心脏电活动信息。
I 导联记录了心脏电偶极的横向变化,II导联记录了心脏电偶极的前后变化,III导联记录了心脏电偶极的斜向变化。
aVR、aVL和aVF 导联则提供了关于心脏电活动在三维空间中的不同角度的信息。
通过综合分析这些导联记录的数据,医生可以了解心脏的整体电活动情况,判断心脏是否存在异常。
标准肢体导联在临床诊断中有着广泛的应用。
它可以帮助医生诊断心律失常、心肌缺血、心肌梗死等心脏疾病。
通过观察心电图记录的P波、QRS波和T波的形态和时间间隔,医生可以判断心脏的起搏和传导功能是否正常,及时发现心脏病变。
因此,标准肢体导联是心电图检查中不可或缺的重要部分。
除了标准肢体导联,还有其他导联方式如胸导联、特殊导联等,它们可以提供不同角度和深度的心脏电活动信息,为医生提供更全面的诊断依据。
在临床实践中,医生通常会结合多种导联方式进行分析,以确保对心脏病变的准确诊断。
总的来说,标准肢体导联是心电图检查中一种简单而有效的记录方式,它能够提供丰富的心脏电活动信息,帮助医生及时发现和诊断心脏疾病。
正确贴好肢体电极、准确分析导联记录的数据对于心电图检查的准确性和可靠性至关重要。
希望本文能够帮助大家更好地了解标准肢体导联的重要性和作用,提高对心脏健康的关注和重视。

标准肢体导联标准肢体导联是心电图检查中的一种重要方法,通过测量心脏电活动的变化,可以帮助医生判断心脏功能和心脏病变的情况。
标准肢体导联通常包括I、II、III、aVR、aVL和aVF六个导联,下面将详细介绍这些导联的特点和应用。
I导联是将左手腕电极(负极)和右手腕电极(正极)连接,用来记录心脏电活动沿着水平方向的变化。
II导联是将左脚踝电极(负极)和右手腕电极(正极)连接,用来记录心脏电活动沿着垂直方向的变化。
III导联是将左脚踝电极(负极)和左手腕电极(正极)连接,用来记录心脏电活动沿着斜向的变化。
这三个导联构成了肢体导联的基本框架,可以帮助医生判断心脏电活动的整体情况。
aVR、aVL和aVF三个导联则是构成了前壁导联的框架,它们分别反映了心脏电活动在不同平面上的变化。
aVR导联是将右手腕电极(负极)连接到左脚踝电极(正极),aVL导联是将左手腕电极(负极)连接到右脚踝电极(正极),aVF导联是将左脚踝电极(负极)连接到右脚踝电极(正极)。
这三个导联可以帮助医生更全面地了解心脏电活动在不同平面上的情况,有助于诊断心脏病变的类型和范围。
在进行心电图检查时,正确使用标准肢体导联是非常重要的。
首先,操作人员应该准确精细地贴好电极,确保导联的连接稳定可靠。
其次,患者在进行心电图检查时应该放松身体,保持呼吸平稳,避免肌肉颤动或运动造成心电图波形的干扰。
最后,医生在解读心电图时应该结合患者的临床症状和体征,全面分析心电图的各项指标,做出准确的诊断和判断。
总之,标准肢体导联是心电图检查中的重要组成部分,正确使用和解读肢体导联可以帮助医生及时发现心脏病变,为患者制定合理的治疗方案提供重要依据。
因此,在临床实践中,我们应该重视标准肢体导联的应用,不断提高操作技能和解读水平,为患者的健康保驾护航。
肢体导联肢体导联是一种医学检查技术,用于监测和诊断心电图(ECG)信号。
它通过将电极连接到患者的四肢,以记录和分析心脏的电活动。
肢体导联广泛应用于临床实践中,是心电图检查中重要的一部分。
本文将介绍肢体导联的原理、应用及其在临床诊断中的意义。
肢体导联的原理基于心脏的电活动在身体各个部位之间的传播。
在正常情况下,心脏的电位波动由心房开始,然后传导到心室,最终使心脏收缩。
这一过程产生的电信号可以通过电极放置在肢体上进行测量和记录。
常用的肢体导联有三种,分别是I导联、II导联和III导联。
I导联是将右手(R)作为负极,左手(L)作为正极。
II导联是将右手(R)作为负极,左脚(F)作为正极。
III导联是将左手(L)作为负极,左脚(F)作为正极。
通过这三种导联的组合,医生可以获取到心脏从不同角度传导的信息,进而全面了解心脏的电活动情况。
肢体导联在临床上的应用非常广泛。
它可以用于检测心脏节律异常、心脏传导阻滞以及心肌缺血等心脏病的病情诊断。
例如,在心脏节律异常的情况下,肢体导联可以帮助医生确定心脏是否存在心房颤动、心室颤动等心律失常。
此外,肢体导联还能够检测出传导系统的异常,如房室传导阻滞和束支传导阻滞等。
对于心肌缺血的诊断,肢体导联可以提供心肌缺血的指示,如ST段抬高或压低等,帮助医生做出相应的处理措施。
在肢体导联的应用中,正确的电极放置非常重要。
电极的接触质量会直接影响到心电图的质量和信号的准确性。
因此,医生在进行肢体导联时需要确保电极与患者的肢体间没有空气间隙,以保证信号的传递和记录准确。
肢体导联作为心电图检查中的重要组成部分,对于临床诊断具有重要意义。
它提供了一种快速、无创的检查方法,可以帮助医生快速获取关于心脏电活动的信息,辅助他们进行心脏病的诊断和治疗。
尤其是在急诊科和心内科等领域,肢体导联得到广泛的应用,为患者的健康提供了重要的帮助。
总结而言,肢体导联是一种重要的医学检查技术,用于监测和诊断心脏的电活动。
心电图标准肢体导联心电图是临床上常用的一种检查方法,通过记录心脏电活动的变化来诊断心脏疾病。
心电图检查时需要进行多导联记录,其中标准肢体导联是最基本的导联方式之一。
接下来,我们将详细介绍心电图标准肢体导联的相关知识。
首先,我们来了解一下标准肢体导联的位置。
标准肢体导联包括三个导联,I、II和III。
其中,I导联位于右手腕和左手腕之间,记录两者之间的电压差;II导联位于右手腕和左脚踝之间,记录右手腕和左脚踝之间的电压差;III导联位于左手腕和左脚踝之间,记录左手腕和左脚踝之间的电压差。
这三个导联的位置相对固定,是进行心电图检查时必须准确放置的位置。
其次,我们来了解一下标准肢体导联的特点。
标准肢体导联主要用于记录心脏沿垂直方向的电活动,可以反映心脏的前后方向的电轴。
通过I、II和III导联的记录,可以了解心脏在前后方向上的电活动情况,对于诊断心脏疾病具有重要的临床意义。
接着,我们来介绍一下标准肢体导联的操作方法。
在进行心电图检查时,医护人员需要将导联电极粘贴在患者的身体特定位置上,确保导联记录的准确性。
对于标准肢体导联来说,需要将电极粘贴在患者的右手腕、左手腕和左脚踝位置上,粘贴时要注意保持电极与皮肤的贴合度,避免出现信号干扰或漂移。
在操作过程中,医护人员还需要耐心向患者解释操作步骤,让患者配合完成导联的放置。
最后,我们来总结一下标准肢体导联的临床意义。
标准肢体导联是心电图检查中最基本的导联方式之一,通过记录心脏沿垂直方向的电活动,可以为临床诊断提供重要的依据。
在实际操作中,医护人员需要严格按照操作规范进行导联的放置,确保记录的准确性和可靠性。
同时,患者也需要配合医护人员完成导联的操作,以保证检查结果的准确性。
总之,标准肢体导联是心电图检查中不可或缺的一部分,对于诊断心脏疾病具有重要的临床意义。
医护人员和患者在进行心电图检查时,都需要认真对待标准肢体导联的操作,以确保检查结果的准确性和可靠性。
希望本文能够帮助大家更加深入地了解心电图标准肢体导联的相关知识,为临床实践提供参考。
通用中医全科模拟题2021年(32)(总分92.11, 做题时间120分钟)A3/A4型题1.患者男性,62岁,阵发性胸闷、气短1个月。
常规心电图示窦性心动过缓。
动态心电图发现夜间有显著的窦性心动过缓伴交界性逸搏心律。
此患者显示出的起搏点位于SSS_SINGLE_SELA窦房结、房室交界区B窦房结、心室内特殊传导纤维C房室结、心室内特殊传导纤维D希氏束、心室内特殊传导纤维E心房内特殊传导纤维、心室内特殊传导纤维该题您未回答:х该问题分值: 2.69答案:A具有起搏功能的结构有窦房结、房室结、希氏束、心房内特殊传导纤维和心室内特殊传导纤维。
自律性最高的是窦房结,当窦房结自律性下降,发生窦性心动过缓时,次级起搏点房室交界区替代窦房结工作,形成交界性逸搏心律,防止心脏停搏。
房室交界区的功能包括:①起搏功能(次级起搏点作用);②兴奋传导作用,即将心房的冲动传导到心室;③传导延迟作用,即激动传导在此缓慢进行,使心房和心室肌顺序收缩;④过滤冲动作用,即减少心房过快的激动(例如,心房颤动冲动),保证心室以基本正常的频率收缩。
2.男性,25岁,动态心电图记录到白天清醒时的平均心率为85次/分,夜间睡眠时的平均心率为55次/分。
关于正常窦房结的描述,正确的是SSS_SINGLE_SELA其内有发放起搏信号的T细胞,频率60~100次/分,血供来自窦房结动脉B其内有发放起搏信号的P细胞,频率40~60次/分,血供来自房室结动脉C其内有发放起搏信号的T细胞,频率60~100次/分,血供来自房室结动脉D其内有发放起搏信号的P细胞,频率40~60次/分,血供来自窦房结动脉E其内有发放起搏信号的P细胞,频率60~100次/分,血供来自窦房结动脉该题您未回答:х该问题分值: 2.63答案:E3.运动时心率增快,表明窦房结自律性增加。
在静息状态下,自主神经对窦房结自律性的调节起主导作用的是SSS_SINGLE_SELA迷走神经张力增高B迷走神经张力减低C交感神经张力增高D交感神经张力减低E以上都不对该题您未回答:х该问题分值: 2.63答案:A4.男性,30岁,体检心电图示窦性心律,正常心电图。