最新颈内静脉穿刺置管术资料
- 格式:doc
- 大小:15.00 KB
- 文档页数:7

颈内静脉穿刺置管术颈内静脉解剖简介:颈内静脉位于颈动脉的外侧,切稍靠前;行至甲状软骨水平,颈内静脉正好在胸锁乳突肌后面。
若将锁骨作为底边、胸锁乳突肌胸骨端的外侧缘和锁骨段的内侧缘,共同围城一个三角形,颈内静脉到达此三角形顶部时位置较浅,向下至锁骨后方汇入锁骨下静脉。
在汇入锁骨下静脉之前,颈内静脉在三角形内,由稍靠外逐渐移向靠内(即从胸锁乳突肌锁骨头的内侧缘,向三角形中间靠拢)。
此时,颈总动脉伴气管而行,位置偏向深部;臂丛神经下行到这里,与锁骨下静脉之间,为前斜角肌所分隔;而膈神经又在前斜角肌的前侧。
颈内静脉穿刺置管目的1.迅速开通大静脉通道,便于输液、输血等抢救治疗。
2.监测中心静脉压,指导补液3.静脉输液低渗、高渗及刺激性溶液(高能营养,化疗药物等)4.需长期补液及外周静脉条件差的患者5.静脉造影或颈静脉治疗:如进行血液透析或血浆置换、静脉支架植入、介入手术等。
颈内静脉穿刺路径的选择●前侧径路:用左手食指和中指在胸锁乳突肌中点前缘触及到颈动脉搏动,并将其向内侧推开,在颈总动脉外侧0.5cm处进针2-3cm穿入颈内静脉。
此径路易误入颈总动脉。
●中央径路:锁骨与胸锁乳突肌锁骨头和胸骨头所形成的三角形的顶点。
颈内静脉正好位于三角形的中心位置,约锁骨上3-5cm,针尖指向同侧乳头,针轴与皮肤呈30-45°。
一般选择中路,此点可直接触及颈总动脉,不易误入颈动脉也不易伤及胸膜腔。
方法方便可靠。
●后侧径路:在胸锁乳突肌外侧缘的中下⅓交点,约锁骨上5cm处进针。
针尖于胸锁乳突肌锁骨头的深部指向胸骨上切迹。
针尖不宜过度向内侧深入,以免损伤颈总动脉,甚至传入气管内。
如果患者血管条件允许,通常都会选择右侧颈内静脉:○1距上腔静脉较劲○2可以避免误伤胸导管○3右侧胸膜顶较左侧胸膜顶低○4右侧颈内静脉走形较直,而左侧较迂曲。
操作步骤:1.摆体位:操作者站在患者头前。
患者去枕仰卧,头转向左侧,轻度后仰,置病人于Trendelenburg位(垂头仰卧位),但病人有颅内高压、严重肺动脉高压、充血性心力衰竭或呼吸困难不应取此体位。

颈内静脉穿刺置管术考核颈内静脉穿刺置管术是一种常见的医疗技术,用于在颈内静脉中插入导管,以便输液、输血或进行其他治疗。
这项考核内容涵盖有关颈内静脉穿刺置管的相关知识和技术操作。
一、颈内静脉穿刺置管的定义和适应症颈内静脉穿刺置管是一项将导管插入颈内静脉进行静脉内置管的技术。
适应症包括但不限于需要长期静脉内输液、需要频繁采血检查、需要持续监测中心静脉压等。
二、颈内静脉穿刺置管的解剖和生理学知识颈内静脉位于颈部,与头脑血管供应有关。
了解颈部血管解剖,特别是颈内静脉的位置和走向,对于成功进行穿刺置管非常重要。
此外,还需了解静脉内压力的变化和静脉瓣膜的功能,这些知识对于选择置管的合适位置和防止并发症有着重要的指导作用。
三、颈内静脉穿刺置管的先决条件和术前准备在进行颈内静脉穿刺置管术之前,需对患者进行全面的评估,以确保患者的安全。
评估时需根据患者的年龄、病情和病史等因素,选择合适的置管器材。
同时,还需准备好必需的消毒液、导管、引导针、注射器等器械和物品。
四、颈内静脉穿刺置管的操作步骤具体的操作步骤包括:1. 患者的准备,包括让患者保持平卧位,并清洗颈部。
2. 患者外周静脉置管,用来输液预防感染和维持补液。
3. 皮肤消毒,用无菌酒精覆盖穿刺部位并使用交叉清理方法清洁。
4. 穿刺,使用穿刺针穿刺颈内静脉,以保证正常血流进入针腔。
5. 第一次排气,即打开上方的三通,让空气排进,冲洗静脉。
6. 导管插入,将导管沿着穿刺针缓慢插入静脉,并在适当时间内停止导管前移。
7. 补液,将注射器与导管相连,并根据医嘱给予患者合适的液体。
8. 保护导管,使用透明敷料和固定带将导管固定。
五、颈内静脉穿刺置管的并发症和处理方法颈内静脉穿刺置管术虽然已经成为常规操作,但仍然存在一定的并发症风险。
常见的并发症包括穿刺部位感染、动脉穿孔、心律失常等。
在操作中,要特别注意避免这些并发症的发生,并做好处理和护理工作。
六、颈内静脉穿刺置管术的操作要点和技巧颈内静脉穿刺置管术是需要丰富经验和技巧的操作。

康平县人民医院
患者姓名: 性别: 年龄(岁): 住院号/门诊号: 科别:
颈内静脉穿刺——置管手术记录
手术日期:
术前诊断:慢性肾功能衰竭、尿毒症
拟施手术:右颈内静脉置管术
术后诊断:同术前诊断
实施手术:右颈内静脉置管术
麻醉方式:局部麻醉
手术医师:
麻醉医师:
护士:
手术过程:
1.患者平卧位,头转向左侧,常规皮肤消毒、铺无菌单,取右胸锁乳突肌夹角顶点为穿刺点,以1%利多可因局部麻醉。
2.试穿成功后,以穿刺针刺入颈内静脉,置入导丝,退出穿刺针。
3.以扩皮器沿导丝扩张皮下软组织,退出扩皮器。
4.双腔静脉导管沿导丝置入,退出导丝。
5.肝素盐水封管。
6.缝合固定留置导管。
7.无菌纱布包扎。
患者术中术后无不适,手术顺利。
记录者:
记录日期:。



一文读懂丨颈内静脉穿刺置管术展开全文前面我们已介绍过锁骨下静脉穿刺,今天详细介绍颈内静脉穿刺置管术!作者:麻醉小医来源:医学界麻醉频道中心静脉穿刺置管术是建立快速、安全、有效的深静脉通道以抢救危重患者的一种重要手段,已逐步推广应用于大手术中输血输液、静脉高营养疗法、中心静脉压测定、插入肺动脉导管、经静脉放置起搏导管等情况,常用的穿刺位置有股静脉、颈内静脉、锁骨下静脉。
前面我们已介绍过锁骨下静脉穿刺,今天详细介绍颈内静脉穿刺置管术!1、解剖结构颈内静脉直径平均约1.3cm,最大可达2.4cm,其解剖位置比较固定。
颈内静脉起始于颅底,在颈部颈内静脉全程由胸锁乳突肌覆盖。
上部颈内静脉位于胸锁乳突肌前缘内侧,中部位于胸锁乳突肌锁骨头前缘的下面、颈总动脉的前外方,在胸锁关节处与锁骨下静脉汇合成无名静脉入上腔静脉,是头颈部静脉回流的主干。
2、穿刺部位:左、右的选择颈内静脉左右两侧均可选用,但优先选择右侧,这主要是因为:(1)右侧颈内静脉到达上腔静脉的路径较直接,置入血管的导管长度要短,且大部分右侧颈内静脉直径要大于左侧颈内静脉。
(2)导管从左侧颈内静脉到上腔静脉需要经过两个方向相反的弯曲(颈内静脉、头臂静脉和上腔静脉形成,且左侧颈内静脉与同侧头臂静脉形成的夹角近似直角),置管过程中这两个弯曲易使导丝置入困难。
(3)左侧肺尖高于右侧肺尖,左侧颈内静脉穿刺增加了气胸的风险;胸导管注入左静脉角,左侧颈内静脉穿刺的反复尝试,增加了胸导管损伤的风险。
(4)右侧颈内静脉位于颈总动脉外侧解剖位较多(头部由中立位旋转时,外侧解剖位减少:右侧由40%减至21%,左侧由26.5%减至10.5%),且右侧颈内静脉与颈总动脉的重叠较少(头部由中立位开始扭转时,右侧由23.3%增至32.9%,左侧由35.3% 增至52.8%)。
右侧颈内静脉的这种解剖生理特点相对于左侧降低了误伤颈总动脉的风险。
3、穿刺入路:前、中、后的选择(1)前路:平卧,头略转向对侧,操作者的左手中、示指在中线旁开约3cm 于胸锁乳突肌前缘向内推开颈总动脉,确认胸锁乳突肌前缘中点进针,针干与皮肤(冠状面)呈30°~45°角,针尖指向同侧乳头或锁骨中、内1/3交界处前进,常在胸锁乳突肌中段后面进入静脉。

医院手术室颈内静脉穿刺置管技术经体表穿刺至相应的静脉,插入各种导管至大血管腔内或心腔,利用其测定各种生理学参数,同时也可为各种治疗提供直接便利通路,是重症病房、大手术抢救治疗危重患者不可缺少的手段。
1.适应证(1)外周静脉穿刺困难。
(2)长期输液治疗。
(3)大量、快速扩容通道的建立。
(4)危重患者抢救和大手术期行中心静脉压监测。
(5)用有刺激性或毒性的药物治疗。
(6)血液透析,血浆置换术。
2.禁忌证(1)广泛上腔静脉系统血栓形成。
(2)穿刺局部有感染、损伤、肿瘤或血管炎等。
(3)凝血功能障碍。
(4)不合作,躁动不安患者。
3.解剖特点颈内静脉从颅底颈静脉孔内穿出,颈内静脉、颈动脉与迷走神经包裹在颈动脉鞘内,与颈内和颈总动脉伴行。
(1)上段位于颈内动脉后侧,胸锁乳突肌胸骨头内侧。
(2)中段位于颈内与颈总动脉的外侧,胸锁乳突肌两个头的后方。
(3)下段位于颈总动脉前外方,胸锁乳突肌胸骨头与锁骨头之间的三角间隙内。
(4)末端后方是锁骨下动脉、膈神经、迷走神经和胸膜顶,在该处颈内静脉和锁骨下静脉汇合,汇合后右侧进入右头臂静脉,左侧进入左头臂静脉。
(5)右胸膜圆顶较左侧低,右侧颈内静脉与右头臂静脉和上腔静脉几乎成一直线,容易穿刺,而且右侧无胸导管,是优先选择的穿刺部位。
4.用物准备(1)静脉穿刺包1个,包括套管针(成人16G、小儿18G)、穿刺针、扩张器、导引钢丝、深静脉导管1根(双腔或三腔)、消毒用海绵刷、注射器(5mkIOm1各1副),洞巾、无菌手套、持针器、缝合针(三角)、4号丝线、无菌输液贴(透明)。
(2)药品:消毒剂(安尔典等)、生理盐水、肝素生理盐水(500m1生理盐水加肝素1支配制)、1%普鲁卡因或2%利多卡因。
5.穿刺路径的选择(1)前路法:于颈动脉三角处触及颈总动脉,旁开0.5〜1oCn1处进针,针杆与皮肤冠状面呈30。
〜45。
,针尖指向同侧胸锁乳突肌中段(即喉结/甲状软骨上缘水平)后面进入颈内静脉。


康平县人民医院
患者姓名: 性别: 年龄(岁): 住院号/门诊号: 科别:
颈内静脉穿刺——置管手术记录
手术日期:
术前诊断:慢性肾功能衰竭、尿毒症
拟施手术:右颈内静脉置管术
术后诊断:同术前诊断
实施手术:右颈内静脉置管术
麻醉方式:局部麻醉
手术医师:
麻醉医师:
护士:
手术过程:
1.患者平卧位,头转向左侧,常规皮肤消毒、铺无菌单,取甲状软骨水平,颈动脉外侧为穿刺点,以1%利多可因局部麻醉。
2.试穿成功后,以穿刺针刺入颈内静脉,置入导丝,退出穿刺针。
3.以扩皮器沿导丝扩张皮下软组织,退出扩皮器。
4.双腔静脉导管沿导丝置入,退出导丝。
5.肝素盐水封管。
6.缝合固定留置导管。
7.无菌纱布包扎。
患者术中术后无不适,手术顺利。
记录者:
记录日期:。
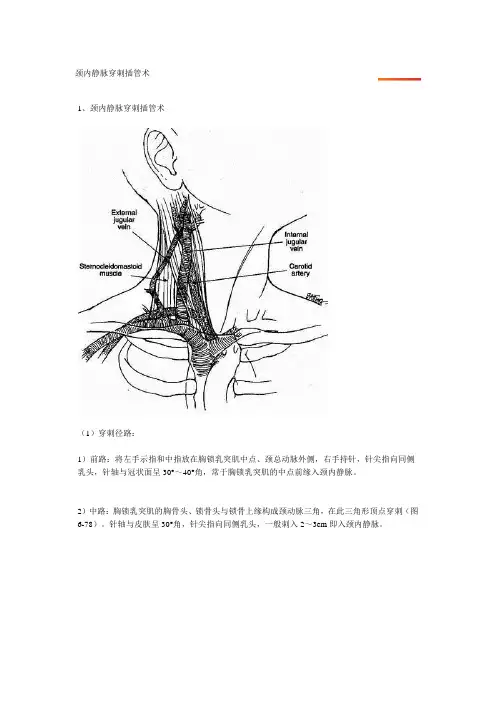
颈内静脉穿刺插管术
1、颈内静脉穿刺插管术
(1)穿刺径路:
1)前路:将左手示指和中指放在胸锁乳突肌中点、颈总动脉外侧,右手持针,针尖指向同侧乳头,针轴与冠状面呈30°~40°角,常于胸锁乳突肌的中点前缘入颈内静脉。
2)中路:胸锁乳突肌的胸骨头、锁骨头与锁骨上缘构成颈动脉三角,在此三角形顶点穿刺(图6-78)。
针轴与皮肤呈30°角,针尖指向同侧乳头,一般刺入2~3cm即入颈内静脉。
3)后路:在胸锁乳突肌外侧缘的中下1/3交点,约锁骨上5cm处进针,针轴一般保持水平位,针尖于胸锁乳突肌锁骨头的深部指向胸骨上切迹。
(2)步骤:
①病人取仰卧、头低位150,头后仰并转向对侧,必要时肩部垫高;
②常规消毒皮肤、铺巾,穿刺点用1%普鲁卡因或利多卡因局部麻醉;
③目前临床常用的为钢丝引导式中心静脉导管,常取中路进针,边进针边回抽,并保持一定的负压,抽到静脉血时,即减少穿刺针与额平面的角度,血流很通畅时,固定穿刺针的位置;
④经穿刺针插入导引钢丝,体外保留约40cm,退出穿刺针;
⑤从导引钢丝尾插入扩张管,按一个方向旋转,将扩张管旋入血管后,左手用无菌纱布按压穿刺点并拔除扩张管;
⑥将导管顺导引钢丝置入血管中,同时将导管,引起严重不良后果,一般导管插入深度为13~15cm;
⑦将装有生理盐水的注射器分别连接每个“猪尾巴”(导管尾端),在抽吸回血后,向管内注入2~3ml生理盐水,锁定卡板,取下注射器,拧上肝素帽;
⑧将导管固定片固定在接近穿刺点处,缝针固定导管,用纱球覆盖穿刺及缝合处,透明胶膜固定;
⑨连接输液器。

右颈内静脉穿刺置管术1、体位:病人取头低15-20度,若病人存在肺动脉高压或充血性心力衰竭则可保持水平卧位穿刺。
肩背部略垫高,头转向对侧,使颈伸展。
2、戴消毒手套,消毒皮肤、铺洞巾。
3、选择穿刺点:触摸胸锁乳突肌和锁骨头以及与锁骨形成的三角,确认三角形的顶点为穿刺点;或取锁骨上3cm与正中线旁开3cm的交叉点为穿刺点。
4、局麻:用细针(5ml注射器)连接盛有局麻药物的注射器,在皮肤穿刺点处做皮丘,并做皮下浸润麻醉。
5、细针试穿:细针针干与中线平行,与皮肤呈30-45度角进针,边进针边回抽,保持注射器内轻度持续负压,徐徐进针。
当针尖进入静脉时,常有突破感,回抽出暗红色血液并且血流通畅。
一经成功,认准方向、角度、和进针深度后,拔出试穿针。
6、粗针穿刺:换粗针以同样方法,沿细针的方向、角度、和深度进行穿刺。
7、放置导丝:成功后,左手固定穿刺针,右手将导丝自穿刺针后插入,保留到钢丝约40cm时拔出穿刺针。
8、扩皮:沿导丝插入静脉扩张鞘,接触皮肤后按同一方向旋转,随导丝进入血管后撤出扩张鞘,并以左手用无菌纱布压迫穿刺点防止出血。
9、置入中心静脉导管:右手将中心静脉导管沿导丝插入颈内静脉,一边推进一边撤离导丝,尽量保持动作协调,当导管进入14cm时,即可完全抽出导丝;10、再次回抽确认:用装有肝素盐水的注射器与导管尾端相接,反复抽吸2-3次均可见顺利回血时,向导管内注入肝素盐水2-3ml;同时用卡板锁定导管,撤下注射器,拧上肝素帽;11、固定:用缝合针将导管固定片在近穿刺点处缝合固定,用酒精棉球擦除局部血迹,待干后再用无菌敷贴固定,撤除洞巾即可与输液管连接。
解剖:颈内静脉起始于颅底,在颈部颈内静脉全程由胸锁乳突肌覆盖。
上部颈内静脉位于胸锁乳突肌前缘内侧,中部位于胸锁乳突肌锁骨头前缘的下面、颈总动脉的前外方,在胸锁关节处与锁骨下静脉汇合成无名静脉入上腔静脉。
颈内静脉穿刺置管术颈内静脉口径较大,尤其是右侧颈内静脉,与头臂静脉几乎成一直线达上腔静脉。
在颅底部颈内静脉位于颈内动脉后方,向下其位于颈内动脉和颈总动脉的外侧,迷走神经位于其后内方。
在体表的投影是自耳垂向下至锁骨胸骨端的连线。
根据这一解剖位置,穿刺点选在锁骨上小窝中点,胸锁乳突肌的锁骨头内侧缘,病人取平卧位头偏向一侧,一般可清楚认定。
如果遇到肥胖或颈部有异常的病人,可把病人的头颈抬起,即可帮助准确选点。
本组有2例行右侧颈内静脉穿刺置管术,穿刺点选在距锁骨上小窝中点胸锁乳突肌外侧缘1~2cm处,而且术者进针过深,伤及右肺尖,造成1例病人出现轻度皮下气肿及气胸并发症,右肺压缩面积达50%;另1例病人并发气胸,右肺压缩面积达30%,由于病人无呼吸困难现象,未行何特殊处理,1~2周后气胸自愈。
造成操作失败的主要原因是与操作者对局部解剖不熟悉有关,认为穿刺点偏外可避免刺中颈内动脉,而忽略了右胸膜顶高较容易伤及肺尖的可能。
另外本组有2例老年男性患者和3例老年女性患者,常规选点穿刺回血是动脉血,再逐步向外侧1~3cm 处选点,仍是刺中动脉,这可能是由于病人颈内静脉解剖位置存在着变异之故。
为安全起见,终止操作,另选其他部位深静脉穿刺。
3.2把握好进针的角度及方向根据笔者实践经验,行颈内静脉穿刺,由于穿刺点的正下方就是颈内静脉,所以,进针的角度一般取45~60°,方向对着同侧乳头。
角度大一点命中率高,如进针的角度偏小,穿刺针进入皮下组织较深方能到达颈内静脉,而此时针尖容易偏离正确方向。
本组有19例进针点正确,由于角度偏小,针头进入皮下组织后方向偏内而刺中颈内动脉,其中16例经停止穿刺行局部压迫止血未有不良后果,但终因血肿明显,放弃继续操作而失败。
其中3例经局部压迫后,血肿不明显,再继续选择对侧颈内静脉穿刺置管而取得成功。
另外值得一提的是,进入血管的穿刺点,应尽量控制在锁骨上缘以上,万一刺中动脉,可以行局部压迫止血,否则压迫止血的效果就差。
颈内静脉穿刺置管术在医疗领域,颈内静脉穿刺置管术是一项十分重要的操作技术。
它为患者的治疗提供了重要的通道,帮助医护人员更好地监测病情、输送药物和进行营养支持等。
首先,我们来了解一下颈内静脉的解剖位置。
颈内静脉起始于颅底的颈静脉孔,位于颈动脉鞘内,伴随颈内动脉下降。
它在胸锁乳突肌的胸骨头和锁骨头形成的三角顶点的稍下方穿过筋膜,最终汇入锁骨下静脉。
了解这些解剖结构对于准确进行穿刺置管至关重要。
颈内静脉穿刺置管术通常在患者仰卧位的情况下进行。
患者的头部需要转向对侧,以充分暴露颈部。
选择合适的穿刺点也非常关键。
常用的穿刺点包括前路法、中路法和后路法。
前路法是在胸锁乳突肌前缘中点,相当于甲状软骨上缘水平,触及颈动脉搏动,在其外侧 05 10cm 处进针;中路法是在胸锁乳突肌三角的顶点进针,约在环状软骨水平,针尖指向同侧乳头;后路法则是在胸锁乳突肌外侧缘中、下 1/3 交点处进针,针尖朝向胸骨上切迹。
在进行穿刺置管前,医护人员需要做好充分的准备工作。
这包括准备好所需的器械,如穿刺针、导丝、扩张器、导管等,并确保这些器械都经过严格的消毒和灭菌处理。
同时,要对患者的病情进行评估,了解患者的凝血功能、是否有过敏史等。
穿刺时,医护人员会先对穿刺部位进行消毒和局部麻醉。
然后,手持穿刺针,以适当的角度和深度缓慢进针。
当感觉到突破感,或者看到注射器内有回血,说明已经成功穿刺进入颈内静脉。
此时,需要小心地送入导丝,确保导丝的送入过程顺畅无阻。
在导丝送入成功后,需要使用扩张器对穿刺部位进行扩张,以便于导管的置入。
扩张时要注意动作轻柔,避免过度损伤周围组织。
接下来是导管的置入。
将导管沿着导丝缓慢送入颈内静脉内,直到达到预定的深度。
然后,拔出导丝,用肝素盐水冲洗导管,确保导管通畅,并妥善固定导管。
颈内静脉穿刺置管术虽然是一项常见的操作,但也存在一定的风险和并发症。
比如,可能会出现误穿动脉,导致局部血肿形成;也可能会因为穿刺过程中的操作不当,引发气胸、血胸等严重并发症。
颈内静脉穿刺置管术
颈内静脉口径较大,尤其是右侧颈内静脉,与头臂静脉几乎成一直线达上腔静脉。
在颅底部颈内静脉位于颈内动脉后方,向下其位于颈内动脉和颈总动脉的外侧,迷走神经位于其后内方。
在体表的投影是自耳垂向下至锁骨胸骨端的连线。
根据这一解剖位置,穿刺点选在锁骨上小窝中点,胸锁乳突肌的锁骨头内侧缘,病人取平卧位头偏向一侧,一般可清楚认定。
如果遇到肥胖或颈部有异常的病人,可把病人的头颈抬起,即可帮助准确选点。
本组有2例行右侧颈内静脉穿刺置管术,穿刺点选在距锁骨上小窝中点胸锁乳突肌外侧缘1~2cm处,而且术者进针过深,伤及右肺尖,造成1例病人出现轻度皮下气肿及气胸并发症,右肺压缩面积达50%;另1例病人并发气胸,右肺压缩面积达30%,由于
病人无呼吸困难现象,未行何特殊处理,1~2周后气胸自愈。
造成操作失败的主要原因是与操作者对局部解剖不熟悉有关,认为穿刺点偏外可避免刺中颈内动脉,而忽略了右胸膜顶高较容易伤及肺尖的可能。
另外本组有2例老年男性患者和3例老年女性患者,常规选点穿刺回血是动脉血,再逐步向外侧1~3cm 处选点,仍是刺中动脉,这可能是由于病人颈内静脉解剖位置存在着变异之故。
为安全起见,终止操作,另选其他部位深静脉穿刺。
3.2把握好进针的角度及方向根据
笔者实践经验,行颈内静脉穿刺,由于穿刺点的正下方就是颈内静脉,所以,进针的角度一般取45~60°,方向对着同侧乳头。
角度大一点命中率高,如进针的角度偏小,穿刺针进入皮下组织较深方能到达颈内静脉,而此时针尖容易偏离正确方向。
本组有19例进针点正确,由于角度偏小,针头进入皮下组织
后方向偏内而刺中颈内动脉,其中16例经停止穿刺行局部压迫止血未有不良后果,但终因血肿明显,放弃继续操作而失败。
其中3例经局部压迫后,血肿不明显,再继续选择对侧颈内静脉穿刺置管而取得成功。
另外值得一提的是,进入血管的穿刺点,应尽量控制在锁骨上缘以上,万一刺中动脉,可以行局部压迫止血,否则压迫止血的效果就差。
3.3针头的固定方法穿刺针头进血
管抽到了回血,还不能肯定一定会成功,在临床操作中有时已经证实针头就在血管内,但当送钢丝时遇到了阻力,出现这种情况大多是由于针头固定不好而致滑出血管外。
本组有22例次由于护士初次操作,有的见了回血心情兴奋,忘了固定好针头这一重要环节,有的是缺乏针头固定技巧,结果造成重复穿刺,其中有8例重复穿刺多次,为避免血管损伤严重引起不良后果,而改行对侧颈内静脉穿刺置管术。
对于针头的有效固定
方法,笔者多采用左手的拇、食指握住针栓,小鱼翘和小指侧固定在穿刺局部皮肤上,总之左手不能悬空地固定针头,这样,即使对不太合作的病人,也能有效的固定好针头。
3.4置钢丝有阻力时的处理如果穿
刺针的斜面全部保持在血管内,一般置入钢丝是很顺利的,注意避免在把钢丝送入的同时,也把针头往里送,而使针尖斜面穿出血管外。
本组有5例是属于这种情况,在送钢丝时遇到阻力,但仍能送入2~4mm,就觉得阻力更大,后拔出钢丝,发现钢丝的前端弯曲变形,说明钢丝是在皮下组织内而不是在血管内。
所以当送钢丝时凡有阻力,不能用力强行送入,而需把钢丝慢慢退出,重新调整穿刺针,证实针头确在血管内,方能继续操作。
3.5扩张管及静脉鞘要应用得当如
置入原装导管,置入钢丝达一定长度后,用扩张管扩张静脉穿刺口。
如置入国产硅胶管,即用静脉鞘扩张静脉穿刺口,并置入一定的长度,以导入硅胶管。
如果钢丝在静脉内,一般这一操作步骤是比较顺利的,但也有一些特殊情况,如本组有2例穿刺回血观察象静脉血,回血压力不大,当用静脉鞘扩管时,皮下即刻出现血肿并迅速扩大,经拔出静脉鞘局部压迫止血无不良后果。
所以如果对辨别钢丝是否在静脉内没有把握,不能盲目扩管或置入静脉鞘,以免发生误扩动脉引起出血并发症。
另外置入静脉鞘退出钢丝时,对清醒病人一定注意嘱其暂停呼吸片刻,术者注意用拇指堵住静脉鞘口,迅速将硅胶管送入静脉,以免发生空气栓塞。
3.6置导管时钢丝的妥善固定当沿
钢丝置入导管时,术者必须待钢丝的尾端露出导管,助手抓住钢丝的尾端后,术者方能把导管送入血管内,否则有可能发生把钢丝全部送入的危险。
3.7导管的有效固定及护理导管置
入所需的长度后,注意回抽有无回血,根据病人合作的程度用胶布或缝扎固定。
术后注意对导管的护理,严格执行无菌操作,严防并发症的发生。
3.8术中的观察在整个操作过程中,要注意观察病人有无不适,重视病人主诉,操作时动作要轻,特别是重复穿刺时,防出血压迫穿刺部位,或刺中动脉行压迫止血,术者用力要适当。
我们曾遇1例,操作完成后,病人诉说话困难,经和病人对话,确有声音嘶哑、发音明
显小声的现象,经观察生命体征正常,待半个多小时后病人声音恢复正常。
究其原因主要是术者把病人的头部过度往对侧摆,术中重复穿刺时压迫局部用力稍重,而致喉返神经受刺激,引起短暂性声音变小及嘶哑。
颈内静脉穿刺置管术是一项操作难度较大的护理技术操作,但只要操作者胆大心细,熟悉解剖,严格按照操作规程进行,穿刺置管的成功率就可以得到提高。