非阻塞性冠状动脉疾病:诊断和治疗
- 格式:docx
- 大小:19.01 KB
- 文档页数:6



临床缺血伴非阻塞性冠脉疾病治疗策略及治疗要点冠状动脉血管功能障碍导致的微血管性心绞痛和血管痉挛性心绞痛,是缺血伴非阻塞性冠脉疾病(INOCA)的常见临床分型。
INOCA 可严重损害生活质量,增加心血管事件风险和公共卫生资源的负担。
治疗手段主要为生活方式干预、抗心绞痛药物、他汀类药物、抗血小板药物以及心脏康复。
INOCA病理生理学INOCA由不同的导致冠状动脉血管舒缩异常的机制引起。
冠状动脉血管功能的无创影像学和有创检查为诊断INOCA临床分型(即由特定机制引起的心绞痛)提供了机制信息。
其分型包括微血管性心绞痛、血管痉挛性心绞痛、存在或不存在冠状动脉粥样硬化,以及非冠状动脉全身性疾病(如贫血)。
血管痉挛性心绞痛血管痉挛性心绞痛由心外膜冠状动脉痉挛引起。
炎症、高血压和血管危险因素(尤其是吸烟)刺激可导致冠状动脉血管平滑肌细胞收缩。
功能性遗传变异可能使冠状动脉血管收缩的敏感性增强。
冠状动脉痉挛常伴有动脉粥样硬化。
在乙酰胆碱激发试验中,冠状动脉痉挛可能为弥漫性或局限性痉挛。
微血管性心绞痛冠状动脉微血管功能障碍涉及结构和功能机制,应根据不同机制指导分层治疗。
结构性血管重塑涉及细胞肥大、中膜厚度增加、管壁硬度增加和管腔丢失。
间质重塑涉及细胞外基质增强。
稀薄涉及毛细血管和微血管功能的丧失,导致微血管阻力增加。
内皮功能障碍的临床表现为冠状动脉舒张功能受损,甚至血管对乙酰胆碱刺激的收缩能力受损,与长期动脉粥样硬化和心血管事件发生风险增加相关。
冠状动脉微血管痉挛的诊断依据是症状的再现和心电图改变,乙酰胆碱激发试验中不伴有心外膜痉挛。
INOCA当代治疗冠状动脉微血管痉挛和心外膜痉挛的治疗方法相似,推荐使用钙通道阻滞剂,禁忌使用β-1肾上腺素能受体阻滞剂,但通过这些治疗方法症状可能难以控制,患者生活质量降低。
个体化的药物治疗方案应包括,具有选择性门诊评估时间表的护理计划,以控制心血管危险因素,评估疗效(和依从性)指标(如心率和副作用),以及缓解心绞痛。



非阻塞性冠状动脉疾病详细讲解非阻塞性冠状动脉疾病(Non-obstructive Coronary Artery Disease)又被称为微血管冠心病或心肌缺血与心肌纤维化疾病。
它是指冠状动脉造影显示冠状动脉血管轻度狭窄(小于50%狭窄)或者完全不狭窄,但患者仍然出现心肌缺血或者冠心病症状的一种心血管疾病。
它通常会导致心绞痛、心绞痛等一系列症状,并且与长期心肌缺血和心力衰竭的发展有关。
非阻塞性冠状动脉疾病的发病机制主要与微循环及心肌代谢异常有关。
在正常情况下,冠状动脉提供足够的血液和氧气给心肌,维持其正常功能。
然而,当微血管出现异常时,血管内皮功能发生改变,从而导致血管痉挛、冠状动脉微血栓形成以及冠脉内膜增厚等,最终导致冠状动脉血流减少,心肌供血不足,进而引起心肌缺血和心绞痛等症状。
非阻塞性冠状动脉疾病的临床表现包括心绞痛、心肌梗死、心律失常等。
心绞痛是最常见的临床表现,患者在体力活动或情绪激动时出现胸闷、胸痛或心前区不适感,疼痛往往较轻,并很快缓解。
心肌梗死是由于血流缺乏导致心肌缺血坏死,严重时可造成心肌功能损害和生命威胁。
心律失常是非阻塞性冠状动脉疾病的常见并发症,包括室性心律失常、心房颤动等,严重时可引发猝死。
非阻塞性冠状动脉疾病的诊断主要依靠以下几种方法:病史的询问、心电图、动态心电图、心肌酶谱检测以及冠状动脉造影等。
在临床上,对于一些传统的冠心病风险因素不能解释透的心绞痛患者,尤其是年轻女性,冠状动脉病变被排除或者非阻塞性病变可能是一种有价值的诊断结果。
治疗非阻塞性冠状动脉疾病的主要目标是减少心肌缺血和心绞痛的发作,并改善患者的生活质量。
常用的治疗方法包括药物治疗和介入治疗。
药物治疗主要包括使用β受体阻断剂、钙通道阻滞剂、硝酸酯类药物等,以减少心肌耗氧量和增加心肌供血。
介入治疗主要是通过冠状动脉形态学改变来改善冠状动脉微循环灌注。
经皮冠状动脉介入治疗(PCI)是目前最常用的介入治疗方法之一,它通过扩张冠状动脉病变部位、缓解冠状动脉痉挛等方式来改善心肌供血。

非阻塞性冠状动脉疾病:诊断和治疗2015-04-22 来源:医脉通患者由于胸痛就诊,被送至导管室;确诊其患有冠状动脉疾病(CAD),但不足以支持诊断为阻塞性CAD。
针对这些患者的传统治疗方案是治疗已经出现的各种症状。
然而,通常认为这部分患者未来发生心血管事件的风险并不会比没有CAD的患者高。
最近,有研究表明这种思路是错误的:患有非阻塞性CAD的患者,未来发生心血管事件的风险要高于没有CAD的患者。
“过去,患者因胸痛就诊,虽然负荷测试异常,但血管造影可能显示正常,医生会据此告诉患者:没什么大问题,不用担心。
”斯坦福医疗中心介入心脏病学主任、副教授、医学博士William F. Fearon说道,“我们发现这些患者会可能出现血管异常,但在血管造影片中看并不明显;如果进行深入的检查,特别是侵入性的负荷、血流量和其他冠状动脉循环异常情况的检测,就能够找出胸痛的确切原因,然后指导治疗策略”。
尽管如此,这些检查程序还没有纳入临床指南,大部分医生在临床中也未采用。
“现在,在包括梅奥诊所在内的几个CAD研究中心,倾向于更加全面地评估冠状动脉生理机能,但是最初的进展来自欧洲心脏病学会,他们在指南中规定,对不明原因的胸痛患者,必须检测血管内皮功能。
”梅奥诊所胸痛部主任、首席研究员Amir Lerman教授,在接受采访时说,“总的来说,这仍然是一个崭新的领域。
”此外,也缺少对此类患者预防和治疗最佳方案的研究。
目前面对此类患者,医生必须依靠自己的临床判断。
“能够明确的是,大多数非阻塞性CAD患者,动脉粥样硬化性心血管疾病(ASCVD)的十年风险升高,且大大高于美国心脏病学会和美国心脏协会估算的人均十年风险预期。
” Cedars-Sinai医学中心的C. Noel Bairey Merz教授指出。
在3月的2015ACC年会中Merz指出,“根据我的临床经验,我推荐非阻塞性CAD患者使用他汀类药物和阿司匹林,如果他们有症状,则建议进行抗心绞痛和抗心肌缺血治疗。


2023冠状动脉非阻塞性心肌梗死发病机制和临床鉴别诊断研究新进展急性心肌梗死的病理生理学、治疗和结果因有创冠状动脉造影时是否存在阻塞性冠状动脉疾病(CAD)或冠状动脉夹层而不同。
冠状动脉非阻塞性心肌梗死(MINOCA)是一种心肌梗死,其特征是冠状动脉造影显示所有主要心外膜冠状动脉没有大于50%的狭窄。
这种临床综合征包括没有冠状动脉粥样硬化的患者和轻度至中度非阻塞性动脉粥样硬化疾病的患者。
MINOCA的发病机制是异质性的,可能包括动脉粥样硬化斑块破裂、斑块侵蚀、冠状动脉血栓栓塞、冠状动脉痉挛,以及罕见的冠状动脉病变[1]o在某些情况下,患者可能被临时诊断为MINOCA,但在进一步的检查后,最终被诊断为takotsubo综合征、急性心肌炎或非缺血性心肌病。
一旦确定了非缺血性替代诊断,这些患者就不被认为患有MINOCA[1]o1发病机制1.1动脉粥样硬化斑块破裂和侵蚀如冠状动脉内成像研究所示,动脉粥样硬化斑块破裂和侵蚀是MINOCA的常见原因。
MINOCA中的动脉粥样硬化斑块破裂通常比梗阻性心肌梗死患者更小,并且很少向外重塑[2-3]。
斑块破裂使富含脂质的坏死核心的组织因子和血栓形成物暴露在血液中,促进局部血栓形成[4]。
斑块侵蚀是MINOCA的另一种潜在动脉粥样硬化机制,其特征是血栓形成覆盖在裸露的表面内皮部位,进而覆盖在纤维斑块上,而不是脂质斑块上[5]o斑块破裂和侵蚀可导致M1NOCA的几种潜在机制有:内在溶栓前破裂部位的血管短暂闭塞,局部或全部血栓的远端栓塞,伴有血管造影不明显的小血管闭塞,或通过侵入性血管造影术同样不明显的侧分支口的冲洗闭塞。
在某些情况下,血栓可能仅在回顾时才能识别,例如在心脏磁共振成像(CMR1)显示相应冠状区域发生梗死后。
这些患者可能会得到MINOCA的初步诊断,但最终证明是不正确的。
在临床实践中,血管内成像对于观察破裂后不同愈合阶段的斑块破裂、血栓或罪犯斑块至关重要,包括斑块内腔和愈合分层斑块[3,6-7]。

基金项目:北京医学奖励基金会(YXJL 2022 0105 0147)通信作者:宋扬,E mail:sy_zxyy@163.com冠状动脉非阻塞性心肌梗死:影像检查手段和诊断路径的新进展牟肖霖 宋扬(大连理工大学附属医院大连市中心医院放射科,辽宁大连116033)【摘要】在急性冠脉综合征中,冠状动脉非阻塞性心肌梗死(MINOCA)引起人们越来越多的重视,确定MINOCA的潜在病因对临床医生是个挑战。
现主要阐述识别MINOCA病因机制的影像检查手段,结合当前的指南和专家建议,绘制诊断MINOCA的路径图以提高人们认识,在未来这些检查手段的广泛应用下,MINOCA患者有望得到优化诊疗和个性化治疗。
【关键词】心肌梗死;非阻塞性;影像;诊断路径【DOI】10 16806/j.cnki.issn.1004 3934 2023 09 009MyocardialInfarctionwithNon ObstructiveCoronaryArtery:NewResearchProgressinImagingTechniquesandDiagnosticPathwayMUXiaolin,SONGYang(DepartmentofRadiology,TheAffiliatedHospitalofDalianUniversityofTechnology,TheDalianMunicipalCentralHospital,Dalian116033,Liaoning,China)【Abstract】Inacutecoronarysyndrome,thereisagroupofmyocardialinfarctionwithnon obstructivecoronaryartery(MINOCA)thathasattractedextensiveattention.ItisachallengeforclinicianstodeterminethepotentialcausesofMINOCA.ThisreviewmainlydescribestheimagingexaminationmeanstoidentifytheetiologyandmechanismofMINOCA.Basedonthecurrentguidelinesandexpertrecommendations,apathmapforthediagnosisofMINOCAhasbeendrawntoimprovepeople’sunderstanding.Withtheextensiveapplicationoftheseexaminationmeansinthefuture,patientswithMINOCAareexpectedtoreceiveoptimaldiagnosisandpersonalizedtreatment.【Keywords】Myocardialinfarction;Non obstructive;Image;Diagnosticpathway 当临床发现急性心肌损伤且伴有胸痛、心电图新出现缺血改变,在排除主动脉夹层、败血症、肺动脉栓塞、心肌挫伤等情况下,行有创冠状动脉造影(invasivecoronaryangiography,ICA)显示正常或狭窄<50%,即可初步诊断冠状动脉非阻塞性心肌梗死(myocardialinfarctionwithnon obstructivecoronaryartery,MINOCA)。
非阻塞性冠脉粥样硬化所致急性心肌梗死的机制和治疗2015-02-25 11:26 来源:丁香园作者:Tylen Chen字体大小-|+非阻塞性冠脉粥样硬化所致的急性心肌梗死(MINOCA)是一种由各种病因引起的综合征,临床资料支持心肌梗死(MI),但冠脉造影显示狭窄<50%。
在心肌梗死患者中的发病率为5% 到25%。
其预后也因病因不同而有着极大的差异。
患者入院后应考虑病史、超声心动图、心肌酶、冠脉造影和左心室造影(见表1)。
当然,对于某些特殊的病因,还需要考虑其他检查,以明确疾病分层和治疗方案。
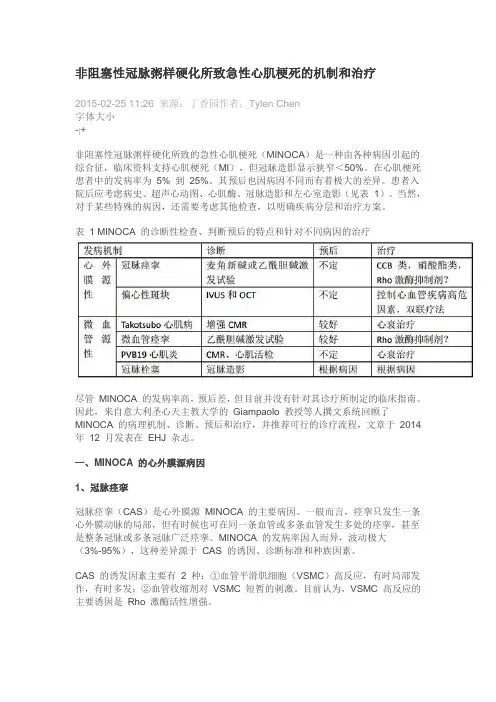
表1 MINOCA 的诊断性检查、判断预后的特点和针对不同病因的治疗尽管MINOCA 的发病率高,预后差,但目前并没有针对其诊疗所制定的临床指南。
因此,来自意大利圣心天主教大学的Giampaolo 教授等人撰文系统回顾了MINOCA 的病理机制、诊断、预后和治疗,并推荐可行的诊疗流程,文章于2014 年12 月发表在EHJ 杂志。
一、MINOCA 的心外膜源病因1、冠脉痉挛冠脉痉挛(CAS)是心外膜源MINOCA 的主要病因。
一般而言,痉挛只发生一条心外膜动脉的局部,但有时候也可在同一条血管或多条血管发生多处的痉挛,甚至是整条冠脉或多条冠脉广泛痉挛。
MINOCA 的发病率因人而异,波动极大(3%-95%),这种差异源于CAS 的诱因、诊断标准和种族因素。
CAS 的诱发因素主要有2 种:①血管平滑肌细胞(VSMC)高反应,有时局部发作,有时多发;②血管收缩剂对VSMC 短暂的刺激。
目前认为,VSMC 高反应的主要诱因是Rho 激酶活性增强。
一般而言,CAS 患者会在夜晚或凌晨的静息状态下发生心绞痛,伴短暂的ST 段抬高。
如果心电图上无异常,诊断CAS 就需要进一步做冠脉内激发试验,如果血管直径减少75% 以上,以及有心肌缺血的临床症状或体征,则可诊断为CAS(见图1 A 和B)。
图1 MINOCA 的心外膜源性病因。
非阻塞性冠状动脉疾病心肌缺血的机制与防治策略(全文)冠状动脉粥样硬化是冠心病的病理生理基础,经典的阻塞性冠状动脉疾病是心肌缺血的主要机制。
目前,冠心病的诊断都是以冠状动脉造影显示心外膜冠状动脉管腔直径狭窄程度来确定。
晚近,随着深入的研究逐渐认识到非阻塞性的冠状动脉痉挛和冠状动脉微血管功能障碍,在心肌缺血的发病机制中起到重要的作用。
2010年Marzilli M.et提出了缺血性心脏病发病机制的新概念——“太阳系新概念”,这个“太阳系”的中心是心肌缺血,即冠心病的发病机制要从以“斑块”为中心转变为以“心肌细胞”为中心。
心肌缺血的发病机制除阻塞性冠状动脉疾病外,冠状动脉痉挛与微血管功能障碍共同参与了心肌缺血的发病机制。
内皮功能障碍、炎症反应及血小板凝血机制的异常等病理生理改变,参与了心肌缺血的发生与发展。
2013年ESC稳定性冠状动脉疾病诊断与治疗指南也提出上述机制共同参与了心肌缺血的发病机制。
这是现代对心肌缺血发病机制的全面表述。
ACC-AHA、CCS及JCS等多部指南均指出冠状动脉微循功能环障碍在心肌缺血中发挥重要作用。
一、冠状动脉痉挛综合征早在十八世纪中叶,病理学家便在急性心肌梗死( AMI)患者的尸检中发现,50%—70%的AMI 猝死的患者冠状动脉固定狭窄<50%。
1845 年Latham 提出冠状动脉痉挛( CAS)可导致心绞痛。
1910 年Osler 认为,冠状动脉粥样硬化时,任何用力可引起心肌缺血和痉挛。
1927 年CJallavardin 首先提出CAS 可导致冠状动脉闭塞。
1959 年Prinzmetal 首次报道了变异性心绞痛发作时心电图表现ST 段抬高,提出是由CAS 所致。
20 世纪末随着冠状动脉造影技术的广泛应用,发现冠脉痉挛也可以发生于稳定性心绞痛和急性冠脉综合征患者。
冠状动脉痉挛是缺血性心脏病的生理病理基础之一,并广泛参与冠心病的发生和发展,其临床表现复杂,严重影响患者预后,是心血管病防治中的重要问题。
冠状动脉非阻塞性心肌梗死的诊断及治疗进展
何传辉;李姚娜;杨慧宇
【期刊名称】《中国动脉硬化杂志》
【年(卷),期】2024(32)3
【摘要】冠状动脉非阻塞性心肌梗死(MINOCA)是临床上常见的一种急性冠状动脉综合征,其诊断较一般急性冠状动脉综合征更为困难,可能难以与其他可引起类似症状的非缺血性疾病区分开来,治疗时机的延误对患者起到巨大损害作用。
本文就MINOCA的临床诊断及治疗进展作一综述,以期对临床实践起到一定的指导作用。
【总页数】6页(P271-276)
【作者】何传辉;李姚娜;杨慧宇
【作者单位】山西医科大学第二临床医学院;山西医科大学第二医院心内科
【正文语种】中文
【中图分类】R5
【相关文献】
1.冠状动脉非阻塞性心肌梗死的的诊断及治疗进展
2.冠状动脉非阻塞性心肌梗死的诊断及治疗并病例学习
3.冠状动脉非阻塞性心肌梗死临床治疗的研究进展
4.《冠状动脉非阻塞性心肌梗死》出版:
集束化护理在氯吡格雷联合替罗非班治疗心肌梗死中的应用及对患者不良反应发生的影响5.冠状动脉非阻塞性心肌梗死:影像检查手段和诊断路径的新进展
因版权原因,仅展示原文概要,查看原文内容请购买。
非阻塞性冠状动脉疾病
刘小慧;吕强;陈顺华
【期刊名称】《中国医刊》
【年(卷),期】2008(43)2
【摘要】冠状动脉造影作为冠心病诊断的主要手段已有近50年的历程,并确立了其在冠心病诊断领域的“金标准”地位。
所谓“金标准”,即指经冠状动脉造影显示冠状动脉管腔狭窄≥50%的患者,可确诊为冠心病,依据这个标准,临床上冠脉造影正常的胸痛患者,长期以来一直认为预后良好。
近期由美国国立心、肺、血液研究所(the National Heart,Lung and Blood Institute)发起的女性缺血症状评估(WISE)研究发现在有缺血证据的胸痛女性,尽管冠状动脉造影正常,但在4~5年的随访中,这些患者有不良的心血管事件发生,其生存率和冠心病患者相同。
【总页数】4页(P2-5)
【作者】刘小慧;吕强;陈顺华
【作者单位】首都医科大学附属北京安贞医院,心内科,北京,100029;首都医科大学附属北京安贞医院,心内科,北京,100029;首都医科大学附属北京安贞医院,心内科,北京,100029
【正文语种】中文
【中图分类】R541.4
【相关文献】
1.非阻塞性冠状动脉疾病的研究进展 [J], 鲁荻凡;唐礼江
2.女性相关危险因素与非阻塞性冠状动脉疾病的关系 [J], 唐子健;李树仁;许文华;申泽雪;陈佳仑
3.阿托伐他汀对非阻塞性冠状动脉疾病患者血浆cEPCs水平及SAQ评分的影响[J], 岳丹丹;白艳艳;刘成;冯六六
4.缺血伴非阻塞性冠状动脉疾病的研究现状 [J], 周磊;张庆全;鄢华;朱汉东
5.非阻塞性冠状动脉疾病胸痛患者心外膜脂肪与冠脉血流储备的关系 [J], 王一凡;张亚东;陈卫强;张健
因版权原因,仅展示原文概要,查看原文内容请购买。
非阻塞性冠状动脉疾病:诊断和治疗2015-04-22来源:医脉通非阻塞性冠状动脉疾病冠心病冠状动脉非阻塞型心梗MINOCA患者由于胸痛就诊,被送至导管室;确诊其患有冠状动脉疾病( CAD ),但不足以支持诊断为阻塞性 CAD 。
针对这些患者的传统治疗方案是治疗已经出现的各种症状。
然而,通常认为这部分患者未来发生心血管事件的风险并不会比没有 CAD 的患者高。
最近,有研究表明这种思路是错误的:患有非阻塞性 CAD 的患者,未来发生心血管事件的风险要高于没有 CAD 的患者。
“过去,患者因胸痛就诊,虽然负荷测试异常,但血管造影可能显示正常,医生会据此告诉患者:没什么大问题,不用担心。
”斯坦福医疗中心介入心脏病学主任、副教授、医学博士 William F. Fearon 说道,“我们发现这些患者会可能出现血管异常,但在血管造影片中看并不明显;如果进行深入的检查,特别是侵入性的负荷、血流量和其他冠状动脉循环异常情况的检测,就能够找出胸痛的确切原因,然后指导治疗策略”。
尽管如此,这些检查程序还没有纳入临床指南,大部分医生在临床中也未采用。
“现在,在包括梅奥诊所在内的几个 CAD 研究中心,倾向于更加全面地评估冠状动脉生理机能,但是最初的进展来自欧洲心脏病学会,他们在指南中规定,对不明原因的胸痛患者,必须检测血管内皮功能。
”梅奥诊所胸痛部主任、首席研究员 Amir Lerman 教授,在接受采访时说,“总的来说,这仍然是一个崭新的领域。
”此外,也缺少对此类患者预防和治疗最佳方案的研究。
目前面对此类患者,医生必须依靠自己的临床判断。
“能够明确的是,大多数非阻塞性CAD 患者,动脉粥样硬化性心血管疾病(ASCVD )的十年风险升高,且大大高于美国心脏病学会和美国心脏协会估算的人均十年风险预期。
” Cedars-Sinai 医学中心的 C. Noel Bairey Merz 教授指出。
在 3 月的 2015ACC 年会中 Merz 指出,“根据我的临床经验,我推荐非阻塞性CAD 患者使用他汀类药物和阿司匹林,如果他们有症状,则建议进行抗心绞痛和抗心肌缺血治疗。
需要在非阻塞性 CAD 人群中,开展研究预防性疗法的作用的临床试验。
”行动的依据第一个引发非阻塞性CAD 争议的研究是女性缺血综合征评估(WISE )研究。
结果表明,患有非阻塞性 CAD 的女性与没有 CAD 的女性相比,心肌梗死( MI)风险升高,而且使用常规的诊断方法容易漏诊非阻塞性CAD 。
2014 年发表的 VA CART 研究( N = 37674 ;22.3% 患有非阻塞性 CAD ),也发现了相似的结果。
该研究主要针对2007-2012 年在退伍军人事务部卫生保健系统中接受过选择性冠状动脉造影的男性退伍军人。
VA CART 研究副主任、科罗拉多大学奥罗拉医学院副教授Thomas M. Maddox等发现,经过调整,随着CAD 的增加, 1 年心肌梗死发生率出现上升;参与研究的退伍军人中单支血管非阻塞性 CAD(HR= 2 ;95%CI 0.8-5.1 )、双支血管非阻塞性 CAD(HR = 4.6 ;95% CI ,2-10.5 )和三支血管阻塞性 CAD ( HR = 4.5 ;95% CI ,1.6-12.5 ),与那些没有明显的 CAD 的受试者相比,在 1 年内发生 MI 的可能性更高。
“很长一段时间,心脏研究只包括阻塞性病变患者,所以我们无法知道那些非阻塞性病变患者的具体情况。
”Maddox指出,“当我们观察在接下来的一年时间中造影后MI 发生率和死亡率(参与VA CART 研究的患者),我们发现它们在逐步增加。
这不是一个二分现象,并不是只有阻塞性 CAD 患者才有 MI 风险。
非阻塞性 CAD 患者,也绝对是有 MI 风险的。
”2 月份发表的一项研究中,Fearon 等指出,在大多数没有阻塞性CAD 却出现心绞痛的患者中可以观察到隐匿性冠状动脉异常。
在他们的研究,139 例患者(平均年龄 54 岁,女性占 3/4 )中, 77% 的心绞痛患者有冠状动脉病变, 44% 有血管内皮功能障碍, 21% 有微血管病变, 5% 血流储备分数≤0.8,58% 存在心肌桥。
“虽然了解不同的病因是很重要的,但同样重要的是: 23% 的患者没有明显的冠状动脉异常可以解释胸痛,所以他们可以放心地认为,对于这部分患者冠状动脉可能不参与胸痛的发生过程,并有望以此避免未来任何不必要的测试、与冠状动脉相关的潜在风险以及不必要的治疗。
”Fearon说。
在针对 Fearon 等人研究的随刊评论中, Cardiology Today 首席医学编辑 Carl J. Pepine 博士写道,研究结果证实了WISE IVUS 亚组研究结果。
“这个信息能为未来的疾病管理提供方向(例如,使用他汀类药物预防动脉粥样硬化恶化)。
重要的是,它也提出了一个问题,动脉粥样硬化和 /或之前的风险状况是否与这些其他机制相关?当然,血管内皮功能紊乱和微血管功能障碍确实与动脉粥样硬化相关。
这个概念将扩大我们对动脉粥样硬化 CAD 的传统认知,扩展到包括较小的冠状血管和微循环障碍。
”Pepine 还指出,Fearon 的实验室在其退伍军人研究中找到了多种可能引起局部缺血的潜在危险因素,并指出这代表着可能改变目前公认的由狭窄引起的血流受阻造成局部缺血的模式。
冠状动脉非阻塞型心梗的治疗困境识别冠状动脉非阻塞型心梗(MINOCA )特点的相关研究也正在进行。
1 月份John F.Beltrame 教授(澳大利亚阿德莱德大学米歇尔医学院)等发表的一项系统回顾和荟萃分析显示, MI 患者中 MINOCA 的发病率为 6%( 95%CI 5-7 ;患者平均年龄 55 岁; 40% 为女性),与心肌梗死和阻塞性 CAD 患者相比,MINOCA 多发于年轻女性,且伴高脂血症的几率较低。
此外, MINOCA 患者 1 年的全因死亡率为 4.7% (95%CI 2.6-6.9 ),而 MI 和阻塞性 CAD 患者为 6.7% (95%CI 4.3-9 )。
Beltrame 说,使用全因死亡代替心血管死亡率进行非阻塞性 CAD 的预后研究,是因为医生们认为非阻塞性 CAD 是良性的,在这些患者的死亡证明中并没有列出与心血管相关的死因。
同时,只有24% 的 MINOCA 患者在心脏 MRI 检查中发现典型的梗死。
MI 其他可能的原因包括心肌炎(33% )、冠状动脉痉挛(27% )和有血栓形成倾向的疾病(14% );另外有 26% 的 MI 没有发现其他异常状况。
“ MINOCA最重要的方面是它的识别,” Beltrame说,“我们提出 MINOCA 的概念,使医生可以命名这类疾病。
现在我们需要确定引发 MINOCA 的根本原因,因为它与其他情况是不同的。
为什么这很重要?由于它的预后需要谨慎对待。
”发病机理Beltrame 在 2015ACC 年会上指出,引起非阻塞性 CAD 的根本原因很多,在许多情况下不同于阻塞性 CAD 的病因。
一些患者有大血管功能障碍伴痉挛性心绞痛,另一些患者有冠脉微血管功能障碍。
“病因学上可能有很多不同解释,” Fearon指出,“一种是微血管功能障碍说,包含我们在血管造影中看不清的冠状动脉小血管,它们可能出现异常,这就可能导致心脏功能异常和不良事件的增加。
也有可能是心外膜血管的问题,这些血管在造影中没有显示,就发现不了诸如弥漫性斑块或粥样硬化的问题,但当进行冠脉血管内超声检查( IVUS )或冠状动脉内负荷检测血流储备分数( FFR )时,就可以发现这些问题。
存在内皮功能紊乱和 /或冠状动脉痉挛,就可能导致局部缺血和未来不良事件的发生。
”据Beltrame 所述,冠脉微血管功能说有四种常见的情况。
其中,研究最多的是心脏 X 综合征,即患者出现劳力性心绞痛但冠脉造影正常、负荷测试阳性。
当乙酰胆碱激发试验不引起冠状动脉大血管痉挛但患者感到胸痛、且患者心电图出现缺血性改变,从而牵连异常的冠状动脉微血管时,则可诊断为微血管痉挛;相反,微血管性心绞痛患者出现冠状动脉微血管舒张能力受损(比如,冠状动脉血流储备受损);冠状动脉慢血流现象是指那些对比剂造影时出现血流灌注延迟的情况,是反映远端微血管收缩功能的指标。
Beltrame 说:“问题是,我们遇到的是一个多种症状和多种机制综合的异质性疾病,所以我们需要更好地定义它。
”Pepine也提醒那些继续使用心脏X 综合征这个概念的研究者们注意定义的问题,因为有研究者( Vermeltfoort, et al. Clin Res Cardiol. 2010;99:475-481)通过广泛分析现有文献,结果显示其定义并没有达成共识。
最佳诊断策略专家指出,如果患者出现胸痛但血管造影中没有证据显示阻塞性CAD ,医生不应该认为该患者的心脏没有问题;相反,他们应该进行进一步检测以证实患者是否患有非阻塞性 CAD 。
“如果没有证据显示阻塞性疾病,则继续下一步,使用腺苷和乙酰胆碱检测心外膜、微血管内皮和非内皮功能,以进行微血管功能评定,”Lerman说,“需要冠脉循环血管反应性的评估,并确定循环血流可以真正做到根据需求增长而增加。
”Fearon 认为,测量 FFR 是评估冠状动脉血管功能状态的很好的工具;同时,IVUS 可以帮助检测如心肌桥等隐匿性冠心病。
他指出,进一步的侵入性测试通常是有益的。
Maddox 指出,没有证据表明侵入性筛查对无症状的非阻塞性CAD 患者是有益的。
而且,“在某些情况下,对有早期心脏病家族史、有非典型症状或其他危险因素的患者,我们通常给予经过调整的心脏 CT 血管造影检查。
与传统的血管造影相比,在选定的患者中可以得到相同的、有时是更好的造影视野,却不用担心侵入性冠状动脉造影的风险。
”Beltrame 认为,疑似MINOCA 的患者应接受心脏MRI 检查。
他指出,心脏MRI 会分辨出如心肌炎、心肌梗死、Takotsubo 心肌病以及肥厚型或扩张型心肌病等。
Pepine 提醒最好不要觉得患者只患有单纯性心绞痛而没有阻塞性 CAD 是好现象。
“对于这些患者不是很好的结果,最近许多学会都提出了这样的观点,必须认识到这样一个接近正常或正常的血管造影并不能满足诊断和治疗的需求。
”优化治疗方案虽然更多的人意识到非阻塞性 CAD 需要治疗,但很少有证据证明何种疗法是最佳的。
Cardiology Today编辑委员会成员Bairey Merz 在报告中指出,对于非阻塞性CAD 患病人群的预防策略,目前还没有已经完成的广泛临床试验。
她指出,由来自丹麦哥本哈根 Bispebjerg 医院的 Eva Prescott 博士主持的一项临床试验正在进行中,试图找到非阻塞性 CAD 患者的预防策略。