多囊卵巢综合征典型病历
- 格式:doc
- 大小:23.62 KB
- 文档页数:7

经闭验案(多囊卵巢综合征)姓名:吴X 年龄:31岁职业:职员初诊日期:2013年10月28日发病节气:霜降初诊:月经停闭3月余,于2013年10月28日就诊。
其2013年6月初无明显原因胎停育,行清宫术。
月经于7月12日来潮,量中等。
现月经超过3个月经周期未潮。
便溏2—3次∕天,畏寒。
察其舌质紫黯苔腻,诊其脉沉细尺弱。
以往月经后期。
结婚8年,孕1产0,(胎停育)。
形体肥胖。
查B超、性六项提示:多囊卵巢综合征,胰岛抵抗。
证属寒凝血瘀。
治以温经益肾调经。
方用温经汤合二仙汤加减。
处方:吴萸4g、当归15g、川芎15g、干姜10g、半夏15g、石菖蒲15g、丹皮15g、麦冬15g、阿胶10g、党参15g、炙甘草10g、黄芩15g、苍术30g、苡米30g、仙灵脾10g、仙茅3g、巴戟天10g、知母10g、黄柏10g。
水煎服,7剂。
二诊:2013年11月4日月经已至,量多有块。
畏寒、便溏减轻。
纳可,二便调。
察其舌质淡黯苔薄黄,诊其脉沉细。
方用:菟丝子15g、枸杞子15g、补骨脂10g、紫河车10g、仙灵脾10g、黄芪15g、党参10g、山药15g、山萸肉15g、丹参10g、炙甘草6g、女贞子15g、锁阳10g。
水煎服14剂。
按:多囊卵巢综合征是一种生殖功能障碍与糖代谢异常并存的内分泌紊乱综合征。
持续性无排卵,雄激素过多、胰岛素抵抗是其重要特征。
临床表现可有月经不调(月经稀发或闭经)、不孕、多毛、痤疮、肥胖、黑棘皮症等。
该病属中医“闭经”、“月经后期”、“不孕”、“癥瘕”等范畴。
近年来由于精神压力增加、环境污染严重、饮食结构改变等因素导致多囊卵巢综合征的发病率逐年增加。
流行病学调查目前该病的发生率可高达5%~10%、致不孕发生率占无排卵性不孕的50%~70%。
给患者及家庭造成严重影响。
祖国医学认为月经不调与肾一天癸一冲任一胞宫轴的失调有关。
西医强调大脑皮层-下丘脑-垂体-卵巢、子宫之间功能协调,任何一个环节发生病变,都可导致月经病。
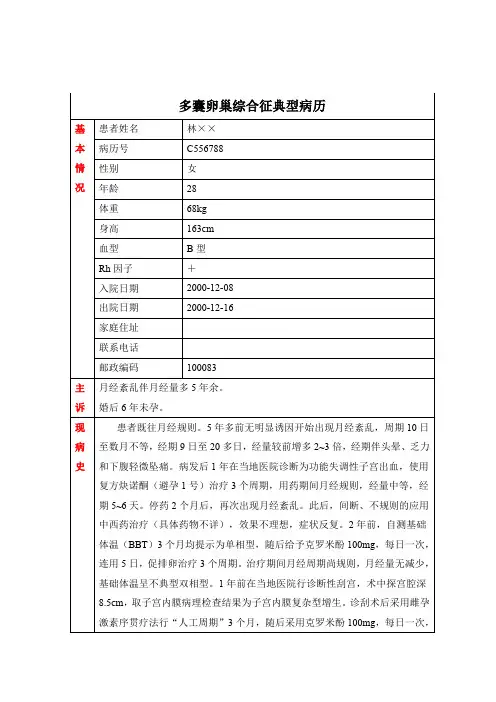
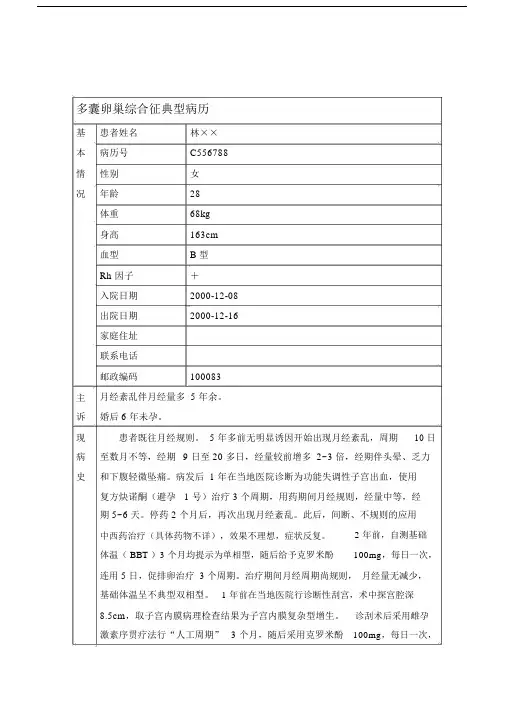
多囊卵巢综合征典型病历基患者姓名林××本病历号C556788情性别女况年龄28体重68kg身高163cm血型 B 型Rh 因子+入院日期2000-12-08出院日期2000-12-16家庭住址联系电话邮政编码100083主月经紊乱伴月经量多 5 年余。
诉婚后 6 年未孕。
现患者既往月经规则。
5 年多前无明显诱因开始出现月经紊乱,周期10 日病至数月不等,经期9 日至 20 多日,经量较前增多 2~3 倍,经期伴头晕、乏力史和下腹轻微坠痛。
病发后 1 年在当地医院诊断为功能失调性子宫出血,使用复方炔诺酮(避孕 1 号)治疗 3 个周期,用药期间月经规则,经量中等,经期 5~6 天。
停药 2 个月后,再次出现月经紊乱。
此后,间断、不规则的应用中西药治疗(具体药物不详),效果不理想,症状反复。
2 年前,自测基础体温( BBT )3 个月均提示为单相型,随后给予克罗米酚100mg,每日一次,连用 5 日,促排卵治疗 3 个周期。
治疗期间月经周期尚规则,月经量无减少,基础体温呈不典型双相型。
1 年前在当地医院行诊断性刮宫,术中探宫腔深8.5cm,取子宫内膜病理检查结果为子宫内膜复杂型增生。
诊刮术后采用雌孕激素序贯疗法行“人工周期” 3 个月,随后采用克罗米酚100mg,每日一次,连用 5 日的方案促排卵治疗 3 个周期。
近半年来症状又复出现,转诊本院并收入院。
发病以来,精神状况尚好,食欲良好,体重增加10kg。
既否认肝炎、结核等传染病史或接触史。
无高血压、糖尿病、心脏病、肾往病等内科合并症。
无重大外伤史或手术史。
无输血史。
否认药物过敏史。
史个出生于北京,大学文化程度,个体经商。
否认有毒物、放射线接触史,人无烟酒嗜好。
史婚初潮 13 岁,7 天/28~30 天,近 5 年月经不规则详见现病史。
末次月经为 11-28,育至今未净。
96 年结婚,爱人体健,婚后性生活正常,无避孕,未孕。



多囊卵巢综合症案例二:体实湿热胖多囊,泻热软坚开风堵。
2017.03.06 李宏奇多囊卵巢综合症作为现如今最常见的一种导致不孕的疾病,虽然很多人被定义为多囊卵巢综合症患者,但不同的个体疾病类似,疾病的原因却因体质不同而相去甚远,之前我们讲述了一类胖多囊因为痰湿体质脾旺肾虚的湿闭的原因,造成身体肥胖不排卵而月经稀发或闭经引起的不孕症。
今天讲的案例是另一种病例实多囊,因为身体湿热或者实热,引起的内分泌紊乱,卵巢体积增大壁增厚,造成的卵巢郁闭卵泡发育不良不能排卵和月经紊乱不孕不育症。
多年前,我县邻村一对在28岁石家庄工作的,多囊卵巢综合症夫妻来诊,婚后五年多未孕,患者体形肥胖,面部皮肤油腻红润毛孔粗大,额头和两腮部长满红肿的痤疮,当时那位女患者一进门就大声跟我打招呼,急言快语声音洪亮,嗓门很粗,性格很是爽朗。
轮到患者的时候,我一边给这位女患者号脉,患者就竹筒倒豆子似的开始讲述她疾病的经过。
原来这对夫妻婚后多年不孕,一是因为女方患有多囊卵巢综合征,排卵障碍,男的还有弱精症,精子成活率低,夫妻双方都在市里汽车4s店工作,女的当会计,男的从事汽车修理的工作。
在那个年代,像他们这样在外拼搏的年轻人还很少,他们出身农村经过自己的努力,虽然在事业上已经小有成就了,但却一直没有怀孕生子,双方老人也都在盼着抱孙子,却一直期盼未果。
女方刚结婚的时候就存在月经稀发的问题,当时因为年纪小,不急着要孩子,后来发现月经越来越错后,月经间隔的时间越来越长,也无规律可循,而且月经量越来越少,身体也越来越胖,甚至闭经,在身体逐渐变胖的同时体毛也越来越重,这才引起了患者的重视,家人也注意到这些问题,提醒患者检查一下身体,于是到医院做了一些基本的检查,通过B超检查得知双侧卵巢均匀性增大,包膜回声增强,六项激素的检查数据也显示lh和fsh比值高,雄激素偏高,医生就诊断患者为多囊卵巢综合症,卵巢壁增厚引起的排卵障碍,当时医院告知患者现在的身体状态,如果不经过治疗是很难自然怀孕的。

中西医结合治疗多囊卵巢综合征验案举隅王 犇 于 帅关键词:多囊卵巢综合症;中西医结合疗法;验案中图分类号:R711.75 文献标识码:A 文章编号:1000-7156 (2019) 03-0038-02作者简介:王犇,男,医师,山东省莒南县团林镇东沙沟村卫生室 (莒南 276616) ;于帅,山东力明科技职业学院。
1 典型病例例1:孙某,女,30岁,已婚未育,2017年3月10日初诊。
结婚5年未避孕未孕,配偶生殖功能正常。
平时月经周期1~4个月不等,量中等,色红,无痛经。
市人民医院诊为多囊卵巢综合征,予以激素治疗 (具体用药不祥) ,并行输卵管造影术,提示:双侧输卵管通畅。
B超显示:双侧卵巢多囊样改变。
性激素六项检查, t :2.0 ng (正常值0.10~0.75 ng/mL) 。
查体:口干,多毛,舌质淡,脉滑。
身高160 cm,体重80 kg,两个月月经未来潮。
中医诊断:月经后期,不孕症;西医诊断:多囊卵巢综合征。
证属肾虚血瘀,治以温肾通络、活血化瘀。
予补肾通络汤加减,药用:炒枳壳、茯苓、鹿角霜、三棱、莪术、 皂角刺、泽兰各10 g,菟丝子、 枸杞子、炒白芍、 淫羊藿各15 g,肉桂 (冲服) 4 g,生山楂20 g,丹参30 g,甘草6 g。
7剂,每日1剂,水煎服。
同时服用黄体酮胶囊200 mg,每日1次,连服5天。
另嘱患者控制体重。
3月18日二诊:停黄体酮后3天月经来潮,量中等,色黯红,舌淡红、苔薄白,脉沉滑。
治以滋肾养精,祛瘀调经。
予补肾通络汤加减。
药用:菟丝子、淫羊藿、制首乌、鹿角胶(烊化) 、当归各15 g,桑椹子、皂角刺、土鳖虫、巴戟天、泽兰、川断各10 g,胆南星8 g, 丹参30 g,白芥子、炮甲珠 (冲服) 、甘草各6 g。
10剂,每日1剂,水煎服。
并从月经第5天开始服克罗米芬,每日1粒,连服5天。
3月28日三诊:方用补肾通络汤加减,同时配合人工周期疗法进行治疗及饮食调理。

此医案仅证明中医可以治疗此类疾病,但医案仅供参考,切勿个人盲目用药,建议到正规中医治疗机构详细辩证论治。
调周法治疗多囊卵巢综合征病案:姚某,女,27岁,2014年6月26日。
主诉:月经稀发12年,结婚3年未避孕未怀孕。
病史:既往月经规律,15岁初潮,月经6-7天/40-60天,量少,色暗红,有血块,痛经(+),经前乳胀,末次月经(LMP):2014.6.5。
末次前月经:2014.4.17。
曾于医大一院诊断“多囊卵巢综合征”,口服达英-35治疗2个月,促排治疗3个月。
初诊:月经错后12年,量少,色暗红,有血块,痛经(+),经前乳胀,现饮食、二便正常,平素烦躁易怒,舌质暗,苔薄白,脉弦。
查体:身高:168cm,体重52kg,体重指数(BMI)18.4kg/m2。
辅助检查:(1)妇科超声:子宫位置:前位,三径大小:44mm×34mm ×38mm,内膜5.1mm,回声均匀。
左卵巢大小39mm×20mm×42mm,体积为18.6cm3,卵泡大小2-6mm,数量约为12个;右卵巢大小42mm×20mm×40mm,体积为18.4cm3,卵泡大小2-4mm,数量约为13个。
(2)性腺激素六项:FSH 7.29mIU/ml,LH 14.40mIU/ml,T55.48ng/dl。
(3)雄三项:硫酸脱氢表雄酮(DHEAS):272.00μg/dl,雄烯二酮(AND):6.66ng/ml↑,性激素结合球蛋白(SHBG):66.10 nmol/L。
(4)甲功、肝功、血脂正常。
(5)空腹胰岛素:6.0μIU/ml,空腹葡萄糖:5.14nmol/L,IR:1.37。
西医诊断:多囊卵巢综合征中医诊断:月经后期,原发性不孕症辨证审机:肾精亏虚,冲任失充,肝失疏泄,气血失和,瘀阻冲任。
治法:补肾疏肝,养血调经。
(1)方药:调经2号+调经3号调经2号(月经第1天开始服用,连服14天):熟地黄山茱萸女贞子龟甲当归白芍郁金香附炙甘草枸杞子调经3号(月经第15天开始服用,连服14天):夜交藤香附白术川楝子白芍当归丹参郁金。

多囊卵巢综合征治疗病例分析病例简介患者,22岁,最近1年月经紊乱,有时1个多月一次,最近3个月一次。
她身高163厘米,体重86斤,体重指数:16.18。
性激素检查:FSH:6.42mIU/ml,LH:18.21mIU/ml,E2:83pg/ml,P:0.05ng/ml,T 1.01ng/ml(0.11~0.57),PRL:29.99ng/ml,甲功:正常,B超:子宫内膜0.8cm。
分析病例患者虽然体重过轻,是可以导致月经紊乱甚至发生低促性腺激素性闭经,但是如果考虑完全是由于体重过轻所致,其早卵泡期性激素化验应该为LH<FSH,但是患者性激素检查:LH>FSH,泌乳素轻微升高(在PCOS中有10%~30%可以伴有轻度泌乳素升高),且有高雄激素血症,所以综合考虑目前为多囊卵巢综合征。
但是患者月经紊乱,不只是由于PCOS所致,还有体重的原因,所以治疗需要同时兼顾。
其实诊断与否并不重要,重要的是治疗方案是否正确,患者不管是不是多囊卵巢综合征,目前治疗方案都是一样的。
治疗方案改善生活方式,逐渐增加体重、营养饮食,必要时营养科同时给予管理。
患者月经稀发,排除器质性病变后,可以每月使用微粒化黄体酮或地屈孕酮治疗,如果有高雄激素临床表现,也可以使用复方短效口服避孕药。
使用孕激素3~6个月停药观察,随着体重的增加,月经可能会有所恢复。
但是停药后如果仍然为稀发排卵或无排卵,则需要继续使用孕激素来治疗。
知识链接鹿特丹标准:三项里面选二项,①稀发排卵、无排卵、排卵障碍;②高雄激素表现或高雄激素血症;③超声示卵巢多囊样改变。
2018年《中国多囊卵巢综合征诊疗指南》:把月经稀发或闭经或不规则出血作为诊断的必需条件,其余两项选一项,同时还需要排除其他排卵障碍的疾病(如高催乳素血症,低促性腺激素性闭经,卵巢储备功能低下导致的月经紊乱,甲状腺功能异常等)及其它高雄激素疾病(如Cushing库欣综合征,卵泡膜细胞增生症,先天性肾上腺皮质增生,分泌雄激素的肿瘤等),才能诊断为多囊卵巢综合征。

多囊卵巢综合征16例临床分析多囊卵巢综合征(Polycystic ovary syndrome,PCOS)是妇产科常见的内分泌紊乱性疾病,生育年龄妇女发病率5%~10%[1]。
具体病因尚不十分清楚,近年研究认为胰岛素抵抗引起的高胰岛素血症是PCOS发病的主要原因之一。
其病理生理变化及临床表现复杂多样,近年来发现其主要特征为雄激素升高,常伴有血糖升高、胰岛素抵抗等异常[24]。
它是育龄妇女常见的涉及诸多因素的终身性疾病,也是育龄妇女月经紊乱的最常见原因,若其病理生理长期得不到纠正不仅影响青年时期的生殖健康,更容易使本病患者中年时期罹患糖尿病和心脑血管疾病。
本研究对我院门诊确诊并随诊的16例患者进行回顾性分析。
1 临床资料11 研究对象选择2008年4月至2010年4月在我院妇科门诊确诊为多囊卵巢综合征(PCOS)患者(其诊断标准:PCOS的诊断标准参照2003年欧洲/美国生殖医学会鹿特丹工作组修订的诊断标准[5])16例,年龄均符合生育年龄范畴无其他内分泌性疾病。
12 临床特点121 患者年龄为18~32岁的生育期妇女,均未生育,6例已婚且均有不孕史其余未婚。
122 月经特点均有月经紊乱11例表现为月经稀发,几乎均表现为月经量逐渐减少。
3例表现为停经6个月就诊,2例表现为停经1年。
123 多毛,痤疮,肥胖10例患者表现有不同程度的肥胖,多毛,其中2例痤疮明显,年龄轻者较重。
6例患者无明显肥胖,正常体态。
124 性激素水平测定15例有睾酮激素水平不同程度的升高,仅有l例睾酮水平正常,但FH/LH比例大于3。
125 妇科超声检查特点6例患者卵巢增大,且可见多个囊性卵泡,直径小于10 cm。
13 治疗及结果本组10例患者进行了不同程度的饮食控制,2例效果明显。
15例均给予激素治疗,其中8例口服妈富隆,连续服用半年,服药期间月经恢复明显,但停药后3例再次出现月经稀少、停经的现象。
7例口服达英35连用半年后停药睾酮水平降至正常,月经恢复基本正常。

多囊卵巢患者病历记录模板
一、患者基本信息
患者姓名:________
性别:________
年龄:________
民族:________
职业:________
联系电话:________
电子邮箱:________
二、疾病史
1. 既往病史:患者有无其他慢性疾病史,如高血压、糖尿病、心脏病等。
2. 用药史:患者目前使用的药物及剂量,以及既往的用药情况。
3. 家族史:家族成员中是否有类似疾病或相关疾病。
三、症状描述
1. 月经情况:月经周期是否规律,月经量是否正常。
2. 生育情况:是否有生育史,是否有不孕症。
3. 其他症状:如痤疮、多毛、肥胖等。
四、检查结果
1. 实验室检查:性激素水平、血糖、血脂等检查结果。
2. 影像学检查:B超、磁共振等检查结果,观察卵巢形态、大小等。
3. 其他相关检查:如心电图、肝肾功能等。
五、治疗方案
1. 药物治疗:开具处方,包括中药或西药,及用药方式、剂量和疗程。
2. 非药物治疗:指导患者进行饮食调整、运动等非药物治疗方式。
3. 随访计划:根据患者情况,制定随访计划,包括随访时间、随访内容等。
六、患者签字
患者已详细阅读以上病历记录,同意治疗方案,并遵守随访计划。
签字:________ 日期:________。
中西医结合治疗多囊卵巢综合征专题报告病例分析病历1简介患者陈某,女,27岁,已婚,0-0-1-0,因“月经稀发4年,停经48天”于2008-7-15初诊。
现病史:患者近4年月经延后,3-4个月一行,近年需用黄体酮通经。
外院诊断为PCOS,近期用达英-35两个周期。
末次月经(LMP)5月29日,经量中等,色红,有血块。
形体肥胖,4年内增重20kg,现胃纳、睡眠正常,面部痤疮,易烦躁,便秘。
舌淡,苔薄黄,脉细滑。
既往史:既往体健,曾行人流术1次,否认其他手术外伤史及内科疾病史。
月经史:平素月经稀发,初潮13岁,近4年周期3-4个月,经期5天,量中等,无痛经。
LMP:2008-5-29。
孕产史:已婚,0-0-1-0,曾流产1次(具体不详),后用宫内节育器避孕。
现未避孕,有孕求。
辅助检查:2008-5-30查性激素:FSH5.56IU/L、LH5.35IU/L、PRL21.93ug/L、E2243.2pmol/L、T2.20nmol/L。
2008-7-15查B 超:左卵巢呈多囊样改变,内膜0.6cm。
初步诊断:中医诊断:月经后期,肝郁脾虚,痰瘀互结证西医诊断:多囊卵巢综合征诊疗计划:中医治则:疏肝健脾,理气化痰,活血调经。
中药:苍术12g,香附10g,法夏10g,陈皮6g,茯苓15g,川芎10g,枳壳15g,泽兰10g,桃仁15g,皂角刺15,淮牛膝15g,蚕砂15。
水煎至200-250ml,饭后温服。
中成药:医院制剂温胆片(4#,p.o,tid)、血府逐瘀颗粒(1袋,冲服,tid)针灸:取归来、关元、气海、三阴交(双)、太冲(双)穴,针灸,配合红外线神灯照射及拔罐,人胎盘组织注射液穴位交替注射水道(双)、肾俞(双)、归来(双)、关元俞(双),每周2次。
诊疗经过:2008-7-29二诊:便秘、痤疮等稍改善,LMP:29/5,月经仍未来潮,舌质淡,苔薄黄,脉细滑。
辅助检查:近日查空腹血糖4.96mmol/L,总胆固醇7.73mmol/L↑,载脂蛋白B1.57g/L↑,低密度脂蛋白胆固醇5.76mmol/L↑。
问诊单详情:性别:女生辰:(公元)1982年婚否:已婚已育职业:家庭妇女(但长期坐在电脑前)身高:158体重:49kg肤色:白、无光泽,有色斑主要症状:18岁初潮,后月经一直推迟7-10天,6年前曾闭经,服用达英35调经3个月,1年后怀孕产子,哺乳8个月,断乳后2个月月经恢复,月经仍不调,后发展至闭经,用达英调经半年。
手足冰冷畏寒、乏力嗜睡、易疲劳。
查过内分泌,为多囊卵巢综合征。
是否长期用过激素:有,陆续服用达英35避孕药调经9个月是否大量用过消炎药:无是否做过内脏手术:无2、请选择下列部位身体状态——脉(左):76/分次数脉(右):79/分次数面:白无华下巴常年痘痘层出不穷,毛孔也比较粗大,黑头明显眼:舌:舌体肥大有齿痕(服用下述方子后有所改善)齿:智齿左右各一颗,上火会红肿耳:慢性中耳炎,耳膜穿孔目:口:最近有轻微异味鼻:嗅觉之前很灵敏,现在有点粉尘过敏,嗅觉灵敏度下降咽:胸:乳:月经前涨,按摩行间太冲会缓解一点肋:腹:外阴:心和心跳次数:102(产前心电图)心下:胃:轻度胃炎头:项:轻度颈椎病肩:轻微肩周炎臂:手:冬天很冰背:腰:月经来的时候酸,路走多了也酸膝:足:冬天很冰足跟:足趾:大拇指外翻,食指搭在大拇指上一部分3、请选择与下列项目对应的身体状况(必选)——饮:需水量很少,基本上渴了才喝,喝温开水(妊娠末期吃过大量冷饮)食:食量较好,偏素,嗜辣,很少喝汤,不吃肥肉,喜食零食睡眠:睡眠质量很差,失眠多梦易醒,嗜睡大便:一日一次,基本成形,偶尔便秘小便:正常,睡着后不起夜,熬夜时会排便多次房事:一周2-3次4、请回答身体经常有如下哪些症状——易怒,易悲,犯困、嗜睡、乏力、记忆力严重下降5、七情何者为重——忧虑,易怒,易悲曾经治疗情况:1个月前曾看中医调理,因不给方子,故我强记药方并结合药材实物整理如下:桂枝30,红花30,薏米30,熟地黄30,玉竹30,皂角刺,女贞子,芥子,白芍,当归。
多囊卵巢综合征成功治愈案例多囊卵巢综合征是以慢性无排卵、闭经或月经稀发、不孕、肥胖、痤疮、多毛和卵巢多囊性增大为临床特征的综合症候群。
这个病可以导致女性不孕和习惯性流产,所以多囊卵巢综合征已经成为了很多女性朋友的梦魇。
下面来看一下李女士的病例。
李女士来到新景安太医院进行检查。
据了解,李女士今年31岁,于7年前,月经紊乱,越发的肥胖。
由于那时候李女士刚刚毕业的参加工作,没有时间进行检查和治疗。
由于前几年结婚一直没有怀孕,才去了当地医院进行检查。
当地医院诊断多囊卵巢综合征,给予中西药和促排卵治疗都未能见效。
2011年3月经同事介绍,得知新景安太医院。
来到新景安太医院,进行了针对检查,均为:激素测定,后腹膜充气造影及子宫输卵管造影,超声检查,内窥镜检查,诊刮和子宫内膜病检,剖腹探查,CT和磁共振几项检查。
诊断结果为:多囊卵巢综合征,原发不孕。
新景安太医院专家为李女士采取腹腔镜下挫灭卵巢中的睾丸组织和转基因,腹腔镜下盆腔粘连松解术进行治疗。
腹腔镜下见子宫水平位,略小,表面未见肿物;左侧卵巢、输卵管、阔韧带后叶、肠管间结缔组织性粘连成团,伞端反折后包裹于粘连团中,不能显露,右侧卵巢呈多囊状改变,大小约 3.5*3*3cm,表面排卵斑稀少,右侧输卵管未见异常;肠管与左侧盆壁粘连。
后半年,成功怀孕。
特打来电话报喜,非常感谢安太医院!确诊多囊卵巢的方法:1、月经周期改变;2、电化学发光免疫法基础内分泌LH/FSH≥0;3、阴道四维彩超发现卵泡早期卵巢有多囊改变;3条中有2条就可以确诊为多囊卵巢。
治疗多囊卵巢腹腔镜下多囊卵巢卵睾组织挫灭或部分切除是最有效的治疗手段,术后6个月妊娠率达90%以上。
但PCOS多伴有子宫纵隔或子宫内膜息肉,确诊需做数字化动态子宫输卵管碘油造影或宫腔镜检查,如有应行宫腔镜下纵隔、息肉切除术,否则易导致习惯性流产。
确诊后签约包治,无效退款。
多囊卵巢综合征闭经医案
余某某,女,19岁,江西省南昌县人。
2020年5日1日就诊,诉月经断续未来近2年余,曾在南昌某妇科医院做各种检查,诊断为多囊卵巢综合征。
医院医生开人工周期疗法,乙烯雌芬和黄体酮片,用药近三个月月经还未来,而人越感肥胖近140斤。
也曾在某门诊用中成药桂枝茯苓丸和八珍颗粒2个月如诺惘然,病情依旧。
家长十分忧愁,后经友人介绍来吾门诊用中药解决。
刻诊见人体肥胖,体重自从用西药来增加近二十斤,全身觉人活动不灵活有僵硬不适感,小腹有冷刺痛感,饮食睡眠一般,小便如常,大便几天一行,舌淡苔白,舌下瘀斑瘀点严重,脉涩。
此患病机为癥瘕积聚,冲任失调,宫络瘀堵。
治宜活血通瘀以消癜而通经。
一诊疏方十付,处方如下,
当归30g川芎30g赤芍60g生蒲黄20g醋五灵脂20g肉桂6g 制没药15g炒茴香30g益母草30g水蛭15g黄芪60g炮姜15g。
水煎服用,日2剂。
嘱生冷油腻不吃,早睡早起,早起煅炼一小时。
以上方用药加减近二个月,7月至8月月经如期来潮。
案评方解,此疾多囊之月经不来,为冲任失调,瘀堵胞宫所致,西医无好法治疗,今吾用先贤王清任之少腹逐瘀汤加水蛭益母草类,活血通经而消其之癥瘕积聚,而总方以大量黄芪以驭之,使大量功破之类药不致于伤其正。
盖月经不来者,多有瘀堵而气滞气虚也,今用将军之伐,多为元帅驭之,今吾用此方之妙,黄芪如是也!。
多囊卵巢100天的打卡记录
Hello~,亲爱的姐妹们
已经打卡100天了。
目前的状况是:
身高是160cm,体重是44kg。
工作:轻松程度还算可以。
病史:多囊确诊已经有7年多了。
睡眠:时间为从大约12点左右入睡到8点10分起床。
在之前,出现的某些症状:
1,姨妈的周期长。
2.痛经。
3,可能是由于熬夜导致的轻微脱发。
4.在每个月的姨妈期前,我偶尔会长痘痘,主要长在下巴上。
5,排卵期偶尔出现流血。
药物使用史:
曾经有三次两个月不来姨妈的经历,每次都用了黄体酮药物,连续使用七天。
运动:偶尔会进行,但整体来看可以说没有。
营养补充剂:科芙研,含有角豆提取物Dci手性肌醇。
这种补充剂可以帮助改善胰岛素抵抗、提升卵巢功能、平衡内分泌,并且改善月经不调。
打卡100天的坚持效果下来了。
1.中间3次姨妈最有效果,明显感觉姨妈量变多,而且周期缩短。
之前的周期是40-45天,最近的2次都是大约30天。
2,减少了脱发。
3.饮食调理对我的病情非常有效果
希望能够为大家提供一个参考
希望尽快解决姨妈失踪的困扰
皮肤正常,体重稳定,情绪稳定
多囊卵巢是一种需要长期保持健康生活的慢性病,我们需要时刻保持积极乐观的心态来面对,但我们可以有效地控制它。
医生表示胰岛素抵抗检查没有问题,然而有人认为存在问题。
不论是否有问题,戒糖是正确的行为,不应抱有侥幸心理。
即使现在没有胰岛素抵抗,也不代表未来不会出现。
问诊单详情:性别:女生辰:(公元)1982年婚否:已婚已育职业:家庭妇女(但长期坐在电脑前)身高:158体重:49kg肤色:白、无光泽,有色斑主要症状:18岁初潮,后月经一直推迟7-10天,6年前曾闭经,服用达英35调经3个月,1年后怀孕产子,哺乳8个月,断乳后2个月月经恢复,月经仍不调,后发展至闭经,用达英调经半年。
手足冰冷畏寒、乏力嗜睡、易疲劳。
查过内分泌,为多囊卵巢综合征。
是否长期用过激素:有,陆续服用达英35避孕药调经9个月是否大量用过消炎药:无是否做过内脏手术:无2、请选择下列部位身体状态——脉(左):76/分次数脉(右):79/分次数面:白无华下巴常年痘痘层出不穷,毛孔也比较粗大,黑头明显眼:舌:舌体肥大有齿痕(服用下述方子后有所改善)齿:智齿左右各一颗,上火会红肿耳:慢性中耳炎,耳膜穿孔目:口:最近有轻微异味鼻:嗅觉之前很灵敏,现在有点粉尘过敏,嗅觉灵敏度下降咽:胸:乳:月经前涨,按摩行间太冲会缓解一点肋:腹:外阴:心和心跳次数:102(产前心电图)心下:胃:轻度胃炎头:项:轻度颈椎病肩:轻微肩周炎臂:手:冬天很冰背:腰:月经来的时候酸,路走多了也酸膝:足:冬天很冰足跟:足趾:大拇指外翻,食指搭在大拇指上一部分3、请选择与下列项目对应的身体状况(必选)——饮:需水量很少,基本上渴了才喝,喝温开水(妊娠末期吃过大量冷饮)食:食量较好,偏素,嗜辣,很少喝汤,不吃肥肉,喜食零食睡眠:睡眠质量很差,失眠多梦易醒,嗜睡大便:一日一次,基本成形,偶尔便秘小便:正常,睡着后不起夜,熬夜时会排便多次房事:一周2-3次4、请回答身体经常有如下哪些症状——易怒,易悲,犯困、嗜睡、乏力、记忆力严重下降5、七情何者为重——忧虑,易怒,易悲曾经治疗情况:1个月前曾看中医调理,因不给方子,故我强记药方并结合药材实物整理如下:桂枝30,红花30,薏米30,熟地黄30,玉竹30,皂角刺,女贞子,芥子,白芍,当归。