冠脉搭桥手术的麻醉
- 格式:ppt
- 大小:149.50 KB
- 文档页数:37

冠脉搭桥术的麻醉处理冠脉搭桥术是一种用于治疗冠心病患者的重要手术方法。
在进行冠脉搭桥术时,麻醉处理是至关重要的环节,它能够确保手术过程的顺利进行,同时减少患者的疼痛和不适感。
本文将介绍冠脉搭桥术中常用的麻醉处理方法,以及其在手术中的作用。
一、全身麻醉全身麻醉是冠脉搭桥术中最常见的麻醉处理方法之一。
在全身麻醉下,患者将进入无意识状态,手术期间不会感觉到任何疼痛或不适。
全身麻醉包括使用静脉药物和吸入麻醉药物,通过调整药物剂量和浓度来维持患者的麻醉状态。
在全身麻醉下,麻醉医生需要密切监测患者的生命体征,包括心率、血压、呼吸等指标。
同时,他们还需要根据手术情况进行麻醉深度的调整,以确保手术过程的安全和有效进行。
二、局部麻醉除了全身麻醉外,冠脉搭桥术中还可以使用局部麻醉。
相比于全身麻醉,局部麻醉具有恢复迅速、副作用较少等优点,适用于某些特定病例。
局部麻醉可以通过麻醉药物的直接注射或者局部浸润的方式实施。
麻醉药物会阻断冠脉区域的神经传导,并减轻患者在手术中的疼痛感。
麻醉医生需要根据患者的具体情况以及手术的特点来决定是否采用局部麻醉,并确定使用的药物和剂量。
三、监测麻醉效果在冠脉搭桥术中,麻醉医生需要密切监测麻醉效果,以确保患者在手术期间处于适当的麻醉状态。
目前,常用的监测方法包括血压监测、心电监护和麻醉深度监测等。
血压监测可以通过测量患者的动脉血压来评估麻醉深度和循环状态。
心电监护则可以实时监测患者的心律和心脏功能,并及时发现异常情况。
麻醉深度监测则可以通过监测脑电图等指标,来评估患者的麻醉深度和意识状态。
在手术过程中,麻醉医生需要根据监测结果来调整麻醉药物的剂量和浓度,以确保患者的麻醉效果处于理想的范围。
总结起来,冠脉搭桥术的麻醉处理是一项关键而重要的工作。
通过合理选择麻醉处理的方式,可以确保患者在手术过程中不会感到疼痛和不适,同时也能够保证手术顺利进行。
麻醉医生在冠脉搭桥术中需要密切监测患者的生命体征和麻醉效果,做出及时调整,以保障患者的安全与康复。






2022年冠状动脉搭桥术相关知识一、概述:冠状动脉搭桥术(冠状动脉旁路移植术,CABG)已有30多年的历史,是目前冠心病最有效的治疗方法之一。
其方法主要是:在全身麻醉下,开胸将非心脏血管移植于主动脉至心脏病变血管的远端,恢复心脏的正常血液供应。
通俗的说法,CABG是在身体中截取一段静脉血管,在狭窄的冠状动脉血管周围重新造一条血管通路,就像是搭了一个桥,取代本已狭窄的血管,让这个"桥"继续为心肌供血供氧。
全世界每年大约有50万冠心病病人接受此种手术。
我国开展冠状动脉搭桥手术的技术目前也较为成熟,且较多数的大型医院也已经广泛开展。
因此,冠状动脉搭桥术已经成为可以选择的治疗冠心病的常规方法之一。
二、适应症:冠状动脉搭桥适合于较严重的冠心病患者(主要指冠状动脉血管病变严重)。
包括下面情况:(1)左主干病变(狭窄≥50%)或相当于左主干病变,即前降支和回旋支起始部狭窄≥70%;(2)二支、三支病变(狭窄≥70%),不稳定型心绞痛/无Q波型心肌梗死,合并左心功能不全,反复发作的室性心律失常;(3)介入治疗失败后紧急冠状动脉搭桥术;(4)介入治疗后再狭窄;(5)冠状动脉搭桥术后再狭窄;(6)合并左心室室壁瘤;合并二尖瓣关闭不全;心肌梗死后室间隔穿孔;心肌梗死后心脏破裂等。
禁忌证:若冠状动脉病变呈弥漫性,远端冠状动脉无法手术;严重的心、脑、肺、肝、肾功能不全不能耐受手术创伤者为。
三、术后并发症及防治:1、一过性意识丧失冠状动脉搭桥术后一过性意识丧失多发生于原先有脑血管疾病的患者。
多是由于各种原因引起脑血管痉挛造成的一过性脑缺血。
此类病人CT检查往往没有明显病灶。
进行支持治疗后,可以自行恢复。
但这些病人以后有再次发病的危险。
因此,建议有过一过性意识丧失的患者在身体完全恢复以后及时到神经内科检查治疗,以免发生更为严重的脑部并发症。
2、脑卒中如果升主动脉上有硬化斑块,手术中可能因为手术操作而脱落,脱落的斑块栓塞大脑导致脑卒中。


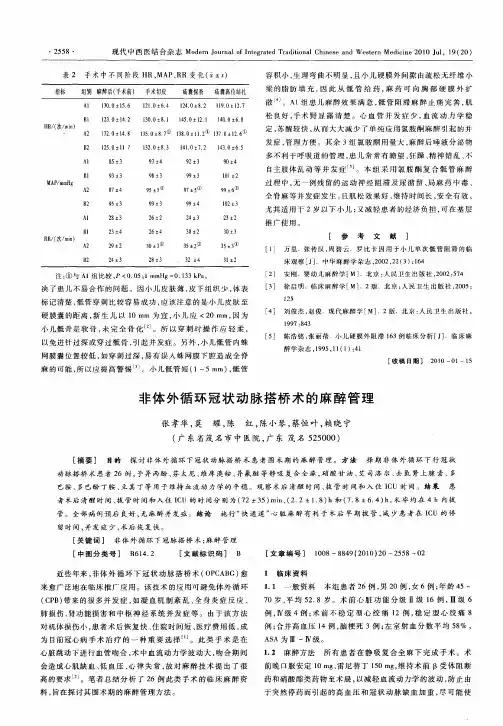
20例非体外循环下冠状动脉搭桥术的麻醉管理非体外循环下冠状动脉搭桥术避免了体外循环,心脏不停跳,对病人围手术期生理干扰小,手术后并发症少,恢复快,且费用低而成为目前冠心病手术治疗的主要选择,但对临床麻醉要求高,现将二十例非体外循环下冠状动脉搭桥麻醉管理总结如下:1 治疗与方法1.1 一般资料 20例冠状动脉病病人,男12例,女8例,年龄65—78岁,体重54—89kg,asaⅱ级3例,asaⅲ级12例,asaⅳ级5例。
18例伴有不稳定心绞痛2~9年,15例伴有高血压病史10~20年,7例伴有糖尿病,3例伴有肾功能不全,2例有脑溢血病史,1例患有肺气肿,左室射血分数ef21~62%,冠状动脉造影3支以上病变17例,所有病人均在非体外循环下完成冠状动脉搭桥。
1.2 麻醉处理术前充分准备,包括戒烟,控制肺部感染,控制血压,控制血糖,调整心功能,麻醉前延续病房硝酸脂类,β-受体阻断药等,术前晚口服地西泮10mg,麻醉前30分钟肌注咪唑安定5mg,东莨菪碱0.3mg,入室后面罩吸氧,所有病人均选择静吸复合麻醉,在ekg、spo2、无创血压检测下,间断、缓慢,给予咪唑安定0.05~0.1mg/kg,丙泊酚1.5~2mg/kg,芬太呢6~10ug/kg,维库溴铵0.1~0.15mg/kg,1%利多卡因咽喉表面麻醉,行气管内插管,麻醉机控制呼吸,维持呼气末二氧化碳分压在30~35mmhg,诱导成功后行桡动脉穿刺检测有创血压,颈内静脉穿刺检测cvp,肺动脉楔压,麻醉维持将0.8%丙泊酚和0.4%利多卡因混合液用微量泵以丙泊酚2~4mg.kg.h持续泵入,间断追加芬太呢,维库溴铵,在切皮及纵劈胸骨术中刺激强烈的操作时吸入异氟醚加深麻醉,术中为避免冠状动脉痉挛持续泵入硝酸甘油0.5~2mg/kg,静注乌拉地尔15~20mg或尼卡地平0.25~0.5mg或艾司洛尔20~40mg预防或控制血压升高、心率增快,4%碳酸氢钠1~2ml/kg,0.6%氯化钾复合硫酸镁2.5g 200ml持续静脉滴入,血压低时,首选去氧肾上腺素40~100ug 静注,术中维持心率在50~70次/分,收缩压在90~100mmhg,对心功能差,靠交感张力来维持心排量的病人必要时用多巴酚丁胺维持,术后静脉自控镇痛及血管活性药物持续应用避免冠状动脉及移植血管的痉挛。

史国塞题医型垫!Q生!且筮!!鲞筮!Q翅曼咆塑!』!坚旦!型堕型!型丛鲤鲤丝丛型:垫!Q:!堂:!!:丛!:!Q 表现为尿频、尿急和膀胱区疼痛。
膀胱疼痛有其特点,表现为膀胱充盈时膀胱区疼痛。
典型间质性膀胱炎膀胱镜检查可见hunner溃疡,该类型可能与自体免疫或过敏有关,但临床中该类型仅占5%一10%¨1;非溃疡型间质性膀胱炎则更无特异表现,主要的发病机制可能与膀胱膜的通透性增加,尿中钾离子渗入黏膜下或肌层有关一。
0|。
腺性膀胱炎主要表现为尿频、尿急、尿痛、血尿、粘液尿和排尿困难。
膀胱镜下特点为好发于膀胱三角区及膀胱颈口;多发性乳头状肿物,表面光滑几乎无血管生长‘1“。
对于膀胱平滑肌脂肪变性的诊断可根据尿路感染反复发作病史≥6个月,膀胱镜检及活组织病理检查作出诊断。
治疗应包括去除可能的诱发冈素:细菌或支原体衣原体感染,下尿路梗阻如尿道狭窄、膀胱颈挛缩、尿路结石、男性前列腺增生等。
膀胱病灶电切、电灼术为有效手段。
电切功率为80w,电凝功率为60w。
术毕是否留置尿管根据病灶范围视情况而定,若合并膀胱颈挛缩及尿道狭窄等应同时处理并留置尿管。
合理应用抗菌素也是不可忽视的重要环节。
术后定期复查膀胱镜了解病灶愈合状况是有必要的。
参考文献[1]骆毅,于兰馥,骆曼林.女性泌尿外科学[M].北京:人民卫生出版社。
1996:106.[23武忠弼,杨光华.中华外科病理学[M].北京:人民卫生出版社,2006:2446.急诊冠状动脉搭桥术的麻醉管理阴颖刘爱英魏金聚尚幼楠宋磊军6l[3]王呸,朱雄增.软组织肿瘤病理学[M].北京:人民卫生出版社,2008:209.[4]Tee gavar a pu PS,Sahai A,C handr a A,et a1.Eos inophil ic cys t i t i s andi t s m an agem en t[J].ht J Cl i n Prael,2005,59(3):356-360.[5]V an den O uden D.D ia gn os is and m an agem e nt of e os inophil ie cyst i t i s:n poo l ed anal ys i s of l35cas∞[J].Eur U u r ol,2000,37(5):386-394.[6]蔡冰。