手术讲解模板:腹腔镜下右半结肠切除术
- 格式:ppt
- 大小:263.50 KB
- 文档页数:43





手术分享腹腔镜右半结肠癌根治术(含讲解及专家点评)“相对于左半结肠及直肠,右半结肠的手术技术更加成熟,难度更加适中,术者更易掌握,也更能体现术者基本功。
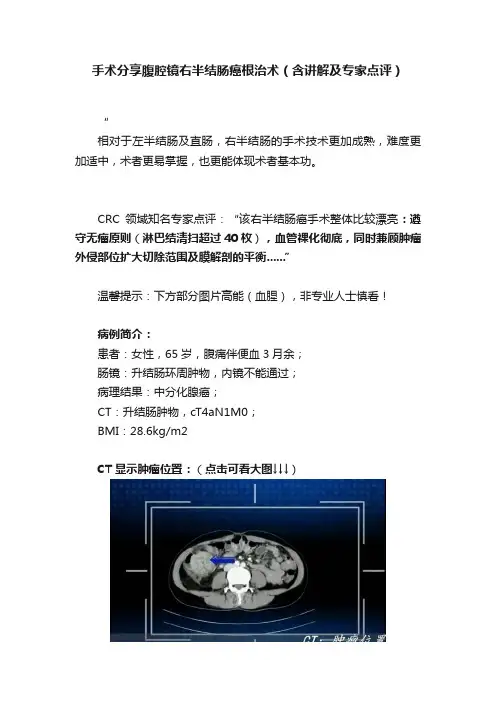
CRC领域知名专家点评:“该右半结肠癌手术整体比较漂亮:遵守无瘤原则(淋巴结清扫超过40枚),血管裸化彻底,同时兼顾肿瘤外侵部位扩大切除范围及膜解剖的平衡......”温馨提示:下方部分图片高能(血腥),非专业人士慎看!病例简介:患者:女性,65岁,腹痛伴便血3月余;肠镜:升结肠环周肿物,内镜不能通过;病理结果:中分化腺癌;CT:升结肠肿物,cT4aN1M0;BMI:28.6kg/m2CT显示肿瘤位置:(点击可看大图↓↓↓)术者站位:主刀和扶镜手站于右侧,助手站于患者两腿之间。
Trocar位置:手术入路方式:从尾侧到头侧,从上至下逆时针单向循环。
探查腹腔和肝脏:肝脏表面光滑,无明显肿瘤转移;肿瘤位于升结肠中段,靠近肝区,侵犯结肠系膜。
手术步骤:1、分离黏连部位2、沿末端回肠打开小肠系膜3、沿回结肠血管蒂分离4、打开黄白交接线进入左侧Tolid间隙5、游离盲肠和阑尾,显露右侧生殖血管和输尿管6、游离十二指肠水平部,沿肠系膜上静脉清扫淋巴结7、游离回结肠动静脉8、根部离断回结肠动静脉9、拓展胰腺前间隙10、沿肠系膜上静脉(SMV)左侧分离动脉11、离断结肠右动脉(RCA)12、离断结肠中动脉(MCA)右支13、解剖胃结肠干分支14、离断结肠中静脉(MCV)15、离断副右结肠静脉(ARCV)16、离断胃网膜右静脉(RGeV)17、弓内离断胃结肠韧带18、清扫幽门下淋巴结19、离断胃网膜右动静脉手术创面展示:吻合方式:腹正中切口,行回肠结肠侧侧吻合。
手术标本展示:系膜完整术后病理:pT4aN2M0淋巴结清扫数量:中央组1枚,中间组2枚,肠旁3枚,共清扫40枚。
专家点评(评审专家包括:胡志前教授、钱群教授、刘骞医生等):手术整体较成功:遵守无瘤原则(淋巴结清扫超过40枚),血管裸化彻底,同时兼顾肿瘤外侵部位扩大切除范围及膜解剖的平衡;两点建议:1、手术助手配合有待提高,应该保持锥形向上牵拉,才能更好展现间隙;2、系膜平面剥离、血管根部阻断,缺乏清扫过程。


术中要点腹腔镜右半结肠切除术导读自1991年首次文献报道腹腔镜结肠切除术以来,腹腔镜和腹腔镜辅助的结肠切除术已在世界各地逐渐得到应用推广。
约5%~10%的结肠切除是应用了腹腔镜技术,该术式具有创伤小、出血少、术后痛苦轻、进食早、住院时间短等优点。
今天小梯将和各位同道分享腹腔镜右半结肠切除术的术中要点。
01手术体位要点患者选择气管内插管全身麻醉,取改良膀胱截石位,头低足高位,手术床略往左倾使身体右侧抬高,以利右半结肠显露。
监视器放于患者的右肩或右膝处,施术者和第一助手于患者左侧。
在腹腔镜结肠手术的实际操作过程中,术者与助手的位置常因操作部位的改变以及施术者的操作习惯而不同。
当处理肝曲和横结肠时,术者常需移至患者两腿之间。
如使用机械臂扶镜,可固定于患者右边的手术台上。
机械臂助手能提供稳定而清晰的视野图像,并能减少人工扶镜助手,挪出空间,使术者及助手更方便地用双手操作。
腹壁套管放置要点02脐部为腹腔镜观察孔,操作孔应远离右结肠,以使操作器械在各个方向获得较大活动度;套管的数量取决于施术者的技能、习惯以及患者的胖瘦,通常需要4~5枚,一般来讲肥胖患者的手术操作难度大,套管数量往往要增加。
03 组织离断要点显露、牵引、近端控制出血是结肠系膜及血管离断过程中的几个重要环节。
探查腹腔,牵引盲肠,用超声止血刀或电刀游离回肠末端及右半结肠,切开腹膜,沿Toldt白线向头侧游离至肝曲,将已游离的盲肠和结肠向左牵拉,以利于在直视下将右结肠系膜从腹膜后结构中分离。
在右骼血管外辨清右输尿管,识别和加以保护。
然后将患者置于反截石位,右侧抬高,以利结肠肝曲和横结肠的游离。
用Babcock钳牵引横结肠中部,在无血管区断离胃结肠韧带显露小网膜囊。
沿无血管区游离横结肠至肝曲,离断肝结肠韧带,从十二指肠表面将要切除的肠襟提起、充分游离。
辨认回盲部血管的位置,在该血管两侧各有一无血管区,沿无血管区切开腹膜,游离回盲部血管,用Babcock钳或右成角抓钳控制血管的近侧,用钛夹夹闭后切断,显露出右半结肠的局部血供,用钛夹或内镜切割缝合器断离右结肠动脉。


腹腔镜切除右半结肠的手术配合腹腔镜右半结肠切除术治疗结肠癌安全有效,大大降低了手术难度,术者不但可以用手扪及内脏;出血时,还可用手压住出血处;通过小切口取出手术标本。
我院于2010年6月这1个月采用手助腹腔镜下行右半结肠切除术5例。
现报告如下。
1 手术方法1.1麻醉及体位采用全身麻醉,患者取截石位,脐孔穿刺,建立气腹,维持压力在15mmHg。
戳孔位置:脐孔10mm戳孔作为观察孔(A孔),脐下5cm偏左10mm戳孔作为主操作孔(B孔),右下腹腋前线脐下5mm戳孔为辅操作孔(C孔),另于左、右锁骨中线脐上5cm各作5mm戳孔用于牵引(D、E孔),术者位于患者两腿之间,一助位于患者左侧。
1.2手术过程用30°腹腔镜常规探查腹腔,术中严格遵循肿瘤根治原则,包括整块切除、肿瘤非接触原则,血管根部结扎,肿瘤周围切除范围足够和保护切口,根治范围均要求达到第3站淋巴组织清扫(D3根治),手术径路有由外到内或者由内到外两种分离方法。
由内到外的方法是先用超声刀按回结肠动脉的投影打开系膜,解剖回结肠动、静脉,向上寻找并解剖肠系膜上静脉外科干,清扫周围淋巴脂肪组织,在其右侧切断回结肠、右结肠和胃结肠静脉的结肠支根部,在左侧肠系膜上动脉发出的分支水平切断各主干动脉根部,清除主淋巴结,继续沿肠系膜上静脉外科干右缘自下向上切开右结肠系膜后叶,沿Gerota筋膜及Toldt筋膜间隙分离,暴露并保护十二指肠和右侧输尿管,切除右Toldt筋膜和胰头十二指肠前筋膜,完整切除结肠系膜前后叶,清扫系膜内淋巴脂肪组织,打开胃结肠韧带,切除右侧大网膜,打开升结肠右侧侧腹膜,切断肝结肠韧带和右膈结肠韧带,游离升结肠和结肠肝曲,于右侧腹直肌做一4~6cm的小切口,体外切除右半结肠包括肿瘤、结肠系膜和足够的肠段,保护切口,体外行回肠结肠端端间断吻合术并关闭系膜孔,右结肠旁沟放置引流管自C孔引出。
2 手术配合2.1巡回护士配合①于左上肢建立静脉通路后,协助麻醉医生进行麻醉诱导,气管插管。