尿源性脓毒血症处理共27页文档
- 格式:ppt
- 大小:3.39 MB
- 文档页数:27

尿源性脓毒血症的治疗进展李同海;张白羽;郭彩芬;李显永;崔庆鹏【摘要】脓毒血症是机体对外来炎症因子反应失调引起的全身炎症反应综合征,尿源性脓毒血症主要是由泌尿系梗阻感染所致,主要致病物质为脂多糖.随着医学技术的不断进步,尿源性脓毒血症的病死率有所下降.其主要治疗原则为及早去除病因,早发现、早诊断、早治疗.提早液体复苏、抗菌药物及糖皮质激素的使用能降低患者病死率,但目前针对尿源性浓度血症患者糖皮质激素的使用仍存在争议.尿源性脓毒血症治疗的主要目的在于降低患者病死率,改善预后,防治相关并发症.【期刊名称】《医学综述》【年(卷),期】2019(025)009【总页数】5页(P1756-1760)【关键词】尿源性脓毒血症;泌尿外科;早期治疗【作者】李同海;张白羽;郭彩芬;李显永;崔庆鹏【作者单位】昆明医科大学第一附属医院泌尿外一科,昆明650032;昆明医科大学第一附属医院泌尿外一科,昆明650032;昆明医科大学第一附属医院泌尿外一科,昆明650032;昆明医科大学第一附属医院泌尿外一科,昆明650032;昆明医科大学第一附属医院泌尿外一科,昆明650032【正文语种】中文【中图分类】R691.3脓毒血症是宿主对感染反应失调引起的危及生命的器官功能障碍综合征[1],每年约有数百万人受到脓毒血症威胁,总体病死率高达约25%[2],预后差,经济负担重,必须引起高度关注和重视[3]。
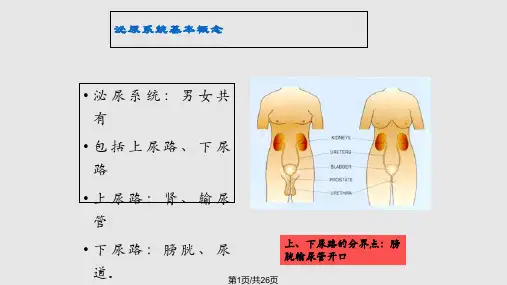
尿源性脓毒血症是由泌尿生殖道感染引起,约占脓毒血症的9%[4]。
其主要是因为泌尿系梗阻所致,尿源性脓毒血症的主要致病菌为革兰阴性菌,常见大肠埃希菌约占60%[5-6],其次为肠球菌[7],致病性大肠埃希菌使患者更容易真菌感染[8]。
脓毒血症的致病因子主要来自革兰阴性菌细胞壁表面的脂多糖,脂多糖是革兰阴性菌细胞壁上的主要成分,脂多糖通过激活细胞内的转录核因子,导致宿主细胞因子失控性表达,产生一氧化氮、前列腺素、白三烯等过量的炎症因子,造成系统性炎症反应,发热、白细胞反应,Shwartzman现象及弥散性血管内凝血等,最终造成多器官功能损伤,甚至死亡[9]。


脓毒血症处理原则全文共四篇示例,供读者参考第一篇示例:脓毒血症是一种严重的感染性疾病,如果不及时发现和治疗,可能导致严重的并发症甚至危及患者生命。
脓毒血症的治疗原则包括早期诊断、积极处理感染源、抗感染治疗、液体支持和器官功能支持等方面。
下面将详细介绍脓毒血症处理的原则及注意事项。
一、早期诊断脓毒血症的症状多样化,常见表现包括发热、全身不适、皮肤潮红、心跳加快等。
患者可能还表现为低血压、多器官功能损害等严重征象。
因此,医生在面对疑似脓毒血症患者时,应该及时进行相关检查,包括血培养、炎症指标检查、影像学检查等,以尽早明确诊断,争取最佳的治疗时机。
二、积极处理感染源脓毒血症往往源自于其他感染灶,如脓毒血症系细菌感染引起的,治疗上应积极处理感染源,包括外科清创、引流、甚至手术切除等。
对于严重感染源如败血症、脑膜炎等,应该尽早进行处理,以阻断感染源向全身扩散。
在处理感染源的同时,注意防止交叉感染,加强感染控制。
三、抗感染治疗抗感染治疗是脓毒血症治疗的重要环节。
在明确了病原体的情况后,应该根据病原体的敏感性进行合理的抗菌药物选择。
通常情况下,使用广谱抗生素抗感染,待病原体及其敏感性结果出来后再调整治疗方案。
在治疗过程中应根据病情变化及时调整抗菌药物种类和剂量,避免产生细菌耐药现象。
四、液体支持脓毒血症常伴有休克等严重征象,患者往往会失水失盐,导致体液代谢紊乱。
因此,在治疗脓毒血症的过程中,及时进行液体补充支持是非常重要的。
根据患者具体情况,可以采用口服补液、静脉补液等方式,以维持患者的水电解质平衡和循环稳定。
五、器官功能支持脓毒血症患者常伴有多器官功能损害,如肝肾功能不全、呼吸衰竭等,需要及时进行相应的支持治疗。
对于呼吸衰竭患者可以行气管插管、机械通气,对于肾功能不全患者可以行透析治疗等。
通过对器官功能的支持治疗,有助于提高患者的生存率和康复率。
六、防止并发症脓毒血症治疗过程中,患者可能会出现一些并发症,如中毒性休克、DIC等。

糖尿病并发尿源性脓毒血症患者的急救处理及临床治疗目的:探讨糖尿病并发尿源性脓毒血症患者的急救处理与临床治疗方法。
方法:选取笔者所在医院收治患者中发生尿源性脓毒血症且合并糖尿病的30例患者作为研究对象,对本组患者的临床资料进行回顾性分析,总结其急救处理与治疗方法。
结果:本组患者治疗2 d后的心率较治疗前明显降低,PaO2、MAP 水平较治疗前明显提高,差异有统计学意义(P<0.05),治疗2 d后的WBC、CRP、PCT、Scr、TNF-α、BLA水平均较治疗前显著降低,差异有统计学意义(P <0.05)。
经过及时的抢救与治疗,28例患者的病情得到有效控制,治愈或病情好转后出院,住院时间10~24 d,平均(12.8±2.4)d。
2例在治疗2 d后无效死亡,死亡率6.67%。
结论:临床应积极预防,及时诊断、抢救尿源性脓毒血症患者,及时对患者进行液体复苏、血液净化、血液灌流,以控制病情发展。
标签:尿源性脓毒血症;急救;治疗;糖尿病尿源性脓毒血症是一种特殊的脓毒血症类型,其主要由泌尿生殖道感染所引起,泌尿系统有创介入操作、泌尿系梗阻疾病是引发尿源性脓毒血症的主要原因[1]。
近年来,在各类泌尿系疾病的临床治疗中,微创术式得到了广泛应用,其具有创伤小、并发症少、术后恢复快等优点,但是泌尿系微创术式需要进行压力冲洗,所以有一定的风险发生尿源性脓毒血症。
尿源性脓毒血症具有病情凶险、病情进展快、死亡率高的特点,合并高血压、糖尿病、冠心病等基础疾病的尿源性脓血症患者,病情则更加凶险,所以临床应及早识别、诊断尿源性脓毒血症,并及时采取有效的急救治疗措施,以改善患者预后[2]。
现将伴有糖尿病的尿源性脓毒血症患者的急救与治疗体会总结如下。
1 资料与方法1.1 一般资料选取2014年6月-2017年6月笔者所在医院收治患者中发生尿源性脓毒血症且合并糖尿病的30例患者作为研究对象。
入组患者均符合脓毒血症诊断标准,有糖尿病史(经降糖治疗后,术前空腹血糖38 ℃或≤36 ℃,呼吸频率>20次/min,WBC12×109/L,PaCO2不低于32 mm Hg,心率>90次/min;(3)MAP(平均動脉压)不超过70 mm Hg或动脉收缩压不超过90 mm Hg且至少维持1 h,每小时尿量低于0.5 ml/kg,PaO2不超过75 mm Hg或氧合指数不超过250,血小板低于80×109/L,血pH值低于7.3或剩余碱不低于5 mmol/L,昏迷、嗜睡。


