急性呼吸衰竭抢救流程(精选干货)
- 格式:pptx
- 大小:200.85 KB
- 文档页数:19


急性呼吸衰竭抢救流程1.评估和监测:首先对患者进行评估,确定呼吸衰竭的原因和严重程度。
评估包括患者的病史、体格检查、血气分析等。
同时需要进行呼吸频率、心率、血压、血氧饱和度等的监测,以及肺听诊和胸部X线等的辅助检查。
2.辅助呼吸:对于呼吸衰竭患者,辅助呼吸是至关重要的一步。
可以采取非侵入性的方法,如面罩通气或鼻塞(简称NIV)进行机械通气;也可以选择气管插管和机械通气进行气道管理。
3.确保氧合:对于呼吸衰竭患者,氧合功能的恢复至关重要。
根据血氧饱和度的监测结果,调整氧疗浓度和流量,以维持患者的血氧水平在正常范围内。
4.支持循环功能:呼吸衰竭常伴随着循环功能受损,因此需要对循环功能进行支持。
可以给予液体复苏,维持循环血量;有条件的情况下可以进行血流动力学监测,指导治疗。
5.寻找和处理原因:对于呼吸衰竭的患者,需要寻找和处理引起衰竭的具体原因。
原因可能是肺部疾病、心脏病、代谢性酸中毒等,对症治疗十分重要。
6.药物治疗:在抢救呼吸衰竭患者过程中,可能需要应用药物进行治疗。
根据具体情况,可能使用药物包括支气管扩张剂、呼吸兴奋剂、止咳药物等。
7.切宜转诊:对于呼吸衰竭患者,如果在急救措施下不能有效改善病情,或者病情严重需要特殊处理,应及时转诊至相应的专科医院进行进一步救治。
为了提高抢救效果1.护理环境:保持呼吸道通畅,除去患者口腔分泌物和异物等,调整患者体位,保持充足的氧气供应。
2.职业训练:护士、医生等医务人员需要经过专业的呼吸衰竭抢救培训,掌握抢救流程和技巧,提高应对急性呼吸衰竭的能力。
3.团队合作:采取多学科的团队抢救模式,医生、护士、呼吸治疗师等共同协作,提高抢救效果。
4.定期评估:抢救过程中需要定期对患者进行评估,根据评估结果进行调整抢救方案,确保抢救措施的有效性。
综上所述,急性呼吸衰竭的抢救流程包括评估和监测、辅助呼吸、确保氧合、支持循环功能、寻找和处理原因、药物治疗和切宜转诊等步骤。
同时护理环境和职业训练也是关键。

制度1.急性呼吸衰竭抢救流程呼吸衰竭病因治疗:如气道阻塞、严重气胸、大量胸腔积液、药物中毒、其他原发病等;慢性呼吸衰竭的诱因有感染、过劳、营养不良、药物应用不当等。
一般支持治疗:纠正酸碱失衡和电解质紊乱、血容量不足者补充血容量、补充足够的营养及热量、纠正低蛋白血症。
保持气道通畅:清除气道分泌物、气道湿化、辅助吸痰、应用祛痰药物及支气管扩张器、雾化吸入解痉剂及(或)肾上腺糖皮质激素,药物治疗无效时选择机械通气。
氧疗:鼻导管吸氧、简易开放面罩、空气稀释面罩、高压氧疗(限于一氧化碳中毒患者)、机械通气时的氧疗;COPD患者给予持续低流量氧疗。
增加通气量、改善CO2潴留:(有选择地使用)呼吸兴奋剂、通气支持治疗,通气模式:1、经鼻(面)罩无创通气,选择持续气道正压或双水平气道正压,治疗无效时及时更换为有创通气。
2、气管插管后选择压力/容量控制+呼吸末正压、同步指令通气、压力释放通气、反比通气等。
病情稳定后收呼吸内科或ICU病房住院治疗2.急性冠脉综合征抢救流程急性冠脉综合征(ACS)是以冠状动脉粥样硬化、斑块破裂或侵蚀,继发完全/不完全闭塞性血栓形成作为病理基础的一组临床综合征,包括不稳定性心绞痛(UA)、急性心肌梗死或猝死。
缺血性胸痛平卧吸氧18导联心电图检查(加作V7 ~V9、V3R~V5R导联)明确诊断不稳定性心绞痛急性心肌梗死猝死平卧位、松解领扣裤带迅速电话通知院内急诊科按心搏骤停程序抢救通报病情及心电图改变,做好溶栓及/或PCI的准备吸氧绝对平卧位、吸氧硝酸甘油片0.5mg舌下含化,硝酸甘油片0.5mg舌下含化,阿司匹林片150~300mg嚼3~5分钟后可重复1次服或吞服可复用他汀类药物稳定斑块观察血压、开通静脉通道吗啡2mg或杜冷丁50~100mg肌注严重者,5mg硝酸甘油注射液加入10%葡萄糖液250ml中缓慢静滴立即开通静脉通道(剂量从10µg/min开始)硝酸甘油注射液5mg加入10%葡萄糖250ml中静滴(15滴/min)出现心律失常、心衰、心源性休克时应按相应程序处理3.急性左心衰竭肺水肿抢救流程基本抢救措施氧疗:镇静:体位:鼻导管或面罩给氧吗啡3mg 静脉注射1~2次坐位或半坐位重者给予PEEP 安定10mg,静脉注射双腿下垂床旁(呼气末正压呼吸)或CPAP(持续气道正压呼吸)糖皮质激素:监测:氢化可的松100~200mg,静脉注射心电、血压、呼吸或地塞米松5~10mg,静脉注射血氧饱和度及血气分析正性肌力及减轻心脏前后负荷药物强心药:利尿剂:血管扩张药物:毛花甙丙:0.2~0.4mg,静脉注射呋塞米20mg,静脉注射硝普钠25μg/min起毒K 0.25mg,静脉注射螺内酯20mg,每日2次硝酸甘油10μg/min起和(或)多巴胺、多巴酚丁胺其他去除诱因:辅助治疗:防治水电解质及酸碱失衡:控制高血压血液透析:超滤控制24小时出入水量纠正心律失常主动脉内球囊反搏心肌再灌注改善冠脉缺血治疗机械性损伤4.严重心律失常抢救流程基本抢救措施吸氧描记12导联心电图监测心电、呼吸、建立静脉通道备好除颤仪血压、血氧饱和度监测电解质、心肌酶(CTnl)紧急处理严重心律失常缓慢心律失常:快速房颤、房扑:室上速:室速:如严重窦缓II-III度A VB 合并血液动力学刺激迷走神经方法首选电复律障碍者,电复律首选阿托品维拉帕米药物复律:或异丙肾上腺素普罗帕酮胺碘酮药物复律:(非器质性心脏病)利多卡因无效者安置奎尼丁普鲁卡因酰胺人工心脏起搏器胺碘酮合并血流动力学普罗帕酮障碍者:(非器质性心脏病)洋地黄静脉安置升压药临时心脏起搏器胺碘酮(超速抑制)WPW合并房颤者:ATP电复律胺碘酮电复律(同步)普罗帕酮食道调搏超速抑制减慢心室率:无脉性室速β受体阻滞剂异搏定(无心衰者)首选电击除颤洋地黄(有心衰者)射频消融术(高能量非同步)进一步完善诊治尽量去除诱因纠正水电解质失衡电生理检查和冠脉再灌注必要时血液透析射频消融术、安置停止使用致心律心脏永久起搏器失常药物5.休克抢救流程维护重要脏器供血供氧体位头与双下肢均抬高畅通气道开放静脉通道或低温者保暖20°左右双鼻导管输氧双条静脉通道高温者物理降温迅速病因治疗过敏性心源性创伤性感染性失血、低血容量性肾上腺素、纠正心律失常,止痛、包扎、扩容、抗感染扩容(先平衡液皮质激素、钙剂控制心衰,急性固定,内脏破消除病灶后糖液)、输血、心包填塞穿刺裂及早探查中分子右旋糖酐引流减压、血浆、白蛋白严密监护,防治多脏器功能衰竭采血:血气分析、电解质、床旁拍胸片、ECG、心电监护、血流动力学Cr、BUN;血渗压、凝血尿常规、比重、尿渗压,记每象检查;血常规、血小板、小时尿量和24小时出入量。


呼吸系统衰竭抢救流程(史上最全)1. 引言呼吸系统衰竭是一种严重的疾病,当患者无法维持足够的氧气供应和二氧化碳排出时,就会发生呼吸系统衰竭。
本文档旨在提供一份包含详细抢救流程的指南,帮助医护人员更好地处理呼吸系统衰竭病例。
2. 抢救前准备- 确保救护设备的正常运作,包括人工呼吸设备、氧气供应和监测仪器。
- 组织抢救团队,包括呼吸科医生、护士和其他必要的医务人员。
- 对患者进行初步评估,了解病情和病因,并记录相关信息。
3. 抢救流程3.1 基础护理- 确保患者通畅的呼吸道:清除阻塞物,保持呼吸道通畅。
- 保持患者安静:减少活动和耗氧量。
- 维持患者体温:保持适宜的体温,避免低温引发其他并发症。
- 观察患者状况:定期监测患者呼吸、血压、心率等指标。
3.2 辅助氧疗- 确保患者有足够的氧气供应:给予高流量氧疗。
- 选择合适的氧疗设备:根据患者需要选择面罩、导流管等氧疗装置。
- 监测氧疗效果:观察患者的氧饱和度、呼吸频率等指标,调整氧气浓度和流量。
3.3 呼吸支持- 给予辅助通气:根据需要,使用呼吸机进行机械通气。
- 设置适当的通气参数:根据患者情况,调整通气模式、频率和容量。
- 监测通气效果:密切观察患者的呼吸频率、潮气量和动脉血气指标。
3.4 药物治疗- 给予支持性药物治疗:根据患者病情,给予升压药、镇静剂等支持性治疗。
- 给予特定药物治疗:根据病因与症状,给予适当的抗生素、抗炎药等治疗。
3.5 血气分析监测- 进行动脉血气分析:随时监测患者的血气指标,包括氧气饱和度、二氧化碳浓度等。
- 根据血气结果调整治疗:根据血气分析结果,调整氧疗和通气参数,以及药物治疗。
4. 抢救后处理- 观察和监测:密切观察患者的病情变化以及治疗效果,并做好记录。
- 持续治疗:根据患者病情,根据需要进行进一步治疗,如抗生素治疗、物理治疗等。
- 定期随访:建立呼吸系统衰竭患者的长期随访计划,跟踪患者的康复情况。
5. 总结本文档提供了一份详细的呼吸系统衰竭抢救流程,包括抢救前准备、抢救流程、血气分析监测以及抢救后处理。
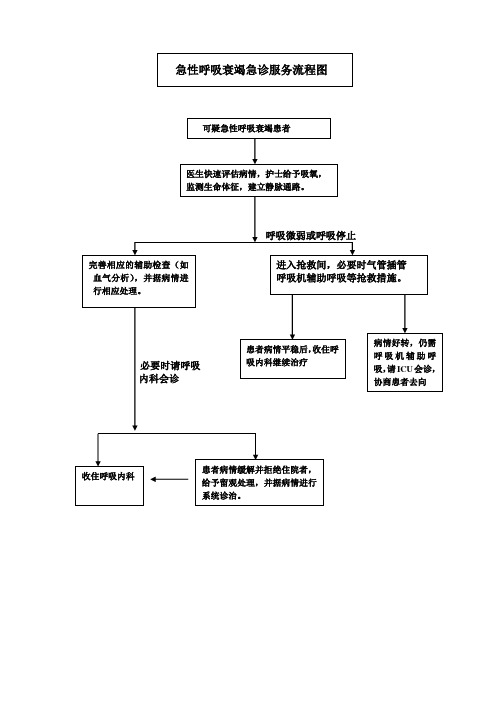
急性呼吸衰竭抢救流程肺心病合并呼吸衰竭抢救流程持续低流量吸氧并建立静脉通路清理呼吸道分泌物,缓解支气管痉挛心电监护应用抗生素,以控制感染备好各种抢救用品和药品观察患者的神志、生命体征、尿量和皮肤色泽呼吸频率、节律及深浅度必要时行机械通气如有二氧化碳潴留,注意通畅气道及时吸出痰液,防止阻塞呼吸道观察患者有无肺性脑病先兆患者生命体征平稳后,心理护理,指导患者合理饮食呼吸衰竭抢救预案一 .诊断要点:呼吸衰竭的临床症状和体征无特异性,明确诊断有赖于动脉血气分析,在海平面标准大气压、静息状态呼吸空气条件下,动脉血氧分压>60mmHg,或伴有二氧化碳分压>60mmHg,并排除心内解剖分流和原发于心排血量降低等因素,即为呼吸衰竭。
二. 抢救措施1. 保持气道通畅,保证充分通气头侧位、颈后仰、下颌向前,防止舌后坠,清除口咽部阻塞物,必要时建立人工气道。
2 .氧疗常规依次采用鼻塞法、鼻导管法、面罩法给氧,常规给氧无效时,可机械通气。
3. 改善通气⑴解除支气管痉挛:选择或者联合应用氨茶碱、肾上腺素能B 受体兴奋剂、肾上腺皮质激素等。
⑵祛除痰液:足量输液避免痰液黏稠,可雾化吸入化痰药物,鼓励患者咳痰,采取翻身拍背体位引流等协助排痰。
⑶控制感染:及时采用有效抗生素。
⑷应用呼吸兴奋剂。
⑸机械通气:包括无创机械通气和有创机械通气:神志清楚、呼吸规律、分泌物较少的呼吸衰竭患者可进行无创机械通气;呼吸衰竭患者出现严重的酸碱失衡和(或)神志改变时应该及时选用有创机械通气抢救生命。
4 .基础疾病的治疗必须充分重视治疗和去除诱发呼吸衰竭的基础病因。
5. 营养支持治疗。
6 .并发症处理纠正酸碱失衡和离子紊乱,积极防治多器官功能不全。
呼吸衰竭抢救流程呼吸衰竭抢救流程。
---
---
呼吸衰竭抢救流程图
急性呼吸衰竭
慢性呼吸衰竭急性加重
建立通常的气道
建立通常的气道
迅速气管内插管 鼓励咳嗽、体位引流、
清除气道分泌物 吸痰、祛痰剂
气道湿化
雾化吸入、糖皮质激素、
支气管扩张剂
支气管扩张剂
氧疗
氧疗
短期内较高浓度 持续低流量
FiO2=0.50
FiO2=0.30 ~ 0.40
增加通气量改善 CO2 潴留
呼吸兴奋剂(无效时)
机械通气:容量控制、同步指令、 机械通气: 容量控制、 同步指令、
压力支持通气
压力支持通气(潮气量稍大,
(潮气量不宜大、频率稍快
) 频率宜慢 ,I : E=1: 2以上)
纠正酸碱失调和电解质紊乱
有感染征象时
强效、广谱、联合、静脉使用
营养支持、治疗原发病、
营养支持、治疗原发病避免及治疗合并症
避免及治疗合并症
抗心衰:利尿、强心、降肺动脉压。