脾脏淋巴管瘤
- 格式:pptx
- 大小:3.21 MB
- 文档页数:14



【疾病名脾良性肿瘤称】【英文名benign tumor of spleen称】【别良性脾肿瘤名】肝胆外科/脾脏外科疾病/脾囊肿和肿瘤/脾肿瘤【类别】【 ICD 号】D36.7【概述】脾良性肿瘤主要包括脾错构瘤、淋巴管瘤、血管瘤、纤维瘤、脂肪瘤等。
脾良性肿瘤多为单发。
瘤体体积较小时可无临床症状和体征,偶然在切除脾脏时或在尸检时发现。
【流行病学】脾脏良性肿瘤临床罕见,脾血管瘤在脾脏良性肿瘤中较为常见。
自1861年Rok I Tansky首先描述脾脏错构瘤后到1990年,仅有106例,其中到1986年的125年间国外文献报道的病例有100例左右,国内文献自1944—1990年报道的病例仅有6例,国内最近10年报道的病例明显增多。
曾有人做过统计,在20万例切除的脾脏中只有3例为脾脏错构瘤。
【病因】脾良性肿瘤病因尚不清楚。
【发病机制】根据起源组织的不同,主要分为3大类型。
1.脾错构瘤脾脏错构瘤的病理特征为脾的正常成分的数量比例失衡或结构异常,结缔组织小梁减少或缺如,有时可见淋巴细胞集结,而白髓不常见。
偶见髓外造血灶。
1937年Mordosini曾描述该病病理所见,该瘤结节呈球形,质硬,界限明显,但无包膜。
颜色暗红、粉红或灰白、灰黄色。
多数单发,偶尔多个结节,结节直径O.1~23cm。
显微镜观察可见含一种至数种正常脾脏成分,但组织成分多少及相互关系不一。
脾脏错构瘤根据瘤内所含主要成分的相对多少分为以下4种病理学类型。
①纤维为主型:瘤内成分以纤维为主。
②血管为主型:瘤内血窦丰富,有时血窦扩张,似海绵状血管瘤。
③淋巴组织为主型:淋巴组织明显增生,可见淋巴滤泡形成。
④混合型:以上各种成分混合存在。
大多数脾脏错构瘤属于混合型。
2.脾血管瘤脾血管瘤大多为海绵状血管瘤,也有毛细血管瘤、静脉性血管瘤的报道。
血管瘤可呈结节型或弥漫性,巨大弥漫性血管瘤可侵及全部脾脏,临床上多为偶然发现,极少引起脾肿大,但可合并发生梗死、感染、钙化等继发性病变,文献中有关于海绵状血管瘤发生恶变的记载,但鲜有血液学异常的改变。

脾良性肿瘤的病因治疗与预防脾良性肿瘤主要包括脾错构瘤、淋巴管瘤、血管瘤、纤维瘤、脂肪瘤等。
脾良性肿瘤多为单发肿瘤。
肿瘤体积小时无临床症状和体征,切除脾脏或尸检时偶尔发现。
脾良性肿瘤的病因主要分为三类:1.脾错构瘤非常罕见,脾切除术发病率约为3/20万,国内报道不足10例。
其成分与脾正常成分一致,又称脾副脾、脾结节增殖,也称为脾缺陷瘤,其原因是脾胚因是脾胚基早期发育异常,混乱了脾正常成分的组合比例。
肿瘤主要由脾窦紊乱组成,脾小体很少见到,脾小梁缺失或偶尔见到。
肉眼可见肿瘤切割呈圆形或椭圆形,边界清晰,无包膜,灰白色和浅红色。
2.脾血管瘤由海绵状扩张性血管组成,又称海绵状血管瘤、脾海绵状错构瘤、脾末梢血管扩张性血管瘤和脾血管瘤。
其发生基本原因是脾血管组织胎生发育异常。
3.脾淋巴管瘤常见于三种良性肿瘤中,占2/3。
脾淋巴管瘤由囊性扩张的淋巴管组成,又称脾海绵状淋巴管瘤或脾囊性淋巴管瘤。
其发生基础是先天性局部发育异常,阻塞的淋巴管不断扩张。
脾良性肿瘤常单发,大小不同,形状不同,由于症状隐藏,临床诊断困难,经常在尸检或剖腹检查中偶然发现,少数病例因脾肿块、疼痛、食后饱胀、气急、心悸等症状,或脾功能亢进引起贫血和出血倾向,部分病例因肿块囊性变化和钙化。
脾良性肿瘤的检查内容如下:腹部X在线检查中,可以发现脾影增大和局部压迫的迹象,但没有特异性。
钡餐后胃底和大弯曲处有压痕,钡灌肠后横结肠脾曲向右,静脉造影下左肾推向下,B超声检查可作为脾肿瘤的首选选,可以显示脾脏的大小,区分肿瘤的囊实性,了解肿瘤的包膜,对脾肿瘤的诊断具有很高的价值,彩色多普勒超声检查可以了解肿瘤内部的血液供应,有助于判断肿瘤的性质,CT是目前诊断脾肿瘤最有价值的影像学检查,能更准确地提供肿瘤的大小、形状和与周围器官的关系1cm左右小肿瘤;还可以详细了解周围器官是否有其他病变,MRI脾肿瘤的诊断价值及CT类似地,临床应用并不多。
选择性腹腔动脉造影可以了解脾脏血管分支的分布,根据肿瘤血管的数量、压迫、中断和新血管来判断其性质,对脾脏肿瘤的诊断和鉴别诊断具有重要价值。


脾脏是免疫器官,血运丰富,肿瘤的发生率低。
(良性肿瘤发病率约为0.14%, 恶性肿瘤不超过全部恶性肿瘤的0.64%)。
由于发病率极低,常导致临床医师对脾脏肿瘤的认识不足。
(一) 病理类型脾脏肿瘤的分类尚无统一标准。
根据肿瘤的发生部位,可将脾脏肿瘤分为原发性和转移性两大类。
按组织成分来源不同,原发性脾脏肿瘤又分为四种类型:①类肿瘤病变:其中脾囊肿和错构瘤常见。
脾囊肿又可分为寄生虫性和非寄生虫性囊肿,后者又分为真性和假性囊肿,真性囊肿的囊壁内有上皮或上皮细胞衬里,常为孤立、单房性的囊肿。
假性囊肿由纤维组织构成囊壁,其发生与脾破裂出血、炎症、动脉或淋巴管梗塞后形成的局限性囊腔和液化有关;错构瘤是由于发育异常而使脾脏正常构成成分的组合比例发生了变化。
②血管源性肿瘤:包括良性和恶性病变,其中良性居多,有海绵状或毛细血管性血管瘤、衬细胞血管瘤(littoral cell angioma)、血管肉瘤等。
③淋巴肿瘤:由局部淋巴管发育异常导致囊性扩张的淋巴管构成,如淋巴管瘤、淋巴瘤。
④非淋巴肿瘤,如炎性假瘤等。
常见的原发性脾脏恶性肿瘤有:①血管肉瘤:由血管内皮细胞恶性增生所形成的肉瘤。
其临床特点是脾肿大伴肝肿大,部分病例发生自发性脾破裂,易发生肝、骨和肺等远处转移。
②原发性淋巴瘤:为最常见的脾脏恶性肿瘤,指原发于脾脏淋巴组织的恶性肿瘤,包括原发性何杰金病和非何杰金淋巴瘤。
③其他脾脏原发性恶性肿瘤较为罕见,如平滑肌肉瘤、脂肪肉瘤和恶性神经鞘瘤等。
良性肿瘤中则以脾血管瘤多见,系脾血管组织的胚胎发育异常所致。
以脾实质海绵状血管瘤居多,也可为毛细血管性血管瘤,后者常呈局限性或多发性毛细血管团。
脾脏血管瘤的特点是瘤体生长缓慢、逐渐增大、严重者可累及整个脾脏。
脾脏血管瘤可发生梗塞、感染、纤维化、钙化等继发病变。
脾脏淋巴管瘤在脾脏良性肿瘤中的发病率居第二位。
脾脏淋巴管瘤分3个类型:①单纯性淋巴管瘤;②海绵状淋巴管瘤;③囊状淋巴管瘤。



脾脏原发性淋巴瘤(primarylymphomaofthespleen,PLS)一般指原发于脾脏或脾门淋巴结的淋巴瘤。
在恶性淋巴瘤中仅占1%[1],但在脾脏原发性恶性肿瘤中仍占首位[2]。
Ahmann[3]等收集脾脏淋巴瘤5100例,原发仅49例。
PLS多见于中老年,男性多于女性。
早期无特殊症状,随病程发展可表现为左上腹不适及局部压迫症状,甚至消瘦乏力等,少数因脾破裂就诊,因此早期诊断者不多。
体征可为脾肿大、左上腹隆起、贫血貌、消瘦等。
综合分析Dachman、张汝鹏、邓量等[2,4 ̄9]收集的PLS共计98例,其中男62例,女36例,年龄14~79岁,平均51岁。
其中86%(55/64)有腹块或脾大,76%(66/87)左上腹不适或疼痛,发热占38%(25/66),体重减轻37%(36/98),贫血37%(25/67)。
此结果与各类文献报道相近,至今尚缺乏特异性表现。
1965年Das-Gupta[10]等提出PLS诊断标准:①原发症状为脾肿大、腹部不适及压迫症状;②临床生化、血液学及影像学检查能排除其他病变;③肝门部、肠系膜、腹主动脉旁淋巴结无受累;④切脾后至其他部位出现淋巴瘤至少间隔6个月。
此标准较严格,要全部符合以上各条较困难,且因就诊时间有早晚,可能导致部分病例漏诊。
Dachman[2]等提出其研究病例的入选标准:①病变局限于脾内或仅伴脾门淋巴结;②脾外浸润只允许直接突破脾包膜;③骨髓象及外周淋巴结均未受累。
此标准相对简易,可操作性强。
PLS包括非霍奇金淋巴瘤(NHL)和霍奇金病(HD),临床所见多为NHL,上述98例中仅1例HD,较多者如胡维昱[11]等收集的21例PLS中2例为HD。
PLS组织学上多起源于B淋巴细胞,少数源于T淋巴细胞。
病理学上常分4类:①均匀弥漫型:脾均匀增大,无明显肿块形成,镜下瘤细胞弥漫分布,直径<1mm;②粟粒结节型:病灶呈小结节状分布,直径1mm~5mm;③多发肿块型:病灶多发,约1cm~10cm;④巨块型:病灶直径>5cm。
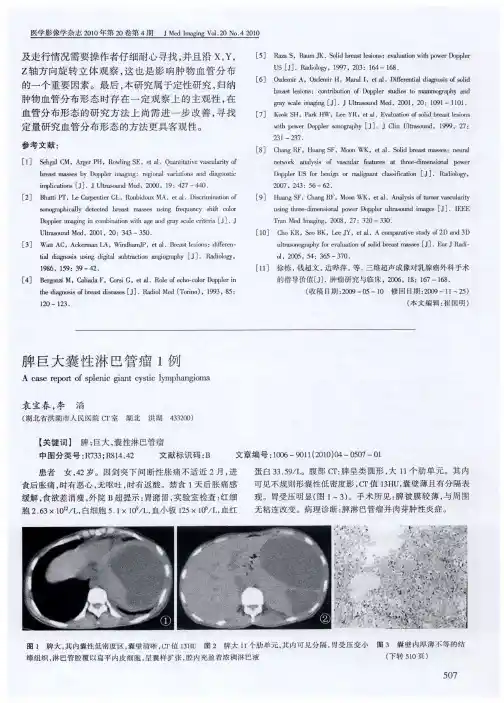
脾脏囊肿性病变4例分析昆明医科大学第二附属医院 郝金钢病例(1)•女性,16岁。
体检B超发现脾脏占位。
•淋巴管瘤(Lymphangioma,LA)是一种起源于淋巴管系统的良性病变,比较少见。
•可发生在人体任何包含淋巴管道的部位系统,发生原因目前尚不完全明确。
•多数学者认为是由于淋巴管先天发育畸形或者某些原因引起发病部位的淋巴液排出障碍造成淋巴液潴留导致淋巴管扩张、增生而形成的。
•多数文献按照Wegner分类方法分为三类:单纯性淋巴管瘤(毛细血管型淋巴管瘤)、海绵状淋巴管瘤和囊状淋巴管瘤。
•脾淋巴管瘤由Fink于1885年首先报道,好发于儿童,成人少见。
一般无临床症状,部分患者可出现左上腹不适、胀痛,可伴发热、恶心、呕吐、体重减轻、高血压、脾功能亢进等。
而更多的患者是在常规体检中发现。
•CT•毛细管型及海绵状淋巴管瘤多为低密度灶,边界清楚或不清楚,可伴分叶,病灶边缘及分隔有强化,内容物不强化或强化不明显。
•囊性淋巴管瘤多表现为脾脏内单个或多个囊性低密度灶,壁薄,边界清楚,其内可有分隔,呈葡萄状、簇状分布,强化后囊内容物无强化,囊壁及囊间隔为轻-中度强化。
•MRI:•毛细管型及海绵状淋巴管瘤T1WI低信号;T2WI呈不均匀稍高信号,病灶中央略高于边缘,增强扫描动脉及门静脉期均可见病灶边缘轻度强化,延迟期边缘强化呈等信号,病灶中央不强化。
•囊状淋巴管瘤T1WI结节状低信号,T2WI高信号,增强后病灶边缘可表现为轻度强化。
病例(2)•男性,12岁。
左上腹部无明显诱因出现疼痛1周,无发热。
病例(3)•男性,38岁。
反复腹痛5月余,伴发热,无恶心、呕吐。
病例(4)•近来随着腹部B超、CT和MRI等影像学检查方法的普及,脾囊肿的发病率有增高的趋势。
•根据Fowler的分类方法将脾囊肿分为寄生虫性脾囊肿和非寄生虫性脾囊肿。
•寄生虫性囊肿以包虫性囊肿多见,常合并其它部位的包虫囊肿,约占全部脾囊肿的0.8-3.7%。
脾脏血管瘤和脾脏淋巴管瘤的临床诊断和治疗脾脏良性肿瘤常常单发,大小不一,形态各异,因其症状隐匿及病理变化多样,故临床诊断较困难,常常在尸检或剖腹探查时偶然发现。
少数病例因巨脾引起左上腹肿块、疼痛、食后饱胀、气短及心悸等症状,或因脾功能亢进引起贫血及出血倾向,也有部分病例因肿块囊性变及钙化而被临床检查发现。
脾脏良性肿瘤主要有脾脏血管瘤、脾脏淋巴管瘤、脾脏错构瘤及脾脏平滑肌瘤等。
脾动脉瘤实质上并非肿瘤,但临床上仍主张将其归类于脾脏良性肿瘤。
脾脏囊肿是脾组织的囊性病变,许多学者将其列为囊性脾肿瘤的范畴。
一、脾脏血管瘤(一)病理脾脏血管瘤是脾脏原发性肿瘤中最常见的良性肿瘤,由于脾血管组织的胚胎发育异常所致。
尸检的检出率为0.3%~14%,其中以脾实质内海绵状血管瘤最多见,其次尚有毛细血管性血管瘤、结节型血管瘤、弥漫型血管瘤等类型。
毛细血管性血管瘤,常呈局限性或多发性毛细血管团。
结节型血管瘤可为单个结节或多个结节,呈暗红色,无包膜,位于脾脏被膜下或深部组织内。
脾脏弥漫型血管瘤也称脾血管瘤症,整个脾脏为海绵状,甚至呈囊性外观。
显微结构是由被覆以扁平内皮细胞的扩张血管构成,通常呈无内皮细胞的蕾样增生。
如果蕾样增生和内皮细胞增生特别明显,则要警惕其发生恶变。
脾脏血管瘤的特点是瘤体生长缓慢,逐渐增大,严重者累及整个脾脏。
脾脏血管瘤可发生梗死、感染、纤维化、钙化等继发病变。
如与肝脏血管瘤同时存在,则属于血管瘤病的范畴。
(二)临床表现及诊断脾脏血管瘤早期无自觉症状,部分病例因血小板减少或全血细胞减少而就诊。
追查病因而作相关的影像学检查时发现脾脏血管瘤。
瘤体巨大时,压迫周围脏器可出现相应症状。
瘤体中央坏死者则常合并贫血、低热、消瘦、左上腹疼痛。
因脾脏血管瘤破裂可发生自发性破裂或病理性破裂,往往因腹腔内大出血而发生出血性休克,是最严重的并发症。
文献报道脾脏血管瘤有高达25%的患者发生自发性破裂,甚至有的病例以此为首发症状。
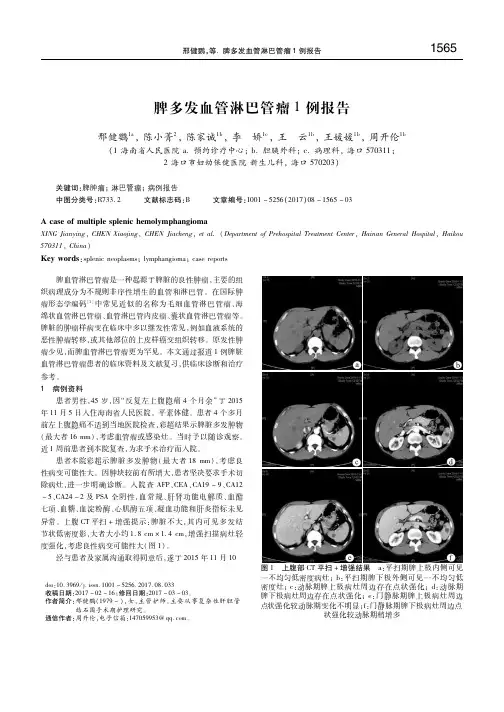
颈部、脾脏及全身多发骨血管淋巴管瘤病报道1例荆涛;万泰虎;左刚;柳林【期刊名称】《中国实验诊断学》【年(卷),期】2017(021)009【总页数】3页(P1631-1633)【作者】荆涛;万泰虎;左刚;柳林【作者单位】吉林大学中日联谊医院放射线科介入病房,吉林长春130033;吉林大学中日联谊医院放射线科介入病房,吉林长春130033;吉林大学中日联谊医院放射线科介入病房,吉林长春130033;吉林大学中日联谊医院放射线科介入病房,吉林长春130033【正文语种】中文患者张某,男,32岁,该患者以“发现左颈部肿物10月余,逐渐增大2个月”为主诉入院, 2013年8月患者发现左侧颈部鹅蛋大小囊性肿物,未在意,2014年4月发现其逐渐增大,2014年6月就诊于我院耳鼻喉科,经颈部MR平扫(见图1-4)及彩超检查提示:淋巴管瘤,拟行外科手术治疗,但术前胸部CT提示:双侧肋骨及椎体多发骨质破坏,考虑淋巴瘤所致;脾脏多发病变。
由于全身骨多发病变,不除外骨恶性肿瘤,于是转入我科行经皮穿刺左侧颈部肿物活检术,术中抽出血性液体,考虑为血管瘤可能,在局部麻醉下行经皮穿刺左侧颈部血管瘤硬化术,术后1个月复查该血管瘤未见明显缩小,患者完善肝脏MR平扫及胸腰椎MR平扫、骨盆CT平扫(见图5-12)等检查提示全身多发病变,骨骼病变与颈部、脾脏病变信号一致,呈囊性信号,我们根据其影像学特点,考虑颈部、脾脏、颅骨、肋骨、锁骨、胸腰椎、骶骨及髂骨多发病变为同一来源可能,遂患者于我院耳鼻喉科行左侧颈部肿物切除术,术后病理回报(见图13):(颈部)脉管来源肿瘤(淋巴管瘤或血管瘤)。
同时将病理涂片送检北京积水潭医院、北京大学医学部第三医院会诊,均考虑血管淋巴管瘤,结合会诊意见,我们查阅国内外相关文献,考虑该病为血管淋巴管瘤病。
患者术后于吉林大学第一医院行PET-CT复查提示:1、左侧锁骨上符合术后改变;左侧下颈部、左侧锁骨上窝、左侧前上纵膈、左侧胸小肌后方并延伸至左侧腋窝结节及团块影,仅部分呈轻度FDG摄取,考虑良性病变部分残留;脾脏多发低密度灶,代谢不高,考虑血源性病变(脾脏淋巴管瘤或脾脏多发囊肿);全身多发骨质改变,大部分呈代谢缺失,少部分呈轻度FDG摄取,待除外恶性,建议结合病理检查(可于左侧髂骨部分穿刺活检)。
现代医学Modern Medical Journal2020,Dec;48(12):1651-1654[收稿日期]2019-08-11[修回日期]2020-10-22[作者简介]周凯(1994),男,四川井研人,在读硕士研究生。
E-mail:1041196731@qq.com [通信作者]张培先E-mail:px29@163.com[引文格式]周凯,张培先.脾脏肿瘤的病理研究进展[J].现代医学,2020,48(12):1651-1654.·综述·脾脏肿瘤的病理研究进展周凯1,2,张培先2,3(1.云南中医药大学第一临床医学院,云南昆明650051;2.昆明医科大学附属延安医院肿瘤科,云南昆明650051;3.云南省肿瘤免疫防治研究重点实验室,云南昆明650051)[摘要]脾脏肿瘤临床较少见,可能与其免疫功能和特殊解剖结构有关。
随着病理诊断技术的发展,尤其是分子病理诊断技术的应用,学者对脾脏肿瘤的病理类型及特征有了更加深入的认识,脾脏肿瘤的检出率也随之提高。
作者就脾脏肿瘤的病理诊断技术及病理特征研究进展作一综述。
[关键词]脾脏;肿瘤;病理;综述[中图分类号]R733.2[文献标识码]A[文章编号]1671-7562(2020)12-1651-04doi:10.3969/j.issn.1671-7562.2020.12.034脾脏是人体重要的免疫器官,不仅具有造血、滤血、毁血等功能,还具有非常强大的免疫功能[1]。
脾脏可分泌多种非特异性抗肿瘤物质促进抗肿瘤免疫,且搏动明显的脾脏动脉导致肿瘤细胞难以停留,故脾脏原发性肿瘤临床少见[2]。
Bostick[3]在约8万例手术标本及尸检中仅发现5例脾脏原发性肿瘤。
2009年1月至2015年3月间,孙程明等[2]接诊约19.64万例肿瘤患者,其中有61例诊断为脾脏肿瘤,占总病例的0.31ɢ,与国外研究[4]一致。
尽早明确脾脏肿瘤的病理诊断、实施合适的治疗是改善预后的关键。