判断肺气肿等级
- 格式:pdf
- 大小:63.39 KB
- 文档页数:2

COPD的诊断和鉴别诊断COPD 定义: COPD 是一种具有气流受限特征的可以预防和治疗的疾病。
气流受限不完全可逆、呈进行性发展,与肺部对香烟烟雾等有害气体或有害颗粒的异常炎症反应有关。
COPD 主要累及肺脏,但也可以引起全身的不良效应。
肺功能检查对确定气流受限有重要意义。
在吸入支气管扩张剂后,第一秒用力呼气容积( FEV1 )/用力肺活量( FVC )<70%表明存在气流受限,并且不能完全逆转。
慢性咳嗽、咳痰常先于气流受限许多年存在;但不是所有有咳嗽、咳痰症状的患者均会发展为 COPD 。
部分患者可仅有不可逆气流受限改变,而无慢性咳嗽、咳痰症状。
临床表现如图所示。
症状:慢性咳嗽为首发症状,起初间歇性咳嗽,晨起重,后早晚或整日均咳嗽,夜间不明显,少数患者没有咳嗽。
咳痰,少量黏液痰,清晨较多;合并感染时痰量增多,常有浓性痰。
气短或呼吸困难,为标志性症状,可以是焦虑不安的主要原因,早期劳力时表现日渐加重,日常活动甚至休息也气短。
喘息和胸闷,喘息和胸闷不是特异性症状。
重度患者有喘息;胸部紧闷感常于劳力后发生,与呼吸费力、肋间肌等容性收缩有关。
全身性症状,体重下降、食欲减退、外周肌肉萎缩和功能障碍、精神抑郁和焦虑等。
合并感染时咳血痰或咳血。
病史特征。
吸烟史,患者有长期大量的吸烟史;职业性,环境有害物质接触史;家族史, COPD 家族聚集倾向;发病年龄、季节,一般为中年发病,秋冬寒冷季节好发,反复呼吸道感染及急性加重史。
随病情进展,急性加重愈渐频繁;慢性肺原性心脏病史,出现低氧血症/高碳酸血症,右心衰竭。
体征,早期不明显。
视诊,胸部过渡膨胀、前后径增大、腹上角增宽及腹部膨凸等;呼吸变浅,频率增快,辅助呼吸肌如斜角肌及胸锁乳突肌参加呼吸,重症可以见到胸腹矛盾运动;缩唇呼吸;前倾坐位;低氧血症者出现粘膜及皮肤紫绀,右心衰竭者下肢水肿、肝脏增大。
叩诊,过度充气使心浊音界缩小,肺肝界降低,肺叩诊呈过清音。

胸壁与胸廓、肺脏评估一、单项选择题1、临床上用于计算前肋和肋间隙的标志是:A、胸骨角B、肩胛下角C、第七颈椎D、锁骨上窝E、腹上角2、正常成人胸廓前后径与左右径之比为:A、1: 1B、1.5: 1C、1: 1.5D、2: 2.5E、2.5:33、肺气肿时胸廓的改变是:A、扁平胸B、桶状胸C、漏斗胸D、鸡胸E、不对称胸4、触觉语颤增强是由于:A、气管阻塞B、肺泡内含气量增多C、胸腔大量积液或积气D、胸膜高度肥厚或粘连E、肺内有与气管相通的大空洞5、下列哪种疾病不会出现扁平胸A、瘦长体形B、肺结核C、严重消耗性疾病D、严重肺气肿E、肿瘤晚期6、成年人呼吸频率低于12次/分,称为A、潮式呼吸B、呼吸过缓C、叹息样呼吸D、深长呼吸E、呼吸过速7、下列哪种病变不会出现浊音A、肺气肿B、肺炎C、肺脓肿D、肺结核E、肺结核8、患者表现为明显的吸气性呼吸困难,伴有三凹征,常见于A、支气管肺炎B、支气管哮喘C、气管异物D、阻塞性肺气肿E、以上都不是9、气胸时不会出现的体征是A、患侧呼吸运动减弱B、气管移向对侧C、患侧语颤增强D、病变侧变为鼓音E、患侧胸廓饱满10、肺下界降低见于:A、肺不张B、肝脾肿大C、大量腹水D、气胸E、肺气肿11、患侧胸廓叩诊呈一致性鼓音见于:A・肺结核空洞B.肺气肿C.气胸D.大量胸腔积液E.胸膜肥厚12、正常人胸部叩诊不出现的叩诊音是A、清音B、过清音C、鼓音D、浊音E、实音13、正常人xx下部胃泡区叩诊呈:A、实音B、浊音C、过清音D、鼓音E、清音14、最易触及胸月莫摩擦感的部位是:A、肺尖部体表B、前上胸壁C、锁骨中线第5肋间〜6肋间D、腋中线第5肋间〜7肋间E、肩胛下区15、不出现胸壁压痛的是:A、肋间神经炎B、肋骨骨析C、胸壁软组织炎D、肋软骨炎E、胸膜炎16、触诊乳房开始的部位是:A、内上象限B、外上象限C、内下象限D、外下象限E、乳头17、患儿,8岁,女,发热半个月,牙龈出血1周,胸骨明显压痛及叩击痛,应考虑为:A、肺炎B、骨髓炎C、急性白血病D、流行性出血热E、牙周炎18、持续存在的局限性干啰音多见于:A、支气管内膜结核B、心源性哮喘C、支气管肺炎D、慢性支气管炎E、支气管哮喘19、胸膜摩擦音的听诊特点是:A、常在肺移动度小的部位易听到B、只有在呼气时才可听到C、只有在吸气时才可听到D、不受呼吸深浅的影响E、屏住呼吸时摩擦音消失20、肺实变不出现:A、胸廓左右对称B、气管移向健侧C、语颤增强D、叩诊呈浊音E、可闻及管呼吸音21、哪项不符合气胸:A、胸廓膨隆B、气管移向患侧C、语颤消失D、叩诊呈鼓音E、呼吸音减弱或消失22、Kussmaul呼吸是指A、呼吸浅快B、深长呼吸C、潮式呼吸D、间停呼吸E、叹息样呼吸23、正常胸部语音震颤动最强的部位:A、肺底B、肩胛间区C、乳房下部D、右胸下部E、xx上部24、肺泡呼吸音减弱并呼气音延长的是:A、气管异物B、支气管哮喘C、肺部肿瘤D、支气管内膜结核E、肺炎25湿啰甘的特点为:A^多在呼气末明显B、持续时间长C、瞬间数目可明显增减D、有些湿啰音听上去似哨笛音E、部位恒定,性质不易变,咳嗽后可有变化26、异常支气管呼吸音常见于:A、发热B、支气管肺炎C、阻塞性肺气肿D、压迫性肺不张E、代谢性酸中毒27、气胸与胸腔积液的体征最主要鉴别点是:A、胸廓外形B、气管位置C、语音震颤D、叩诊音E、呼吸音28、肺泡呼吸音在胸廓最强的部位是:A、前胸上部B、乳房下部C、腋窝下部D、胸骨上窝E、肩胛间区29、大水泡音主要发生在:A、细支气管B、主支气管C、小支气管D、终末支气管E、肺泡30、胸膜摩擦感与心包摩擦感的鉴别要点为:A、有无心脏病史B、有无肺脏疾病xxC、屏气时摩擦感是否消失D、咳嗽时摩擦感是否消失E、变动体位摩擦感是否消失31、患者男性,28岁,近一周胸闷、气短。

肺功能评估分级标准
肺功能评估分级标准通常有以下几种:
1. 肺功能根据肺活量的严重程度可分为五级。
具体如下:
1级:肺活量基本正常,最大通气量和肺活量接近正常。
2级:肺活量稍减退,最大通气量预计值只有20%\~25%的降低,可以平地走路无症状,但上楼梯可能会出现呼吸异常。
3级:肺活量显著减退,最大通气量预计值可有50%\~60%的降低,平地走路出现呼吸困难,但慢行多不受影响。
4级:肺活量严重损害,最大通气量预计值可有70%\~80%的降低,走路更缓慢,短时间就出现气急,通常不能继续步行。
5级:呼吸衰竭,最大通气量预计值最大降低大于80%,静息状态下即出现呼吸困难和气急。
2. 肺功能根据肺通气情况可分为五级:
一级:基本正常,最大通气量和肺活量接近正常。
二级:稍减退,最大通气量预计值只有20%\~25%的降低。
请注意,具体的分级标准可能因评估方法和研究目的而有所不同。
以上内容仅供参考,具体的分级应由专业医生根据具体情况进行判断。
如有关于健康的疑问,请咨询专业医疗意见或医生。

肺气肿的影像学诊断肺气肿是一种慢性阻塞性肺疾病,其特征为气道不可逆性阻塞以及肺气肿的出现,发病机制与吸烟、环境污染等因素有关。
影像学诊断在肺气肿的诊断、分期和评估疾病严重程度等方面具有重要意义。
影像学检查方法1.X光检查X光检查可以显示肺组织内的气体含量,能够检测到肺气肿的存在。
常见的肺气肿X线表现为肺容积增大、肺纹理变少且不规则、气管和支气管扩张等。
但X 光检查只能检测到显著的肺气肿,对轻度和早期肺气肿的检测效果较差。
2.CT检查CT检查可以显示更细致的组织结构,对肺气肿的检测和诊断效果更显著。
常用的CT检查方式包括薄层CT、高分辨率CT和螺旋CT等,其中高分辨率CT具有更高的分辨率和对肺小叶结构的较好显示效果,可以更有效地评估肺气肿的分布和程度。
3.MRI检查MRI检查对骨和胸廓组织等有着很好的分辨率,但对于病灶的效果较差,一般不作为肺气肿的首选检查方法。
影像学诊断标准1.建立影像学分期标准肺气肿的影像学诊断应建立分期标准,便于对患者疾病严重程度进行评估和治疗方案的制定。
目前比较常用的肺气肿分期标准为GOLD标准和BODE指数评分标准等。
2.组织学及病理学检查PCO2和PO2分别在30mmhg和60mmhg时进行组织学或病理学检查可以取得较好的结果,同时和影像学检查相结合,能够更准确地诊断肺气肿。
影像学诊断应用1.疾病诊断影像学检查是肺气肿的最重要诊断手段之一,对疾病的身体状况、大小、形状等有重要的提示作用。
通过影像学检查,可以确定肺气肿的部位和范围及分期,确诊肺气肿病程和病情。
2.疾病分级根据肺气肿的影像学特征,可以将肺气肿分为轻度、中度和重度等级别,更好地评估患者的身体状况和病情。
3.诊断病因肺气肿是由多种因素引起的,包括吸烟、空气污染、遗传等多种因素。
影像学检查可以显示肺部与其他组织的关系和病变情况,进一步确定肺气肿的病因和病变范围。
影像学诊断是肺气肿诊治中不可或缺的方法之一,其诊断效果与操作掌握的技术水平密切相关。

70·中国CT和MRI杂志 2024年2月 第22卷 第2期 总第172期【通讯作者】霍晓恺,女,副主任医师,主要研究方向:超声诊断。
E-mail:*****************Prognostic·71CHINESE JOURNAL OF CT AND MRI, FEB. 2024, Vol.22, No.2 Total No.172存期(OS)从基线CT检查之日到死亡或最后一次随访。
生存曲线估计采用Kaplan-Meier方法,差异比较采用对数等级检验。
用COX 比例风险分析找出影响生存的重要预后因素。
2 结 果2.1 CT-肺气肿评分方法 具体如图1所示,每个区域使用5分量表进行分级,如下:无肺气肿(评分0分)、≤25%肺气肿(评分1分)、≤50%肺气肿(评分2分)、≤75%肺气肿(评分3分)和>75%肺气肿(评分4分)。
将这六个领域的分数相加,得到总分,可能的最低分和最高分分别为0和24。
因为在以前的一系列研究中,95%的非吸烟者的肺气肿受累程度低于5%(8例),因此CT-肺气肿总分为0和1被认为表明没有肺气肿。
2.2 C T 肺气肿评分分布 具体如图2所示,肺气肿111例(74.5%),CT诊断肺气肿评分平均6.3±6.4(中位数4分,范围0~23分)。
2.3 CT肺气肿评分对Kaplan-Meier生存曲线的影响 具体如图3所示,在中位随访29.0个月[95%可信区间:19.7-38.3个月]期间,123名患者(82.6%)死亡。
所有研究对象的中位OS为9.6个月(95%可信区间:7.2-11.9个月)。
最佳截断点CT肺气肿评分较高的患者(≥8)的OS(5.0月比12.3个月)显著低于CT肺气肿评分较低的患者(<7)(经对数等级检验P <0.001)。
此外,多变量分析显示,较高的CT肺气肿评分[HR,1.85;95%CI,1.14~3.00;P =0.012]、广泛分期(H R ,2.27;95%C I ,1.45~3.53;P <0.001)、乳酸脱氢酶升高(HR,1.52;95%CI,1.03~2.23;P =0.034)、仅给予支持治疗(H R ,6.46;95%可信区间为3.64~11.48;P <0.001)是预后不良的显著独立预后因素。

矽肺病分级标准一、病变范围矽肺病的病变范围主要根据X线胸片进行评估。
病变范围包括硅结节数量、大小和分布范围,以及肺纤维化、肺气肿的严重程度。
根据病变范围,矽肺病可以分为以下三个等级:1. Ⅰ期矽肺:硅结节数量较少,大小在1-3mm之间,分布范围不超过全肺的1/3,肺纤维化改变轻微,肺气肿程度较轻。
2. Ⅱ期矽肺:硅结节数量增多,大小在3-5mm之间,分布范围超过全肺的1/3,肺纤维化改变明显,肺气肿程度较重。
3. Ⅲ期矽肺:硅结节融合成团块,肺纤维化严重,肺组织弥漫性纤维化,肺气肿程度严重。
二、肺纤维化肺纤维化是矽肺病的主要病理改变之一。
根据肺纤维化的严重程度,可以分为以下三个等级:1. 轻度肺纤维化:肺纤维化改变较轻,对肺功能影响较小。
2. 中度肺纤维化:肺纤维化改变较明显,对肺功能有一定影响。
3. 重度肺纤维化:肺纤维化严重,肺功能明显受损。
三、肺气肿肺气肿是矽肺病的常见并发症之一。
根据肺气肿的严重程度,可以分为以下三个等级:1. 轻度肺气肿:肺气肿改变较轻,对肺功能影响较小。
2. 中度肺气肿:肺气肿改变较明显,对肺功能有一定影响。
3. 重度肺气肿:肺气肿严重,肺功能明显受损。
四、并发症矽肺病患者常伴有其他肺部并发症,如肺部感染、慢性支气管炎等。
这些并发症会进一步加重患者的病情和症状。
根据并发症的数量和严重程度,可以分为以下三个等级:1. 无并发症:患者无其他肺部并发症。
2. 轻度并发症:患者伴有轻微的肺部感染或慢性支气管炎症状。
3. 重度并发症:患者伴有严重的肺部感染或慢性支气管炎症状,或者同时伴有其他严重的肺部疾病。

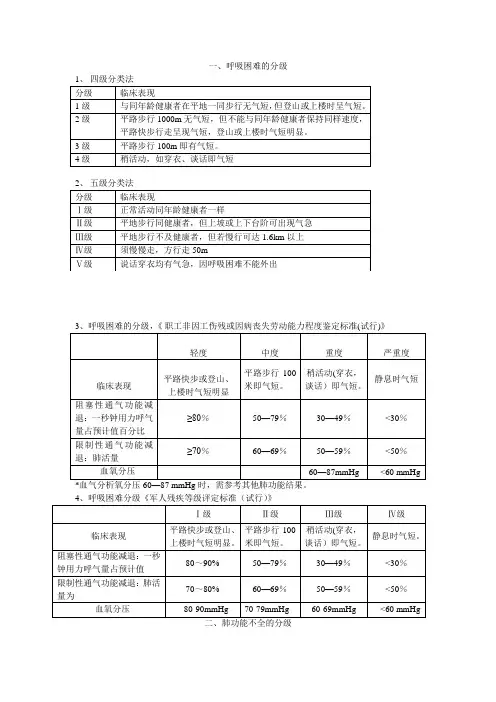
一、呼吸困难的分级*血气分析氧分压60—87 mmHg时,需参考其他肺功能结果。
三、呼吸衰竭的分类与分型(1)分类:根据起病的缓急分为急性和慢性。
(2)分型:根据动脉血气分析可分为Ⅰ型和Ⅱ型。
1.Ⅰ型:缺氧而无二氧化碳潴留(PaO2< 60mmHg[8kPa],PaCO2降低或正常)。
2.Ⅱ型:缺氧伴CO2潴留(PaO2<60mmHg,PaCO2>50mmHg [6.67kPa])。
四、肺性脑病的分型(1977年)【诊断】①有慢性肺、胸疾病或肺血管疾病伴肺、心功能衰竭,出现缺氧及二氧化碳潴留的临床表现。
②具有意识障碍、精神神经症状及体征,并能除外其他原因引起者。
③有条件做血气分析可协助诊断。
pH下降,PaCO2升高,PaO2下降。
五、成人哮喘病情严重度分级六、儿童哮喘病情严重程度分级根据询问儿童哮喘病史及典型哮喘发作,诊断一般并无困难。
1987年成都第一届全国小儿呼吸道疾病学术会议及1988年在温州召开的全国小儿哮喘会议对婴幼儿哮喘、儿童哮喘及过敏性咳嗽提出下列诊断标准。
婴幼儿哮喘对出现反复咳嗽发作≥3次的婴幼儿进行临床和肾上腺素试验予以评分。
婴幼儿哮喘评分表肾上腺素试验:1‰肾上腺素每次0.01ml/kg(亦可用喘乐宁、博利康尼、氨哮素等定量气雾吸入试验)皮下注射,10-15'后哮喘鸣基本消失为4分,顺息症状消失为3分,喘息症状减退为2分,积分在6~8分者诊断为“疑似婴儿哮喘”;积分>分者诊断为婴幼儿哮喘。
儿童哮喘:①年龄在3岁以上;②主要症状和体症:包括喘息、气短或胸闷,阵发性咳嗽;肺部有哮鸣音,必须反复发作≥3次;③喘息发作往往有一定好发季节、时间及相应的诱发原因;④使用平喘药物(支气管扩张剂)可使喘息症状减轻和缓解;⑤经0.5%舒喘灵雾化吸入后一秒用力呼气量(FEV1)增加15%以上;⑥往往有个有或家族(指一、二级亲属)过敏史。
其中第②、④条为必要条件,第③、⑥条为参考条件。



CT定量肺叶肺气肿分布及肺功能相关性的研究的开题报告一、研究背景和意义随着人们生活水平的提高,吸烟、环境污染等因素逐渐增加,导致肺气肿发病率不断增加。
肺气肿是一种与肺结构及功能异常有关的慢性呼吸系统疾病,严重影响生命质量和寿命。
目前,肺功能检测是肺气肿诊断和治疗的主要手段之一,关注肺气肿的分布及其与肺功能的相关性,对于肺气肿的诊断、治疗和预后有重要的临床意义。
二、研究目的本研究旨在通过对CT图像分析,探究肺叶肺气肿的分布情况,并研究其与肺功能的相关性,为肺气肿的诊断、治疗和预后提供更可靠的依据。
三、研究内容和方法1. 研究对象:拟选取100例确诊为肺气肿的患者作为研究对象。
2. 研究方法:(1) CT影像获取:使用64排CT机器,采用1 mm层厚、1 mm层距进行扫描;(2)图像分析:使用DICOM软件测算肺叶肺气肿面积和肺实质面积,并统计其分布情况;(3)肺功能检测:测定吸气容积(TLC)、用力呼气一秒率(FEV1)、用力肺活量(FVC)等指标,以及肺功能评价等级(GOLD级别);(4)数据统计:利用SPSS软件对数据进行分析,探究肺叶肺气肿分布与肺功能关系等。
四、预期结果通过本研究,预期可以探究肺叶肺气肿的分布情况,了解肺气肿程度与不同肺叶之间的关系,同时研究肺功能与肺叶肺气肿分布之间的相关性,为肺气肿的诊断、治疗和预后提供更可靠的依据,有助于提高肺气肿患者生命质量和寿命。
五、研究局限本研究仅为单中心研究,样本数量有限,可能存在一定的局限性。
同时,本研究未对各种影响肺气肿的因素进行考虑,如吸烟、环境污染、气道感染等,这也可能会对研究结果产生一定的影响。
肺气肿等级划分标准朋友们!今天咱们来聊一聊肺气肿这个病的等级划分标准。
这肺气肿啊,可不是个小事情,了解它的等级划分对病情的判断和治疗那是相当重要的呢。
咱们得知道肺气肿是一种肺部的疾病,简单说就是肺泡受到了破坏,变得过度膨胀,就像吹气球吹过头了一样,然后肺的弹性就下降了。
那这个肺气肿的等级划分是怎么来的呢?最常用的是根据肺功能检查的结果来划分的。
一级肺气肿呢,相对来说是比较轻的情况。
这个时候啊,肺功能的损害还不是特别严重。
在肺功能检查里,患者的第一秒用力呼气容积(FEV1)占预计值的百分比大概是大于等于80%的。
这时候患者可能自己都没太感觉到有特别明显的症状,也许就是偶尔有点气短,特别是在剧烈运动之后,就像跑了个短跑或者爬了几层楼梯之后,会感觉气有点不够用。
但是平时正常活动的时候呢,基本还能像没生病之前一样。
到了二级肺气肿啊,情况就稍微严重一点了。
这时候患者的FEV1占预计值的百分比是在50% - 79%之间。
这时候患者就会比较明显地感觉到气短了,平时走路稍微快一点,或者做一些不太剧烈的家务劳动,像扫地、擦桌子之类的,就会觉得气喘吁吁的。
而且可能还会有轻微的咳嗽,时不时地就会咳几声,感觉喉咙里有点痒痒的。
三级肺气肿就更严重些了。
患者的FEV1占预计值的百分比下降到30% - 49%之间。
这个阶段的患者啊,气短的症状就很严重了。
就算是慢慢地走路,或者从椅子上站起来走几步,都会觉得呼吸很困难,就像胸口被什么东西压着一样。
咳嗽也会变得更频繁,而且可能会有咳痰的情况,痰液可能是白色的黏痰,有时候还会感觉有点胸闷。
四级肺气肿那就是最严重的等级了。
这时候患者的FEV1占预计值的百分比小于等于30%。
患者的生活质量受到了极大的影响,几乎不能进行任何体力活动,就算是静静地坐在那儿,也可能会觉得呼吸困难,就像一直被人掐着脖子一样难受。
而且还常常伴有呼吸衰竭的风险,身体也会变得很虚弱,很容易感冒或者感染其他疾病,一旦感染了,病情就会迅速恶化。
呼吸内科学(医学高级):相关专业知识四1、单选早期结核性脑膜炎的主要临床表现特点是()。
A.性情改变B.头痛、呕吐C.结核中毒症状D.嗜睡、双眼凝视E.感觉过敏正确答案:A参考解析:前驱期(早期)1~2(江南博哥)周,一般起病缓慢,在原有结核病基础上,出现性情改变,如烦躁、易怒、好哭,或精神倦怠、呆滞、嗜睡或睡眠不宁,两眼凝视,食欲缺乏、消瘦,并有低热、便秘或不明原因的反复呕吐。
年长儿可自诉头痛,初可为间歇性,后持续性头痛。
婴幼儿表现为皱眉、以手击头、啼哭等。
2、单选下列哪项分化抗原缺乏将引起阵发性睡眠性血红蛋白尿()。
A.CD13,CD33B.CD5,CD3C.CD134,CD22D.CD55,CD59E.CD53.CD59正确答案:D参考解析:CD59又称反应性溶血膜抑制因子,CD55又称衰变加速因子,前者阻止膜攻击复合物的组装,后者抑制补体C3转化酶的形成及其稳定性。
在阵发性睡眠性血红蛋白尿的患者中,由于CPI膜磷脂缺乏,CD55、CD59等补体调节蛋白不能连接于细胞膜,使红细胞对补体敏感性增加,发生血管内溶血。
3、单选肺癌的副癌综合征中高钙血症与哪项有关()。
A.ACTHB.异位性甲状旁腺激素C.促性腺激素D.5-羟色胺E.异位ADH正确答案:B4、单选男性,26岁。
酗酒后出现上腹部持续疼痛8小时,阵发加剧,伴恶心呕吐。
查体发现下列体征提示病情严重,除了()。
A.肠鸣音减弱B.腹膜刺激征C.血钙2mmol/L以下D.血糖>11.2mmol/L(无糖尿病病史)E.四肢温暖正确答案:E5、单选降压作用明显,对血糖、血脂代谢无不良影响,但易引起体位性低血压的药物是()。
A.卡托普利B.尼群地平C.哌唑嗪D.美托洛尔E.吲达帕胺正确答案:C6、单选男性,52岁。
肝硬化,反复上消化道出血,入院查体:肝病面容,颈部可见数枚蜘蛛痣,腹膨隆。
对于这类患者,如果行肝功能试验,下列哪项是不正确的()。
Gold肺功能分级标准Gold肺功能分级标准是用于评估慢性阻塞性肺疾病(COPD)严重程度的系统,由世界卫生组织慢性阻塞性肺疾病全球创议(GOLD)制定。
该标准主要依据气流受限程度、症状评估、肺功能检查、胸部影像学检查、合并症和并发症、生活质量和日常活动影响、诊断性评估以及稳定性和进展评估等方面进行分级。
以下是这些方面的详细介绍:1. 气流受限程度:这是Gold肺功能分级标准的核心指标,通过肺功能检查评估气流受限程度。
气流受限程度分为轻、中、重三个等级,根据FEV1/FVC比值和FEV1占预计值百分比来划分。
2. 症状评估:使用COPD评估测试(CAT)或改良版英国医学研究委员会呼吸问卷(mMRC)对患者的症状进行评估。
CAT评分越高,症状越严重。
mMRC评分则分为0-4级,级别越高,呼吸困难越严重。
3. 肺功能检查:通过肺功能检查评估气流受限程度和其他呼吸生理参数,如FEV1、FVC等。
这些参数可用于判断COPD的严重程度和进展情况。
4. 胸部影像学检查:胸部X光或CT扫描可显示肺部结构和异常,如肺气肿或慢性支气管炎等,但一般不用于COPD严重程度的评估。
5. 合并症和并发症:评估患者是否患有其他与COPD相关的疾病,如心血管疾病、糖尿病等。
这些合并症和并发症可能影响COPD的严重程度和管理。
6. 生活质量和日常活动影响:通过评估患者的日常生活质量、运动能力等,了解COPD对患者生活的影响。
患者的日常生活质量越差,运动能力越受限,表明COPD的严重程度越高。
7. 诊断性评估:在诊断COPD时,需排除其他可能导致气流受限的疾病,如支气管哮喘、支气管扩张等。
通过相关检查和评估,可明确COPD的诊断和病因。
8. 稳定性和进展评估:通过比较患者当前的评估结果与之前的评估结果,可了解COPD的稳定性和进展情况。
如患者症状持续恶化或肺功能持续下降,表明COPD病情加重。
根据以上各方面的评估结果,可以将COPD严重程度分为A、B、C、D四个组别,每个组别的治疗和管理方案有所不同。
呼吸困难程度评估等级
【原创实用版】
目录
1.呼吸困难等级评估的背景和重要性
2.呼吸困难等级的具体划分
3.呼吸困难等级评估的应用场景
4.呼吸困难等级评估的实际意义
正文
【1.呼吸困难等级评估的背景和重要性】
呼吸困难是一种常见的症状,它可能由各种原因引起,如哮喘、肺炎、肺气肿等。
对于患者来说,呼吸困难的程度不同,对生活的影响也不同。
因此,对呼吸困难程度进行评估,有助于医护人员了解患者的病情,制定合适的治疗方案。
【2.呼吸困难等级的具体划分】
一般来说,呼吸困难程度可以分为四个等级。
第一级是轻微呼吸困难,患者仅有轻微的呼吸不畅感,对日常生活影响不大。
第二级是中等呼吸困难,患者呼吸较为费力,日常活动会受到一定程度的影响。
第三级是严重呼吸困难,患者呼吸极度困难,无法进行正常的日常活动。
第四级是危重呼吸困难,患者可能出现意识模糊,甚至有生命危险。
【3.呼吸困难等级评估的应用场景】
呼吸困难等级评估在临床应用中非常重要。
医护人员可以通过评估患者的呼吸困难程度,判断患者的病情严重程度,制定合理的治疗方案。
同时,呼吸困难等级评估也可以帮助医护人员监测患者的病情变化,及时调整治疗方案。
【4.呼吸困难等级评估的实际意义】
呼吸困难等级评估的实际意义在于,它可以帮助医护人员更好地了解患者的病情,制定更合适的治疗方案。
同时,呼吸困难等级评估也可以帮助患者更好地理解自己的病情,配合医护人员的治疗工作。