羊水栓塞指南专家共识
- 格式:ppt
- 大小:1.37 MB
- 文档页数:20


羊水栓塞论文:羊水栓塞的诊治进展【摘要】羊水栓塞是严重的妊娠、分娩及产褥期并发症,起病急骤,来势凶险,死亡率高,是由羊水中的有形物质挤入母血循环引起。
宫缩过强是主要诱因,积极预防,早期诊断,合理使用肝素,及时终止妊娠和切除子宫,切断羊水物质来源是羊水栓塞抢救成功的关键。
【关键词】羊水栓塞;诱因;预防;治疗the progress in diagnosis and treatment of amminonic fluid embolirmhuang yanli【abstract】 amniotic fluid embolization is a serious complication during pregnancy, childbirth and puerperium, characterized by geting uprapidly , bringing dangerous, and the mortality rate is high.it caused by the visible material of amniotic fluid who pushed in the female blood circulation. contractions overpowered is the main inducement. aggressive prevention, early diagnosis, using the heparin reasonably , timely termination of pregnancy and hysterectomy, cutting the source ofamniotic fluid are all the keys to rescue successfully .【key words】amminonic fluid embolirminducement preventiontreatment羊水栓塞(amminonic fluid embolirmafe)是指分娩过程中羊水突然进入母体血循环引起急性肺栓塞、过敏性休克及弥散性血管内凝血(dineminated intravaicular coagulationdic)、肾衰竭或猝死的严重分娩并发症。

根据促凝物质进入血流的强度和活力,血液凝固性的增高或减低、出血症状以及由于DIC所促发的继发性纤溶情况,DIC可分以下三期:高凝血期:此时临床上可以没有典型的DIC表现,往往只有在抽血时发现血液凝固性增高,此期在慢性型DIC中较明显,亦可见于皿急性型,但急性型不明显。
消耗性低凝血期:此期在微循环中发生弥漫性血管内凝血,血浆凝固因子和血小板大量被消耗,临床上出现典型的DIC表现,血液凝固性降低,出血症状逐渐明显。
本期在急性型及亚急性型较为明显。
继发性纤溶期:由于血管内凝血,纤溶系统被激活,造成继发性纤维蛋白的溶解,临床上出血更为明显。
以上三期并不是截然分开的,可以有交叉,也可在同一时期内,同时有三期的不同实验室结果。
2017版《弥散性血管内凝血(DIC)诊断中国专家共识》发布!#新青年麻醉论坛#2017-07-11转藏本文弥散性血管内凝血(disseminated intravascular coagulation,DIC)是临床的重症,诊断和治疗都比较棘手。
今年5月份,中华医学会血液学分会血栓与止血学组在《中华血液学杂志》发表了《弥散性血管内凝血(DIC)诊断中国专家共识(2017年版)》,现将全文转载如下,以供广大麻醉战友共同学习。
一、概述DIC是在许多疾病基础上,致病因素损伤微血管体系,导致凝血活化,全身微血管血栓形成、凝血因子大量消耗并继发纤溶亢进,引起以出血及微循环衰竭为特征的临床综合征。
在DIC 发生发展的过程中涉及到凝血、抗凝、纤溶等多个系统,临床表现也多样化,容易与其他引起出凝血异常疾病相混淆,因此DIC 的诊断仍然是一项需要丰富专业经验和具有挑战性的工作。
二、临床表现DIC 不是一个独立的疾病,而是众多疾病复杂病理过程中的中间环节,其主要基础疾病或诱因包括:严重感染、恶性肿瘤、病理产科、手术及外伤等。
除原发疾病临床表现外,尚有DIC 各期的临床特点,故临床表现复杂且差异很大。
DIC 早期高凝状态期,可能无临床症状或轻微症状,也可表现血栓栓塞、休克;消耗性低凝期以广泛多部位出血为主要临床表现;继发性纤溶亢进期:出血更加广泛且严重,难以控制的内脏出血;脏器衰竭期可表现肝肾功能衰竭,呼吸循环衰竭是导致患者死亡的常见原因。


《中国心肺复苏专家共识》之孕产妇心搏骤停防治救指南汇报人:日期:•引言•孕产妇心搏骤停的流行病学与危险因素目录•心肺复苏技术与实践操作规范•孕产妇心搏骤停的识别与评估方法•孕产妇心搏骤停的救治策略与措施•孕产妇心搏骤停的预防策略与措施建议目录01引言尽管近年来有关孕产妇CA-P的研究取得了一些进展,但相关数据仍不充分,且救治效果参差不齐。
为提高对孕产妇CA-P的认识和救治水平,制定一部针对孕产妇CA-P防治救的专家共识十分必要。
孕产妇心搏骤停(CA-P)是导致围产期母体和胎儿死亡的重要原因之一,也是临床工作中面临的严重挑战。
背景与目的该共识基于现有的相关研究和专家经验,对孕产妇CA-P的预防、识别和救治进行了系统全面的梳理。
共识中涵盖了孕产妇CA-P的流行病学、病理生理、早期识别、救治流程及技术操作规范等方面的内容。
旨在为临床医生在处理孕产妇CA-P时提供指导,提高母体和胎儿的生存率及预后。
指南概述02孕产妇心搏骤停的流行病学与危险因素孕产妇心搏骤停是一种较为常见的严重并发症,其发病率相对较高。
发病率较高病情危急预后不良一旦发生孕产妇心搏骤停,病情往往危急,需要及时救治。
孕产妇心搏骤停的预后通常不良,可能导致严重的并发症甚至死亡。
030201流行病学特点妊娠期高血压疾病是导致孕产妇心搏骤停的重要危险因素之一。
妊娠期高血压疾病有心脏病史的孕妇更容易发生心搏骤停。
心脏病史如贫血、感染、羊水过多等也可能增加孕产妇心搏骤停的风险。
其他并发症危险因素分析加强孕期保健改善生活方式加强监护及时就医预防策略建议01020304孕妇应定期进行产前检查,及时发现并处理妊娠期高血压疾病等并发症。
孕妇应保持健康的生活方式,包括合理饮食、适当运动、避免过度劳累等。
对于有高危因素的孕妇,应加强监护,及时发现并处理潜在的并发症。
一旦发现孕妇有任何异常症状,应及时就医,以免延误治疗。
03心肺复苏技术与实践操作规范判断意识轻拍患者肩膀,大声呼唤,观察是否有反应。



2023产科弥散性血管内凝血临床诊断与治疗中国专家共识(完整版) 前言产科弥散性血管内凝血(disseminated intravascular coagulation, DIC) 是在产科疾病基础上发生的,以出血、栓塞及微循环障碍为特征的临床病理综合征。
总体发生率为0.03%~0.35%。
胎盘早剥、羊水栓塞、HELLP 综合征、围产期脓毒症、死胎滞留等是并发产科DIC 的常见疾病。
产科原发病发展到DIC 的过程隐匿,缺乏预警。
早期识别、正确诊断和及时处理至关重要。
本共识由产科及血液科出凝血专家就上述常见产科DIC的诊断、实验室检查和处理给出推荐,供广大临床医务人员参考,以降低孕产妇和胎婴儿死亡率、改善妊娠结局。
一、产科DIC的发病机制妊娠期表现为生理性高凝状态,血液循环中凝血因子VⅡ、VⅢ、IX、X 水平明显升高,纤维蛋白原(Fib) 水平为未孕时的2倍,达到4~6g/L, 抗凝系统蛋白S水平明显下降,D-二聚体和纤维蛋白(原)降解产物(FDP)随孕周增加而升高,胎盘来源的纤溶酶原激活物抑制剂表达上升,组织型纤溶酶原激活物水平降低。
组织因子是产科DIC 凝血激活的主要始动环节。
胎盘、蜕膜、子宫肌层、羊水富含组织因子,含量分别是血浆中的数十到上千倍。
发生严重胎盘早剥、羊水栓塞、宫内感染致脓毒症、死胎滞留时,大量组织因子进入母体血液循环,通过凝血级联激活Fib, 形成纤维蛋白,微血栓广泛生成;继而激活纤溶系统,继发纤维蛋白溶解亢进,从而导致广泛出血及器官功能障碍。
二、产科DIC 的临床表现产科DIC 的临床表现因原发病不同而差异很大,主要表现如下:1. 出血:表现为产后大出血且血液不凝、腹膜后间隙广泛渗血、手术缝合止血困难;全身皮肤、黏膜出血(穿刺部位出血、消化道自发出血、尿血等).2. 休克:出现低血压、低血氧、少尿或无尿等休克表现。
并发DIC 时,休克不易纠正。
3.微血管栓塞:发生于器官的微血管栓塞其临床表现各异,可表现为呼吸衰竭、意识障碍、肝肾功能衰竭等,严重者可导致多器官功能衰竭。


最新:中国产科麻醉专家共识主要内容产科麻醉主要包括孕产妇的手术麻醉、镇痛和危重症救治等。
产科麻醉风险大,极具挑战性。
特别是近年来产科麻醉发展迅速,新理念、新技术、新方法不断涌现。
为此,中华医学会麻醉学分会产科麻醉学组组织专家,根据现有文献证据的综合分析、专家意见、临床可行性数据,并结合我国国情,在2017年版专家共识的基础上撰写了《中国产科麻醉专家共识( 2020)》,供麻醉医师、麻醉护士、产科医师、助产士及手术护士参考。
本文是快捷版本。
一、剖宫产麻醉(一)麻醉前评估和准备1、病史采集既往病史(包括手术麻醉史)、孕期保健、相关的产科病史及相关用药情况(重点关注产科合并症和并发症)。
2、体格检查重点评估气道、心血管系统。
如拟行椎管内麻醉则检查腰背部脊柱情况。
3、实验室检查血常规、凝血功能、血型交叉检查及心电图检查等。
4、胎心率检查麻醉前、后由专业人员监测胎心率。
5、预防反流误吸措施⑴对于无合并症的择期手术产妇麻醉前禁饮清液体至少2h,禁食固体类食物6〜8h。
⑵对于急诊饱胃或拟行全身麻醉者,麻醉前30min可酌情服0.3M枸橼酸钠30ml、静脉注射H2受体拮抗剂(如雷尼替丁50mg )和/或胃复安(10mg )等。
6、多学科会诊对高危产妇,建议在麻醉前组织多学科讨论。
7、麻醉物品和设备准备并检查产妇和新生儿抢救相关的药品、设施设备。
(二)麻醉方法选择麻醉方法的选择应个体化。
主要根据产妇及胎儿的状态和麻醉的支撑条件选择麻醉方法。
只要有椎管内麻醉的适应证,优先选择椎管内麻醉。
(三)主要麻醉技术及其操作规范1、硬膜外麻醉禁忌证:(1)孕产妇拒绝。
(2)患有精神病、严重神经官能症、精神高度紧张等不能配合操作者。
(3)严重脊柱畸形、外伤等可能影响穿刺者。
(4)休克、低血容量等血流动力学不稳定者。
(5)穿刺部位感染或菌血症可能导致硬膜外感染者。
(6)低凝血功能状态者。
(7)血小板数量<50*109/L。
(8)其他。
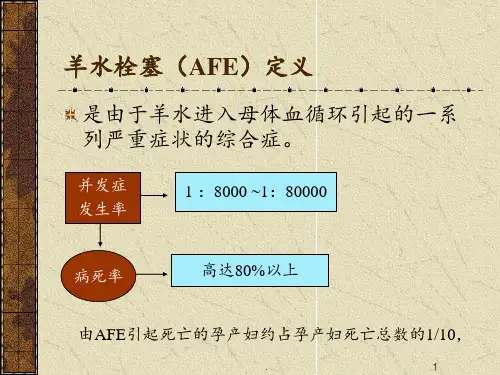
羊水栓塞的诊治指南羊水栓塞的诊断救治剖宫产最严重的并发症就是羊水栓塞,其发生率虽然不高,但一旦发生,死亡率极高。
掌握羊水栓塞的急救确实是麻醉医生必备的基本功。
表现为突然出现的呼吸困难、紫甘,迅速进入昏迷,休克、DIC【病因学】羊水中的有形物质进入母体血循环而引起一系列病理生理变化。
羊水中的有形物质包括:扁平上皮、毳毛、胎脂、胎粪、粘蛋白等。
其诱因如下:经产妇居多;多有胎膜早破或人工破膜史;常见于宫缩过强或缩宫素(催产素)应用不当;胎盘早期剥离、前置胎盘、子宫破裂或手术产易发生羊水栓塞;死胎不下可增加羊水栓塞的发病率。
羊水进入母体循环的条件是胎膜已破;有较强的子宫收缩;血管开放。
进入的途径为子宫颈内膜静脉及子宫下段静脉;胎盘边缘静脉窦;损伤的子宫血窦,如子宫破裂、子宫颈裂伤。
【发病机理】 1.急性呼吸循环衰竭:羊水中存在来自胎儿的微粒物质,一旦进入母体血循环,则微粒物质栓塞造成小血管机械性阻塞,这些微粒物质还具有化学介质性质,能刺激肺组织产生和释放前列腺素F2α 、E2 5-羟色胺等血管活性物质。
使肺血管发生痉挛,致肺动脉压升高,右心负荷加重,左心房压急剧下降,于是心搏出量明显减少,肺回流量也明显下降,肺通气与血流比例失调,最终致末梢循环衰竭,急性右心衰竭和急性呼吸衰竭。
死亡病例中的75%死于此种原因。
此外,羊水中作用于胎儿的抗原物质可引起过敏反应而导致休克。
2.急性弥散性血管内凝血(DIC):羊水进入母体循环后引起凝血功能障碍,一般认为羊水中含的促凝物质类似于组织凝血活酶(因子),可激活外源性凝血系统,导致DIC。
除此外羊水中还含有第因子激活物质、肺表面活性物质及胎粪中的胰蛋白酶样物质,这些促凝物质促使血小板聚积,使凝血酶原转化为凝血酶,同样通过血液的外凝系统激活了血凝而发生急性DIC,血中纤维蛋白原被消耗而下降,纤溶系统被激活造成高纤溶症及凝血障碍。
此外纤维蛋白裂解产物蓄积,羊水本身又抑制子宫收缩,使子宫张力下降,致使子宫血不凝而出血不止。
2024吸入一氧化氮治疗在急危重症中的临床应用专家共识(完整版)一氧化氮(nitric oxide, NO)是一种无色、无刺激性气味的气体,具有脂溶性,广泛分布于人体各组织,可以快速透过细胞膜扩散,参与调控细胞的生理活动,是细胞间重要的信号传导分子。
外源性吸入时,NO 是一种选择性肺血管扩张剂,为肺动脉高压、新生儿低氧性呼吸衰竭的有效治疗手段,临床应用长达二十余年,其安全性和有效性已得到验证,并且应用范围逐渐拓展至急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS)、重症肺炎、高原肺水肿(high altitude pulmonary edema, HAPE)、急性肺栓塞(acute pulmonary embolism, APE)、心力衰竭和手术后严重低氧血症等急危重症并取得良好效果。
吸入一氧化氮(inhaled nitric oxide, iNO)疗法在临床使用时通常使用百万分之一单位表示气体浓度(×10-6),常见设备采用ppm(parts per million)来表示计量单位,与国际标准单位质量-体积浓度(即mg/m3)之间的简化换算公式为: Y=30/22.4·X,式中Y 为NO 以mg/m3 表示的浓度值,X 为NO 以ppm 表示的浓度值[1]。
建议选择医用NO 气体用于临床治疗。
目前临床使用的iNO 设备根据气体来源可分为传统高压气瓶类和即时发生类: 高压气瓶类iNO 设备传统上称之为“NO 气体流量控制仪”,使用含氮气/NO 混合气的高压气瓶作为NO 气体的来源,国内已有钢瓶存储的医用NO 气体作为吸入制剂获批,但适应证仅限于新生儿; 即时发生类是将NO 即时生成、NO 输送和监测模块整合的iNO 医疗设备,全球范围内共有四氧化二氮裂解法、电化学催化还原法和高压电弧放电法三种技术路线,其中后两种方法学国内已有相应设备获批用于临床。