静脉高营养液配制问题
- 格式:ppt
- 大小:12.42 MB
- 文档页数:29

术后静脉高营养-----三升袋的配制静脉营养及三升袋的应用一、历史与进展:20世纪60年代末静脉高营养(gntravenous hyperalimentation)。
营养支持的概念不再是单独提供营养的方法,而是许多疾病必不可少的治疗措施,正在向组织特需营养(Tissue specific Nutrent)、代谢调理(Metabolic Intervention)、氨基酸药理学(Amino Acid Pharmacoloy)等方向进一步研究、发展。
1990年成立中华外科学营养支持学组,组长黎介寿。
历史的经验值得注意:肠外营养起步时,由于对输入的热量、蛋白质、脂肪等营养素的质和量及相互比例了解不够,其临床使用效果不佳;如果现在再用同样的营养底物,其临床营养支持效果就截然不同,所以不是临床医生知道了脂肪乳剂、氨基酸、葡萄糖就懂得所谓的肠外营养的。
二、应用全肠外营养(TPN)的准则:1、TPN作为常规治疗的一部分:①病人不能从胃肠道吸收营养;主要是小肠疾病,如SLE、硬皮病、肠外瘘、放射性肠炎、小肠切除>70%、顽固性呕吐(化疗等)、严重腹泻等。
②大剂量放化疗,骨髓移植病人,口腔溃疡,严重呕吐。
③中重度急性胰腺炎。
④胃肠功能障碍引起的营养不良。
⑤重度分解代谢病人,胃肠功能5~7天内不能恢复者,如>50%烧伤,复合伤,大手术,脓毒血症,肠道炎性疾病。
2、TPN对治疗有益:①大手术:7~10天内不能从胃肠道获得足够营养。
②中等度应激:7~10天内不能进食。
③肠外瘘。
④肠道炎性疾病。
⑤妊娠剧吐,超过5~7天。
⑥需行大手术,大剂量化疗的中度营养不良病人,在治疗前7~10天予TPN。
⑦在7~10天内不能从胃肠道获得足够营养的其他病人。
⑧炎性粘连性肠梗阻,改善营养2~4周等粘连松解后再决定是否手术。
⑨大剂量化疗病人。
3、应用TPN价值不大:①轻度应激或微创而营养不良,且胃肠功能10天内能恢复者,如轻度急性胰腺炎等。

营养液的配制和使用过程中应注意的问题:
混合顺序:
1、将微量元素和电解质制剂分别加入氨基酸溶液中。
2、将磷酸盐加入葡萄糖溶液中。
3、将上述两液转入3L 静脉营养输液袋中,如需要,将另外数量的氨基酸和葡萄糖在此步骤加入。
4、将水溶性维生素、脂溶性维生素混合后加入脂肪乳内。
5、将配制好的脂肪乳、维生素混合物移入静脉营养输液袋内。
6、轻轻摇动静脉营养输液袋中的混合物,排气、备用。
配制注意事项:
1、混合顺序非常重要,在最终混合前氨基酸可被加入脂肪乳液或葡萄糖中,以保证氨基酸对乳剂的保护作用,避免乳剂破裂;
2、注意钙和磷不能加入同一配置溶液内,以免产生沉淀,且最后的混合顺序为先磷后钙,保证两者都充分的稀释后最后相互接触。
3、在氨基酸和葡萄糖混合后,确认检查袋无沉淀后再加入脂肪乳剂。
4、混合液中一般不加入其他药物,加入液总量应≥1.5L,混合后葡萄糖的最终浓度为0.0-23%。
5、现配现用,最好在24h内输完,最多不超过48h,如果不立即使用,应将混合物置冰箱4℃下保存。
6、电解质不能直接加入到脂肪乳中,一般控制一价阳离子浓度<150mmol/L,Mg2+<3.4mmol/L,Ca2+<1.7mmol/L,
7、配好后,应在口袋上注明配方组成配制时间、床号及姓名。
使用注意事项:
1、采用同一通路输注TPN和其他治疗液中间要用基液冲洗过渡。
2、输注速度,应在18-20h输完。
3、肠外营养输注时不能在Y管内加入其他药物,以免发生配伍禁忌。
4、使用PVC袋应避光。
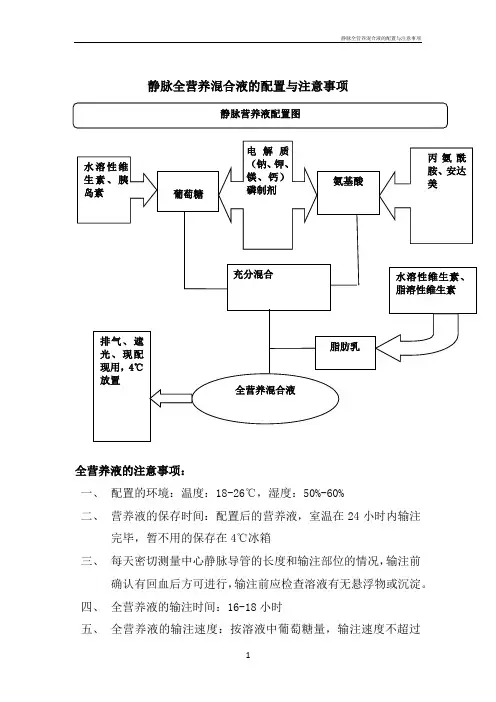
静脉全营养混合液的配置与注意事项全营养液的注意事项:一、配置的环境:温度:18-26℃,湿度:50%-60%二、营养液的保存时间:配置后的营养液,室温在24小时内输注完毕,暂不用的保存在4℃冰箱三、每天密切测量中心静脉导管的长度和输注部位的情况,输注前确认有回血后方可进行,输注前应检查溶液有无悬浮物或沉淀。
四、全营养液的输注时间:16-18小时五、全营养液的输注速度:按溶液中葡萄糖量,输注速度不超过5mg/kg/min,危重症3-4mg/kg/min。
葡萄糖每天最大利用率为750g,实际用量每天以200-300g为宜(按kg计算,最低限度2-3g/kg,最适宜4-5g/kg)。
六、室温超过25℃时观察脂肪乳滴有无破坏、液体有无变质七、脂肪乳避免与电解质直接接触八、避免钙磷混合一起加药九、防止注射器中产生沉淀,对微量元素,水溶性维生素,脂溶性维生素及其他电解质溶液应用独立的注射器。
十、建议使用中心静脉输注全营养液十一、全营养液并发症的观察:(1)高血糖或低血糖反应.(2)脂肪超载综合征:肝脾肿大、黄疸、低蛋白血症、发热、急性呼吸窘迫综合征、代谢性酸中毒、血小板减少、出血、弥散性血管内凝血等。
(3)再喂养综合征:是指在长期饥饿后提供再喂养(包括经口摄食、肠内或肠外营养)所引起的、与代谢异常相关的一组表现,包括严重水电解质失衡(以低磷血症为特征)、葡萄糖耐受性下降和维生素缺乏等。
易发生于营养不良病人, 尤其是数月内体重下降超过 10%的病人。
临床表现:横纹肌溶解、血液系统异常、肺水肿、心衰、肌震颤、麻木、意识障碍等。
(4)左心衰:严密观察病人有没有出现胸闷、心悸、呼吸困难等症状。
密切监测生命体征。


关于下发《静脉营养液配制及使用规范》的补充通知各临床科室:为进一步规范我院静脉营养液的配置工作,预防发生输液反应等问题,维护我院医疗安全,特制定统一规范,请科室认真学习并遵照执行。
附件:《静脉营养液配制及使用规范》关于下发《卡文及谷氨酰胺双肽使用规范》的通知各临床科室:为进一步规范我院静脉营养液的配置工作,预防发生输液反应等问题,维护我院医疗安全,特制定统一规范,请科室认真学习并遵照执行。
附件:《卡文及谷氨酰胺双肽使用规范》附件静脉营养液配制及使用规范一、静脉营养液配置及使用规范(一)静脉营养液的配方中电解质等离子浓度不宜过高,否则将影响营养液的稳定性,其中钾离子应<50mmol/L、钠离子应<100mmol/L,钙离子<1.7mmol/L、镁离子应<3.4mmol/L。
(二)静脉营养液配方中非蛋白热氮比建议在100:1—150:1之间,过高可能导致患者营养不良,过低将可能导致蛋白质浪费,增加患者肝肾负担。
(三)静脉营养液配方中糖脂供热比应为1-1.5:1,否则可能导致高血糖或脂代谢紊乱。
(四)蛋白制剂药物如白蛋白、胰岛素、生长因子易被吸附在容器表面,造成活性丧失,一般不建议添加在三升袋中。
为减少药物吸附建议选用EVA材质的三升袋,避免PVC材质的三升袋(吸附性强)。
对肠内外营养支持的糖尿病患者建议采用胰岛素泵控制血糖。
(五)静脉营养液液体总量不应少于 1500ml,不宜超过3000ml。
(六)尽量避免在静脉营养液中添加其他治疗药物,除非已有资料验证可以添加。
违反配伍禁忌将可能使制剂的稳定性和质量受到影响。
(七)未确定药物之间是否相容的情况下,不应经同一输液管道输注营养液和其他药物。
(八)其他配伍禁忌包括:维生素C与胰岛素、维生素C与维生素K1;维生素K1与硫酸镁、维生素K1与复方氨基酸;维生素B6和葡萄糖酸钙;钙和磷制剂等。
因此,若以上营养素需要量较大时建议通过其他输液给患者输注。
三升袋中维生素C的添加量应<1g。

静脉高营养的配制方法一、配置室要求:应为单独房间,室内用品整洁,地板和工作台表面应用优氯净湿布擦拭1次/日。
每日紫外线消毒2次/日,每次30分钟。
配置室进行空气微力数控制,每月2次。
营养液的配置方法:护士配液前将所有用物准备齐全,避免人员走动而增加感染的机会。
用优氯净湿布檫拭桌面。
严格检查三升袋的外包袋,输液袋,输液管道有无破损,并检查有效期。
工作人员洗手戴无菌手套进行操作。
二、静脉营养液配置顺序:1、将电解质、微量元素、胰岛素加入葡萄糖或氨基酸中。
2、磷酸盐加入另一瓶氨基酸中。
3、将水溶性维生素和脂溶性维生素混合加如脂肪乳中。
4、将氨基酸、磷酸盐、微量元素混合液加入脂肪乳中。
5、将脂肪乳、维生素混合加入静脉输液袋中。
6、排气、轻轻摇动三升袋中的混合物,以备使用。
注意事项:1、注意应正确的混合顺序配置液体。
2、钙剂和磷酸盐应分别加入不同的溶液内稀释,以免发生磷酸钙沉淀,在加入氨基酸和葡萄糖混合液后,检查有无沉淀生成,如确认没有沉淀再加乳脂肪乳液体。
3、混合液中不能加入其他药物,除非已有资料报道或验证过。
4、加入液体总量应不小于1500ml,混和液中的葡萄糖的最终浓度为0-23%,有利于混合液的稳定。
5、电解质不应直接加到脂肪乳中。
因为阳离子可中和脂肪乳颗粒上磷脂的负电荷,使脂肪颗粒相互靠近,发生聚合和融合,终致水油分层。
一般控制阳离子浓度小于150mmol/l,镁离子浓度小于3.4mmol/l,该离子浓度小于1.7mmol/l.6、配置好的混和液口袋上应注明床号、姓名及配置时间。
7、混和液最好现配现用,如为PVC输液袋,应于24小时输完,最多不超过48小时,而且应放置4℃的冰箱中保存,如为EV A口袋,可保存一个星期。
三、营养液的输入方法:均速持续输入。
四、注意事项:? 4.1 营养液中不要加入其他药物。
?4.2 营养液应现配现用,应于24小时内持续均匀输完。
配置好的营养液应在室温(15~20摄氏度)使用。



(完整word版)静脉营养液的配置及注意事项
静脉营养液的配置及注意事项
具体操作时应注意:
1.营养液的配置需在无菌环境下操作,专人进行。
2.常温下配置好的全营养液24h内使用,如配置后暂不使用可置于4℃冰箱内保存,
但也不可超过48h。
3.高渗液体可破坏脂肪乳剂的完整性,高浓度的电解质,水溶性维生素,微量元素
均为高渗液体不能直接加入脂肪乳剂中,应先将他们与葡萄糖或氨基酸溶液混合稀释。
4.氨基酸对脂肪乳剂的稳定性有保护作用,配TNA 液不可没有氨基酸.
5.由于乳剂脂肪颗粒表面带负电荷,阳性电解质浓度应有限制,一价阳离子总浓度
大于150mmol/L,二价阳离子总浓度小于50mmol/L,阳离子总浓度过大可引起脂肪乳颗粒破坏。
使用注意事项:
1.输注TNA液的患儿应置暖箱或抢救台,针眼处一定要暴露,以便观察。
2.使用过程中要加强巡视,至少半小时巡视一次。
3.尽量使用PICC置管,交接班应回抽血。
4.一旦发现静脉输液处皮肤发红,应立即拔除,抬高患肢,给予处理,加强观察.。

谢谢欣赏静脉高营养治疗1.外周静脉高营养治疗(3L袋)
10%葡萄糖注射液1500ml(1g糖提供4kcal能量,1500*10%*4=600kcal)
胰岛素 30单位
正常1g糖:8-10U胰岛素,但由于3L袋对胰岛功能有影响,所以一般可用1g:5U胰岛素
复方氨基酸注射液500ml
1g提供4kcal能量,氨基酸一般不提供能量,一般有葡萄糖及脂肪乳按照相应)
脂肪乳注射液250ml
可分为长链即LCT及中链即MCT两种,LCT内包含人体的必须脂肪酸即EFA:亚油酸、亚麻酸、花生四烯酸,应用普遍;MCT主要脂肪酸为辛酸及葵酸,代谢较LCT快,不依赖肉毒碱,极少沉积在器官,但不含有EFA,且大量输入可至毒性反应。
临床上特殊病人如肝功能不良病人需要选用LCT:MCT=1:1。
一般为10%,20%或者为30%,1g提供9kcal能量,脂肪乳的最大用量不大于2g/kg.d
氯化钾注射液30ml(每日需要量为3-5g,10ml相当于1g)
每日补氯化钾3—6g,少数缺钾病人可增加,每升输液中含钾量不宜超过40mmol(相当于3g)输注时应缓慢,20mmol/H约等于30滴/分。
一般补3-5天。
注射用水溶性维生素1支
注射用脂溶性维生素1支
葡萄糖酸钙注射液30ml(每日需要量为3g,10ml相当于1g)
谢谢欣赏。

术后静脉高营养-----三升袋的配制静脉营养及三升袋的应用一、历史与进展:20世纪60年代末静脉高营养(gntravenous hyperalimentation)。
营养支持的概念不再是单独提供营养的方法,而是许多疾病必不可少的治疗措施,正在向组织特需营养(Tissue specific Nutrent)、代谢调理(Metabolic Intervention)、氨基酸药理学(Amino Acid Pharmacoloy)等方向进一步研究、发展。
1990年成立中华外科学营养支持学组,组长黎介寿。
历史的经验值得注意:肠外营养起步时,由于对输入的热量、蛋白质、脂肪等营养素的质和量及相互比例了解不够,其临床使用效果不佳;如果现在再用同样的营养底物,其临床营养支持效果就截然不同,所以不是临床医生知道了脂肪乳剂、氨基酸、葡萄糖就懂得所谓的肠外营养的。
二、应用全肠外营养(TPN)的准则:1、TPN作为常规治疗的一部分:①病人不能从胃肠道吸收营养;主要是小肠疾病,如SLE、硬皮病、肠外瘘、放射性肠炎、小肠切除>70%、顽固性呕吐(化疗等)、严重腹泻等。
②大剂量放化疗,骨髓移植病人,口腔溃疡,严重呕吐。
③中重度急性胰腺炎。
④胃肠功能障碍引起的营养不良。
⑤重度分解代谢病人,胃肠功能5~7天内不能恢复者,如>50%烧伤,复合伤,大手术,脓毒血症,肠道炎性疾病。
2、TPN对治疗有益:①大手术:7~10天内不能从胃肠道获得足够营养。
②中等度应激:7~10天内不能进食。
③肠外瘘。
④肠道炎性疾病。
⑤妊娠剧吐,超过5~7天。
⑥需行大手术,大剂量化疗的中度营养不良病人,在治疗前7~10天予TPN。
⑦在7~10天内不能从胃肠道获得足够营养的其他病人。
⑧炎性粘连性肠梗阻,改善营养2~4周等粘连松解后再决定是否手术。
⑨大剂量化疗病人。
3、应用TPN价值不大:①轻度应激或微创而营养不良,且胃肠功能10天内能恢复者,如轻度急性胰腺炎等。
静脉高营养治疗1.外周静脉高营养治疗(3L袋)
10%葡萄糖注射液1500ml(1g糖提供4kcal能量,1500*10%*4=600kcal)
胰岛素30单位
正常1g糖:8-10U胰岛素,但由于3L袋对胰岛功能有影响,所以一般可用1g:5U胰岛素
复方氨基酸注射液500ml
1g提供4kcal能量,氨基酸一般不提供能量,一般有葡萄糖及脂肪乳按照相应)
脂肪乳注射液250ml
可分为长链即LCT及中链即MCT两种,LCT内包含人体的必须脂肪酸即EFA:亚油酸、亚麻酸、花生四烯酸,应用普遍;MCT主要脂肪酸为辛酸及葵酸,代谢较LCT快,不依赖肉毒碱,极少沉积在器官,但不含有EFA,且大量输入可至毒性反应。
临床上特殊病人如肝功能不良病人需要选用LCT:MCT=1:1。
一般为10%,20%或者为30%,1g提供9kcal能量,脂肪乳的最大用量不大于2g/
氯化钾注射液30ml(每日需要量为3-5g,10ml相当于1g)
每日补氯化钾3—6g,少数缺钾病人可增加,每升输液中含钾量不宜超过40mmol(相当于3g)输注时应缓慢,20mmol/H约等于30滴/分。
一般补3-5天。
注射用水溶性维生素1支
注射用脂溶性维生素1支
葡萄糖酸钙注射液30ml(每日需要量为3g,10ml相当于1g)。
浅谈静脉营养液配制的流程及注意事项摘要:目的:探究静脉营养液配制流程与注意事项。
方法:需要对静脉用药进行集中调配,专业技术人员严格按照无菌操作要求对静脉营养液进行配置,以便为临床直接静脉输液使用提供成品输液操作过程。
结果:静脉营养液主要是通过静脉输入到患者体内,以便及时补充患者所需的蛋白质、碳水化合物、脂肪、微量元素与维生素等能量,以便提高患者免疫功能,促进伤口的快速愈合,从而达到营养治疗的效果。
结论:需要严格按照配制顺序对静脉营养液进行合理配制,同时,需要药师严格审核药方、重点关注配制的注意事项,以便确保用药安全,促进配制效率的提高。
关键词:静脉营养液;配制;流程;注意事项在临床中,静脉营养液的重要性逐渐凸显出来,尤其是针对危重患者或大手术后需要禁食的患者等特殊患者而言,采用静脉营养液治疗,可以及时补充足够的能源,以便降低消化液的生成,缓解分解代谢,确保患者的机体能够快速修复,促进患者尽快康复。
因此,需要根据患者的实际病情与机体具体情况进行分析,以便配制合理的静脉营养液,确保患者机体功能的快速恢复。
同时,在静脉营养液的配制过程中,需要针对注意事项进行重点了解,以便提高静脉营养液的配制效率。
1.静脉营养液的配制流程1.1配制前的校对工作药物配制的技术人员需要根据输液标签中的内容,对药品名称、数量、规格、有效期等信息的准确性与药品的完整性进行检查与核对,以便确保无误。
在配制静脉营养液前30min的时候,需要严格按照操作流程启动洁净间与层流工作台净化系统,以便确保各项准备工作落实到位,促使相关仪器设备正常运行。
同时,确保室内温度控制在18-26℃范围内,湿度控制在40%-65%左右[1]。
1.2调配流程将无纺布蘸75%的酒精,对层流洁净台各个部位进行擦拭,并接受已经排好的静脉输注药品,根据标签对药品的信息进行核对处理。
之后对一次性静脉营养液输液袋的密封性与有效期进行检查与核对,确保合格之后才能使用。