心力衰竭的CRT治疗
- 格式:ppt
- 大小:5.89 MB
- 文档页数:66

心脏再同步治疗除颤器应用于心衰患者的研究现状心脏再同步治疗无论是心脏再同步治疗除颤器(CRT-D)还是心脏再同步治疗起搏器(CRT-P)都被认为是治疗长期慢性心力衰竭的有效手段。
在过去的10年里,随着操作人员技术的熟练,符合条件患者数目的增加以及指南的更新,接受心脏再同步治疗的患者成几何倍的增加。
但仍然缺少明确的建议来指导CRT-D与CRT-P的选择,本文就心脏再同步治疗除颤器的使用现状及存在的问题做一综述。
心臟再同步治疗(cardiac resynchronization therapy,CRT)是用于中重度心衰患者的植入性治疗器械。
经过大量大型试验证实,心脏再同步治疗在改善心衰患者症状、降低住院率、逆转心室重塑、降低全因死亡率方面有显著疗效[1]。
根据是否增加一个埋藏式心律转复除颤器,心脏再同步治疗分为:心脏再同步治疗起搏器(cardiac resynchronization therapy with a pacemaker,CRT-P)与心脏再同步治疗除颤器(cardiac resynchronization therapy with a defibrillator,CRT-D)。
关于CRT-P与CRT-D的疗效评价与优先选择一直争议不断,自从COMPANION研究发现心脏再同步治疗除颤器在生存比率方面有相对优越性之后,广泛应用于心衰患者[2]。
临床试验证实,心脏再同步治疗可以明显降低死亡率,在COMPANION研究中平均随访16个月,减少了24%;而在CARE-HF 研究中平均随访29.4个月,减少了36%。
在心脏再同步治疗的基础上再增加一个埋藏式心律转复除颤器,可以再降低8%(对比CRT-P),对于心源性猝死的风险可以降低23%[3]。
1 心脏再同步治疗除颤器的应用现状一份关于日本从2006-2014年接受心脏再同步治疗患者的调查研究显示[4]:患者选择CRT-D植入对心源性猝死进行初级预防的比列超过80%,于2011年达到顶峰,而从2011-2014年期间逐步减少;选择CRT-P植入的患者比例较少,但从2011-2014年期间逐步增长。


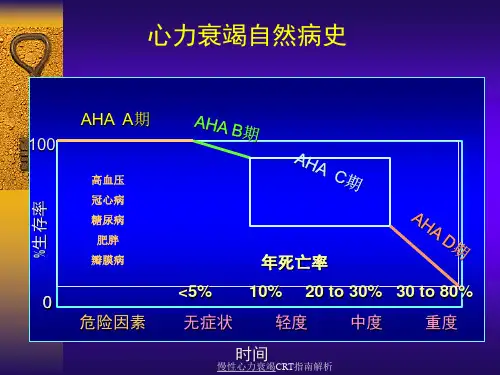
CRT治疗的优化程控中南大学xx二医院xxCRT成为有效治疗慢性心力衰竭的方法,指南已经列入Ⅰa类推荐。
但是临床上约30%患者CRT术后效果不明显甚至恶化,被称为“CRT无应答”或“应答不良”。
影响这部分患者疗效的主要因素包括患者基础心脏疾病、心室运动不同步、术中左心室电极植入部位、起搏部位瘢痕负荷或纤维化以及术后参数程控优化等。
目前起搏参数的优化越来越引起临床的关注,术后房室(Atrioventricular,AV)间期和室间(Interventricular,VV)间期的优化可提高CRT治疗的应答率,进一步改善临床症状。
一、AV间期优化PR间期过长可以使得左心房、左心室活动不同步,如果左心房收缩提前,发生于左心室舒张中期甚至早期,导致左心室充盈时间缩短、充盈量减少;左心房舒张亦相对提前,左心房压下降,左心室舒张末压高于心房压,血液顺压差流向左心房,二尖瓣提前关闭造成返流;优化AV间期可以增加左心室充盈时间,减少二尖瓣返流。
AV间期太短,提前的心室收缩及二尖瓣关闭使心室舒张晚期的充盈被迫过早终止,A峰被切尾,导致有效排血量下降(图1)。
优化AV间期目的在于保证100%心室起搏、房室收缩同步化,既不提前结束心房收缩,又消除舒张期二尖瓣返流,从而增加心室舒张期充盈时间;最大化每搏输出量,改善心脏功能和血流动力学,提高生存质量。
AV间期的优化有多种方法,其中有创心导管检查测量左心室最大压力差与最大时间差之比(dP/dTmax)准确性最高,而在超声指导下优化方法因具有无创、方便等优点,目前在临床上应用最为普及。
(一)超声心动图方法1. Ritter技术Ritter法优化AV间期最初用于因房室传导阻滞植入双腔起搏器的患者,随后被应用于CRT术后优化研究。
测量Q-A间期,即QRS波开始到A峰结束之间的时间;Q-A间期长表示程控于“最长”起搏AV间期(完全心室夺获,没有融合波)时测得的Q-A间期,Q-A间期短表示程控于“最短”起搏AV间期(一般为30~50 ms)时测得的Q-A间期。

心力衰竭患者心脏再同步化治疗(CRT)的作用机制及相关适应证有哪些?CRT作用机制:协调左、右心室间及左室内的收缩,改善左室收缩功能,提高LVEF;调整房室间期,增加舒张期充盈时间,优化左室充盈;同步左室后侧壁收缩,减少功能性二尖瓣反流;长期可逆转左室重构;降低神经激素水平和改善心率变异性。
(1)2016ESC急慢性心力衰竭诊治指南对CRT适应证做出总结:①症状性HF患者,窦性心律,QRS≥150毫秒,LBBBQRS 形态,最优化药物治疗(OMT)下LVEF≤35%,推荐CRT以改善症状和降低并发症率与死亡率(I/A)。
②症状性HF患者,窦性心律,QRS≥150毫秒,非LBBBQRS形态,OMT下LVEF ≤35%,应考虑CRT以改善症状和降低并发症率与死亡率(Ⅱa/B)。
③症状性HF患者,窦性心律,QRS130~149毫秒,LBBBQRS形态,OMT下LVEF≤35%,推荐CRT以改善症状和降低并发症率和死亡率(I/B)。
④症状性HF患者,窦性心律,QRS130~149毫秒,非LBBBQRS形态,OMT下LVEF≤35%,可考虑CRT以改善症状和降低并发症率和死亡率(Ⅱb/B)。
⑤HFrEF患者无论NYHA分级如何,如果有心室起搏指征和高度房室传导阻滞推荐CRT而非右心室起搏以降低死亡率。
包括AF患者(I/A)。
⑥对于OMT下LVEF≤35%,NYHAⅢ~IV级,AF,QRS≥130毫秒的患者,如果能保证双心室起搏或预期患者能恢复窦性心律,应考虑CRT以改善症状和降低并发症率与死亡率(ⅡalB)。
⑦HFrEF患者应用传统起搏器或ICD,OMT下后来发生HF恶化和高比例右心室起搏者可考虑升级为CRT。
这条不适用于稳定型HF患者(Ⅱb/B)。
⑧QRS<130毫秒的患者禁忌CRT(Ⅲ/A)。
(2)起搏模式的选择:①CRT的目标是尽可能达到100%双心室起搏,生存率获益和住院时间下降及双心室起搏的百分比增加强相关(Ⅱa/B)。

CRT在轻度心力衰竭患者中的应用项美香;樊友启;王建安【期刊名称】《心电与循环》【年(卷),期】2013(000)004【总页数】3页(P257-259)【作者】项美香;樊友启;王建安【作者单位】310009 浙江大学附属第二医院心内科;310009 浙江大学附属第二医院心内科;310009 浙江大学附属第二医院心内科【正文语种】中文自上世纪90年代以来,一系列临床试验已证实心脏再同步化治疗(CRT)可改善慢性心力衰竭患者的临床状况包括生活质量、运动耐量、左心室射血分数(LVEF)和患者的预后。
近几年,随着REVERSE、MADIT-CRT和RAFT等研究结果的相继公布,进一步拓展了CRT在轻度心力衰竭患者中应用的临床证据。
1.1 REVERSE研究REVERSE研究结果于2009年公布。
为轻度心力衰竭(NYHA 心功能Ⅰ~Ⅱ级)患者接受CRT逆转心脏重构的大型多中心随机双盲对照研究。
研究入选了610例同时符合下列条件的心力衰竭患者:(1)NYHA心功能Ⅰ~Ⅱ级(既往有心力衰竭症状);(2)QRS时间≥120ms;(3)LVEF≤40%,左心室舒张末期内径≥55mm;(4)优化药物治疗;(5)无常规永久起搏器的适应证。
患者分为CRT关闭组与CRT组,随访1年。
此后,所有欧洲患者均将CRT置于工作状态继续随访1年。
该研究的主要终点为全因死亡和心力衰竭住院的复合事件。
次要终点为左心室收缩末容积指数。
1年随访结果显示,在优化药物治疗基础上联合CRT,未能显著改善患者的临床转归如6 min步行距离及NYHA心功能分级。
但是,与CRT关闭组比较,CRT组患者左心室收缩末期与舒张末期容积指数显著降低,LVEF显著升高。
此外,CRT组患者因心力衰竭首次住院的时间显著晚于CRT关闭组[1]。
进一步对REVERSE研究入选病例基线及CRT起搏后QRS时间及形态进行评价,发现基线QRS时间为(151±23)ms,60.5%的入选患者为左束支传导阻滞。



CRT手术治疗心力衰竭
作者:暂无
来源:《健康博览》 2014年第8期
心力衰竭又称心功能不全,是各种心脏病的终末期表现,其5年生存率低于恶性肿瘤的患者。
在心力衰竭的患者中,约有1/3 的患者存在心脏的不同步收缩,对于此类患者除优化药物治疗外,通过心脏再同步化治疗使心室同步收缩,可以改善患者的症状和心功能,延长患者生命。
一位65 岁的女性,患扩张性心肌病,出现心功能不全伴心脏不同步收缩。
浙医二院心内科和心脏大血管外科专家联手,为其进行了心外膜左室电极植入的CRT 手术。
术后患者心功能明显改善,显示出CRT 的肯定疗效。
随着科技发展和起搏器技术的进展,心外膜电极可以直接螺旋旋入心肌固定,无需缝合,减小了切口和创伤,并且心外膜电极可以选择最理想的靶部位,有利于提高CRT 的反应性,使患者获益最大化。
(方序)
编辑/朱建平。


心力衰竭器械治疗怎么做心力衰竭是一种比较常见的心血管疾病,它的临床发病率很高,死亡率也是很高的,我们首先要明确心力衰竭的诊断及病因,去除或限制病因,通常会采用采用药物、介入及手术治疗改善心肌缺血等一般治疗,其实也是可以通过一些器械来进行治疗的,那么,你知道心力衰竭器械治疗怎么做呢,下面就为大家介绍一下心力衰竭器械治疗的方法,我们一起来看看吧。
(一)CRT 治疗慢性心力衰竭的机制心脏再同步治疗通常指心房同步的双心室起搏治疗慢性心力衰竭。
主要作用在于通过双心室起搏纠正室间或心室内不同步,增加心室排血和充盈,减少二尖瓣返流,提高射血分数。
CRT 治疗后,置于左心室的电极可以按照设置提前激动左心室最为延迟收缩的部位,通常为左心室侧壁或后侧壁,使室间隔和左心室游离壁同步球形收缩,恢复室间隔对左心室收缩的支持作用,左心室压力上升速率加快,缩短左心室等容收缩时间,同时相应增加了左心室充盈时间,左心室充盈的进面增加了前负荷,而最适前负荷可提高心肌收缩力。
通过程控 AV 或 PV 间期优化房室传导,提高心房收缩对左心室充盈的作用,减少因为房室延迟造成的舒张期二尖瓣返流,增加前向射血和有效 EF 值。
慢性心力衰竭患者心脏失同步化使额外的能量消耗在心室内分流和无效射血中,降低了心肌的工作效率。
CRT 由于提高各个心腔协调工作的效率,减少了室间隔反常运动和血液在心室的分流,减少二尖瓣返流和心脏无效做功。
提高了能量的利用率。
除了上述的电机械机制以外,部分研究还发现双心室起搏可降低血浆中去甲肾上腺素的浓度,改善心力衰竭导致的神经内分泌紊乱。
有证据表明长期心脏同步化治疗会增加脑钠肽等神经激素,并且能重建自主神经平衡。
对于改善心力衰竭具有一定意义。
(二)CRT 治疗的适应证Ⅰ类适应证同时满足以下条件者:(1)缺血性或非缺血性心肌病;(2)充分抗心力衰竭药物治疗后,NYHA 心功能分级仍在Ⅲ级或不必卧床的Ⅳ级;(3)窦性心律;(4)左心室射血分数≤ 35%;(5)左心室舒张末期内径≥ 55mm;(6)QRS 波时限≥ 120mm。
CRT治疗老年心力衰竭的临床效果及无反应原因分析目的探讨心脏再同步治疗(CRT)老年心力衰竭的效果,分析无反应原因。
方法选取本院2011年10月~2013年11月的31例老年心力衰竭患者,根据CRT 治疗结果分为反应组(24例)和无反应组(7例),分析心功能状况及临床指标。
结果治疗有效率为77.4%。
CRT后,反应组QRS波时限变窄,无反应组QRS 波时限变宽。
反应组的心功能分级改善,左室射血分数、6 min步行距离增加,瘢痕面积积分、透壁程度积分、体积减小,N末端脑钠肽前体降低(P<0.05)。
术前左室瘢痕负荷、左室电极位置、QRS波时限是CRT治疗老年心力衰竭的影响因素。
结论CRT是治疗老年心力衰竭的有效方法,可改善心功能状况,CRT 治疗无反应可能与左室电极位置、合并症、心脏收缩不同步有关。
[Abstract]Objective To investigate efficacy of CRT treatment in elderly patients with heart failure and to analyze non-response causes.Methods 31 elderly patients with heart failure in our hospital from October 2011 to November 2013 were selected and divided into the response group and the non-response group according to the results of CRT treatment.Heart function,clinical indexes were analyzed.Results The treatment efficiency was 77.4%.After CRT,QRS wave duration in response group showed narrow while wide in non-response group.Classification of cardiac function in response group improved.LVEF and 6 min walking distance increased.Scar area integral,transmural extent,volume integral decreased,Nt-BNP reduced (P<0.05).Preoperative left ventricular scar load,left ventricular electrode position and QRS wave duration were influencing factors of CRT treatment in elderly patients with heart failure.Conclusion CRT is an effective method in the treatment of elderly patients with heart failure,which can improve cardiac function.Non-response of CRT may be associated with left ventricular electrode position,complications,cardiac dyssynchrony.[Key words]Cardiac resynchronization therapy;Old age;Heart failure;Clinical efficacy;Reason心力衰竭是各种心脏疾病发展的终末期,此时患者的心功能大幅降低,具有较高的病死率,直接影响着患者的预后状况[1-2]。