ARDS患者的保护性肺通气策略
- 格式:ppt
- 大小:1.73 MB
- 文档页数:40

俯卧位通气时肺保护性通气策略的实施:跨肺压还是
驱动压
【摘要】目的:探讨急性呼吸窘迫综合征(ARDS)患者行俯卧位通气(PPV)时的跨肺压与驱动压的变化情况及其与肺保护性通气策略的关系。
方法:纳入2015年6月至2016年2月重症监护病房拟进行PPV的中重度ARDS(柏林标准)患者,比较PPV前后的跨肺压、驱动压、平台压的变化情况。
结果:①共入选11例中重度ARDS患者,PPV45次,每次俯卧位时间从5小时到22小时不等。
②与俯卧位前比较,俯卧位后的Δ跨肺压(吸气末跨肺压—呼气末跨肺压)有下降趋势(15.12±8.27比15.83±8.06,P>0.05),而驱动压、平台压则有上升趋势(驱动压:16.48±5.03比16.32±5.12,平台压:24.80±5.44比24.73±5.61,均P>0.05)。
俯卧位后的吸气末跨肺压较俯卧位前有上升趋势(20.72±8.65比20.61±8.33,P>0.05),而呼气末跨肺压则明显上升(5.60±4.17比4.78±4.77,P<0.05)。
结论:PPV时应常规进行呼吸力学,有利于指导临床治疗,跨肺压较驱动压和平台压更能反映ARDS患者机械通气对肺损伤的程度,跨肺压的限制可作为肺保护性通气的目标,但其具体数值仍有待于更多临床研究探讨。
【关键词】急性呼吸窘迫综合征;俯卧位通气;跨肺压;
驱动压。



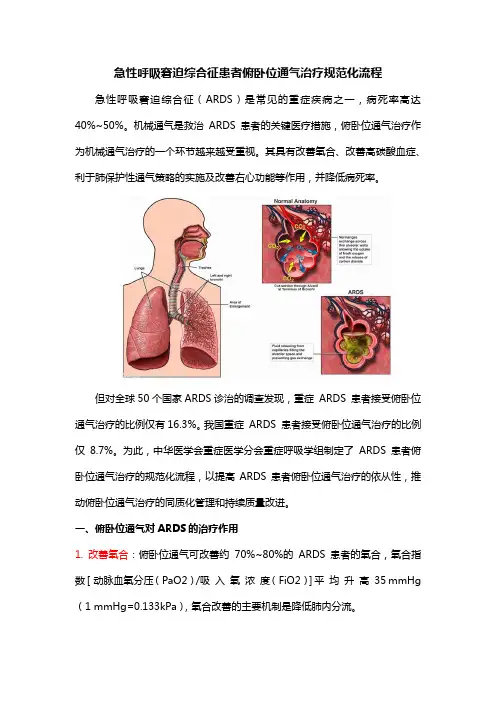
急性呼吸窘迫综合征患者俯卧位通气治疗规范化流程急性呼吸窘迫综合征(ARDS)是常见的重症疾病之一,病死率高达40%~50%。
机械通气是救治ARDS患者的关键医疗措施,俯卧位通气治疗作为机械通气治疗的一个环节越来越受重视。
其具有改善氧合、改善高碳酸血症、利于肺保护性通气策略的实施及改善右心功能等作用,并降低病死率。
但对全球50个国家ARDS诊治的调查发现,重症ARDS 患者接受俯卧位通气治疗的比例仅有16.3%。
我国重症ARDS 患者接受俯卧位通气治疗的比例仅8.7%。
为此,中华医学会重症医学分会重症呼吸学组制定了ARDS 患者俯卧位通气治疗的规范化流程,以提高ARDS患者俯卧位通气治疗的依从性,推动俯卧位通气治疗的同质化管理和持续质量改进。
一、俯卧位通气对ARDS的治疗作用1. 改善氧合:俯卧位通气可改善约70%~80%的ARDS 患者的氧合,氧合指数[动脉血氧分压(PaO2)/吸入氧浓度(FiO2)]平均升高35 mmHg (1 mmHg=0.133kPa),氧合改善的主要机制是降低肺内分流。
2. 改善高碳酸血症:俯卧位通气主要通过减少腹侧区域肺泡死腔改善高碳酸血症。
3. 利于肺保护性通气策略的实施:俯卧位通气通过改善ARDS患者肺通气的均一性,更有利于肺保护性通气的实施。
4. 改善右心功能:俯卧位通气能改善急性右心功能衰竭。
二、俯卧位通气实施指征的评估1. 实施指征:中/重度ARDS 顽固性低氧血症,当呼气末正压(PEEP)≥5 cmH2O(1 cmH2O=0.098 kPa),氧合指数≤150 mmHg 时应积极行俯卧位通气。
2. 相对禁忌证:俯卧位通气无绝对禁忌证,相对禁忌证包括:(1)严重血流动力学不稳定;(2)颅内压增高;(3)急性出血性疾病;(4)颈椎、脊柱损伤需要固定;(5)骨科术后限制体位;(6)近期腹部手术需限制体位者或腹侧部严重烧伤;(7)妊娠;(8)颜面部创伤术后;(9)不能耐受俯卧位姿势。


ARDS的机械通气策略1.肺保护性通气策略:近年来随着对VILI重要性的认识不断加深,使ARDS机械通气策略发生了很大的改变。
过去机械通气的日标是降低呼吸功耗,同时维持气体交换,因此多选择大潮气量通气。
尽管大潮气量可使ARDS患者的动脉C02分压维持在正常范围,但却会增加VILI的风险。
因此,近年来ARDS的呼吸支持目标转变为防控VILI的同时维持机体基本通气和换气需求。
为避免VILI的发生,则需采取小潮气量通气策略。
ARDS的患者“婴儿肺”的概念提示小潮气量通气可避免残存的通气肺组织过度膨胀。
ARDSnet的临床研究证实小潮气量(6ml/kg预计体重)可使ARDS患者病死率显著降低约9%。
由于小潮气量通气策略通过减少VILI的发生显著降低ARDS的病死率,因此该通气策略也被称为“肺保护性通气策略”。
基于小潮气量通气的肺保护性通气策略已成为临床ARDS患者的标准呼吸支持策略。
该策略建议将ARDS患者的潮气量限制在6ml/kg,并将平台压限制在30cmH20(1(cmH2O=0.098kPa)以内。
但是并非所有患者都必须在一开始就将潮气量限制在6ml/kg。
开始阶段潮气量应设置在8ml/kg,以避免潮气量设置过低造成原来开放的肺泡进一步萎陷。
在初始设置之后的4-6h内,逐渐下调潮气量,最终使平台压低于30cmH20。
为达到目标平台压,潮气量最低可下调至4ml/kg体重。
在临床实践中,小潮气量通气策略的主要问题是伴随的容许高碳酸血症及其相关风险,如呼吸性酸中毒所致的颅内压增高等。
另一方面,人们开始探讨进一步降低潮气量是否可以继续降低VILI的风险。
针对这两方面的考虑,提出了“肺超保护通气策略”。
肺超保护通气策略的具体实施方法是在体外二氧化碳清除装置的支持下,进一步将ARDS患者的潮气量降至3ml/kg以内。
这一方法既降低r容积伤的风险,又解决了以往高碳酸血症和严重酸中毒的问题。
近期的一项临床研究证实,在Pa02/Fi02(PFR)<150mmHg(lmmHg=0.133kPa)的ARDS患者中实施肺超保护通气策略可降低患者的病死率。

1967 年 Ashbaugh 首先描述了不同病因的重症患者出现低氧血症、呼吸窘迫、肺顺应性降低,被视为 ARDS 概念认识的开端, 50 年来,随着对ARDS 病理生理学认识的不断深入和临床呼吸支持技术的不断发展,虽然国内外不断推出针对 ARDS的机械通气指南,但是由于个体 ARDS 病情严重程度及肺可复张性的差异巨大,各种呼气末正压(positive end expiratory pressure , PEEP )滴定(氧合、肺顺应性、应力指数及跨肺压导向的PEEP 选择等)、肺可复张性评估、驱动压导向的潮气量选择、轻度 ARDS 患者早期无创通气、重度 ARDS 患者早期肌松剂的应用及超级肺保护等理念被提出,逐步为 ARDS 肺保护性通气带来了越来越浓重的个体化的色彩。
一、小潮气量通气由于顽固性低氧血症是 ARDS 最突出的临床表现, ARDS 认识初期一度把维持正常的氧合作为ARDS 的治疗目标,但很快发现采用“常规” 潮气量及低 PEEP 导致呼吸机相关性肺损伤(ventilation-induced lung injury , VILI )。
2000年随机对照研究证实小潮气量可降低 ARDS 患者病死率,奠定了 ARDS 肺保护性通气的基础。
ARDS 机械通气的目标也由维持正常的通气和氧合逐渐的转变为维持可接受的通气及氧合(SpO 288.0%~92.0%及允许性高碳酸血症)基础上的肺保护性通气策略减缓 VILI 的发生。
虽然大多数研究采用6 ml/kg 的潮气量(ventilation tidal ,VT )为小潮气量通气的标准,但对于重度 ARDS患者, 6 ml/kg 的 VT 仍可能会加重肺损伤的发生,其原因在于小潮气量肺保护的原理是降低肺应变[strain = VT /功能残气量(functional residual capacity ,FRC)],非生理性应变会导致 VILI ,但由于 ARDS 患者功能残气量的广泛差异,即使相同的 VT 也可能会产生不同程度的应变,对于处于病变较轻或早期的患者,该 VT 相对太小,而对于严重 ARDS 患者该 VT 又太大,因此设定 VT理想方法是根据应变、肺容量及跨肺压(transpulmonary pressure , Ptp)进行个体化调节,而不是简单根据理想体质量来设置VT 。

ARDS与肺保护性通气策略ARDS(急性呼吸窘迫综合征)是一种严重的肺部疾病,是由于各种原因导致肺泡和小气道损伤,使肺的氧合和通气功能严重受损的病理生理过程。
肺保护性通气策略是一种针对ARDS患者的特殊通气策略,旨在最大限度地减少机械通气对肺部的损伤,改善患者的存活率和预后。
肺保护性通气策略的核心原则是低潮气量和低平台压力。
低潮气量是指机械通气过程中每次给予的潮气量要尽量减少,一般控制在6ml/kg以下,以避免肺过度膨胀和肺泡内压力的过高。
过高的潮气量会导致肺泡内压力升高,进而引发肺泡的损伤和炎症反应,加重肺损伤并导致更严重的氧合障碍。
低平台压力是指机械通气过程中肺泡内的压力要尽量减少,控制在30cmH2O以下。
平台压力过高会导致肺泡顺应性降低,造成肺泡的损伤和炎症反应,加重ARDS的病情。
此外,肺保护性通气策略还包括以下措施:1. 高PEEP(呼末正压,positive end-expiratory pressure):PEEP是在机械通气过程中在呼气末阶段保持的一定正压,可以避免肺泡塌陷,保持肺泡的开放性,改善患者的氧合功能。
2.限制性液体管理:液体积累是ARDS患者常见的并发症之一,会增加肺水肿和通气/灌注失衡的风险,因此在治疗过程中需要限制液体输入,维持患者的负液平衡。
3. 平衡正负平台压差:正负平台压差是指平台压力减去PEEP的值,一般应控制在15cmH2O以下,以避免过度拉伸肺泡和气管压力过高。
4.俯卧位通气:与传统的仰卧位相比,俯卧位通气可以改善患者的氧合功能,减少肺内分流,降低肺水肿,改善患者的预后。
肺保护性通气策略的实施需要依据患者的具体病情和监测指标进行调整和评估。
通气模式应选择合适且具有保护肺部的特点,如压力控制通气模式和压力支持通气模式。
监测指标包括动脉氧分压(PaO2)、动脉氧饱和度(SaO2)、动脉二氧化碳分压(PaCO2)和平台压等。
总之,ARDS是一种严重的肺部疾病,肺保护性通气策略是一种有效的治疗方法,能够最大限度地减少机械通气对肺部的损伤,改善患者的存活率和预后。

ARDS和肺保护性通气一、定义ARDS是严重感染、休克、创伤及烧伤等疾病过程中,肺毛细血管内皮细胞和肺泡上皮细胞炎症性损伤,造成弥漫性肺泡损伤,导致的急性低氧性呼吸功能不全或衰竭。
ARDS以肺容积减少、顺应性下降、严重的通气/血流比例失调为病理生理特征,临床上表现为进行性低氧血症和呼吸窘迫,肺部影像学表现为非均一性渗出性病变。
ARDS是急性呼吸衰竭最常见的原因。
二、病因ARDS病因上可分为直接损伤和间接损伤。
直接损失如误吸、肺部感染、肺手术、肺挫裂伤、肺栓塞、放射性肺损伤。
间接性肺损伤如:休克、非胸部创伤如骨折、代谢紊乱如胰腺炎、DIC、药物、脑干损伤、妊高症等。
三、诊断四、ARDS的机械通气目标正常肺总量为5L,顺应性200左右,跨肺压25即可,如果跨肺压超过25,那么就会使得肺泡进一步膨胀,导致肺泡破裂,出现气胸、皮下气肿,甚至后续出现肺纤维化。
对于ARDS患者来讲,患者肺容积减少、顺应性下降,因而机械通气不同于肺功能正常的患者,更容易出现机械通气相关的肺损伤。
机械通气引起的肺损伤可总结为三点:容积伤、气压伤、萎陷伤,而对于ARDS患者来说,其机械通气的目标:可接受的氧及二氧化碳、避免呼吸机相关肺损伤。
一般来说,饱和度目标为:88-92%(PaO2:55-80mmHg);二氧化碳分压目标为:PaCO2≤50mmHg,PH≥7.25。
五、三种肺复张方法控制性肺膨胀(SI):恒压通气方式,吸气压力30-45cmH2O,持续时间30-50秒,然后调整到常规通气模式。
PEEP递增法:设定气道压上限为35-40cmH2O,然后将PEEP每30秒递增5cmH2O,气道压也随之上升5cmH2O,为保证气道压不大于35cmH2O,高压上升到35cmH2O的时候,可每秒递增PEEP5cmH2O。
直至PEEP为35cmH2o,维持30秒。
随后每秒递减PEEP和气道高压各5cmH2O,直到实施肺复张之前的水平。
压力控制法:压力模式下,同时提高PEEP和气道高压,一般高压40-45cmH20,PEEP 15-20cmH2O,维持1-2分钟,然后调整到常规模式。

全麻期间肺保护性通气策略的应用及前景肺保护性通气策略的核心是限制潮气量和平台压力,同时采用正末屏气压力(PEEP)来保持肺泡的开放性,防止肺泡塌陷和肺泡闭合压力的急剧变化。
通过限制潮气量和平台压力,可以减少肺泡过度膨胀和剪切力的损伤。
而通过应用PEEP,可以减少肺泡塌陷和开放压力的波动,降低肺泡塌陷再开放造成的剪切力伤害。
肺保护性通气策略的应用可以改善机械通气引起的急性呼吸窘迫综合症(ARDS)患者的生存率。
研究表明,应用肺保护性通气策略可以降低ARDS患者的气管内压、肺顺应性和氧合指数,同时改善氧合和通气的匹配。
这些变化有助于改善患者的呼吸机依赖时间、住院时间和生存率。
肺保护性通气策略的应用还可以降低机械通气相关的肺部感染的发生率。
限制潮气量和平台压力可以减少气道湿化的机械活性,减少呼吸机相关性肺炎的风险。
另外,应用PEEP可以增加气道内平均压力,减少气道塌陷和气管炎的风险。
未来,肺保护性通气策略的应用可能会进一步发展。
目前,一些研究正在探讨如何根据患者的个体特征和疾病状态来个体化地应用肺保护性通气策略。
同时,一些新的呼吸机模式和辅助通气技术也在不断研发中,以进一步减少机械通气引起的肺损伤。
总之,肺保护性通气策略是一种重要的机械通气管理方法,可以降低机械通气相关的并发症和提高患者的生存率。
随着研究的深入和技术的发展,肺保护性通气策略的应用将会得到进一步优化,对于改善机械通气患者的预后具有重要意义。
ARDS机械通气策略和病例ARDS(急性呼吸窘迫综合征)是一种严重的肺部疾病,常见于严重感染、创伤和胸部损伤等情况下。
ARDS患者通常需要接受机械通气支持来维持呼吸和氧合功能。
本文将介绍ARDS机械通气策略以及一个病例。
保护性通气策略的目标是减少机械通气引起的肺损伤,常见的策略包括:1. 低潮气量通气:目标是每分钟通气量保持在6-8 mL/kg,以减少肺泡过度膨胀和气压伤的风险。
2.正压通气:使用正压呼吸机通气,以增加肺泡内压力,改善肺泡塌陷和通气血流比例失调。
3. 高PEEP(呼气末正压):PEEP的目标是保持肺泡开放,避免肺泡闭陷和低氧血症。
PEEP水平通常在小潮气量通气时为10-15 cmH2O。
4. 低平台压力:平台压力是正压通气期间气道压力的峰值,保持在30 cmH2O以下可减少肺损伤的风险。
开放性通气策略的目标是改善气体交换和维持肺通气功能,常见策略包括:1.高流量给氧:给予高流量的氧气,以提高氧合功能。
2.排痰和体位引流:通过物理治疗手段,如胸部按压和体位引流,改善肺部分泌物排出和通气。
3.体外二氧化碳去除:使用体外二氧化碳去除装置,如体外二氧化碳吸收器(ECCO2R),以清除肺泡内的CO2,减少死腔通气。
4.阻断细胞因子和炎症反应:通过使用抗炎药物或细胞因子拮抗剂,来减少ARDS患者机械通气期间的炎症反应。
下面是一个ARDS机械通气的病例:患者是一名年轻男性,因严重感染导致ARDS而被送入ICU。
患者在入院时出现明显的呼吸窘迫和低氧血症。
他的呼吸频率为40次/分钟,氧饱和度为85%,动脉氧分压(PaO2)为60mmHg。
他的肺部听诊发现呼吸音减弱,并且胸部X线显示双肺弥漫性浸润。
为了改善患者的氧合和通气功能,医生决定给患者进行机械通气治疗。
他们采用保护性通气策略,将每分钟通气量控制在6 mL/kg。
他们设置了高PEEP水平(15 cmH2O)以保持肺泡开放,并限制平台压力在30 cmH2O以下。
ARDS(急性呼吸窘迫综合征)是一种严重的肺部疾病,患者通常需要接受有创机械通气来维持呼吸。
有创机械通气是一种重要的治疗手段,但在实际操作中需要遵循一定的标准和指南,以确保患者得到最佳的治疗效果和安全性。
1. ARDS患者有创机械通气的基本原则让我们来看一下ARDS患者有创机械通气的基本原则。
ARDS患者通常出现呼吸窘迫、低氧血症和肺泡水肿等症状,因此需要机械通气来帮助呼吸和维持氧气供应。
在有创机械通气中,医护人员需要根据患者的具体情况来调整通气参数,包括潮气量、呼吸频率、吸氧浓度等,以确保患者的呼吸功能得到有效支持。
2. ARDS患者有创机械通气的参数调整有创机械通气的参数调整是非常重要的。
通常情况下,ARDS患者需要采用低潮气量通气策略,以降低肺泡压力、减少肺部损伤,并有效改善氧合功能。
根据患者的具体情况,还需要灵活调整呼吸频率和吸氧浓度,以确保体内氧气的充分供应和二氧化碳的有效排出。
3. 有创机械通气的监测和支持在有创机械通气过程中,医护人员需要密切监测患者的呼吸机参数,包括气道压力、氧合指数、二氧化碳清除情况等,并及时调整通气策略。
还需要注意防止通气相关肺损伤和呼吸机相关肺炎等并发症的发生,给予患者全面的呼吸支持和护理。
总结:在面对ARDS患者有创机械通气时,我们需要遵循一定的原则和标准,调整合适的通气参数,并且密切监测患者的呼吸机参数,以确保患者得到最佳的治疗效果和安全性。
有创机械通气还需要综合考虑患者的具体情况和病理生理特点,给予个体化的呼吸支持和护理。
在此基础上,笔者认为,要进一步提高ARDS患者有创机械通气的治疗效果,还需要加强对通气策略和监测技术的研究和应用,提高医护人员的专业水平和团队协作能力,以实现对ARDS患者更加精准和有效的治疗支持。
也需要注重患者的心理护理和全面支持,为患者提供更加人性化和温馨的医疗环境。
ARDS患者有创机械通气的标准和策略是一个不断更新和完善的过程,需要医护人员和研究人员共同努力,为患者提供更加安全、有效和舒适的呼吸治疗。
ARDS的“六步法”机械通气策略
步骤1:小潮气量肺保护性通气(6ml/kg,如果气道平台压仍高于30cmH2O,则潮气量可逐渐降低至4ml/kg),测量气道平台压力。
如果<30cmH2O,进人步骤2a。
如果>30cmH2O,则进入步骤2b。
步骤2a:实施肺复张和(或)单独使用高PEEP。
步骤2b:实施俯卧位通气。
步骤3:评价氧合改善效果,静态顺应性和无效腔通气。
如果改善明显则继续上述治疗。
如果改善不明显,则进入步骤4。
步骤4:吸入一氧化氮;如果数小时内氧合及顺应性改善不明显,则进入步骤5。
步骤5:小剂量糖皮质激素(须权衡利弊)。
步骤6:考虑实施体外膜氧合。
入选患者高压机械通气时间小于7天。