2017妊娠期糖尿病的诊疗指南
- 格式:ppt
- 大小:1.88 MB
- 文档页数:19


要点提示•我国成人2型糖尿病患病率(2013年)为10.4%,各民族有较大差异•肥胖人群糖尿病患病率升高了2倍•未诊断糖尿病比例达63%一、我国2型糖尿病的流行病学演进30多年来,我国成人糖尿病患病率显著增加。
1980年全国14省市30万人的流行病学资料显示,糖尿病的患病率为0.67%[1]。
1994至1995年全国19省市21万人的流行病学调查显示,25~64岁的糖尿病患病率为2.28%,糖耐量异常(IGT)患病率为2.12%[2]。
2002年中国居民营养与健康状况调查同时进行了糖尿病的流行情况调查,该调查利用空腹血糖>5.5 mmol/L作为筛选指标,高于此水平的人做口服葡萄糖耐量试验(OGTT),结果显示在18岁以上的人群中,城市人口的糖尿病患病率为4.5%,农村为1.8%[3]。
2007至2008年,CDS组织全国14个省市开展了糖尿病流行病学调查,我国20岁及以上成年人的糖尿病患病率为9.7%[4]。
2010年中国疾病预防控制中心(CDC)和中华医学会内分泌学分会调查了中国18岁及以上人群糖尿病的患病情况,显示糖尿病患病率为9.7%[5]。
2013年我国慢性病及其危险因素监测显示,18岁及以上人群糖尿病患病率为10.4%[6](表1)。
表1 我国7次全国性糖尿病流行病学调查情况汇总二、我国糖尿病流行特点1. 以2型糖尿病为主,1型糖尿病及其他类型糖尿病少见。
2013年全国调查中2型糖尿病患病率为10.4%,男性高于女性(11.1%比9.6%)。
2. 各民族间的糖尿病患病率存在较大差异:满族15.0%、汉族14.7%、维吾尔族12.2%、壮族12.0%、回族10.6%、藏族4.3%。
3. 经济发达地区的糖尿病患病率明显高于不发达地区,城市高于农村(12.0%比8.9%)。
4. 未诊断糖尿病比例较高。
2013年全国调查中,未诊断的糖尿病患者占总数的63%。
5. 肥胖和超重人群糖尿病患病率显著增加,肥胖人群糖尿病患病率升高了2倍。
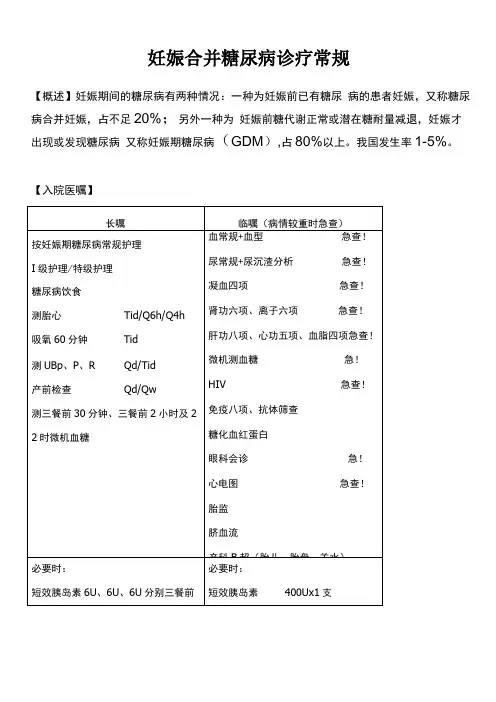
妊娠合并糖尿病诊疗常规【概述】妊娠期间的糖尿病有两种情况:一种为妊娠前已有糖尿病的患者妊娠,又称糖尿病合并妊娠,占不足20%;另外一种为妊娠前糖代谢正常或潜在糖耐量减退,妊娠才出现或发现糖尿病又称妊娠期糖尿病(GDM),占80%以上。
我国发生率1-5%。
【入院医嘱】说明:1、产前检查,之28周者,Qd,<28周者,Qw。
2、如为糖尿病合并妊娠建议查肝、胆、脾、胰、双肾、输尿管、膀胱B超及超声心动图。
3、糖化血红蛋白反映为1-2个月(8-10周)血糖控制情况,正常值应为6.5%以下(正常为4-6%),孕晚期只能反映过去2周的平均血糖水平了。
【监测】1、血糖监测应每天进行,入院初期,血糖未达标准时,应行“大轮廓”血糖试验(三餐前30分钟、三餐后2小时及22时微机血糖,下同)。
血糖达标准后可改测“小轮廓”试验(即三餐后2小时及22时血糖值,下同),如住院时间较长,且一直血糖稳定达标,可每天随机抽查一次餐后2小时血糖,但必须每周至少测定一次“大轮廓”式样。
2、大于32周者,每周至少行2次电子胎心监护及每周1次的羊水指数和生物物理评分(BPS评分)试验。
大于28周,入院后每周行至少一次胎心监护,如胎心监护有异常者酌情注意复查,当天或第二天早上执行。
每周至少测三次尿酮(尿常规)情况。
每周至沙复查一次B超,以了解胎儿及羊水等情况。
每周复查一次血常规、凝血四项、肝功、生化、电解质情况,心功和血脂酌情复查。
糖化血红蛋白应1-2个月(6周)复查一次(正常值4-6%)。
【饮食、胰岛素使用原则】1、饮食控制原则为:少量、多餐。
每日分5-6餐,淀粉及碳水化合物相对减少,增加蛋白及脂肪类摄入,其中碳水化合物占50-5 5%,蛋白质25%,脂肪20-25%。
早餐占10%-20%,午餐占2 0%-30%,晚餐占30%,各种加餐占30%,特别应注意睡前加餐可减少夜间低血糖的发生。
控制3-5日后收住院测定24小时血糖(血糖轮廓试验)和相应尿酮体(尿常规),严格饮食控制后出现尿酮体阳性,应重新调整饮食。

妊娠合并糖尿病诊疗规范妊娠合并糖尿病包括两种情况,指在原有糖尿病的基础上合并妊娠;妊娠后新发生或发现的糖尿病称妊娠期糖尿病(GDM)。
两者对母儿都有很大危害,必须加以重视。
【诊断标准】一、PGDM(孕前糖尿病)1.妊娠前已确认为糖尿病的患者。
2.妊娠前未进行过血糖检查的孕妇,尤其存在糖尿病高危因素者,首次产前检查时需明确是否存在糖尿病,妊娠期血糖升高达到以下任何一项标准应诊断为PGDM:(1)空腹血糖FPG≥7.0mmol/L。
(2)口服75g葡萄糖耐量试验:服糖后2h血糖≥11.1mmol/L。
(3)伴有典型的高血糖症状或高血糖危象,同时随机血糖≥11.1mmol/L。
(4)糖化血红蛋白≥6.5%。
GDM高危因素包括肥胖(尤其是重度肥胖)、一级亲属患2型糖尿病、GDM史或巨大儿分娩史、多囊卵巢综合征、妊娠早期空腹尿糖反复阳性等。
二、GDM(妊娠期糖尿病)1.于妊娠24~28周间,空腹血糖值≥5.1mmol/L。
2.葡萄糖耐量试验(OGTT):试验前晚10∶00后禁食,试验日晨将75g葡萄糖溶于200ml~300ml温开水中,5分钟内服完,抽取空腹及服糖后1、2小时静脉血,测定血葡萄糖值;空腹血糖值,上限为5.1 mmol/L,1小时为10.0 mmol/L;2小时为8.5mmol/L,任一项等于或超过正常值,可作出妊娠期糖尿病的诊断。
【治疗原则】(一)孕期母体监护1.有糖尿病史者早孕检查血压﹥20/13.3kPa(150/100mmHg),心电图示冠状动脉粥样硬化,肾功能减退或眼底检查有增生视网膜病变者,不宜妊娠,应作人工流产。
2.饮食管理:一旦诊断为糖尿病,即要饮食控制,以少量多餐为原则。
按标准体重[孕妇标准体重(kg)为身高(cm)-100]计算,热量为每日125.5~146.4kJ/kg(30~35kcal/kg)。
饮食中蛋白质为每日 1.5~2g/kg,脂肪为每日1g/kg,其余为碳化合物,按1/7、2/7、2/7及加餐3次分配。




妊娠糖尿病不可怕,4项临床研究手把手教你治疗!讲者:李玲中国医科大学附属盛京医院内分泌科整理:蒲林莉妊娠糖尿病的治疗一直是比较棘手的问题,因其严格的血糖控制目标与满足胎儿生长发育之间的平衡难以掌握。
在2018年苏州CDS年会上,来自盛京医院的李玲教授为我们带来了她和她团队对于妊娠糖尿病的临床研究,并且毫无保留地分享了她治疗妊娠糖尿病的心得。
对于很多医生目前的治疗困境来说,无异于是一场及时雨。
先来看干货总结:1.理解妊娠高血糖的分类和各自的诊断标准和特点,注意妊娠期显性DM。
2.妊娠空腹血糖>5.7mmol/L是GDM孕期需要胰岛素控制血糖的标志,同时也是GDM产后3个月糖代谢紊乱是否存续的标志。
3.妊娠高血糖的控制目标是完全可以达到的,和强化治疗的普通T2DM相比,孕妇并不容易出现低血糖(T1DM除外)。
4.2017 CDS指南新变化:孕期可保留二甲双胍,孕妇知情同意及使用胰岛素基础上,可联用二甲双胍,并且我们的经验显示二甲双胍有获益,尤其对妊娠高血糖中的GDM、体重偏大、胰岛素用量大于100U/日的孕妇更有益处。
详细内容:李玲教授首先为大家复习了2017 CDS指南妊娠高血糖的诊断及控制目标。
2017 CDS指南将妊娠高血糖分为3类:1.GDM(妊娠期糖尿病):即妊娠期间按GDM标准诊断的DM;2.ODM(妊娠期显性糖尿病):即妊娠期间按普通糖尿病标准诊断的DM;3.PGDM(孕前糖尿病):即原有糖尿病的基础上妊娠。
其中,GDM的诊断标准是以下任意一点血糖异常:空腹血糖≥5.1mmol/L,OGTT1h血糖≥10.0mmol/L,OGTT2h血糖≥8.5mmol/L。
由于妊娠高血糖会对孕妇和胎儿产生诸多的近远期不良影响,包括胚胎发育异常、流产、并发妊娠高血压与子痫前期、巨大儿、产后T2DM发病率及代谢综合征风险增加等等,严格控制妊娠期血糖显得尤为重要。
所以2017 CDS指南推荐无论哪一类妊娠糖尿病,孕期血糖的控制目标均为:空腹<5.3mmol/L,餐后1h<7.8mmol/L,餐后2h<6.7mmol/L。

安徽省糖尿病分级诊疗指南(2015年版)糖尿病(diabetes mellitus,DM)是最常见的慢性病之一,危害主要是其并发症,如糖尿病肾病、糖尿病视网膜病变、大血管病变等。
循证医学研究证明,严格控制血糖、血脂、血压和抗凝等多种危险因素,可显著降低糖尿病患者发生并发症的危险性,对早期糖尿病肾病、视网膜病变和糖尿病足的患者采取特殊的干预措施,可以显著降低其致残率和病死率,有效降低国家的疾病负担。
一、我国糖尿病的现状(一)、患病率 2007至2008年中华医学会糖尿病学分会(CDS)在我国部分地区开展的糖尿病流行病学调查显示,在20岁以上的人群中,糖尿病患病率为9.7%,糖尿病前期的比例为15.5%,糖尿病患者中仅有40%获得诊断。
最近发表的全国性流行病学调查也进一步验证了这一发现。
糖尿病分型包括1型糖尿病、2型糖尿病、特殊类型糖尿病、妊娠糖尿病4种类型,其中,2型糖尿病约占糖尿病患者的90%,其治疗和管理多数可以在基层医疗卫生机构(乡镇卫生院、村卫生室、城市社区卫生服务机构)开展。
(二)、发病率我国糖尿病的发病率尚无权威数据,根据历年数据推算,我国每年新发2型糖尿病患者680万。
(三)、糖尿病患者的就诊情况按照就诊率60%推算,全国范围内在各级医疗卫生机构接受医疗服务的糖尿病患者数约为2000余万人。
目前,2型糖尿病指南所推荐的糖尿病基本诊疗措施和适宜技术中,一些已在基层医疗卫生机构实施。
随着疾病筛查水平提高,未来所有未出现严重并发症的2型糖尿病患者均可以下沉基层医疗机构进行管理。
二、糖尿病定义及分型(一)、糖尿病是一组由多病因引起的以慢性高血糖为特征的代谢性疾病,是由于胰岛素分泌不足和(或)作用缺陷引起。
长期碳水化合物以及脂肪、蛋白质代谢紊乱可引起多系统损害,导致眼、肾、神经、心脏、血管等组织器官慢性进行性病变、功能减退及衰竭;病情严重或应激时可发生急性严重代谢紊乱,如糖尿病酮症酸中毒、高血糖高渗状态。

糖代谢在妊娠前处于正常或糖耐量潜在减退的状态,待妊娠期后被确诊为糖尿病,临床称为妊娠期糖尿病(gestational diabetes mellitus,GDM)[1]。
GDM不仅会引起妊娠高血压、羊水过多等并发症,还会影响胎儿的生长质量,造成巨大儿、畸形儿、新生儿呼吸窘迫等,对孕妇、胎儿均带来健康威胁[2]。
因此,临床极为重视GDM治疗,以降低妊娠风险,而GDM的首要治疗环节则在控制血糖。
在控制GDM患者的血糖上,胰岛素为当前首选用药,尽胰岛素联合二甲双胍对妊娠期糖尿病临床效果及妊娠结局分析安丘市人民医院妇产科,山东潍坊262100目的观察妊娠期糖尿病应用胰岛素、二甲双胍联合治疗的效果及妊娠结局。
方法采集该院妇产科2016年12月—2017年12月收治的90例GDM患者临床资料,按随机数字表法分两组,每组45例,对照组药物治疗采用门冬胰岛素,观察组在其基础口服药物二甲双胍,比较两组血糖水平、妊娠结局及不良反应。
结果观察组治疗后FBG(7.51±1.22)mmol/L、2hPG(9.21±2.16)mmol/L、HbA1c(6.22±2.10)%相较于对照组低,差异有统计学意义(t=4.636、2.777、5.744,P<0.05);观察组治疗后产妇妊娠并发症概率4.44%、新生儿并发症概率4.44%相较于对照组17.78%、22.22%均较低,差异有统计学意义(χ2=4.050、6.154,P<0.05);两组不良反应概率差异无统计学意义(χ2=0.000,P>0.05)。
结论妊娠期糖尿病应用胰岛素、二甲双胍联合治疗的效果显著,能有效降低血糖水平,改善妊娠结局,无严重不良反应增加。
妊娠期糖尿病;胰岛素;二甲双胍;血糖水平;妊娠结局;不良反应doi10.11966/j.issn.2095-994X.2021.07.03.50ZHANG Hai-liangDepartment of Obstetrics and Gynecology,Anqiu People's Hospital,Weifang,Shandong Province,262100China Objective To observe the effect of combined treatment of insulin and metformin on gestational diabetes and the outcome of Methods The clinical data of90patients with GDM admitted to the department of obstetrics and gynecology in the hospital from December2016to December2017were divided into two groups according to the random number table method,each with45 cases.The control group was treated with insulin aspart,and the observation group based on its basic oral drug metformin,the blood glucose level,pregnancy outcome and adverse reactions of the two groups were compared.Results After treatment,in the observation group,FBG(7.51±1.22)mmol/L,2hPG(9.21±2.16)mmol/L,and HbA1c(6.22±2.10)%were lower than those in the control group,the difference was statistically significant(t=4.636,2.777,5.744,P<0.05);after treatment,the pregnancy complications rate of the observa⁃tion group was4.44%,and the neonatal complications rate was4.44%,compared with the control group17.78%and22.22%were lower,the difference was statistically significant(χ2=4.050,6.154,P<0.05);adverse reactions in the two groups was not statistically sig⁃nificant(χ2=0.000,P>0.05).Conclusion The combined treatment of insulin and metformin for gestational diabetes has a significant ef⁃can effectively reduce blood glucose levels and improve pregnancy outcomes without increasing serious adverse reactions.Gestational diabetes;Insulin;Metformin;Blood glucose level;Pregnancy outcome;Adverse reactions收稿日期:2021-02-05;修回日期:2021-02-24作者简介:张海亮(1985-),男,本科,主治医师,研究方向为妇产科。

糖尿病妊娠管理妊娠期糖尿病(GDM)是指妊娠期首次发生的不同程度的糖耐量异常,其不仅与围产期母、儿并发症的发生密切相关,而且孕产妇和新生儿远期发生代谢性疾病的风险也明显升高。
本次将从以下几个方面加以阐述:1 妊娠期糖尿病现状2 妊娠期糖尿病影响3 妊娠期糖尿病诊断4 妊娠前后的血糖管理5 总结妊娠期糖尿病现状随着生活方式的改变、生育年龄后移以及GDM诊断标准的变更,GDM的发病率呈现出逐年增高趋势。
2018年IDF(国际糖尿病联盟)最新数据显示,全球妊娠期高血糖患病率为17.8%,其中妊娠糖尿病占84%,孕前确诊糖尿病占16%。
我国的流行病学数据同样显示,妊娠期高血糖流行状况不容乐观。
首先随着我国二胎政策的全面放开,以及其他一些因素(比如糖尿病及糖尿病发病年龄前提,妊娠年龄推迟,育龄女性超重肥胖,糖尿病孕妇增加等)导致妊娠期糖尿病发生率非常高,妊娠糖尿病(GDM)发病率高达15%~20%。
由于GDM对母儿的影响主要取决于孕期血糖水平,因此,如何进行妊娠合并糖尿病患者的规范化诊断及管理至关重要。
在第三届东方妇产科学论坛上,北京大学第一医院的杨慧霞教授以“妊娠期合并糖尿病的分层管理”为题发表了精彩演讲。
她指出:由于我国定期体检的体系并不完善,孕前糖尿病的漏诊率超过2/3。
杨教授表示:“年龄偏大(30岁以上)、怀孕前超重或肥胖、有糖尿病家族史、有过GDM史的、分娩过巨大儿、合并多囊卵巢综合征、及怀孕早期体重过快增长等高危因素的孕妇,在首次产检时应进行空腹血糖水平筛查,以检出孕前漏诊的孕期糖尿病。
”2 妊娠期糖尿病影响妊娠期高血糖不仅仅影响妊娠及分娩过程,还对孕妇未来的健康埋下隐患。
GDM孕妇产后大多数血糖会恢复正常,但是其发生糖尿病的风险显著增加,国外随访调查数据指出,GDM患者产后2型糖尿病的发生率高达70%。
2型糖尿病防治指南中也将有妊娠糖尿病病史的女性列为2型糖尿病的高危人群。
发生代谢综合征(MS)的风险增加近4倍。
糖尿病合并妊娠及妊娠期糖尿病临床诊治细则一、定义1、糖尿病合并妊娠:符合以下任一标准者称为糖尿病合并妊娠1.1孕前已知患有糖尿病,现妊娠者。
1.2孕前未知患有糖尿病,孕期检查发现空腹血糖≥7.0mmol/L,或者HbA1C≥6.5%,或者随机血糖≥11.1mmol/L者2、妊娠期糖尿病(gestational diabetes mellitus, GDM):是指妊娠期首次发生的不同程度的糖代谢异常。
诊断方法是于妊娠24-28周行75克葡萄糖耐量试验(oral glucose tolerance test, OGTT)。
依据我国卫生部GDM行业规范的诊断标准,其空腹和服糖后1h、2h的血糖界值分别为5.1-10.0-8.5 mmol/L,任一点等于或超出阈值可诊断为GDM。
二、妊娠期糖尿病的临床诊断路径1、妊娠前已确诊糖尿病的孕妇,按糖尿病合并妊娠处理。
2、妊娠前无已知糖尿病病史者采用以下路径诊断GDM:A:初次产检行空腹血糖(FPG)检查, FPG<5.l mmoI/L者于妊娠24-28周行75g OGTT, OGTT 的正常参考值:空腹、服葡萄糖后1h、2h血糖值分别小于5.1mmol/L、10.O mmol/L、8.5mmol/L。
任意一点血糖值异常者诊断为GDM。
B:FPG≥7.0mmol/L则诊断为糖尿病合并妊娠。
C:5.1≤FBG<7.0 mmol/L,建议于24-28周时复查FBG,若仍在此范围内,则诊断GDM(不需再做OGTT),若FPG<5.l mmoI/L,则行OGTT。
三、OGTT的具体实施方法试验前3天正常饮食,每日碳水化合物在150~200g以上,禁食 8~14 h后查FBG,然后将75g葡萄糖溶于200~300 ml水中,5 min内服完。
服糖水后1、2、3 h分别抽取静脉血,检测血糖值。
空腹、服葡萄糖后1、2 h三点血糖值分别为5.1、10.0、8.5mmol/L。
妊娠合并糖尿病诊治指南妊娠合并糖尿病包括孕前糖尿病(pre-gestational diabetes mellitus,PGDM)和妊娠期糖尿病(gestational diabetes mellitus. GDM),一、PGDM符合以下2项中任意一项者,可确诊为PGDM。
1.妊娠前已确诊为糖尿病的患者。
2.妊娠前未进行过血糖检查的孕妇,尤其存在糖尿病高危因素者,首次产前检查时需明确是否存在糖尿病,妊娠期血糖升高达到以下任何一项标准应诊断为PGDM。
(1)空腹血浆葡萄糖(fasting plasma glucose, FPG)≥7.0 mmol/L(126 mg/dl)。
(2)75 g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT),服糖后2 h血糖≥11.1 mmol/L(200 mg/dl)。
(3)伴有典型的高血糖症状或高血糖危象,同时随机血糖≥11.1 mmol/L(200 mg/dl)。
(4)糖化血红蛋白(glycohemoglobin,HbAlc)≥6.5%[采用美国国家糖化血红蛋白标准化项目(national glycohemoglobin standardization program,NGSP)/糖尿病控制与并发症试验(diabetes control and complication trial,DCCT)标化的方法],但不推荐妊娠期常规用HbAlc进行糖尿病筛查。
GDM高危因素包括肥胖(尤其是重度肥胖)、一级亲属患2型糖尿病(type 2 diabetes mellitus,T2DM),GDM史或巨大儿分娩史、多囊卵巢综合征、妊娠早期空腹尿糖反复阳性等。
二、GDM GDM指妊娠期发生的糖代谢异常,妊娠期首次发现且血糖升高已经达到糖尿病标准,应将其诊断为PGDM而非GDM。
GDM诊断方法和标准如下: 1.推荐医疗机构对所有尚未被诊断为PGDM或GDM的孕妇,在妊娠24-28周以及28周后首次就诊时行OGTT。