消化性溃疡病因病理
- 格式:pptx
- 大小:1.96 MB
- 文档页数:24


《消化系统》消化性溃疡我们先来做几道题:1.【A1型】消化性溃疡最主要的病因是:A.胃酸B.长期服用非甾体抗炎药C.遗传因素D.急性应激E.幽门螺杆菌感染2.【A1型】与幽门杆菌感染有关的疾病是:A.功能性消化不良B.消化系溃疡C.肠结核D.溃疡性结肠炎E.克罗恩病1.【答案】E。
2.【答案】B。
我们由上述题目可知,消化性溃疡的病因和病理主要以A1型的形式出现,现在让我们回顾一下消化系溃疡的病因及病理有关内容。
1.病因(执助不考)(1)胃酸和胃蛋白酶:为PU(消化性溃疡)发生的重要因素。
(2)Hp感染:与PU(消化性溃疡)发生密切相关,是最重要的致病因素。
(3)药物:长期使用NSAIDs是PU(消化性溃疡)发生的最常见的药物因素。
2.病理典型的GU好发部位为胃角附近及胃窦小弯侧,DU好发在十二指肠球部前壁或后壁。
活动期PU(消化性溃疡)一般单发,直径多<10mm,边缘较整齐,黏膜常见充血水肿。
3.临床表现(1)临床常见上腹部胀痛或钝痛,呈现慢性、周期性、节律性的特点,且应用抑酸药或抗酸药可缓解。
部分患者或恶性溃疡患者消化道出血和穿孔为首发症状。
(2)发作时会出现局限性剑突下、上腹部或右上腹部压痛。
(3)胃溃疡和十二指肠溃疡的鉴别十二指肠溃疡胃溃疡常见部位球部前壁或后壁胃角和胃小弯(胃窦)好发年龄青壮年中老年机理侵袭因素增强黏膜屏障保护因素减弱BAO/MAO基础/最大胃酸分泌量增高基础/最大胃酸分泌量正常或偏低腹痛规律疼痛→进食→缓解进食→疼痛→缓解疼痛特点饥饿痛、夜间痛进食痛癌变否癌变率<1%【打卡自测】1.【A2型】女,45岁。
上腹胀痛7余年,多于饭后约20分钟加重。
半年来上腹痛加重,伴反酸,间断呕吐胃内容物。
饮白酒3年,每日约3两。
患者的病变最可能位于:A.贲门B.胃底C.胃体D.十二指肠球部E.胃窦2.【A1型】胃溃疡最常发生的部位:A.贲门旁B.胃后壁C.十二指肠球部前壁D.胃大弯E.胃小弯3.【A1型】以下关于胃溃疡特点的描述,不正确的是:A.饥饿痛B.多见于青少年C.黏膜屏障保护因素减弱D.较多位于十二指肠球部E.不会发生胃癌【答案】 1~3 E、E、C。
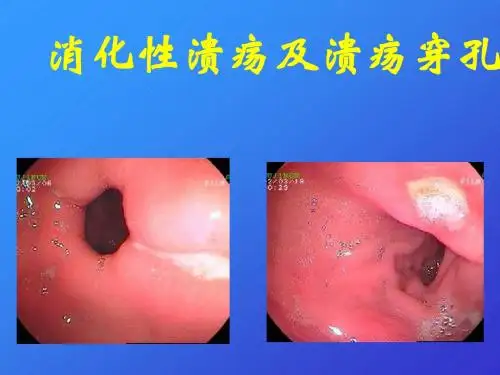





一、实训目的通过本次实训,使学生了解消化性溃疡的病理特点、病因、临床表现、诊断和治疗方法,提高学生对消化性溃疡的认识和诊疗能力。
二、实训内容1. 消化性溃疡的病理特点消化性溃疡是指胃或十二指肠黏膜形成的慢性溃疡。
根据溃疡发生部位,可分为胃溃疡(GU)和十二指肠溃疡(DU)。
消化性溃疡的病理特点如下:(1)溃疡形态:消化性溃疡一般为单个,也可为多个。
溃疡呈圆形或椭圆形,直径多小于10毫米。
胃溃疡底部清洁,由肉芽组织构成,表面覆盖有灰白或灰黄的纤维渗出物。
溃疡边缘常有充血水肿,称为环堤。
(2)溃疡深度:溃疡有不同深度,浅者仅累及黏膜肌层,深者可贯穿肌层,造成穿孔。
(3)溃疡周围黏膜:消化性溃疡周围黏膜常有炎性的水肿、粘连、炎症、水肿消退等。
2. 消化性溃疡的病因消化性溃疡的病因包括:(1)幽门螺杆菌感染:幽门螺杆菌感染是消化性溃疡的主要原因之一。
(2)胃酸分泌过多:胃酸分泌过多会破坏胃黏膜,导致消化性溃疡。
(3)黏膜屏障功能减弱:黏膜屏障功能减弱会导致胃黏膜损伤,引发消化性溃疡。
(4)非甾体抗炎药(NSAIDs):NSAIDs类药物可抑制前列腺素合成,导致胃黏膜损伤。
3. 消化性溃疡的临床表现消化性溃疡的临床表现包括:(1)上腹痛:消化性溃疡患者常出现周期性上腹痛,疼痛与饮食有关。
(2)嗳气、返酸:消化性溃疡患者常伴有嗳气、返酸等症状。
(3)恶心、呕吐:消化性溃疡患者可能出现恶心、呕吐等症状。
(4)出血:消化性溃疡患者可并发上消化道出血,表现为黑便、呕吐咖啡样物等。
4. 消化性溃疡的诊断消化性溃疡的诊断主要依据以下方法:(1)临床表现:消化性溃疡的临床表现有助于诊断。
(2)胃镜检查:胃镜检查是消化性溃疡诊断的金标准。
(3)实验室检查:实验室检查可检测幽门螺杆菌感染等。
5. 消化性溃疡的治疗消化性溃疡的治疗包括:(1)根除幽门螺杆菌:根除幽门螺杆菌是治疗消化性溃疡的关键。
(2)抑制胃酸分泌:抑制胃酸分泌可减轻溃疡症状,促进溃疡愈合。

消化性溃疡病理学特点
溃疡病亦称慢性消化性溃疡,是常见病之一,多见于成人。
患者有周期性上腹部疼痛、返酸、嗳气等症状。
本病易反复发作,呈慢性经过,有胃及十二指肠溃疡两种,十二指肠溃疡较胃溃疡多见。
1.病理变化
十二指肠溃疡病占70%,胃溃疡病占25%,复合性溃疡病占5%.胃溃疡多发生在胃小弯近幽门侧,尤多见于胃窦部。
多为单个,圆形或椭圆形,直径多在2cm以内,边缘整齐,底部平坦洁净,常深达肌层甚至浆膜层。
溃疡周围的黏膜皱襞呈放射状向溃疡集中。
镜下可见溃疡底由内向外分为4层:(1)渗出层;(2)坏死层;(3)肉芽组织层;(4)瘢痕组织层。
十二指肠溃疡多发生于十二指肠球部前壁或后壁,溃疡较小而浅,直径常在1cm之内,较易愈合。
2.并发症
(1)出血。
是最常见的并发症。
发生于10%~15%的患者。
少量出血时大便隐血试验可呈阳性。
较大血管受侵蚀时,发生大出血,患者可有呕血和排出柏油样便,甚至发生失血性休克。
(2)穿孔。
约发生于5%的患者。
急性穿孔时,大量胃肠内容物流入腹腔,可引起弥漫性腹膜炎;如果溃疡穿孔前已与周围器官粘连,则引起局限性腹膜炎。
(3)幽门梗阻。
约发生于3%的患者。
其发生除由瘢痕组织收缩所致外,也可因溃疡周围粘膜炎性水肿及幽门括约肌痉挛而引起。
患者可出现反复呕吐,引起水、电解质及酸碱平衡紊乱。
(4)癌变。
主要见于长期胃溃疡病的患者。
癌变仅为1%或1%以下。
十二指肠溃疡极少癌变。

消化性溃疡的病因及发病机制病因:(1)幽门螺杆菌感染(HP)HP感染是慢性胃窦炎的主要病因,而慢性胃窦炎与消化性溃疡密切相关。
几乎所有的十二指肠溃疡(DU)均有HP感染的慢性胃窦炎存在;而大多数胃溃疡(GU)是在慢性胃窦炎的基础上发生的。
(2)胃酸分泌过多:溃疡只发生于与胃酸相接触的黏膜,抑制胃酸分泌可使溃疡愈合,充分说明了胃酸的致病作用。
盐酸是胃酸的主要成分,主要由壁细胞分泌。
壁细胞总数增多时,胃酸分泌随之增高,是溃疡产生的重要因素之一,十二指肠溃疡患者壁C总数比正常人增加1倍以上,而胃溃疡则正常或稍低。
(3)药物的不良作用:如阿司匹林可增加黏膜C脱落和减少黏液分泌,肾上腺皮质激素可使胃酸分泌增多和胃黏液分泌减少等。
(4)饮食失调:粗糙食物、过冷过热食物、过酸、酒精等刺激性食物或饮料对消化道黏膜均可引起物理或化学性损害,又如咖啡可刺激胃酸分泌,不定时饮食会破坏胃分泌规律等。
这些因素对溃疡的发病和复发均有关。
(5)其他因素:遗传素质对消化性溃疡的发病在十二指肠溃疡(DU)要比胃溃疡(GU)明显,情绪应激和心理矛盾可使症状复发或加剧,急性应激可引起急性消化性溃疡。
此外,环境因素、气候因素、吸烟、不良生活习惯与消化性溃疡的发生有一定的关系。
发病机制:发病过程决定于损伤黏膜的侵袭力和黏膜自身的防卫力的消长。
也就是说溃疡的发病与否,取决于黏膜的侵袭力的强弱和黏膜自身防御能力的强弱.损伤黏膜侵袭力是指胃液、胃蛋白酶的消化作用,胃蛋白酶只有在PH3以下时才具活性。
其他如胆盐、胰酶、药物、乙醇等也具有侵袭作用。
黏膜的防卫力包括黏膜屏障、黏液HCO3-屏障、前列腺素的细胞保护和细胞更新、表皮生长因子和黏膜血流量等。
当侵袭力作用超过防卫力作用时就会产生溃疡。
Z.药物治疗的护理(1)降低胃酸药物:包括抑制胃酸分泌药物(H2受体拮抗剂、质子泵抑制剂)和碱性抗酸药两大类。
1)H2受体拮抗剂:①药物知识:H2受体拮抗剂能选择性地与组胺竞争结合H2受体,使壁细胞胃酸分少。

消化性溃疡的名词解释
消化性溃疡(gastriculcer)是一种常见的慢性肠胃疾病,其主要症状是疼痛、恶心、烧心等。
传统上,消化性溃疡的发病原因被归咎于慢性胃酸分泌过多或缺乏抵抗酸的蛋白质。
但近年来的研究表明,消化性溃疡发病的机制不仅仅是由酸分泌引起的,而且还与胃菌群等其它因素有关。
消化性溃疡临床表现一般以慢性胃痛为主,多发生于胃底及十二指肠括约肌之间,常有暂时缓解及复发性症状,病程可持续多年。
常见的症状有胃脘疼痛、食欲不振、厌食、嗳气及反酸呕吐等。
另外,消化性溃疡的患者也会出现体重的减轻、贫血以及抑郁等情况。
消化性溃疡的诊断主要是以胃镜检查为主,同时有一些代表性的检验也可以用来加强诊断。
例如,粪便检查可以检测胃肠道炎症活动程度,血清乳酸脱氢酶可以检测胃溃疡的存在,胃免疫球蛋白A及酸性磷酸酶则可以检测炎症的程度。
消化性溃疡的治疗,首先应进行胃酸分泌的抑制,以降低胃肠道的酸环境和减轻病理症状,通常采用的方式是用药物泵抑制剂(PPI)来治疗。
其次是进行抗生素治疗,常采用抗生素治疗组合,以杀死好多胃菌或抑制胃菌繁殖。
此外,用抗性液、消肿液等有助于消除病灶,从而改善患者的症状。
若症状未能缓解,则需要进行手术治疗,以消除病灶。
如今,消化性溃疡的治疗已经有了很大的进步,但也存在一定的风险。
也就是说,正确的治疗方式不仅能缓解患者的症状,而且还能
有效降低患者的危险性。
所以,患者应密切关注临床观察,如有发现可能与消化性溃疡有关的症状,应尽快就医,以确保有效的治疗和预防。
《内科学》消化性溃疡病一、概念消化性溃疡病主要是指发生在胃和十二指肠球部的与胃液的消化作用有关的慢性溃疡,胃酸\胃蛋白酶的消化作用是溃疡形成的基本因互,故名。
溃疡是指粘膜缺损超过粘膜肌层者而言,故不同于糜烂。
溃疡是指粘膜缺损超过粘膜下层,不同于炎症和糜烂。
消化性溃疡主要是指发生在胃和十二指肠球部的慢性溃疡,其形成与胃酸/胃蛋白酶的消化作用有关。
是人类的常见病。
胃溃疡(GU)和十二指肠溃疡(DU)各为独立的疾病,但其流行病学、发病机制和临床表现有共同之处。
二、病因和发病机制(一)幽门螺杆菌感染近些年来大量研究充分证明,幽门螺杆菌感染是消化性溃疡的主要病因。
1.消化性溃疡患者中Hp感染率高,DU为9%~100%,GU为80%~90%。
同样Hp感染者中发生消化性溃疡的危险性亦显著增加。
2.根除Hp可促进溃疡愈合、减少并发症的发生和明显降低溃疡复发率。
3.HP感染改变了粘膜侵袭因素与防御因素之间的平衡(二)胃酸和胃蛋白酶消化性溃疡的最终形成是由于胃酸-胃蛋白酶的自身消化所致。
(三)药物一些药物对胃十二指肠粘膜具有损伤作用,其中以非甾体抗炎药(NSAID)最为显著。
NSAID通过抑制胃粘膜的PGE的产生,使胃粘膜血流量减少,胃粘膜代谢出现障碍,而导致的胃粘膜损伤。
其引起的溃疡称为NSAID相关性溃疡。
(四)遗传因素(五)胃十二指肠运动异常(六)应激和心理因素(七)吸烟还有粘膜和粘液,这些保护的因子,在溃疡病形成的过程中也起到了一个很重要的作用。
特别是在胃溃疡。
攻御因子和防御因子平衡的失调,是发生消化性溃疡病的一个很重要因素。
三、病理改变溃疡为单个或多个,直径多小于10mm。
溃疡深者可累及胃壁肌层甚至浆膜层,溃破血管时引起出血,穿破浆膜层时引起穿孔。
溃疡愈合时周围粘膜炎症,水肿消退,粘膜重建,其下肉芽组织纤维化转变为瘢痕,周围粘膜向其集中。
四、临床表现(一)消化性溃疡的特点(1)病史长,慢性过程呈反复发作。
西医内科学教学大纲:消化性溃疡
[目的要求]
1.掌握消化性溃疡的主要病因、临床表现、诊断及并发症、治疗原则与治疗措施。
2.熟悉鉴别诊断。
3.了解发病机制、病理改变。
[教学内容]
1.概述:概念、流行病学。
2.病因、发病机制与病理:胃酸及胃蛋白酶增多、精神神经因素、胃粘膜屏障降低因素、幽门螺杆菌、内分泌因素等。
溃疡的好发部位与病理学特点。
3.临床表现:重点介绍上腹部疼痛的临床特点。
特殊类型溃疡的定义及临床特点。
4.实验室与其他检查:Hp检测、胃液分析、胃镜及活组织检查、X线检查、粪便隐血检查等。
5.并发症:出血、穿孔、幽门梗阻、癌变。
6.诊断与鉴别诊断:
(1)诊断:强调主要诊断依据。
(2)鉴别诊断:胃癌、慢性胃炎、功能性消化不良、胃泌素瘤等。
良性溃疡与恶性溃疡的鉴别。
7.治疗:
(1)一般治疗。
(2)药物治疗:根除Hp、抑制胃酸分泌、保护胃粘膜。
药物治疗原则。
(3)并发症的处理。
8.预防。
[教学方式]
典型病例床边教学。